Согласно статистическим данным, сосудистые заболевания головного мозга составляют около 42% всех отклонений со стороны нервной системы. В области неврологии нарушения мозгового кровообращения признаны одним из самых распространенных недугов. Поражая значительное число людей пожилого возраста и пациентов старшего работоспособного возраста, данные заболевания являются серьезной угрозой не только нормальной жизнедеятельности, но и самой жизни пациента. Сосудистые патологии требуют большого внимания специалистов, своевременного и эффективного лечения.
Когда речь заходит о сосудистых патологиях, чаще всего подразумевают дисциркуляторную энцефалопатию. Это медленно прогрессирующее сосудистое поражение головного мозга. Течение патологии разделяют на три стадии в соответствии со степенью выраженности клинической картины. На начальной стадии симптомы не ярко-выражены, поэтому с постановкой диагноза возникают проблемы. Некоторые симптомы свидетельствуют о психических расстройствах, поэтому часто возникают ошибки в анамнезе. Как правило, точный диагноз ставят после продолжительного наличия основных признаков (головокружения, нарушений координации и когнитивных функций).
Классификация сосудистых заболеваний головного мозга
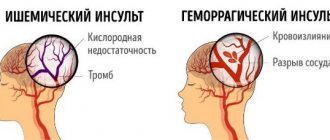
Различают две основные группы сосудистых патологий: острые и хронические нарушения мозгового кровообращения. Первая группа подразделяется на три подгруппы: преходящие нарушения мозгового кровообращения, мозговые инсульты, инсульты смешанного типа. К преходящим нарушениям мозгового кровообращения относятся транзиторные ишемические атаки и гипертонические кризы. Мозговые инсульты бывают ишемическими и геморрагическими. Геморрагические инсульты подразделяются на субарахноидальное кровоизлияние, паренхиматозно-субарахноидальное кровоизлияние и вентрикулярно-паренхиматозно-субарахноидальное кровоизлияние. Ишемические инсульты в свою очередь подразделяются на лакунарный, атеротромботический, кардиоэмболический и гемодинамический инсульт.
Ко второй группе относятся: хроническая субдуральная гематома, начальные проявления недостаточности мозгового кровообращения, субкортикальная сосудистая деменция, дисциркуляторная энцефалопатия. Начальные проявления недостаточности мозгового кровообращения подразделяются на две стадии. Первая стадия характеризуется отсутствием неврологических проявлений. На второй стадии неврологические проявления ярко-выражены. Дисциркуляторная энцефалопатия является самой распространенной среди хронических нарушений мозгового кровообращения. Она подразделятся на три основных стадии:
- Первая стадия является умеренно выраженной, отличается рассеянной симптоматикой. Пациент может жаловаться на кратковременные головные боли, периодически страдать расстройствами сна и повышенной раздражительностью.
- Вторая стадия более выражена, на ней происходит формирование клинических проявлений. У человека часто происходят скачки артериального давления, потеря в пространстве и нарушение когнитивных функций. Как правило, на этой стадии болезнь диагностируют чаще всего.
- Третья стадия – ярко-выражена, при ней в организме происходят необратимые изменения. Появляются серьезные нарушения памяти и мозгового кровообращения в целом. В редких клинических ситуациях отмечаются осложнения в виде инсультов (при отсутствии своевременного обращения к врачу).
Трудности диагностики тромбоза мозговых вен (МВ) и венозных синусов (ВС) связаны с многообразием клинических проявлений, локализацией тромбоза, скоростью его развития, причиной заболевания [1—3]. В МВ и синусах твердой мозговой оболочки содержится около 70% крови, притекающей к головному мозгу, однако тромбоз МВ и ВС встречается значительно реже, чем артериальный. Течение тромбоза МВ и ВС является крайне вариабельным — от прогредиентного и рецидивирующего до доброкачественного и курабельного [4].
Об этом заболевании известно более 200 лет — первое описание тромбоза МВ и ВС в 1761 г. сделал J. Morgagni [5]. В 1825 г. французский врач M. Ribes [6] описал пациента с головной болью, эпилептическим приступом и делирием, у которого был обнаружен тромбоз МВ и ВС.
Проведение крупных эпидемиологических и клинических исследований ограничивает небольшое число больных с тромбозом МВ и В.С. Большинство публикаций об этом заболевании — казуистические сообщения. Результаты многоцентровых исследований были опубликованы только в течение последних 15 лет, в том числе международное исследование International Study on Cerebral Vein and Dural Sinus Thrombosis (ISCVDST) [7], основанное на 624 наблюдениях. В Итальянский регистр входят данные 706 случаев тромбоза МВ и ВС [8]. Одно из последних ретроспективных исследований [9], включающее 152 больных с тромбозом МВ и ВС, было проведено в 2021 г.
Эпидемиология
На сегодняшний день отсутствуют эпидемиологические исследования, посвященные тромбозу МВ и ВС, поэтому точный уровень заболеваемости неизвестен. Первые данные о частоте тромбоза МВ и ВС были получены по результатам аутопсий. H. Ehlers и C. Courville [10] в 1936 г., обобщив результаты 12 500 вскрытий, выявили 16 случаев тромбоза МВ и ВС, однако данные современных исследований [4] свидетельствуют, что заболеваемость в 10 раз выше.
Распространенность тромбоза МВ и ВС неоднородна. У большинства больных заболевание развивается в возрасте 20—50 лет. Заболевают также дети и люди пожилого возраста. В связи с этим эпидемиология заболевания отдельно описана для разных возрастных групп. По данным ISCVDST, заболеваемость тромбозом МВ и ВС у взрослых составляет 3—4 случая на 1 млн, а у детей и новорожденных — 7 случаев на 1 млн детского населения. До середины 60-х годов встречаемость тромбоза МВ и ВС у мужчин и женщин считали равной, однако, по последним сообщениям [7], тромбоз МВ и ВС чаще возникает у женщин, особенно в возрастной группе от 20 до 35 лет (соотношение мужчины: женщины равно 3:1). Широкая распространенность заболевания у женщин детородного возраста, вероятнее всего, связана с беременностью, послеродовым периодом и использованием оральных контрацептивов [11]. По данным исследования, проведенного в США в 1993—1994 гг., порядка 12 родов из 100 000 осложняются развитием тромбоза МВ и ВС [7]. Показано увеличение доли женщин среди пациентов с тромбозом МВ и ВС за последнее десятилетие, в настоящее время она составляет около 70%. Преобладание пациентов женского пола объясняется гормональными факторами. Около 1/3 женщин детородного возраста в западных странах используют оральные контрацептивы, что составляет примерно ½ пациентов с тромбозом МВ и ВС [12].
Достоверные данные относительно географических или этнических различий заболеваемости отсутствуют, однако при проведении нескольких исследований были получены заслуживающие внимания результаты. В 2021 г. были опубликованы данные исследования в регионе Аделаида (Австралия) с взрослым населением около 1 млн. При проведении ретроспективного анализа всех случаев тромбоза МВ и ВС за период 2005—2011 гг. заболеваемость составила 15,7 случая на 1 млн населения в год; было обнаружено почти равное распределение пациентов по полу (52% женщин, 48% мужчин) [13]. Распространенность тромбоза МВ и ВС в Нидерландах в 2008—2010 гг. составила 13,2 случая на 1 млн населения; в Хамадан (Иран) в 2009—2015 гг. — 13,5 случая на 1 млн населения [12].
Локализация
Тромбоз чаще локализуется в синусах твердой мозговой оболочки, чем в М.В. Наиболее распространен тромбоз верхнего сагиттального, сигмовидных и поперечных синусов, а далее — по степени убывания: тромбоз корковых вен, кавернозного синуса, мозжечковых вен. Тромбоз верхнего сагиттального синуса встречается в 46% случаев, сигмовидного или поперечного синусов — в 32%, нескольких синусов — в 20%, верхнего сагиттального синуса и поверхностных мозговых вен — в 40% случаев [4]. В 2/3 случаев тромбоз не ограничивается одним синусом, а распространяется на смежные синусы и вены. Изолированный тромбоз верхнего сагиттального синуса наблюдается в 13—55% случаев, сигмовидного и поперечного синусов — в 10%; в 40% случаев наблюдается гипоплазия синусов, которую трудно отличить от тромбоза [14].
В ретроспективном исследовании J. Liang и соавт. [15] были получены следующие данные: тромбоз верхнего сагиттального синуса встречался в 72,7% случаев, левого поперечного синуса — в 43,2%, левого сигмовидного синуса — в 43,2%, правого поперечного — в 36,4%, правого сигмовидного — в 36,4%, прямого синуса — в 9,1%. В 47,7% случаев тромбоз МВ и ВС сопровождался вторичными изменениями мозга (инфаркты выявлены в 43,2% случаев, кровоизлияния — в 27,3%). Чаще всего вторичные изменения локализовались в лобных (31,8%) и теменных (36,4%) долях. Субарахноидальные кровоизлияния встречались в 13,6% случаев, субдуральные гематомы — в 4,5%.
L. Zhou и соавт. [16] выявили тромбоз поперечного синуса у 65,0% больных, сигмовидного — у 55,6%, верхнего сагиттального — у 54,7%. Вторичные изменения головного мозга были обнаружены у 56,4% пациентов. Отек ограниченных участков мозга наблюдали у 30,8% больных, массивный отек — у 4,3%, внутричерепные гематомы — у 15,4%, субарахноидальные кровоизлияния — у 4,3%.
Факторы риска
К заболеваниям, которые наиболее часто ассоциированы с тромбозом МВ и ВС, относятся инфекции глазничной области, мастоидит, воспалительные заболевания среднего уха и лица, менингит. Воспалительные процессы в области сосцевидного отростка или лица являются предрасполагающим фактором для развития тромбоза поперечных и сигмовидных синусов. Причиной тромбоза кавернозного синуса являются инфекции околоносовых пазух (решетчатой и клиновидной) [3, 4]. S. Imam и cоавт. [17] описали тромбоз МВ и ВС у 39-летнего больного ветряной оспой.
Факторами риска развития асептического тромбоза МВ и ВС являются прием оральных контрацептивов, беременность, послеродовой период, черепно-мозговая травма (в том числе легкая), имплантация кардиостимулятора или длительное стояние подключичного венозного катетера с его тромбированием, опухоли, коллагенозы (системная красная волчанка, болезнь Бехчета, синдром Шегрена), заболевания крови (полицитемия, серповидно-клеточная анемия, тромбоцитопения), антифосфолипидный синдром, тромбофилия (чаще всего обусловлена мутациями в генах фактора V Лейдена и протромбина, дефицитом антитромбина III, протеина С), нефротический синдром. Наличие в анамнезе указаний на эпизоды повышенной свертываемости крови (тромбоз глубоких вен, тромбоэмболия артерий системы легочного ствола, инсульт, инфаркт миокарда, множественные выкидыши) дают основание предположить состояние первичной гиперкоагуляции. Состояния, сопровождающиеся вторичной гиперкоагуляцией, включают позднюю беременность, роды, наличие опухоли мозга. Нарушения гемодинамики включают дегидратацию, анемию, застойную сердечную недостаточность. Изменения сосудистой стенки могут возникать в результате травмы, опухоли мозга, вирусного энцефалита [3, 4]. В отдельных случаях предполагается связь тромбоза МВ и ВС с височным артериитом, гранулематозом Вегенера [18] и синдромом Черджа—Стросса [19].
В акушерско-гинекологической практике тромбоз МВ и ВС в основном встречается в послеродовом периоде, особенно в течение первых 3 нед после родов. К факторам риска развития заболевания относятся дегидратация, анемия, кесарево сечение, артериальная гипертония, инфекционные заболевания, возраст матери (15—24 года), тромбофилия [4]. Тромбофилия составляет 34,1% всех причин тромбоза МВ и ВС [4]. Чаще всего речь идет об аномалии фактора V, что придает ему устойчивость к активированному протеину С; реже встречаются мутации генов антитромбина III и протеинов С и S. Тромбоз может быть также обусловлен дефицитом факторов противосвертывающей системы крови и устойчивостью фактора V к протеину С. Кроме того, к тромбозу предрасполагает гипергомоцистеинемия. По данным исследования Y. Kapessidou и соавт. [20], наследственные и приобретенные формы тромбофилии явились причиной тромбоза МВ и ВС в 64% (7 из 11) случаев, в том числе дефицит протеина S выявлен у 4 пациентов, идиопатическая тромбоцитопеническая пурпура — у 2 пациентов (в одном случае ассоциированная с системной красной волчанкой, в другом — с антифосфолипидным синдромом).
По результатам нескольких исследований, проведенных по принципу «случай—контроль» [21—23], и одного метаанализа [8] прослеживается тесная связь между приемом оральных контрацептивов и развитием тромбоза МВ и В.С. Риск развития тромбоза может изменяться в зависимости от состава препаратов. Оральные контрацептивы третьего поколения характеризуются повышенным риском развития заболевания [21], а риск его развития при использовании контрацептивных пластырей аналогичен риску при приеме пероральных форм [24]. Примерно в 1/3 случаев, приводимых в литературе, этиология тромбоза МВ и ВС остается неясной [4].
Клиническая картина
Клиническая картина тромбоза МВ и ВС вариабельна. Средний период от появления симптомов до установления диагноза составляет 7 сут [7]. Наиболее частым начальным признаком тромбоза МВ и ВС является внезапная интенсивная головная боль, которая, как правило, бывает диффузной и плохо купируется анальгетиками. Его течение может быть острым (менее 48 ч), подострым (от 48 ч до 30 сут) и хроническим (более 30 сут). Затем возникают такие очаговые и общемозговые симптомы, как угнетение или спутанность сознания, эпилептические приступы (обычно парциальные с вторичной генерализацией и послеприступным параличом), гемипарез, афазия, застойные диски зрительных нервов, психические нарушения. Неврологическая симптоматика при тромбозе МВ и ВС чаще развивается подостро, в период от нескольких дней до 1 мес (в 50—80%), хотя может отмечаться и острое начало (в 20— 30%) [25].
Международным обществом головной боли определены диагностические критерии головной боли при тромбозе МВ и ВС:
A. Впервые возникшая головная боль, отвечающая критериям C и D.
B. Тромбоз М.В. и ВС, диагностированный с помощью методов нейровизуализации.
C. Одновременное развитие головной боли, очаговых неврологических симптомов и тромбоза МВ и ВС.
D. Головная боль, регрессирующая в течение 1 мес после начала специфического лечения.
При тромбозе МВ и ВС вследствие затруднения венозного оттока развивается венозный застой в головном мозге. Раздражение рецепторов, находящихся в стенке МВ, и интерорецепторов оболочек головного мозга при повышении давления в венозной системе мозга обусловливает появление головной боли. Нарушение венозного оттока приводит к повышению интракраниального давления и развитию гипоксии, вследствие чего возникают некротические изменения в ткани мозга. Около 90% пациентов в качестве основной жалобы при тромбозе МВ и ВС описывают упорную интенсивную головную боль, сильнее выраженную в утренние часы. Характерно усиление боли при пребывании больного в горизонтальном положении [25, 26].
Головная боль при тромбозе МВ и ВС не имеет специфических особенностей. Ее клинические проявления зависят от локализации и тяжести тромбоза, возраста пациента, времени от начала заболевания. Она реже встречается у пациентов пожилого возраста, чем у молодых, что может быть связано с меньшей частотой развития интракраниальной гипертензии и снижением активности системы восприятия боли у пожилых [26].
Головная боль при тромбозе в 50% случаев имеет подострое начало, усиливается в течение нескольких суток, однако может иметь приступообразный характер. В 10% случаев наблюдается громоподобная головная боль. Постепенно боль становится упорной, рефрактерной к обезболивающим препаратам и сохраняется в ночные часы, усиливается при физической нагрузке, проведении пробы Вальсальвы.
Субъективные характеристики головной боли не имеют диагностической ценности. Чаще наблюдается диффузная, преимущественно распирающая, головная боль, реже (в 42%) — локальная. Интенсивность болевого синдрома обычно умеренная или высокая. В большинстве случаев головная боль усиливается в ночные и ранние утренние часы, сопровождается тошнотой, рвотой и фонофобией. Может имитировать мигрень, головную боль напряжения, цервикалгию и никоим образом не связана с локализацией патологического процесса [27].
Головная боль может быть следствием хронического течения тромбоза МВ и В.С. Ее особенность заключается в том, что указаний на острый эпизод головной боли или возникновение неврологической симптоматики не отмечается, однако при МРТ в режиме веносинусографии обнаруживаются признаки тромбоза одного из В.С. Преобладает двусторонняя головная боль давящего или распирающего характера со склонностью к постоянству, усиливающаяся при физическом напряжении или эмоциональном переживании [2].
В проспективном исследовании изучались характеристики головной боли у 123 пациентов с тромбозом МВ и В.С. Из исследования были исключены пациенты с интракраниальной гипертензией и менингитом. Было показано, что у 14% больных головная боль была единственным проявлением заболевания. У 88% пациентов в тромбоз вовлекались поперечные синусы, и почти во всех (за исключением одного) случаях одностороннего венозного тромбоза имела место ипсилатеральная головная боль. Пациенты часто характеризовали головную боль как постоянную, одностороннюю, имеющую высокую интенсивность и пульсирующий характер. В большинстве случаев пациенты отмечали внезапное начало приступа, 3 пациента описывали «громоподобный» характер головной боли. Болевой синдром регрессировал в течение нескольких суток или недель после начала лечения тромбоза МВ и В.С. Прогноз во всех случаях был благоприятным. Авторы предположили, что патогенез головной боли при отсутствии интракраниальной гипертензии связан с раздражением нервных окончаний в стенках окклюзированных МВ и ВС [28].
Отек дисков зрительных нервов наблюдается у 45—86% больных с тромбозом МВ и В.С. Начальными проявлениями могут быть эпилептические приступы, частота которых составляет от 10 до 60%. Очаговые неврологические симптомы (парезы, дизартрия, зрительно-пространственные нарушения, гомонимная гемианопсия) встречаются у 15% больных [7, 27].
Результаты трехлетнего клинического исследования пациентов с тромбозом МВ и ВС показали, что у 60% (29 из 48) больных развивалась головная боль: мигрень (у 14), головная боль напряженного типа (у 13), другие виды головной боли (у 2). При дальнейшем обследовании (средний период 44 мес) хроническая мигрень была диагностирована у 25% (6 из 24) пациентов. У большинства пациентов выявлены микрогематомы. В исследовании R. Cumurciuc и соавт. [29] у 30% пациентов с тромбозом МВ и ВС в течение 3 мес наблюдалась хронизация головной боли. В ретроспективном исследовании L. Zhou и соавт. [16], в которое входили 117 пациентов с тромбозом МВ и ВС, было показано, что головная боль наблюдалась у 87,2% больных, эпилептические приступы — у 31,6%, очаговые неврологические симптомы — у 29,9%, зрительные нарушения — у 26,5%, нарушения сознания — у 15,4%.
Диагностика
В связи с отсутствием патогномоничных клинических симптомов, важнейшее значение при диагностике тромбоза МВ и ВС имеют инструментальные методы исследования. В последние годы совершенствование нейровизуализационных технологий открывает новые возможности для диагностики заболевания (МРТ, МРТ- и КТ-веносинусография). При К.Т. и МРТ в стандартных режимах можно выявить отек мозга, очаги некротических изменений в ткани мозга, дефект наполнения в области слияния синусов («дельта-признак»), а также признаки венозного тромбоза (повышение интенсивности сигнала от измененного ВС в режимах Т1 и Т2, а также T2-FLAIR) [2, 3, 30].
Если после проведения МРТ или КТ диагноз остается неясным, возможно выполнение дигитальной субтракционной ангиографии, которая позволяет выявить не только тромбоз ВС, но и редко встречающийся изолированный тромбоз М.В. Также в ходе дигитальной субтракционной ангиографии возможно выявление расширенных и извитых вен, что является косвенным признаком тромбоза В.С. Вместе с тем необходима тщательная оценка данных нейровизуализации для исключения диагностических ошибок, которые могут быть обусловлены, например, гипо- или аплазией синусов [2, 3]. В недавнем исследовании J. Kang и соавт. [31] было показано, что метод ASL-перфузии при МРТ позволяет с высокой точностью диагностировать тромбоз МВ и ВС.
При подозрении на наследственную тромбофилию определяют уровень гомоцистеина, концентрацию и активность антитромбина III, протеинов С и S, тромбофилических мутаций: мутации в гене метилентетрагидрофолат-редуктазы — C677T
; мутации в гене фактора свертывания крови V —
G1691A
(фактор V Лейдена); мутация в гене протромбина —
G20210A
[2, 3, 25].
При приеме оральных контрацептивов и болезнях печени снижается концентрация всех трех факторов противосвертывающей системы крови одновременно, а при беременности — в первую очередь протеинов С и S. При нефротическом синдроме концентрация антитромбина III снижается, а протеинов C и S повышается. Нарушения противосвертывающей системы крови — далеко не единственная причина тромбоза МВ и ВС: заболевание может быть обусловлено антифосфолипидным синдромом и коагулопатией. Диагноз подтверждается исследованием волчаночного антикоагулянта, антител к кардиолипину и β2-гликопротеину, факторов свертывания крови, определением фактора Виллебранда.
Лечение
Основной целью лечения при тромбозе МВ и ВС является восстановление их проходимости. По данным разных исследований, применение прямых антикоагулянтов в остром периоде тромбоза МВ и ВС улучшает прогноз и уменьшает риск развития инвалидизации. Эффективность применения гепарина в лечебной дозировке доказана в двойных слепых плацебо-контролируемых исследованиях. Геморрагический компонент при тромбозе МВ и ВС не является противопоказанием к введению гепарина в лечебной дозе. Начальная доза гепарина составляет 5000 ЕД и вводится внутривенно болюсно, после чего переходят на внутривенное капельное введение со скоростью 1000 ЕД/ч. Средняя суточная доза препарата составляет 20 000—40 000 Е.Д. Активированное частичное тромбопластиновое время следует контролировать каждые 3 ч; оно должно быть увеличено вдвое по сравнению с нормой. Если желаемого результата достичь не удается, дозировку гепарина ступенеобразно увеличивают каждые 6—8 ч на 100—200 Е.Д. По завершении острой фазы заболевания рекомендуется перевести пациента на пероральный прием варфарина. При этом на фоне продолжения введения прямых антикоагулянтов назначают варфарин под контролем международного нормализованного отношения (МНО) (МНО 2—3), затем гепарин отменяют, а пероральный прием варфарина продолжают в течение 8—12 мес [4, 32].
В исследовании ISCVDST [7] 80 больных из 624 с тромбозом МВ и ВС получали низкомолекулярные гепарины. У 79% из них наступило выздоровление, у 8% отмечалась легкая симптоматика, у 5% наблюдались значительно выраженные неврологические нарушения, у 8% наступил летальный исход. Эти данные свидетельствуют об эффективности и безопасности применения низкомолекулярных гепаринов в остром периоде тромбоза МВ и ВС.
J. Scott и соавт. [33] первыми сообщили об эффективности применения локальной тромболитической терапии (ТЛТ) при тромбозе МВ и В.С. Наряду с медикаментозной ТЛТ [34] в последние годы при тромбозе МВ и ВС применяются инструментальные методы удаления тромбов из синусов твердой мозговой оболочки — тромбэктомия [35] и декомпресcивная трепанация черепа [30].
Летальность
Летальность при тромбозе МВ и ВС составляет 5—10% [5, 30]. Снижение летальности обусловлено повышением качества оказания стационарной помощи и улучшением диагностики заболевания [36], а также уменьшением частоты черепно-мозговых травм и тяжелых инфекционных заболеваний. Применение антикоагулянтной терапии и декомпрессивной трепанации черепа оказало положительное влияние на выживаемость пациентов [12, 30].
Рецидивирующее течение
Частота развития рецидивов тромбоза МВ и ВС остается неизвестной. В исследовании P. Palazzo и соавт. [37], включавшем 187 пациентов, средний период наблюдения составил 73 мес, средняя продолжительность лечения антикоагулянтами — 14 мес. Повторный тромбоз МВ и ВС был диагностирован у 6 пациентов, экстракраниальный венозный тромбоз — у 19. Частота рецидивов венозного тромбоза через 1 год составляла 3%, через 2 года — 8%, через 5 лет — 12%, через 10 лет — 18%. По результатам исследования ISCVDST [7], частота развития рецидивов тромбоза МВ и ВС была 2,2%, экстракраниального венозного тромбоза — 3%; период наблюдения составлял 16 мес.
Прогноз
При начале лечения на ранних стадиях тромбоза МВ и ВС более чем у 90% больных прогноз является благоприятным. При отсутствии лечения тромбоза МВ и ВС прогноз является неблагоприятным в 15% случаев, летальность достигает 10%, но даже при значительно выраженных неврологических нарушениях возможно полное спонтанное восстановление. Факторами риска развития неблагоприятного прогноза заболевания являются быстрое прогрессирование тромбоза с угнетением сознания, генерализованные эпилептические приступы в дебюте заболевания, детский и старческий возраст пациентов, локализация тромбоза (мозжечковые вены и глубокие МВ) [4, 7].
Авторы заявляют об отсутствии конфликта интересов.
Причины возникновения патологии
Сосудистые заболевания головного мозга могут возникать по ряду причин. Как правило, к появлению патологии приводят сразу несколько причин. К наиболее распространенным относятся:
● генетическая предрасположенность;
● сужение и уплотнение внутримозговых артерий (при гипертонической болезни);
● множественные очаговые и/или диффузные поражения мозга;
● продолжительные соматические заболевания будущей матери (и во время беременности);
● атеросклероз сосудов головного мозга;
● ревматические поражения;
● нарушения в работе органов дыхательной системы (к примеру, отек легких);
● злоупотребление алкогольной и табачной продукцией во время беременности;
● нарушения процессов обмена;
● повышение вязкости крови;
● переломы костей черепной коробки;
● нарушение ритма сердца (при мерцательной аритмии нарушается гемодинамика крови);
● серьезные отклонения со стороны нервной системы (повышенная тревожность, хронический стресс);
● серьезные отклонения со стороны эндокринной системы (сахарный диабет, ожирение);
● развитие внутриутробных инфекций;
● сложные долгие роды (с травмами);
● гипертоническая болезнь;
● гиперхолестеринемия;
● различные аномалии сердечно-сосудистой системы (к примеру, гипоплазия мозговых сосудов, пролапс митрального клапана).
МРТ или КТ сосудов головного мозга?
МРТ и КТ имеют свои преимущества в разных ситуациях. Людям, у которых в теле есть электронные устройства (кардиостимулятор) или предметы из магнитных металлов, разрешена только КТ.
На МР-исследование уходят десятки минут, при этом нужно лежать неподвижно. На проведение КТ уходит меньше времени, но данная процедура проходит с применением рентгеновского излучения. КТ нельзя делать слишком часто. Процедура противопоказана беременным на любом сроке. МРТ проводится столько раз, сколько это нужно, она противопоказана лишь в 1 триместре беременности.
МРТ сосудов головного мозга — это безопасная процедура, которая позволит получить развернутую картину заболевания. В медицинском можно пройти МР-сканирование по предварительной записи в любой удобный день и время.
Группа риска
В группу риска входят люди с инфекционными патологиями в период новорожденности. Значительно повышается вероятность развития сосудистых заболеваний головного мозга при гемолитической анемии, оперативном вмешательстве и травмах головы. Неправильный образ жизни матери (злоупотребление алкогольной и табачной продукцией), также, может негативно сказаться на состоянии головного мозга ребенка. Отягощенная наследственность по сердечно-сосудистым патологиям (к примеру, инфаркт миокарда или артериальная гипертензия у ближайших родственников) повышает риск развития сосудистых заболеваний головного мозга в два раза.
2.Причины
Учитывая критическую, приоритетную важность головного мозга, эволюция позаботилась о максимальной его защите: мощные кости черепа, верхнее расположение, а также «резервные контуры» цереброваскуляции (кровоснабжения головного мозга). Мозг получает питание от нескольких магистральных сосудов – сонных и позвоночных артерий; последние, сливаясь, образуют непарную базилярную артерию, или вертебробазилярную артериальную систему. При нарушениях в каком-либо из каналов кровоснабжения прочие каналы компенсируют дефицит, чтобы любой ценой сохранить работоспособность мозга. Компенсаторные возможности мозга в этом смысле весьма велики (и пока недостаточно изучены), однако и они, к сожалению, имеют свои пределы. При интенсивной внезапной ишемии цереброваскулярная система просто не успевает среагировать и предотвратить необратимые некротические изменения.
Спазм магистральных цереброваскулярных сосудов может произойти по разным причинам: массивное кровотечение, резкий удар, быстрое переохлаждение, отравление некоторыми веществами и т.д. Однако все эти факторы занимают лишь малую долю по сравнению с лидирующей причиной ишемического инсульта: эмболией, т.е. закупоркой артерий оторвавшейся атеросклеротической бляшкой, сгустком свернувшейся крови и т.п. Вообще, артериальная гипертензия и атеросклероз, – нарушения липидного обмена с накоплением кашицеобразных отложений на стенках сосудов, – являются типичными «болезнями цивилизации», поскольку во многом они обусловлены самим образом жизни и разрушительными привычками современного человека: гиподинамией, крайне нездоровым питанием и перееданием, курением и т.д. Не случайно нарушения кровообращения в различных системах организма (прежде всего, коронарной и церебральной артериальных системах) устойчиво занимают первое место в списках причин ненасильственной летальности.
Посетите нашу страницу Неврология
Диагностика патологии
При появлении выше описанных симптомов рекомендуется незамедлительно обратиться к врачу-кардиологу или неврологу. На первичном осмотре специалист занимается сбором анамнез жизни больного, подробно расспрашивает о его жалобах (насколько давно и при каких обстоятельствах они появились), о заболеваниях сердечно-сосудистой системы ближайших родственников. На основании этих данных назначают дальнейшее обследование.
Для диагностики сосудистых заболеваний головного мозга прибегают к лабораторной и инструментальной диагностики. В первую очередь пациенту назначают общий и биохимический анализ крови, чтобы определить уровень холестеринов, глюкозы, триглицеридов, липопротеидов и протромбиновый индекс (ПТИ). Эти вещества оказывают воздействие на функционирование сердца и сосудов. Биохимические показатели очень важны при установке диагноза. Повышенный уровень лейкоцитов указывает на наличие воспалительного процесса организма. Среди инструментальных способов диагностики особым спросом пользуются следующие:
● электрокардиография (ЭКГ). Эта простая методика, не требующая дополнительной подготовки. Сущность ЭКГ заключается в регистрации электрических потенциалов сердца, за счет чего удается обнаружить изменение ритма, электролитную недостаточность и другие начальные признаки сердечно-сосудистых патологий;
● ультразвуковая допплерография сосудов шеи и головного мозга (УЗДГ). Это современный высокоинформативный метод диагностики. Его используют для определения поражений артерий, он указывает на недостаточность кровоснабжения мозга. С его помощью удается оценить кровоток в сосудах шеи и головы;
● дуплексное сканирование сосудов. Благодаря цветному контрастированию потоков при дуплексном сканировании удается более четко разграничить движущиеся и неподвижные объекты (кровь и сосуды, соответственно);
● ультразвуковое исследование сердца (УЗИ). Эта методика дает возможность визуально просмотреть сокращения сердечной мышцы, оценить состояние ее клапанов, диагностировать сердечную недостаточность;
● эхокардиография (ЭхоКГ). Иногда специалисты в дополнение к ЭКГ назначают ЭхоКГ. Это высокоточный метод обследования, с его помощью удается оценить состояние и определить размеры клапанов;
магнитно-резонансная томография сосудов (МРТ). Это полностью безопасная для организма методика (облучение отсутствует), она показывает просвет и проходимость крупных сосудов, дает возможность обнаружить аномалии развития сосудов.
Как делают МРТ сосудов головного мозга
После того как пациент заходит в кабинет врача-радиолога, доктор задает несколько вопросов о беспокоящих симптомах и противопоказаниях к процедуре. Пациента просят снять с себя все металлические предметы, лечь на ложе томографа. Нормальная работа томографа сопровождается шумом, стуком и другими громкими звуками, этого не надо пугаться. В нашем медицинском центре каждому пациенту выдаются наушники, в которых во время исследования звучит приятная, спокойная музыка.
Подготовка к проведению МРТ головы и сосудов
Пациенту в руку дают специальную кнопку, нажав на которую во время процедуры, можно сообщить врачу о внезапном ухудшении самочувствия.
Профилактика сосудистых заболеваний головного мозга
Сосудистые заболевания головного мозга проще предотвратить, чем вылечить. Для этого специалисты рекомендуют вести здоровый образ жизни: заниматься умеренными видами спорта, выпивать в день около 1-1,5 л воды (во избежание обезвоживания), правильно питаться, соблюдая диету. Диета подразумевает ограничение поваренной соли и продуктов, содержащих большое количество животных жиров (к примеру, сметаны и жирных сортов мяса). В ежедневном рационе должны преобладать свежие овощи и фрукты. Режим питания рекомендуется дробный (4-5 приемов пищи в день).
Прием спиртосодержащих напитков стоит свести к минимуму (или полностью отказаться). Эмоциональная составляющая – залог крепкого здоровья, поэтому нельзя подвергаться стрессовым ситуациям. Сон должен быть полноценным (спать в сутки требуется не менее 7 часов). Умеренные физические нагрузки должны быть регулярными, они значительно улучшают состояние организма. К ним относятся: плавание, йога, пилатес, езда на велосипеде.
Занятия спортом и правильное питание позволяют избежать появление избыточного веса, при этом они тренируют сердечно-сосудистую систему. Не менее 1 раза в год требуется проходить исследование состояния мозгового кровообращения (особенно для тех, кто находится в группе риска). Это позволит своевременно обнаружить патологию.
С целью профилактики прогрессирования мультиинфарктных состояний пациентам назначают комбинированную терапию (антиагрегантную и антикоагулянтную). Наиболее подходящие антикоагулянты подбирают в зависимости от показателей свертываемости крови. При любых появившихся признаках кровотечения важно своевременно обратиться к специалисту.
Сосудистые заболевания головного мозга часто сопровождаются головокружениями. Для их профилактики врачи выписывают препараты, которые оказывают влияние на вегетативную нервную систему. Для профилактики нарушений когнитивных функций (ухудшения памяти, повышенной невнимательности) назначают препараты, улучшающие вещественный обмен. При наличии двигательных нарушениях полезна лечебная гимнастика, физиотерапия, массаж и другие способы восстановительной терапии.
Контрастное МРТ сосудов головного мозга
Магнитно-резонансная ангиография (МРА) создает изображения на основе сигналов от атомов водорода, которых очень много в крови и других жидкостях. Изображение на экране монитора получается очень четким, поэтому контрастное вещество требуется редко. При проведении компьютерной томографии, в отличие от МРТ, контрастирование применяется значительно чаще.
В МР-диагностике используют вещества на основе гадолиния. Контрастное вещество вводится в вену, на короткое время меняя магнитные свойства тканей, и выводится через почки. Удалось создать соединения гадолиния, которые редко вызывают нежелательные и аллергические реакции. Нет доказательств, что после контакта с организмом человека они вызывают неврологические проблемы. Однако их с осторожностью применяют при тяжелых заболеваниях почек.
Перед исследованием с контрастом обязательно нужно сообщить врачу о:
- беременности (подтвержденной или вероятной);
- грудном вскармливании;
- болезнях почек;
- случавшихся ранее аллергических реакциях на любые лекарственные препараты.
Контрастирование облегчает расшифровку снимков, так как подробнее показывает состояние сосудов.
Контрастный препарат на основе гадолиния
Способы диагностики
Неврологу
недостаточно опросить и осмотреть пациента для выявления сужения кровеносных сосудов позвоночника, в любом случае будут назначены дополнительные обследования. К таковым относятся:
- Дуплексное сканирование
– несмотря на то, что это достаточно опасный в данной ситуации способ диагностики, он информативен и доступен, позволяет определить степень сужения и его характер. - Ангиография – в процессе применяется контрастное вещество, позволяющее изучить сосуды.
- и МРТ
– позволяют получить послойные 3D-снимки, при помощи которых можно поставить диагноз.
Все это позволит доктору определить не только состояние здоровья пациента, но и причины, которые привели к возникновению стеноза.
Последствия нарушения кровообращения головного мозга
Мозг – наиболее уязвимый к нехватке кислорода орган. Циркуляционный объем крови в головном мозге остается практически неизменным и составляет порядка 750 мл. Так как нервная ткань не способна сохранять кислород, его запаса хватает на 8–10 секунд. Когда клетки мозга лишены кровоснабжения, т. е. нет доступа жизненно важных питательных веществ и кислорода, они умирают – происходит инсульт.
Последствия инсульта могут варьировать в широких пределах в зависимости от участка головного мозга, серьезности нарушений, общего состояния здоровья человека.
Нарушения кровообращения головного мозга включают:
- мозговое кровоизлияние,
- тромбоз,
- эмболию (закупорка),
- субарахноидальное кровоизлияние.
Они, как правило, являются результатом ранее существовавших сосудистых заболеваний, врожденной патологии или могут быть спровоцированы травмой.
Симптомы
Симптомы сужения сосудов шейного отдела позвоночника не появляются очень долго, а человек с этим заболеванием не отмечает никаких ухудшений самочувствия. Однако на более поздних сроках развития заболевания оно начинает проявлять себя:
- головокружениями постоянного характера;
- отсутствием сил даже при постоянном отдыхе;
- резкими потерями сознания без причин;
- мерцанием перед глазами;
- шумом или звоном в ушах;
- давящей или ноющей болью в голове, в частности в области затылка, может распространяться на шею.
В целом, можно выделить две группы симптомов. К первой группе относятся проявления, которые снижают уровень работоспособности человека, однако не приводят к желанию посетить врача. Ко второй же группе относят явные болевые проявления и симптомы, которые указывают на существенное перекрытие сосудов и необходимость срочной госпитализации человека.
Причины ухудшения кровообращения головного мозга
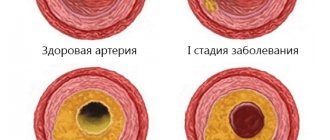
При некоторых патологиях происходит стеноз (сужение) просвета сосуда или его обтурация (закупорка). В результате замедляется скорость кровотока, в отдельных участках мозга возникает ишемия (кислородное голодание ткани), приводящее к некрозу (омертвлению) ткани.
Факторами риска являются:
- гипертония;
- ишемическая болезнь сердца;
- диабет;
- гормональный дисбаланс, в том числе применение противозачаточных средств;
- атеросклероз;
- избыточный вес;
- гиподинамия;
- стресс;
- злоупотребление алкоголем, курение;
- нарушение липидного обмена.