Инсульт требует много мужества от больного и много терпения и любви от его близких. Потому что инсульт, или острое нарушение мозгового кровообращения — самое грозное заболевание сосудов головного мозга. Для него характерно возникновение двигательных, поведенческих, умственных, эмоциональных и других расстройств, нарушающих нормальную жизнедеятельность больного.
Инсульт — не единовременное событие, а процесс, развивающийся во времени и пространстве — от незначительных функциональных изменений до необратимого структурного поражения мозга — некроза.
Чем коварен инсульт? Тем, что на первых этапах его развития человек может не испытывать никаких болевых ощущений. Немеют рука, щека, слегка изменяется речь, иногда появляется головокружение или помутнение зрения. Ни сам больной, ни его родные не подозревают, что происходит мозговая катастрофа. Упускается драгоценное время: те шесть часов от начала развития болезни, когда адекватная терапия может уменьшить размеры поражения мозга.
Как происходит инсульт? Инсульт — это острое нарушение мозгового кровообращения, то есть разрыв, спазм или закупорка одного из сосудов мозга. Инсульт делится на геморрагический (кровоизлияние в мозг) и ишемический (инфаркт мозга).
Геморрагический инсульт
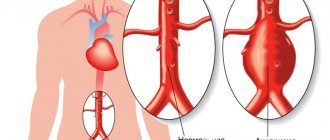
Наиболее тяжелый вариант болезни — геморрагический инсульт. Он представляет собой осложнение гипертонической болезни. Кровеносный сосуд, не выдержав повышенного давления на стенку, разрывается, при этом кровь попадает в вещество мозга. Возникшее кровоизлияние сдавливает мозг, вызывает его отек и участок мозга погибает.
Подобный инсульт возникает чаще после трудного, напряженного дня. К вечеру голова раскалывается от боли. Предметы начинают видеться в красном цвете, появляется тошнота, рвота, головная боль все усиливается — таковы предвестники удара. Затем нарушаются движения, речь, чувствительность, возникают состояния от легкой оглушенности до потери сознания и комы — это уже сам инсульт.
Реабилитация после инсульта
После госпитализации по поводу инсульта у многих пациентов остаются проблемы с физическими, речевыми и психическими функциями. Однако, во многих случаях мозг имеет большой потенциал для восстановления.
Процесс реабилитации играет решающую роль для помощи пациентам в восстановлении утраченных навыков, чтобы пациенту снова стать независимыми от посторонней помощи и сохранить качество жизни. При активной своевременной кропотливой ежедневной работе эти перспективы улучшения состояния могут стать еще лучше. Реабилитация может продолжаться годами после инсульта, но для многих пациентов она происходит быстрее всего в первый год после мозгового удара.
Вот почему важно, чтобы медицинские специалисты – неврологи, физиотерапевты, логопеды и другие, начали работать с пострадавшим как можно скорее после перенесенного инсульта.
Многофункциональный медицинский способен предложить не только помощь высококлассных профильных специалистов, но также располагает современной диагностической базой для контроля состояния пациента во время реабилитации после инсульта в Москве, а также оценки рисков развития повторного инсульта, так как доля повторных инсультов высока и приводит к нарастанию инвалидизации или летальному исходу.
Последствия инсульта
В клинику обращаются для реабилитации последствий как ишемического так и геморрагического типов инсульта. В зависимости от того, какая область мозга была повреждена, инсульт может вызвать следующие виды нарушения функций:
- Паралич, парез
- Болевой синдром или утрата чувствительности
- Проблемы с распознаванием речи и артикуляцией
- Когнитивные расстройства (мышление, память)
- Эмоциональные расстройства
- обострение заболеваний сердечно-сосудистой, дыхательной, выделительной систем и др.
- Пролежни и их осложнения в отсутствие правильного ухода за лежачим пациентом
- нарушение глотания(дисфагия) и др.
Этапы восстановления
Условно период реабилитации после инсульта разделен на несколько этапов:
В острый период
главной задачей становится поддержание основных функций организма и сохранение жизни пациента в стационаре.
Ранний восстановительный период
в первые полгода после инсульта особенно важен для восстановления двигательных навыков и когнитивных способностей пациента – пассивной гимнастики, массажа, дыхательных упражнений и занятий по восстановлению речи.
Поздний восстановительный период
с полугода до года характеризуется ежедневными поддерживающими занятиями со специалистами.
Отдаленный период
после 1 года позволяет судить о достигнутых в предыдущих периодах результатах, степени восстановления функций погибших клеток мозга.
На каждом из этапов важна преемственность и регулярность в организации реабилитационных мер.
Что делать после инсульта — виды реабилитации
Медикаментозная коррекция
подбирается лечащим врачом в стационаре и затем может корректироваться наблюдающим врачом-неврологом. Применяются препараты как способствующие снятию симптомов — анальгетики, миорелаксанты, седативные, а также препараты способствующие восстановению и поддержанию текущих процессов в организме больного — улучшению церебрального кровоснабжения, активизации обменных процессов, восстановлению клеток мозга и др.
Физиотерапия
способствует положительной динамике при восстановлении процессов в головном мозге и предупреждению усугубления негативных последствий.
В комплексной терапии наилучшие результаты показывают электрофорез с лекарственными препаратами; недостаточность кровообращения пораженного мозга хорошо устраняется с помощью регулярных курсов электромиостимуляции, для пораженных конечностей применяется как дарсонвализация, так и магнитотерапия.
Иглорефлексотерапия
безопасно и результативно помогает запуску процессов самовосстановления и саморегуляции. Преимуществом является то, что процедуры могут проводиться даже лежачим больным.
Нейропсихолог и психолог
с помощью определенных приёмов могут снять проявления тревожности, апатии у пациента, скорректировать психологический настрой.
Массаж
после инсульта показан при отсутствии осложнений больным с ишемическим инсультом начиная с раннего восстановительного периода.
Лечебная физкультура
(ЛФК) способствует процессу восстановления, развитию новых условно-рефлекторных связей, включая компенсаторные механизмы для восстановления функций.
Гирудотерапия
назначается только при ишемическом инсульте. Вещества, содержащиеся в слюне пиявок способствуют быстрому восстановлению сосудов головного мозга, укреплению стенок сосудов, что предотвращает повторные инсульты.
Факторы, влияющие на успех реабилитации
Некоторые факторы играют роль в успешной реабилитации после инсульта:
- Степень поражения тканей мозга. Чем меньше поражение, тем динамичней происходит восстановление.
- Эмоциональное состояние пациента. Позитивный настрой человека после инсульта, может помочь справиться с трудностями и сосредоточиться на том, чтобы поправиться.
- Поддержка родственников. Максимальной поддержкой семьи является обеспечение не только должного ухода, но и заверение пациента в его нужности и важности для семьи.
- Время до начала реабилитации. Реабилитацию необходимо начинать как можно скорее после инсульта. Даже простые задачи, такие как тренировка парализованных мышц и переворачивание человека в постели, должны начинаться очень скоро после инсульта. Реабилитация после инсульта наиболее успешна, когда это командная работа. Перенесший инсульт пациент и его семья должны работать вместе с лечащим врачом и другими специалистами по реабилитации.
Инсульт не проходит бесследно, и реабилитация является ключом к осуществлению маленьких побед на пути к выздоровлению.
Преимущества обращения в клинику Чудо Доктор
Круглосуточный стационар
Профилактические, лечебные и реабилитационные процедуры возможно проводить с размещением в комфортных палатах.
Комплексное обследование
Полный спектр анализов, УЗИ сосудов, КТ и КТ-ангиография, МРТ, ЭХО-КГ, мониторирование ЭКГ по Холтеру и другие исследования выполняются сразу после назначения.
Междисциплинарный подход
Высококлассные специалисты клиники (кардиологи, неврологи, терапевты, эндокринологи), могут взаимодействовать на месте, что позволяет достичь результата сопоставимого с эффектом нахождения пациента в центре реабилитации после инсульта.
Индивидуальный подход
Каждый случай инсульта уникален, поэтому все виды реабилитации подбираются индивидуально.
Женщина после 45 лет: катастрофа или новая жизнь? Часть 1
Для современной женщины после 45 лет жизнь только начинается. К этому возрасту уже, как правило, выстроена карьера, выросли дети, накоплен достаточный жизненный опыт, и наступает время жить свободно и с удовольствием пожинать плоды своего многолетнего труда. Другими словами, женщина в этом возрасте переживает «второе рождение». И как никогда в это время ей хочется быть здоровой, активной, красивой, полной сил. Но как раз в этот период в свои права вступает женская физиология, и возраст 45+ может стать не «вторым рождением», а настоящей пыткой. «Что со мной происходит? Почему я так изменилась? Почему взрываюсь без повода? Малейшая неприятность выводит меня из себя. Я плохо сплю, постоянно кричу на мужа и детей. А в зеркало с каждым днем смотреть все страшнее. Неужели наступает он… климакс?»
Такие мысли посещают многих женщин, достигших зрелого возраста. Конечно, современные женщины гораздо более просвещены в вопросах своей физиологии, нежели представительницы прекрасного пола, жившие 70 или 100 лет назад. Современным женщинам знакомы такие понятия как овуляция, фертильность, менопауза, климакс. Но на поверку у большинства из них эти знания оказываются абсолютно поверхностными, построенными на мифах, слухах и байках подруг и коллег. Поэтому для большого количества женщин наступающий климактерический период обозначает начало конца, этакую трагическую точку, после которой женщина утрачивает свое предназначение и, в сущности, перестает быть женщиной.
Климакс овеян таким количеством мифов, что женщины действительно зачастую по-настоящему боятся его наступления. Сегодня в нашей статье мы поговорим о том, что такое климакс, и действительно ли он так страшен. Нам поможет разобраться в этом непростом вопросе, а также расскажет о тайнах женского здоровья и долголетия гинеколог-эндокринолог Клиники «Смитра» Андоленко Вита Витальевна.
В жизни женщины выделяются два основных критических биологических периода: период становления репродуктивной функции, когда организм девушки только готовится к деторождению, и период угасания этой функции, то есть тот самый климактерий.
Нужно понимать, что климакс не наступает за один день. Это долгий, многоступенчатый процесс, который протекает не один год, и каждая женщина переживает его индивидуально.
Традиционно в климактерическом периоде выделяется три стадии:
1.
Пременопауза
– начало климактерического периода. Главное проявление этого периода – сбои менструального цикла, слишком обильные или скудные менструации. 2.
Менопауза
– последние месячные в жизни женщины. Диагностируется постфактум, при условии отсутствия менструации в течение 12 месяцев. 3.
Постменопауза
– жизнь женщины после менопаузы
Что же происходит в это время в организме женщины?
С началом пременопаузального периода в яичниках постепенно уменьшается количество фолликулов, и как следствие, снижается уровень женского гормона эстрадиола.
Эстрадиол – это основной женский половой гормон из группы эстрогенов. Эстрадиол считается женским гормоном, поскольку является «творцом» женской красоты и здоровья. Благодаря этому гормону талия у женщины становится тонкой, голос — высоким, кожа — гладкой и мягкой, молочные железы увеличиваются, а бедра округляются. Также эстрадиол отвечает за либидо (сексуальное влечение) и тургор (упругое и эластичное состояние) кожи и слизистых.
Как отмечает доктор, переживать по поводу снижения уровня эстрадиола в период климакса не стоит, ведь его функцию частично берут на себя гормоны, которые продолжают вырабатываться надпочечниками. Кроме того, избыточное количество эстрадиола в этот период может быть даже опасным для женского организма и является крайне нежелательным: излишняя выработка эстрадиола в это время может приводить к маточным кровотечениям и к гиперпластическим процессам эндометрия.
При физиологическом течении пременопаузального периода физическое самочувствие женщины не страдает. Конечно, снижение эстрадиола может вызвать некоторые неприятные симптомы, но с ними можно легко справиться. Вот несколько советов от доктора:
- если кожа потеряла упругость
, стала дряблой и неровной — это симптом снижения ее тургора, который можно компенсировать специальными уходовыми средствами – кремами, сыворотками, гелями, различными косметическими процедурами. - неприятные ощущения в интимной области
, такие как сухость, затруднения при половом акте, связанные с недостатком женской смазки, могут быть устранены с помощью любрикантов на водной основе, а также мазей и свечей, содержащих эстриол (применяются строго по назначению врача).
К сожалению, климактерический период у женщины не всегда проходит беспроблемно. Вита Витальевна рассказала нам, в каких случаях женщине обязательно необходимо обратиться к доктору.
1) Наступление раннего климакса (до 44 лет)
. Обычно менструальная функция угасает в возрасте около 50 лет. Если этот процесс происходит гораздо раньше, консультация врача необходима! В этом случае резко снижается плотность костной ткани, то есть, развиваются остеопения, остеопороз, что приводит к переломам (шейка бедра, позвонки) и, как следствие, к инвалидизации. Доктор проведет обследование и в случае необходимости назначит подходящие препараты.
2) Ухудшение качества жизни.
Еще раз повторим, что физиологически протекающий климакс не вызывает у женщины существенных изменений физического состояния. Возникновение приливов (внезапных приступов жара), ознобов, гипергидроза (повышенного потоотделения) и тахикардии является симптомом выраженного эстрогенодефицита и требует обязательной медикаментозной коррекции.
3) Боли в трубчатых костях
(фаланги пальцев, запястья, стопы) и проекции крупных суставов (коленные, тазобедренные, голеностопные суставы) являются серьезным показанием для проведения рентгеновской денситометрии — диагностики плотности костной ткани и вероятности переломов. Данный способ диагностики позволит подтвердить или исключить наличие у женщины остепороза и, соответственно, назначить своевременное лечение.
4) Набор веса.
Появление лишних килограммов после прекращения менструальной функции – частая проблема. Если женщина следит за своим питанием, а весы с каждым днем показывают большую цифру – это повод обратиться к доктору. Обследование в этом случае будет направлено на исключение инсулинорезистентности – предвестницы сахарного диабета и ее своевременной коррекции.
5) Проблемы с мочевым пузырем
. Учащенное мочеиспускание, недержание мочи при смехе, кашле, физических нагрузках — частые спутники женщин старше 45 лет. Такие проявления напрямую не связаны с дефицитом женских гормонов, но зачастую проявляются именно в зрелом возрасте и требуют консультации доктора и соответствующего лечения.
Но даже если климактерический период протекает у женщины без особых проблем, обратиться к доктору все-таки нужно, особенно, если менструальная функция начала угасать рано (ранее 44 лет). Продолжение читайте в следующей статье.
Материал подготовлен при участии гинеколога-эндокринолога Клиники «СМИТРА» Андоленко Виты Витальевны.
© 2010-2020 СМИТРА. Все права защищены. Никакие материалы данного сайта не могут быть скопированы и использованы без письменного разрешения, кроме как для частного, некоммерческого просмотра.
Дифференциальная диагностика боли в шее
Как правило, большинство болей в спине связаны непосредственно с изменениями в дисках (протрузия, грыжа диска), тем не менее, для точного диагноза необходимо использовать методы медицинской визуализации.
Дифференциальные диагнозы включают:
- Шейный спондилез.
- Травматическое выпадение межпозвонкового диска.
- Боль в шее: острая деформация шеи, постуральная боль в шее или боль, связанная с хлыстовой травмой
- Головная боль.
- Отраженная боль — например, от плеча.
- Злокачественные образования: первичные опухоли, метастазы или миелома.
- Инфекции: дисцит, остеомиелит или туберкулез.
- Фибромиалгия.
- Сосудистая недостаточность.
- Психогенная боль в шее.
- Воспалительные заболевания (например, ревматоидный артрит).
- Метаболические заболевания: болезнь Педжета, остеопороз.
Диагностика протрузии диска
Боль в шее при радикулопатии и отсутствие симптомов «красных флажков» обычно не требует использования методов визуализации или других специальных исследований. Тем не менее, в целях верификации врач может назначить следующие методы исследований:
Анализы крови
могут быть назначены для исключения инфекционных или воспалительных заболеваний (снижение гемоглобина может быть признаком анемии; повышение РОЭ может быть признаком, как инфекции, так и воспаления; уровень ревматоидного фактора и определение HLA-B27 могут указывать на системные заболевания соединительной ткани).
Методы медицинской визуализации очень важны, но их следует интерпретировать в свете клинической картины, поскольку положительные результаты довольно распространены у людей без каких-либо жалоб:
• Рентгенография
. Обычный рентгеновский снимок шейного отдела позвоночника может использоваться для оценки хронических дегенеративных изменений, метастатических опухолей, инфекции, деформации позвоночника и стабильности двигательных сегментов. Интерпретация результатов исследований нередко затруднена, поскольку дегенеративные признаки почти универсальны у людей в возрасте старше 35 лет.
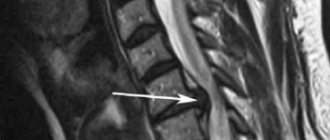
• МРТ.
Этот метод визуализации может быть назначен, если рентгенография не позволила определить генез симптоматики. МРТ следует проводить для диагностики протрузии (грыжи) диска и наличия компрессии нервных структур.
• КТ-миелография
может быть использована в том случае, если есть какие-либо противопоказания к МРТ.
•ЭМГ (ЭНМГ
)- эти методы могут быть информативны при наличии радикулопатии или же необходимости определения уровня поражения и дифференциации шейной радикулопатии от нервных компрессионных синдромов.
Причины
- Дегенерация или изнашивание, которые приводят к разрушению диска.
- Повторяющиеся сгибания (разгибания) и скручивающие движения, особенно в комбинации. Эти движения оказывает наибольшее воздействие на внешнее фиброзное кольцо диска.
- Диски наиболее восприимчивы к травме в положении сидя или наклоне, так как давление на диск смещается вперед, и вектор силы сдвигает содержимое диска заднелатерально к более тонкой и более слабой части фиброзного кольца.
- Падение или травма, как автомобильная авария.
- Повторяющиеся стрессовые травмы, при работе руками над головой или при занятиях тяжелой атлетикой.
- Генетические факторы могут в определенной степени способствовать раннему развитию дегенеративных изменений в дисках (остеохондрозу).
- Курильщики более склонны к раннему развитию дегенерации диска
- Инфекция (дисцит)