Что такое ST-сегмент?
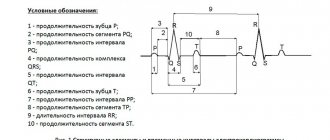
ЭКГ показывает электрические процессы, которые происходят в сердечной мыщце при сокращении и расслаблении. Если посмотреть на результат исследования, то можно увидеть линию со множеством зубцов. Прямой отрезок называется изолинией, а расстояние между двумя соседними зубцами — сегментом.
Сегмент ST представляет собой промежуток от окончания зубца S до начала зубца T. Этот отрезок показывает состояние сердечной мышцы в момент сокращения обоих желудочков. В норме сегмент полностью лежит на изолинии и не отклоняется от нее. Если же отрезок расположен ниже изолинии, то врачи говорят о депрессии сегмента ST.
Свидетельствует ли это об опасной сердечной патологии? Все зависит от степени и вида снижения сегмента. Электрокардиограф записывает результаты обследования на клетчатую бумагу. Если сегмент ST расположен ниже изолинии не более чем на половину клеточки, то это является вариантом нормы и встречается у здоровых людей. Такой результат считается допустимым как в грудных отведениях, так и в отведениях от конечностей. Более сильное снижение сегмента может свидетельствовать о сердечной патологии.
ЭКГ №2
Давайте рассмотрим еще одну ЭКГ с нижним инфарктом. Не обращайте внимание на мелкую дрожь в отведениях V1-V2 — это артефакты и они ничего не значат.
Красным выделена область элевации, зеленым — реципрокной депрессии. Желтый — это также реципрокные изменения, но из-за наличия полной блокады правой ножки пучка Гиса (надеюсь вы ее заметили) это утверждение можно оспорить.
Почему сегмент ST снижен?
Причины депрессии ST-сегмента подразделяют на коронарные и некоронарные. К коронарным причинам относятся состояния, связанные с недостаточным кровоснабжением (ишемией) сердечной мышцы. Это разные виды ишемической болезни сердца и инфаркт миокарда. Некоронарные причины включают в себя:
- недостаток калия в организме (гипокалиемия);
- вторичные поражения миокарда при внесердечной патологии;
- пароксизмальную наджелудочковую тахикардию (депрессия ST-сегмента может быть до 8 мм);
- прием некоторых лекарств (сердечные гликозиды, антиаритмические, фенотиазиновые препараты);
- гипертрофию левого желудочка сердца;
- вегетативную дистонию;
- пролапс митрального клапана;
- эмоциональный стресс;
- интенсивное дыхание (гипервентиляцию).
ЭКГ №3
Ну и еще одна ЭКГ уже с инфарктом боковой стенки (I, AVL, обычно есть и V5-V6 но не всегда) пояснения думаю излишние.
ЭКГ №4
И последняя ЭКГ с передне-боковым инфарктом. Здесь имеется некий дрейф изолинии, так что я выбрал для измерений наиболее «чистый» участок.
В целом, этого материала достаточно для наших скромных целей. И в можете попробовать пройти задание, чтобы закрепить пройденный материал. ЗАДАНИЕ 5.3
Или, если хотите, двигаемся дальше «Рубцовые изменения»
Если вы нашли какую-либо ошибку, пожалуйста, выделите фрагмент текста и нажмите «Ctrl+Enter»
Косонисходящий и горизонтальный тип снижения
Если отрезок между зубцами представляет собой косую линию, направленную вниз, то в этом случае говорят о косонисходящей депрессии сегмента ST. Такие показания электрокардиограммы считаются патологическими. Это говорит об ишемии миокарда. Другой причиной такого результата может быть недостаточность левого желудочка.
Признаком недостаточности кровоснабжения сердечной мышцы является и горизонтальная депрессия сегмента ST. Что это такое? Отрезок между зубцами S и T расположен параллельно изолинии. Такой результат ЭКГ тоже является маркером ишемии.
Состояние сегмента ST проверяют в двух соседних отведениях. То есть электроды кардиографа присоединяют к двум точкам, расположенным рядом, на груди или на конечностях. И если дважды было выявлено снижение сегмента, то это, как правило, свидетельствует об ишемии.
Теперь, что касается инфаркта с элевацией ST
Важнейшим критерием на ряду с элевацией являются реципрокные изменения — депрессия ST
в отведениях, противоположных области инфаркта.
То есть, если где-то есть элевация, то где-то рядом должна быть депрессия. В редких случаях реципрокные изменения возникают в тех участках, которые на обычных ЭКГ не видны, но давайте договоримся сразу — всех больных с элевацией ST и соответствующими жалобами вы отправляете на госпитализацию немедленно или представляете их кардиологу.
Ситуации в которых вы можете решать проблему самостоятельно ограничиваются случаями, когда у вас на руках имеется ЭКГ для сравнения. То есть, вы со 100% уверенность можете утверждать, что ЭКГ выглядела так и ранее, например: случаи с постинфарктыми изменениями или синдром ранней реполяризации — об этом поговорим далее.
Теперь давайте вернемся к предыдущей ЭКГ. Это — инфаркт.
Косовосходящий тип снижения
Косовосходящей депрессией ST-сегмента называется такое отклонение на электрокардиограмме, когда линия между зубцами направлена вверх. Обычно так бывает при тахикардии. Такое явление может носить временный характер, например при учащении сердечного ритма после физической нагрузки. В этом случае изменения на электрокардиограмме не говорят о патологии.
Но если на электрокардиограмме вместе с косовосходящей депрессией сегмента ST наблюдается высокий зубец T, то это может свидетельствовать о заболевании. Такой результат ЭКГ бывает в острой стадии инфаркта миокарда, при гипертрофии левого желудочка, гиперкалиемии.
Клинические проявления
Клиническая картина при элевации сегмента ST может быть различной. Это зависит от причины, вызвавшей появление данного изменения.
Боль
Самый частый симптом, сопровождающий элевацию сегмента ST – это боль. Интенсивность боли, ее продолжительность, иррадиация (проведение боли в другие органы и части тела) может варьировать.
Боль при стенокардии и инфаркте миокарда, как правило, острая, очень сильная. Терпеть такую боль невозможно. По характеру она может быть жгучей, сжимающей, давящей.
Локализация боли тоже может быть различной. Наиболее часто она локализована за грудиной, непосредственно в области сердца. Если инфаркт поражает нижнюю стенку сердца, то эпицентром боли может стать живот, из-за чего пациенты ошибочно обращаются к гастроэнтерологу.
Часто боль локализована не в одном месте, а иррадиирует по ходе нервов. В этом случае боли в сердце могут отдавать в левую руку, лопатку, плечо, мизинец. Описаны случаи, когда единственным симптомом инфаркта миокарда была боль в мизинце.
Одним их основных критериев, позволяющих дифференцировать боль при стенокардии и боль при инфаркте миокарда, является время. Боль при стенокардии длится не более 15 минут, во всех остальных случаях стоит заподозрить инфаркт.
Боль при перикардите, как правило, схожа с болью при инфаркте миокарда. Она имеет ту же локализацию, те же области проведения. Ее отличает усиление в горизонтальном положении (лежа), при приеме пищи или воды (особенно тяжело пациентам дается глотание), при кашле. Иногда отмечается усиление боли в процессе дыхания.
Одышка
Одышка является эквивалентом боли при состояниях, сопровождающихся подъемом сегмента ST на ЭКГ. Она может возникать в покое, при физической нагрузке. Данный симптом может проявляться при инфаркте миокарда, миокардите, аневризме сердца.
Лихорадка (повышение температуры тела)
Этот неспецифичный признак сопровождает множество заболеваний человека, и подъем сегмента ST также может проявить себя повышением температуры тела.
Повышенная потливость
Наблюдается при инфаркте миокарда, аневризме и иных состояниях, сопровождающихся элевацией сегмента ST на ЭКГ.
Нарушения сердечного ритма
Данный признак может субъективно ощущаться как усиленное, или наоборот, ослабленное сердцебиение, перебои в работе сердца.
Слабость
Общая слабость, слабость скелетных мышц также может свидетельствовать о наличии заболеваний сердца, сопровождающихся подъемом сегмента ST.
Бессимптомное течение
В ряде случаев элевация ST может никак не проявлять себя клинически. Такая ситуация особенно опасна, поскольку некоторые состояния, сопровождающиеся подъемом сегмента ST на ЭКГ часто являются жизнеугрожающими и требуют оказания неотложной медицинской помощи.
Смещение сегмента ST. Электрокардиограмма сердца. Методическое пособие
Смещение сегмента ST рассматривают как результат расстройства возбуждения вследствие повреждения отдельных отделов миокарда. Эти расстройства могут быть преходящими ( приступ стенокардии, ОКС с нестойким подъемом ST, предынфарктное состояние ), либо стойкими – (инфаркт миокарда – элевация, гипертрофия миокарда – депрессия ).
Различают депрессию интервала ST как отраженные (реципрокные, дискордантные) изменения при поражении миокарда противоположных отделов. Например: депрессия ST в I стандартном, aVL, V2, V4 при инфаркте задней стенки левого желудочка и гипертрофию левого желудочка при гипертензивной болезни. В первом случае депрессия будет горизонтально направленной параллельно изолинии. При гипертрофии депрессия сегмента будет косонаправленной, менее выражена начиная от зубца S и более выражена по мере приближения к зубцу Т. В результате такой депрессии вместе с первой ( отрицательной ) фазой зубца Т он ( сегмент ) образует неравнобедренный треугольник, форма которого напоминает блокаду левой ножки пучка Гиса. Разница в том, что при блокаде комплекс QRS будет уширен (> 0,10 сек ). Еще одно отличие депрессии при гипертрофии от депрессии реципрокной – она стойкая и не изменяется в ближайшее время под действием медикаментов: проведение терапии антикоагулянтами, тромболитиками, нитроглицериновой пробы, после купирования приступа стенокардии и т. д.
Многолетний опыт работы кардиологической службы скорой помощи г. Екатеринбурга ( в 2010 году исполнилось 50 лет ) убедил нас в том, что если на ЭКГ, снятой на фоне болевого приступа или тотчас после него, имеются даже незначительные изменения, в частности, сегмента ST, то они заслуживают самого серьезного внимания, пусть даже эти смещение 1 – 2 мм., хотя это и противоречит высказываниям авторов многих руководств по ЭКГ. Замечание касается, прежде всего, диспозиции сегмента ST, когда еще нет классического его подъема, но он уже и не горизонтален. Начальная часть сегмента – точка J находится на или почти на изолинии, но конечная часть как бы стремится к слиянию с зубцом Т, из-за чего зубец Т виден не так отчетливо, углубление между ним и конечной частью сегмента представляется сглаженным. Как подтвердили наши многолетние наблюдения, (В.А.Фиалко, В.И.Белокриницкий), продолженные позже нашими врачами-интернами, указанные изменения следует рассматривать как самые ранние проявления ишемии миокарда, которая может быть преходящей ( Рис. 19). Мы назвали этот феномен «косовосходящий ST». Под влиянием адекватной терапии такое смещение может претерпеть обратное развитие, т. е сегмент ST станет изоэлектричным, в тех же случаях, когда патологический процесс предотвратить не удастся, мы получим классическую картину инфаркта миокарда с элевацией, реципрокными изменениями и т. д. Поэтому игнорирование описанных изменений так называемых, «малых признаков» может привести к наступлению катастрофы.
Тем не менее. В.В.Мурашко, А. В. Струтынский приводят данный малый признак как вариант нормы [ 12 ]. Косовосходящий сегмент ST приводит и . Плоц [ 24 ], однако у него точка J находится над изолинией, поэтому такую форму правильнее рассматривать как разновидность подъёма сегмента ST. Косовосходящий сегмент приводит и В.Н.Орлов [ 8 ] , однако, в его иллюстрации точка J ниже изолинии. ( Рис. 20 а,б,в ). Некоторые авторы допускают небольшой ( 1 – 2 мм ) подъем сегмента( включая точку J, как вариант нормы ). По сути речь идет о классическом подъеме сегмента ST, который является манифестацией острой ишемии, и разница, по мнению этих авторов, только в высоте элевации. Может быть для условий госпитального этапа такая точка зрения не имеет существенного значения (больной все равно в стационаре), но только не для этапа скорой помощи или поликлиники ! Ведь здесь нужно решить вопрос относятся эти изменения к острым или нет. Поэтому встретившись с таким больным и такой электрокардиограммой, врач первого контакта должен обратить внимание прежде всего на жалобы, сравнить данный приступ с имевшими место ранее, т. е на то, что называется анамнезом приступа, а не сосредоточивать внимание на подсчете миллиметров элевации, превышает ли она пресловутые границы нормы или нет. Одна студентка на зачете по циклу СМП рассказала, что была свидетелем того, как молодой дежурный врач одной из клинических больниц города отказывала в приеме больной у бригады скорой помощи ( студентка дежурила в составе этой бригады ), аргументируя свой отказ тем, что элевация сегмента ST не превышала 2-х мм !. «Почтение» к пресловутым миллиметрам приводит к ошибкам, которые на догоспитальном этапе обходятся больным иногда довольно дорого. А врач, совершивший диагностическую, а возможно, вслед за ней и тактическую ошибку, при разборе на ЛЭК, в свое оправдание заявляет, что так написано в руководствах. Вот, что бывает, когда вместо углубленного анализа, логического осмысления всех полученных данных, включая и данные ЭКГ, при главенствующей роли клинической картины – учат считать миллиметры.
Такие высказывания врача нуждаются в комментариях. Конечно, хорошо, что врачи читают монографии, в которых сейчас нет недостатка. Но они написаны разными авторами, взгляды которых могут не совпадать. Такая же ситуация имеет место, когда врачи проходят усовершенствование в различных ГИДУВ,ах: разные школы, разные взгляды.
Поэтому руководствоваться в работе нужно не той информацией, которую вы получили из монографий или лекций – сегодня одна, завтра другая, а теми принципами, которые приняты в Вашем учреждении и утверждены стандартами ( протоколами ).
Нам думается, что тезис о допустимом пределе элевации сегмента ST правильно было бы изложить в следующей редакции:
« Если у пациента без каких-либо жалоб, подчеркнем — без каких- либо жалоб, при ЭКГ- обследовании, как случайная находка будет зарегистрирована небольшая элевация сегмента ST с элевацией точки J, или без нее, только в этом случае подобная картина может не вызывать тревогу. Но если врач скорой помощи, поликлиники, приемного отделения стационара при обследовании больного по поводу жалоб на боли в грудной клетке, эпигастрии, спине, в области сердца, на фоне гипертензивного криза с одышкой или без нее, при диффдиагностике с радикулалгиями обнаружит даже незначительную элевацию, или т. н. феномен «косовосходящий ST», со смещением точки J или без смещения, особенно, если этих признаков не было на предыдущих электрокардиограммах — полученные данные в сочетании с клинической манифестацией следует рассматривать как самые ранние проявления ОКП с принятием соответствующих мер – надежное обезболивание, проведение терапии дезагрегантами , антикоагулянтами , госпитализация.
Если же при обследовании в стационаре, первоначальный диагноз не подтвердится, никакие претензии предъявляться врачу не должны при условии, что в карте вызова убедительно описан ход рассуждений, из которых эксперту будет ясно, почему врач пришел к такому диагнозу.
Постараемся проиллюстрировать сказанное примерами, взятыми из многолетнего опыта кардиологической службы скорой помощи нашего города.
На рис.21 «А» представлена ЭКГ больного О. 56 лет, записанная кардиологической бригадой при первом выезде.
В грудных отведениях отчетливо виден описанный феномен, когда еще нет выраженной элевации сегмента ST, но он и не изоэлектричен, его конечная часть как бы стремится к слиянию с зубцом Т. ( См. выше ). Для наглядности рядом, в рамке приведен рисунок из монографии В.В Мурашко и А.В.Струтынского [ 12 ], который трактуется как вариант нормы. Данная ЭКГ, в сочетании с клинической картиной была интерпретирована как проявление острой коронарной патологии. Больному был введен гепарин, он был госпитализирован. На следующей ЭКГ, снятой через сутки, в стационаре заметно приближение сегмента к изолинии, ЭКГ записана вне болевого приступа.
Аналогичная электрокардиограмма (больной Г. 53 лет) представлена на рисунке 22 «Б», с той лишь разницей, что развитие патологического процесса предотвратить не удалось и на повторно записанной кривой через сутки ( больной также в стационаре ) мы получили убедительную картину инфаркта миокарда. Анализ приведенных изменений, по нашим данным они встретились в 26, 8 % случаев, позволил сделать вывод о том, что
описанные изменения при наличии патогномоничной клинической картины, правомерно рассматривать как наиболее ранние проявления ОКП, игнорирование которых может привести к наступлению катастрофы.
И вот еще один пример.
Больная С., 83 лет. Жалобы: боли в грудной клетке, больше справа, иррадиация под левую лопатку. Усиливаются при движении, глубоком дыхании. Боли беспокоят три дня, больной делали прогревание, принимала ибупрофен. Раньше боли были слева, сегодня появились в правой половине грудной клетки. В анамнезе – остеохондроз грудного отдела позвоночника. Данные объективных измерений: число дыханий – 18 в 1 мин., число сер
дечных сокращений – 74 в 1 мин., АД – 140/ 90 мм.рт.ст. Больной была снята электро
кардиограмма ( см. рис. 23 ). Заключение: Синусовый ритм, 85 уд. в 1 мин., горизонтальная электрическая ось сердца, диффузно-дистрофические изменения в миокарде. Единичные желудочковые экстрасистолы.
Диагноз: Остеохондроз грудного отдела. Межреберная невралгия. Помощь больной не оказывалась ( в соответствии с выставленным диагнозом ). Освобождение бригады – 8час. 49 мин. На вызове врач находился – 28 минут. В 9 часов 52 минуты поступает повторный вызов. Бригада, прибывшая без опоздания, констатировала смерть до прибытия.
Проанализируем приведенный пример. При сборе анамнеза все внимание уделено проявлениям остеохондроза. Совершенно не выяснен коронарный анамнез, который у больной в 83 года нельзя исключить. По сути нет анамнеза приступа, не выяснено, бывали такие приступы раньше, принимала ли больная нитроглицерин и каков эффект. Не предпринята попытка проведения дифференциальной диагностики между ИБС и остеохондрозом, «которые не исключают обе эти патологии, а могут сосуществовать у одного больного взаимовлияя друг на друга», Б.П.Кушелевский, А.Н.Кокосов, цитир. по [20]. Прошло мимо внимания врача и то обстоятельство, что сегодняшний приступ характеризовался изменением локализации боли, что как известно, всегда должно настораживать врача, так как является диагностическим критерием, на это указывал в своих работах еще профессор Б. П. Кушелевский в середине прошлого века ! На электрокардиограмме отчетливо виден уже упоминавшийся феномен «косовосходящий сегмент ST, в отведениях V2 и V3, ( особенно выражен в V2 ). Сегмент ST не выше изолинии, но он и не горизонтален, а стремится к слиянию с зубцом Т, почему последний хуже контурируется. Точка J находится на изолинии. Никакие пресловутые «миллиметры» здесь не играют роли, налицо ранние проявления ишемии миокарда, которые и привели больную к гибели ( как известно, от остеохондроза больные не умирают ). Остался без внимания еще один признак: в отведении aVL хорошо заметна зазубренность зубца R, которая, как известно, является прогностически неблагоприятным признаком грядущего разрыва миокарда. Этим признаком можно было бы пренебречь, если бы больная осталась жива. Однако здесь есть основания придать ему значение, что должен был сделать врач, анализируя ЭКГ, имея в виду углубленный анализ полученных данных, увязывая их с клинической картиной. В разобранном примере налицо поверхностный, формальный подход к выполнению стандарта (ЭКГ-обследование ) без вдумчивого анализа, ( безликое, ни о чем не говорящее в данной ситуации так наз. заключение: «Диффузно-дистрофические изменения в миокарде», что и привело к драматическому финалу. Для «любителей» ставить диагноз «Остеохондроз», вместо вдумчивого проведения дифференциальной диагностики с ИБС, уместно привести следующее высказывание:
«Врач должен помнить !!! При наличии в анамнезе проявлений ишемической болезни сердца ( ИБС ) или атеросклеротического поражения сосудов любой локализации ишемия лежит в основе кардиалгии более, чем в 90 % случаев, вне зависимости от возраста» [ 19 ].
К этому высказыванию следует только добавить, что если в анамнезе нет указаний на ИБС, это еще не означает, что ее действительно нет, особенно, если возраст больного дает основание к такому предположению.
На одном из занятий по циклу СМП, после демонстрации разобранного выше примера студенты задали вопрос: «Почему же нам об этом не рассказывают на клинических кафедрах ?». Ответ лежит на поверхности: подобные примеры, как и быструю динамику показателей под влиянием активной терапии в острейшем периоде можно наблюдать только на этапе скорой помощи. Именно в этом и состоит интерес к изучению догоспитального этапа.
И не случайно возможность изучения этого этапа на уровне близком к клиническому, появилась только с созданием специализированных бригад.
Назад в раздел
ЭКГ
экг пособие
Похожие материалы
- Заключение. Учебно-методическое пособие по ЭКГ — 16/12/2010 05:35
- Схема информационного обследования больного ОКП — 16/12/2010 04:55
- Электрокардиографическое заключение. Методическое пособие — 16/12/2010 04:37
- Методика расчёта ЭКГ — 16/12/2010 04:30
- ЭКГ при различных проявлениях острой коронарной патологии — 16/12/2010 04:22
Новые материалы
- Электрокардиографическое заключение. Методическое пособие — 16/12/2010 04:37
- Методика расчёта ЭКГ — 16/12/2010 04:30
- ЭКГ при различных проявлениях острой коронарной патологии — 16/12/2010 04:22
Старые материалы
- Нормальная электрокардиограмма. Специальная часть методического пособия — 16/12/2010 03:58
- Анализ дефектов при снятии ЭКГ (продолжение) — 15/12/2010 11:54
- Анализ дефектов допущеных при ЭКГ обследовании — 15/12/2010 11:28
Зубец S
Зубец S:
- глубиной до 8-12 мм
- продолжительность 0,03 сек
Зубец S – это исследуемый потенциал, это то время, когда желудочки полостью охвачены возбуждением. Самостоятельного значения не имеет.
Большое значение имеет комплекс QRS, что соответствует внутрижелудочковой проводимости равной 0,1 сек, а при гипертрофии может быть до 0,12 сек. Если комплекс QRS больше 0,12 сек – это внутрижелудочковая блокада или нарушение внутрижелудочковой проводимости.
Далее процесс деполяризации завершается, на электрокардиограмме это соответствует интервалу ST. Это значит, что мембрана клетки полностью перезарядилась.
Зубец P
Синусовый узел располагается у места впадения полых вен. При деполяризации импульс идет по правому предсердию, так образуется восходящее колено зубца P. Таким образом если происходят какие-либо изменения на восходящем колене зубца P, то проблема в правом предсердии.
Далее импульс идет по левому предсердию, на ЭКГ это нисходящее колено зубца P.
Обычно восходящее и нисходящие колена зубца P симметричны.
Зубец P отвечает за предсердия:
- он всегда положительный, за исключением тех отведений, где все зубцы отрицательные (aVR, V1)
- по высоте до 2 мм
- продолжительность до 0,1 сек
Если зубец P растет в правом колене – это гипертрофия правого предсердия, если в левом колене – гипертрофия левого предсердия.
Если зубец P уменьшен, это указывает на дистрофию предсердий (уменьшение массы миокарда предсердий).
Отсутствует зубец P – синусовый узел не работает.
Далее импульс идет в АВ-соединение. Нет ни деполяризации, ни реполяризации. На ЭКГ это соответствует интервалу PQ – потенциалу покоя.
Следом импульс идет в межжелудочковую перегородку.