Москвичам в тестовом режиме открыли доступ к электронной медицинской карте — истории обращений к врачам за три года. Эта практика, возможно, вскоре распространится по всей стране, и люди будут изучать, как менялись показатели здоровья. Чаще других в карте встречается общий анализ крови. Он включает около двух десятков параметров: одни жизненно важны, другие отклоняются от нормы лишь при редких болезнях. Рассказываем вместе с кандидатом медицинских наук, семейным врачом GMS Clinic Андреем Бесединым, что означает изменение уровня главных и почему его почти всегда назначают первым.
Когда достаточно одного анализа?
В некоторых случаях врач, получив результат анализа из пальца, уже понимает, в чем проблема и как ее решить.
«Кровь очень часто помогает определить разные признаки болезни по балансу кровяных телец и соотношению клеток, — рассказывает кандидат медицинских наук, семейный врач GMS Clinic Андрей Беседин. — Например, дефицит эритроцитов вкупе с низким гемоглобином — типичная картина анемии и нужно обязательно искать и устранять её причину. Иногда, этого достаточно, чтобы сразу на приеме выписать препараты железа».
Анализ крови позволяет понять, например, что у пациента тяжелое инфекционное заболевание, а не обычная простуда. Об этом будет кричать уровень лейкоцитов.
«При банальном ОРЗ или ОРВИ можно обойтись и без анализа — рассказывает терапевт поликлиники № 2 города Сергиева Посада Виктор Щербина. — Но часто есть дополнительные признаки: длительная температура, сильный кашель и т. д. Например, пациент приходит с простудой, но больше недели держится температура 37,2−37,5°C. Оказалось, ее причиной был воспалительный процесс от пиелонефрита — пациент застудил область таза».
Общий анализ — это и первичный онкологический скрининг болезней органов кроветворения. При подозрении терапевт сразу направит к гематологу или онкологу.
«При серьезной патологии сразу несколько параметров могут отличаются от нормы — говорит Беседин. — Бывают исключения — у женщины в течение дня беспричинно „скакала“ температура с 35,5° до 38,5°C, выраженная слабость. Все показатели анализа были в порядке, а вот относительный и абсолютный уровень лимфоцитов оказался во много раз завышен. Это позволило на ранней стадии обнаружить онкологическое заболевание крови».
Подробное описание исследования
Креатинкиназа (креатинфосфокиназа, КК, или КФК) — фермент с выраженной биохимической активностью, который способствует образованию энергии внутри клетки в виде молекулы АТФ.
Молекула КК представлена в виде 2 субъединиц — «M» и «B» — эти подтипы составляют 3 возможных формы (изомера) фермента:
- Креатинкиназа MM — преимущественно локализуется в скелетных мышцах и мышечном слое сердца (миокарде);
- Креатинкиназа BB — представлена в клетках головного мозга, легких и других тканях;
- Креатинкиназа MB — в основном находится в клетках миокарда.
Все вышеуказанные формы КК выполняют схожую биологическую функцию в клетках представленных тканей — они обеспечивают их энергией.
В норме в крови находится небольшое количество креатинкиназы (в 94-96% это ММ-фракция). При повреждении или разрушении мышечных — в меньшей степени других — клеток фермент выходит наружу и попадает в кровоток: это основная причина повышения уровня КК в сыворотке крови. При этом причина повреждения и/или разрушения клеток и тканей может быть самой разной — воспаление, дистрофия, травма, отмирание (некроз) и даже опухолевое перерождение. С онкологическими заболеваниями головного мозга, легких и других локализаций, как правило, связывают высокий уровень BB-фракции фермента.
Показатель креатинкиназы MB (КК-MB) повышается при различных сердечных заболеваниях, основным из которых является инфаркт миокарда — патология, при которой нарушается кровоснабжение сердца и погибают кардиомиоциты (мышечные клетки сердца). Основным маркером некроза (смерти) миокарда являются белки – тропонины. В качестве дополнительного маркера можно исследовать и КК-MB: фермент повышается через 2-4 часа и достигает пика через 24 часа после некроза (иногда позже). Особенностью КК-MB служит то, что уже к третьим суткам после начала инфаркта его значение нормализуется. Также креатинкиназа MB может увеличиваться и при других заболеваниях сердца: кардиомиопатии и миокардиты различного происхождения.
Увеличение концентрации креатинкиназы MM (КК-MM) связано с заболеваниями скелетной мускулатуры. К ним относятся:
- Мышечные дистрофии (в основном Дюшенна и Беккера);
- Мышечные травмы, включая рабдомиолиз;
- Ревматологические заболевания: дерматомиозит, полимиозит;
- Вторичные миопатии, например на фоне гипотиреоза;
- Избыточные физические нагрузки.
Мышечные дистрофии — в частности, миодистрофия Дюшенна — имеют врожденный характер и, как правило, встречаются у мальчиков. По началу развитие этих детей никак не отличается от развития здоровых сверстников. Но с возрастом появляются первые симптомы:
- Мышечная слабость, проявляющаяся в виде неуклюжести и отставания в физическом — ребенок перестает набирать мышечную массу — и умственном развитии;
- Слабость начинается с мышц тазового пояса и постепенно переходит на мышцы плечевого пояса, далее поражаются мышцы спины;
- Поражение сердечной мышцы (миокарда), которое проявляется в виде сердечной недостаточности;
- Определенный специфический симптом — псевдогипертрофия голени: размер икроножных мышц увеличивается на фоне мышечной слабости;
- Спазмы, судороги, чувства онемение и/или покалывания в конечностях.
Данный анализ следует сдавать при наличии рекомендаций от лечащего врача в рамках лабораторной диагностики вышеуказанных заболеваниях сердца и скелетных мышц.
На что смотреть в первую очередь?
По мнению терапевтов, главные параметры — уровень гемоглобина, тромбоцитов, лейкоцитов и СОЭ, она же скорость оседания эритроцитов. А также лейкоцитарная формула — процентное содержание лейкоцитов разного типа.
Гемоглобин — железосодержащий белок в кровяных клетках эритроцитах, отвечающий за газообмен и обмен веществ, — первое, на что смотрят терапевты. Уровень гемоглобина у женщин ниже, чем у мужчин за счет разницы в мышечной массе. Повышенный уровень бывает намного реже пониженного и может намекать на патологии сердца, почек или костного мозга. С ним направляют к гематологу, если только пациент не донор. У них после переливания эритроциты резко восстанавливаются, так что их количество сильно повышается и им приходится продолжать сдавать кровь для поддержания баланса. А вот снижение вызывается чаще всего несбалансированным питанием, физическими перегрузками и болезнями печени. Сильно сниженный показатель — признак более серьезных проблем.
«Если у мужчины очень низкий гемоглобин, я подозреваю кровотечение, — делится опытом Щербина. — Возможно, мельчайшие капли крови выделяются в желудке или кишечнике, быть может, дело в геморрое, или же кровоточит мочеточник вследствие мочекаменной болезни. У женщин это, вкупе с бледностью, говорит о серьезной анемии».
Тромбоциты отвечают за свертываемость крови. При их низком уровне больного не возьмут на операцию — остановить кровь будет непросто. При повышенном уровне велик риск образования тромбов — сгустков крови, которые закупоривают сосуд и вызывают инфаркт или инсульт. Уровень тромбоцитов говорит о состоянии сосудов, а в сочетании с другими помогает понять природу многих заболеваний.
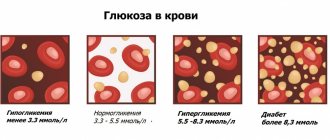
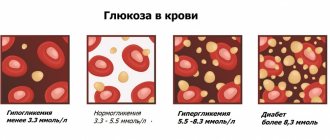
Лейкоциты защищают организм от инфекций, вирусов и аллергенов. До реформы здравоохранения в России нормой считался промежуток (6−8)*109/л, теперь (4−11)*109/л. Дефицит лейкоцитов может говорить о проблемах с иммунитетом, нехватке витаминов группы В или нарушении работы костного мозга. Повышенный уровень говорит о воспалении в организме, а степень его интенсивности помогает понять скорость оседания эритроцитов.
«Если лейкоцитов менее 4*109/л, СОЭ больше 30 мм/ч, а в лейкоцитарной формуле нейтрофилы повышены до 70−80%, я ищу очаг воспаления — говорит Виктор Щербина. — При температуре под 40 °C это может быть пневмония или острый простатит. При обратной ситуации — избытке лейкоцитов и нехватке нейтрофилов, подозреваю лимфолейкоз, и направляю к гематологу».
Так, лейкоцитарная формула помогает понять источник проблем по иммунной реакции: на вирусы, как правило реагируют одни клетки, например, лимфоциты, на бактерии — нейтрофилы. По словам Андрея Беседина, например, воспаления могут быть вызваны как вирусами, так и бактериями и показатели лейкоцитарной формулы нужны для определения тактики лечения и наблюдения за пациентом.
Использованная литература
- Федеральные клинические рекомендации по диагностике и лечению идиопатических воспалительных миопатий, 2013. — 16 с.
- Энциклопедия клинических лабораторных тестов / под ред. Н.У. Тица. — М. : «Лабинформ», 1997. — С. 279-281
- Kumar, V., Abbas, A., Fausto, N. et al. Robbins and Cotran Pathologic Basis of Disease, 2014. — 1464 p.
- Cabaniss, C. Creatine Kinase. In: Walker HK, Hall WD, Hurst JW, editors. Clinical Methods: The History, Physical, and Laboratory Examinations. 3rd edition. Boston: Butterworths, 1990.
- Aujla, R., Patel, R. Creatine Phosphokinase. StatPearls, 2020.
Анализы на аллергию: какие бывают?
Общий анализ крови – этот анализ не покажет, на что именно у человека есть аллергическая реакция. Однако при аллергии повышается уровень эозинофилов. Общий имунноглобулин (Rast-test) – радиоаллергосорбентный тест на определение аллергенов – особых антител класса IgE. Основные показания к применению теста: атопическая (наследственная) бронхиальная астма, атопический дерматит, крапивница, подозрение на гельминты. Иммуноглобулин Е- общий представляет суммарное содержание в крови имуноглобулинов IgE. Для выявления специфических IgE необходимы дополнительные исследования на отдельные или групповые виды аллергенов.
Аллергопанель – специальная аллергопанель, которая заполняется сывороткой крови пациента и помогает исследовать реакцию сразу на множество аллергенов. Например, в медицинском диагностическом сформированы 6 комплексов из 11 аллергенов.
- Пыльцевой комплекс № 1 — весна-лето.
- Пыльцевой комплекс № 2 — лето-осень
- Продукты питания. — пищевая панель комплекс № 1
- Пищевая панель комплекс № 2
- Пищевые добавки.
- Бытовые вещества.
Все комплексы сформированы с учётом особенностей местного климата и города Сочи. Это оптимальный способ для определения аллергии.
Кожная проба – на коже врач делает небольшие надрезы, а потом наносит туда раствор (аллергены). Самый быстрый и точный способ определить причину аллергической реакции в кабинете врача.
Подготовка к иммунологическому анализу крови
Для того чтобы результаты анализа были точными, сдавать кровь следует натощак. Лучше всего это сделать утром. Оптимально пациент должен не есть и не пить ничего, кроме воды в течение 12 часов перед сдачей анализа.
Накануне анализа не следует принимать алкоголь. В течение часа перед сдачей анализа желательно не курить.
Непосредственно перед сдачей анализа желательно присесть и находиться в покое 10-15 минут, чтобы исключить влияние физических и эмоциональных нагрузок на результаты исследований.
Записаться на диагностику Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Показатели иммунологического анализа крови
Иммунологический анализ включает в себя комплекс показателей, отражающих состав и функциональную активность основных клеток иммунной защиты в разбивке по видам клеток и продукты их деятельности (иммуноглобулины). Развернутый анализ иммунной системы является достаточно сложным, требующим много времени, поэтому в зависимости от цели исследования иммунологический анализ может быть ограничен показателями, представляющими конкретную функцию иммунитета или затрагиваемые конкретной патологией.
Чаще всего исследуются:
- субпопуляции лимфоцитов
– белых кровяных телец, различные виды которых распознают чужеродные структуры (антигены), вырабатывают антитела, направленные против чужеродных агентов, регулируют интенсивность иммунных процессов, распознают и уничтожают изменённые клетки организма (например, раковые клетки); - иммуноглобулины
– антитела, функцией которых является нейтрализация инфекционных возбудителей и токсинов. Прежде всего, исследуются иммуноглобулины классов A, M, G
Иммуноглобулины A (IgA)
обеспечивают местный иммунитет слизистых оболочек. Повышенный уровень IgA отмечается при заболеваниях кожи, органов пищеварения и дыхания. Также это характерно при интоксикациях, алкоголизме, патологии печени и почек. - Иммуноглобулины M (IgM)
активно вырабатываются при первичной защитной реакции организма, поэтому их повышенное количество наблюдаются в начале любого заболевания. Повышенное значение IgM также наблюдается при заболеваниях печени (прежде всего гепатите или циррозе печени). - Иммуноглобулины G (IgG)
— самый массовый класс иммуноглобулинов. Они являются основной защитой, вырабатываемой в ответ на проникновение в организм инфекции. Их задача – убивать грибок, вирус, патогенные бактерии, обезвреживать вырабатываемые возбудителем инфекции токсины. Именно они отвечают за длительный иммунитет, защищающий нас от повторного поражения инфекцией. - Иммуноглобулины Е и D
, вырабатываются, в основном, в ответ на паразитарную инфекцию (поражение глистами) или в случае атопической аллергии.
Для определения чувствительности организма к тем или иным аллергенам проводится специальное исследование – аллергопанель, выявляющее специфические антитела к конкретной группе аллергенов (как правило это иммуноглобулины классов Е или G).
Иммунологическое исследование крови в «Семейном докторе»
Для исследования берётся кровь из локтевой вены. Сдать кровь на иммунологический анализ можно в любой из поликлиник «Семейного доктора».
Интерпретация результатов производится врачом-иммунологом, который учитывает данные осмотра, жалобы пациента и результаты других исследований. Наибольшее внимание уделяется значительным отклонениям от нормы (более 20%), меньшие отклонения могут быть вызваны случайными факторами – диетой, стрессами, физическими нагрузками, а также индивидуальными особенностями организма.
Кожные пробы
Кожные пробы (скарификационный метод) – это один из самых быстрых и точных способов определения аллергическое реакции. Такие тесты проводят в кабинете врача. Врач аллерголог-иммунолог специальным скарификатором наносит небольшие насечки на внутреннюю часть руки пациента. Такие царапины безболезненны и затрагивают исключительно наружный слой кожи. Далее врач наносит аллергены (они представлены специальным раствором) на область насечек. Подобные тесты простые и точные. Через 15-20 минут на коже появилась реакция в виде покраснения и раздражения? Значит, белок конкретного вещества иммунная система воспринимает как «угрозу». Плюсы обследования с помощью кожной пробы – метод позволит быстро и достоверно определить аллергены в кабинете врача. За один раз теоретически можно сделать тесты до 40 аллергенов, но такое бывает крайне редко. Опытный аллерголог собирает анамнез и предполагаемый источник «опасности» определяет ещё до проведения кожной пробы, а исследование только подтверждает предварительный диагноз. Минусы – за 10 дней до исследования нельзя принимать гистаминные средства. Причина в том, что они могут повлиять на результат кожной пробы.
Что лучше: кожная проба или анализ крови?
Врач назначит кожную пробу вместо анализа крови в том случае, если у пациента есть крапивница или иные кожные заболевания, затрудняющие расшифровку результата. Такую диагностику в большинстве случае не проводят детям младше 5 лет и старше 60 лет, а также беременным женщинам.
– Анализ крови – это первый этап диагностики, – объясняет Владимир Никоноров, врач аллерголог-иммунолог МДЦ «ЭЛИСА». – Но вы должны доверять той лаборатории, которая проводит исследование. Это нужно, чтобы быть уверенным в результате. Чем удобна кожная проба? Реакция на аллергены видна сразу на приёме. Но есть меры предосторожности. За 10 дней до проведения скарификационной пробы, человек должен отменить приём гистаминных препаратов, но это не всегда возможно. С анализом крови ограничение составляет 5 дней и для многих это оптимальный вариант. Что касается детей, то для них предпочтительнее кожные пробы, так как многие бояться уколов и инъекций, а страх провоцирует выброс гистамина. Это может повлиять на результат анализа.