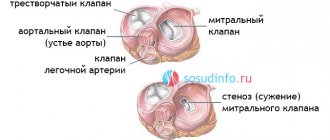
Стеноз легочной артерии
Стеноз (сужение) легочной артерии может быть вызван изолированной клапанной, подклапанной или периферической обструкцией, а также встречается в комплексе с более тяжелыми врожденными пороками сердца.
Стеноз легочной артерии с изолированным клапаном встречается в 8-12% случаев врожденных пороков сердца у детей. Подклапанный стеноз может привести к воронкообразному виду артерии и часто обнаруживается у детей с нормальным клапаном легочной артерии. Такое состояние может быть обусловлено тетрадой Фалло.
Периферийное сужение легочной артерии может привести к обструкции на уровне главной легочной артерии, в области бифуркации или в более дистальных (отдаленных) ветвях. В некоторых местах наблюдается затрудненная проходимость, но при этом стеноз может быть вызван другими врожденными сердечными аномалиями, например, дефектом межжелудочковой перегородки либо открытым артериальным протоком и пр.
Стеноз может быть диагностирован в период внутриутробного развития или вскоре после рождения. Критические сужения легочной артерии считаются потенциально опасными для новорожденных.
Ультразвуковое изображение сердца во время беременности может показать изолированный стеноз клапана благодаря аномальному утолщению или двухстворчатости клапана. Также с помощью УЗИ врач может обнаружить стеноз, вызванный инфицированием краснухой во время внутриутробного развития или сопровождающийся другими врожденными аномалиями, например, тетрадой Фалло или синдромом Нунан.
У младенцев состояние обычно диагностируется при наличии систолических шумов во время прослушивания легких фонендоскопом.
Симптомы и диагностика стеноза легочной артерии
Симптомы стеноза зависят от тяжести патологии. Мягкая форма может протекать бессимптомно, более тяжелая форма патологии может вызвать следующие признаки:
- одышка
- боль в груди
- обмороки при физической нагрузке
- беспричинные обмороки
Мягкие легочные систолические шумы прослушиваются при положении ребенка лежа, но также такие шумы могут быть слышны у здоровых детей и могут быть связаны с физиологическими изменениями в дыхательной системе.
Диагностика стеноза легочной артерии может состоять из следующих процедур:
- эхокардиография – позволяет подтвердить наличие дефекта клапана;
- ЭКГ – показывает наличие гипертрофии желудочков, правого предсердия и другие отклонения в физиологии сердца;
- ангиография позволяет подтвердить диагноз и часто назначается детям с множественными аномалиями сердца;
- рентген грудной клетки позволяет врачу определить расширение правого желудочка и предсердия.
Лечение стеноза легочной артерии
Первоначальное лечение критического порока сердца у новорожденного включают в себя общую реанимацию и лекарственные препараты для расширения артериального протока. При отсутствии симптомов патологии и давлении крови в правом желудочке меньше 60 мм рт. ст. ребенок наблюдается у кардиолога каждые 1-2 года. На таких плановых обследованиях проводится ЭКГ, эхокардиография и рентгенография грудной клетки.
При инфекционном эндокардите проводится хирургическое лечение:
- в случае наличия симптомов и давления крови в желудочке более 60 мм рт. ст. проводится катетеризация сердца с помощью вальвулотомии, которая приводит к устранению недостаточности клапана легочной артерии. Если процедура не устраняет проблемы, требуется замена легочного клапана;
- чрескожная легочная имплантация клапана является альтернативой хирургической коррекции клапана и замене дисфункции правого желудочка;
- баллонная ангиопластика легочной артерии, с или без размещения расширяемого металлического стента, может быть использована для лечения патологии.
Что собой представляет легочный клапан и где он находится?
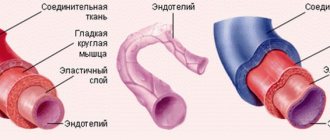
Пульмональный (ПК) или клапан легочной артерии (КЛА) – анатомическая структура, отделяющая полость правого желудочка от легочного ствола. Последний принимает участие в образовании малого круга кровообращения, доставляя венозную кровь в легкие через систему мелких артерий и капилляров.
По отношению к наружным ориентирам, клапан легочного ствола располагается в области прикрепления хряща 3-го ребра к грудинной кости слева (точка аускультации работы ПК).
Структурные составляющие:
- 3 полулунные заслонки (створки): передняя, левая, правая;
- 3 синуса («пазухи»);
- фиброзное кольцо, основная функция которого – опорный каркас для створок.
Заслонки по форме напоминают карманы, прикрепленные к фиброзному кольцу, свободные края которых направлены к просвету сосуда. Линии смыкания створок называются комиссурами. Утолщения в центральной части заслонки – узелки Морганьи.
Створки образованы тремя слоями:
- желудочковый (вентрикулярный);
- срединный (губчатый);
- синусовый (фиброзный).
Наибольшую толщину створки имеют у места прикрепления к фиброзному кольцу, сужаясь в центральном направлении. Клапанные структуры снабжаются кровью с помощью отдельных артерий, отходящих от легочного ствола.
Гистологическое строение фиброзного кольца и створок подобно структурам эндокарда – внутренней соединительнотканной оболочке сердца. Верхний слой представлен тонким эпителием, который защищает поверхность ПК от образования кровяных сгустков. Эластические и коллагеновые волокна нижнего слоя обеспечивают плотность и растяжимость.
Синусы (или пазухи) – пространство между створками и стенкой сосуда, название каждой соотносится с формирующей заслонкой. Участок стенки артерии, образующий синус, имеет развитый средний слой из гладкомышечных клеток и соединительнотканных элементов. Последний истончается к основанию пазухи за счет уменьшения количества миоцитов.
Фиброзное кольцо – тяж треугольного сечения из плотной соединительной ткани, который состоит из коллагена (основной компонент), эластина и незначительного количества хрящевых элементов. Структуры кольца продолжаются в среднем слое створок.
В процессе эмбриогенеза ПК развивается из мезенхимы, являясь частью «желудочкового выносящего пути».
Гемодинамика
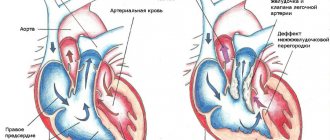
Главная функция пульмонального клапана сердца – обеспечение одностороннего тока крови в системе малого круга и предотвращение возврата (регургитации) из легочного ствола в правый желудочек.
В период систолы (момент сокращения сердца) давление в ПЖ превышает показатели в артериях, поэтому клапан находится в открытом состоянии, заслонки прижимаются к стенке сосуда. Когда наступает диастола (расслабление), кровь устремляется в обратном направлении, затекает в синусы, в результате чего происходит смыкание створок.
Недостаточность клапана легочной артерии
В виде врожденной аномалии легочная недостаточность возникает крайне редко. Однако патология часто возникает как осложнение после хирургического вмешательства или чрескожной ангиопластики при стенозе легочной артерии, а также лечения тетрады Фалло. Также недостаточность клапана легочной артерии может развиться в результате дилатационного кольца легочного клапана в связи с легочной гипертензией или синдромом Марфана.
Значительная легочная недостаточность может быть вызвана первичной легочной гипертензией, вторичной легочной гипертензией, инфекционным эндокардитом, ревматической болезнью сердца, карциноидной болезнью сердца, синдромом Марфана и некоторых препаратов, например, метисергида, перголида.
Недостаточность клапана легочной артерии является серьезной патологией, которая обычно протекает бессимптомно и не сопровождается признаками недостаточности правого желудочка. При данной патологии прослушивается мягкий диастолический шум в левой верхней области грудины и наблюдается гипертрофия правого желудочка.
При диагностике данной патологии проводятся следующие исследования:
- ЭКГ;
- рентген грудной клетки;
- цветная эхокардиография Доплера;
- катетеризация сердца.
Лечение недостаточности клапана легочной артерии
Легочная недостаточность обычно не требует специального лечения, но для контроля патологии необходимо проведение кардиограмм каждые 1-3 года, в зависимости от тяжести и причины патологии. При наличии симптомов или дилатации правого желудочка необходима хирургическая замена клапана легочной артерии. В случае выявления тяжелой правожелудочковой недостаточности и легочной гипертензии может потребоваться пересадка сердца.
Обычно в детстве легочная недостаточность хорошо переносится. Долгосрочные исследования показали, что недостаточность клапана легочной артерии со временем может привести к прогрессированию дилатации правого желудочка, дисфункции правого желудочка, непереносимости физических нагрузок, желудочной тахикардии и, в крайнем случае, к внезапному летальному исходу.
Нормальные показатели работы
Для изучения функционирования КЛА на первичном этапе применяют общий клинический осмотр пациента. Характерные признаки нарушений:
- одышка;
- пульсация шейных вен;
- бледность или синюшность верней части тела;
- при аускультации – дополнительные шумы в точке проекции клапана.
Постановка окончательного диагноза и выбор адекватной тактики лечения зависит от результатов инструментальных методов, которые объективно оценивают состояние этой структуры. Наиболее распространенные исследования: электрокардиография (ЭКГ) и эхокардиография (эхоКГ).
ЭКГ
Специфических электрокардиографических признаков пороков ПК не существует. Изменения на ЭКГ возникают при появлении симптомов сердечной недостаточности, обусловленной клапанным дефектом.
При регургитации или стеноза пульмонального клапана развивается гипертрофия правого желудочка, которую на ЭКГ устанавливают в сравнении с состоянием левых отделов.
Резко выраженная гипертрофия ПЖ (масса больше левого):
- желудочковый QRS-комплекс представлен q-R или просто R в грудном отведении V1;
- в V6 комплекс QRS деформирован в r-S, R-S (изредка – R-s);
- степень гипертрофии отражает высота зубца R в V1 и глубина S в V6 – чем больше разница между ними, тем существеннее увеличение миокарда;
- сегмент ST в V1 находится под изолинией, зубец Т-отрицательный;
- в V6 ST располагается над изолинией, Т-положительный.
Гипертрофия средней тяжести (масса ПЖ меньше левого, однако проведение импульса замедлено):
- QRS-комплекс вV1 наблюдается в виде rsR или rSR;
- V6 деформация в qRS.
Умеренная гипертрофия представлена деформацией комплекса QRS:
- в V1 – rS, RS, Rs;
- в V6 – qR;
- амплитуда зубца R в V1 увеличена;
- зубцы S в V1 и R в V6 – снижены.
Смещение электрической оси сердца вправо отмечается при каждой стадии гипертрофии.
ЭХО
Ультразвуковое исследование сердца считается золотым стандартом диагностики пороков ПК. Метод позволяет изучить анатомические особенности и функциональное состояние клапанов. Для визуализации внутренней гемодинамики применяют режим допплеровской эхоКГ.
Пульмональный клапан на ЭХО изображается в форме трехпластинчатого образования, элементы которого во время систолы ПЖ изгибаются в просвет сосуда.
Нормативные показатели ПК:
- структура – нормоэхогенная, однородная;
- пиковая скорость кровотока – 0,5-1,0 м/с;
- средний градиент давления – до 9 мм рт. ст.;
- диаметр просвета – 11-22 мм.
Во время УЗИ изучают строение КЛА, наличие патологических образований. Основные изменения при разных пороках представлены в таблице.
| Стеноз КЛА | Недостаточность (регургитация) КЛА |
|
|
Общие сведения о пороках сердца у детей
Порок сердца
— нарушение анатомического строения стенок или клапанов сердца, а также кровеносных сосудов, которые входят или выходят из него. Нарушаются сердечная функция и гемодинамика во всей кровеносной системе.
В зависимости от причин развития бывают врожденные
и
приобретенные пороки
.
Считается, что врожденные появляются в период первых недель беременности во время «начальной закладки» будущей жизни. Достоверно причины развития пороков не изучены, однако предрасполагают к ним:
- генетические заболевания (50% детей с синдромом Дауна страдают этим нарушением);
- сахарный диабет у беременной;
- вредные привычки будущей мамы (половина детей с фетальным алкогольным синдромом (ФАС) имеют пороки сердца);
- инфекции (у мамы переболевшей краснухой в первый триместр почти всегда будет ребенок с тяжелой патологией);
- прием запрещенных для беременных лекарств;
- фенилкетонурия у будущей мамы.
Однако не всегда порок сердца развивается с рождения. Он может проявиться как осложнение перенесенных в детстве заболеваний (ревматизм, грипп, ангины) в тяжелых формах. Такое нарушение называется – приобретенный порок
сердца.
Диагностика пороков сердца у детей
При первичном осмотре педиатр, неонатолог или детский кардиолог проводит осмотр, аускультацию возможных шумов в сердце. Проверяется наличие отечности, одышки, нарушений ритма сердца, проблемы с физическим или интеллектуальным развитием. По результатам осмотра решается вопрос о необходимом обследовании.
Эхокардиография сердца (ЭхоКГ) – объединяет в себе УЗИ сердца и кардиограмму. Метод определяет ритмограмму и структурные изменения в сердце. ЭхоКГ информативный метод.
Рентгенология показывает реальные размеры сердца, его камер и соотношение органа с размером грудной клетки.
Коронарография – через вены или артерии на руке, паху, или шеи (только через вену) вводят катетер, который достигает сердца. Затем по нему пропускают контрастное вещество. Этот метод определяет сократительную функцию сердца.
В медицинском используется оборудование экспертного класса от производителей с мировым именем.
Задача детского отделения Медицинского — предоставить полный комплекс медицинской помощи от профилактики до лечения, при появлении симптомов порока с момента рождения до 18 лет.
В нашем детском отделении прием ведут врачи, которые прошли специальную подготовку для выявления нарушений здоровья у детей и младенцев, с учётом всех возрастных особенностей.
Детские врачи клиники “Парацельс” работают по принципам доказательной медицины (международным протоколам, составленным на основе клинических испытаний). Это сводит к минимуму вероятность постановки ложного диагноза.
Большая роль в ранней диагностике пороков сердца у детей принадлежит родителям. От того, насколько родители внимательно следят за здоровьем своего ребенка, насколько правильно смогут описать его состояние врачу, зависит в каком направлении будет проводиться предварительное обследование.
Симптомы пороков сердца у новорожденных и детей
Обычно патология обнаруживается еще неонатологом в первые дни жизни младенца:
- цианоз (посинение) или серость кожных покровов;
- тахипноэ — учащённое поверхностное дыхание;
- расширение ноздрей на вдохе;
- кряхтение на вдохе;
- отеки ног, живота, лица;
- нарушение дыхания при кормлении.
При менее тяжелой форме проявляется в подрастающем возрасте:
- утомляемость при нагрузке;
- одышка, боль в области сердца при занятии спортом;
- отек рук, лодыжек, стоп.
Чем раньше проявляется клиника, тем тяжелей процесс.
Важно! Родителям на заметку
Независимо от того есть ли у ребенка сердечная патология или нет, необходимо проходить регулярные медицинские обследования.
Особенно важно записаться на прием к детскому врачу-кардиологу перед началом спортивных занятий. Есть нарушения, при которых сердечно-сосудистая система может компенсаторной силой справиться с ними. Заболевания остаются годами незамеченными.
При занятии спортом нагрузки на сердечно-сосудистую систему многократно возрастают. Компенсаторных механизмов в таком режиме часто не хватает, что проявляется головокружением, потерей сознания, а может вызывать угрожающие жизни ребёнка состояние.
Это не означает, что категорически противопоказаны занятия спортом. Вид спорта и нагрузки должен определить врач.
Если же у ребенка диагностирован порок сердца – врачебный контроль при занятиях спортом обязателен. Необходим диспансерный осмотр врачом детским кардиологом, педиатром, кардиохирургом.