Характеристика нормальных тонов сердца.
Первый тон возникает во время систолы после длинной паузы. Он лучше всего выслушивается на верхушке сердца, поскольку систолическое напряжение левого желудочка выражено больше, чем правого.
По характеру первый тон более продолжительный и низкий, чем второй.
Второй тон образуется во время диастолы после короткой паузы. Он выслушивается лучше у основания сердца, так как возникает при захлопывании полулунных створок клапанов аорты и легочного ствола. В отличие от первого тона он менее продолжительный и более высокий.
В патологии, когда звучность тонов может изменяться, отличить первый и второй тоны помогает то, что первый тон совпадает с верхушечным толчком (если последний пальпируется) и с пульсом аорты и сонной артерии.
Изменение сердечных тонов может выражаться в виде:
v ослабления или усиления звучности одного или обоих тонов,
v в изменении их тембра, продолжительности,
v в появлении раздвоения или расщепления основных тонов,
v возникновения добавочных тонов.
Тоны сердца усиливаются при расположении вблизи него больших воздушных полостей (большая легочная каверна, большой газовый пузырь желудка) – за счет резонанса. Зависит звучность тонов и от состава крови, протекающей через сердце: при уменьшении вязкости крови, как это наблюдается при анемии, звучность тонов возрастает.
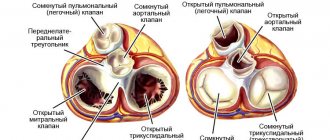
Рис 8. Места проекции клапанов
на переднюю грудную стенку
В диагностике заболеваний сердца
имеет большое значение выявление изменений тонов, обусловленных поражением самого сердца, т.е. вызванных сердечными причинами.
Ослабление обоих тонов может наблюдаться при снижении сократительной способности сердечной мышцы у больных миокардитом, дистрофией миокарда, кардиосклерозом, при коллапсе, скоплении жидкости в полости перикарда.
Усиление обоих тонов возникает за счет повышения влияния симпатической нервной системы на сердце. Это отмечается при тяжелой физической работе, волнениях, у лиц, страдающих базедовой болезнью.
Чаще, чем изменение обоих тонов сердца, встречается изменение одного из них, что особенно важно в диагностике заболеваний сердца.
Ослабление первого тонау верхушки сердца наблюдается:
· При недостаточности митрального и аортального клапанов.
При недостаточности митрального клапана во время систолы створки клапана не полностью прикрывают левое атриовентрикулярное отверстие.
Усиление первого тона на верхушке сердца наблюдается:
· при сужении митрального отверстия.
Ослабление первого тонау основания мечевидного отростка грудины
· при недостаточности трехстворчатого клапана и клапана легочного ствола.
Усиление первого тона у основания мечевидного отростка грудины выслушивается:
· при стенозе правого атрио-вентрикулярного отверстия.
Усиление первого тона наблюдается также при экстрасистолии – преждевременном сокращении сердца — из-за малого диастолического наполнения желудочков.
В норме, сила второго тона над аортой и легочным стволом одинакова.
Ослабление второго тонанад аортой наблюдается:
· при недостаточности аортального клапана, либо вследствие их рубцового уплотнения;
· при большом разрушении створок аортального клапана второй тон над ним может совсем не выслушиваться;
· при значительном снижении артериального давления;
Ослабление второго тонанад легочным стволом наблюдается:
· при недостаточности его клапана (что встречается крайне редко);
· при снижении давления в малом круге кровообращения.
Усиление второго тона может отмечаться или над аортой или над легочным стволом.
В тех случаях, когда второй тон звучнее над аортой говорят об акценте второго тона на аорте, если же он звучнее над легочным стволом, говорят об акценте второго тона на легочной артерии.
Акцент второго тона на аорте наблюдается:
· при повышении в ней давления (гипертоническая болезнь, нефрит, тяжелая физическая работа, психическое возбуждение), поскольку при этом в начале диастолы кровь с большей силой ударяется о заслонки клапана.
Акцент второго тона на легочной артерии появляется:
· при повышении давления в малом круге кровообращения, переполнении кровью сосудов малого круга (например, при митральных пороках сердца),
· затруднении кровообращения в легких и сужении русла легочной артерии (при эмфиземе легких, пневмосклерозе и др.)
Шумы сердца.
При аускультации сердца в ряде случаев, кроме тонов, выслушиваются звуковые явления, называемые сердечными шумами.
Шумы могут возникать: внутри самого сердца – интракардиальные вне его экстракардиальные.
Органические шумы — возникают при анатомических изменениях в строении клапанов сердца.
Функциональные шумы – появляются:
· при нарушении функции неизмененных клапанов
· при увеличении скорости кровотока или уменьшении вязкости крови.
Наиболее частой причиной возникновения интракардиального шума являются пороки сердца.
По времени появления шума в период систолы или в период диастолы различают систолический и диастолический шумы.
Систолический шум появляется:
· когда во время систолы кровь, перемещаясь из одного отдела сердца в другой или из сердца в крупные сосуды, встречает на своем пути сужение.
· при стенозе устья аорты или легочного ствола, так как при этих пороках во время изгнания крови из желудочков на пути кровотока возникает препятствие – сужение сосуда.
· выслушивается при недостаточности митрального и трехстворчатого клапанов.
Его возникновение объясняется тем, что во время систолы желудочков кровь пойдет не только в аорту и легочный ствол, но и назад в предсердие через не полностью прикрытое митральное или трикуспидальное отверстие. Так как это не полностью прикрытое отверстие представляет собой узкую щель, при прохождении через него крови возникает шум.
Диастолический шум появляется в тех случаях, когда имеется сужение на пути кровотока в фазе диастолы:
· при сужении левого или правого атрио-вентрикулярного отверстия, поскольку при этих пороках во время диастолы имеется сужение на пути кровотока из предсердий в желудочки.
· при недостаточности аортального клапана, легочного ствола – за счет обратного кровотока из сосудов в желудочки через щель, образующуюся при неполном смыкании створок измененного клапана.
При аускультации необходимо определить:
1) отношение шума к фазе сердечной деятельности (к систоле или диастоле);
2) свойства шума, его характер, силу, продолжительность;
3) локализацию шума, т.е. место наилучшего выслушивания;
4) направление проведения шума.
Отношение шума к систоле или диастоле определяется по тем же признакам, по которым мы разграничиваем первый и второй тоны.
Дата добавления: 2015-03-03 ; ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Вопрос 4. Причины ослабления и усиления (акцент) II тона.
Ослабление
IIтона
распознается при наличии такого симптома, как уменьшение звучания II тона в сравнении с I или при одинаковой степени звучности обоих тонов на основании сердца (место аускультации аорты и легочной артерии).
Ослабление II тона над аортой очень характерно для порока сердца – недостаточности аортального клапана. Причиной синдрома аортальной регургитации является полное либо частичное разрушение створок клапана, их рубцовое сморщивание и уменьшение площади. При отсутствии запирательной функции клапана, кровь через щель обратно вливается (регургитирует) из аорты в левый желудочек. Уменьшение площади створок клапана и отсутствие толчка крови на створки приводит к уменьшению звучности II тона на аорте. При полном разрушении створок второй тон на аорте может вообще не выслушиваться.
Ослабление II тона на легочной артерии встречается при довольно редких клапанных пороках сердца: недостаточности клапана легочной артерии и сужении ее устья. Механизмом ослабления тона в этих случаях являются те же условия, что и при аналогичных аортальных пороках.
Усиление, акцент
IIтона
. В норме у взрослых людей при выслушивании и сравнении второго тона на аорте и на легочной артерии отмечается, что громкость их одинакова. Объясняется это тем, что клапан легочной артерии располагается ближе к грудной клетке, чем клапан аорты, благодаря чему передача звуковых явлений с них уравнивается, хотя большее давление крови в аорте дает и большую силу толчка на створки аортального клапана при их захлопывании.
Вопрос 5. Расщепление, раздвоение тонов сердца.
Под раздвоением тона принимают состояние, когда при аускультации сердца вместо одного непрерывного звука тона выслушиваются два звука, следующих друг за другом через короткий промежуток времени. Если промежуток времени между двумя этими звуками очень мал и нет полного впечатления о сепаратности звуков, то тогда говорят о расщеплении тона. Такое состояние может встречаться как у I, так и у II.
Расщепление (неполная сепаратность) и раздвоение (полная сепаратность) как I, так и II тонов может быть физиологическим, т.е. встречаемым у совершенно здоровых людей, так и патологическим, наблюдаемым при некоторых заболеваниях сердца. Физиологическая сепаратность тонов чаще встречается у молодых людей и обычно связана с актом дыхания, поэтому бывает непостоянной.
Расщепление и раздвоение I тона обусловлено неодновременным закрытием митрального и трикуспидального клапанов. У здоровых людей этот феномен может появиться иногда во время выдоха, когда вследствие повышения давления в грудной клетке кровь в большем объеме поступает в левые отделы сердца, чем в правые, что обуславливает асинхронизм закрытия с более быстрым закрытием митрального клапана. Поэтому звуковые явления клапанного компонента AV-клапанов на выдохе воспринимаются раздельно, а на вдохе I тон выслушивается как один звук.
Расщепление или раздвоение I тона в патологических условиях особенно характерно для блокады одной из ножек пучка Гиса, когда возбуждение к одному из желудочков поступает с запозданием, значит позднее наступает и механический процесс сокращения желудочков. Атриовентрикулярный клапан «блокированного» желудочка отстает в закрытии. Такая сепаратность I тона не зависит от фаз дыхания – она постоянная.
Сепаратность II тона выслушивается чаще на легочной артерии. Она объясняется неодновременным закрытием клапанов аорты и легочной артерии. В физиологических условиях этот феномен возникает и больше проявляется на вдохе, когда при снижении внутригрудного давления присасывающий эффект грудной клетки обусловливает прохождение несколько большего объема крови через правые, чем левые отделы сердца. В такой ситуации для систолического опорожнения правого желудочка необходимо больше времени, чем для левого. Поэтому пульмональный компонент II тона существенно отстает от аортального. Таков механизм расщепления и раздвоения II тона, которые выслушиваются на вдохе, особенно при глубоком дыхании.
У больных с повышенным давлением крови в малом круге кровообращения (митральные пороки сердца, легочная гипертензия, тромбоэмболия ветвей легочной артерии) продолжительность систолы правого желудочка, в сравнении с левым, также увеличивается, что вызывает значительное отставание легочного компонента II тона от аортального компонента. Это самый частый механизм расщепления и раздвоения II тона.
У больных с блокадой ножек пучка Гиса, особенно правой ножки, также возможно расщепление II тона из-за асинхронизма окончания систолы правого и левого желудочков. При блокаде правой ножки пучка Гиса начало диастолы правого желудочка, проявляющееся легочным компонентом II тона, возникает существенно позже начала диастолы левого желудочка. Более того, при такой патологии могут быть расщепленными оба тона сердца.
От раздвоения тонов сердца следует отличать «трехчленные ритмы», связанные с появлением добавочных диастолических или систолических тонов.
https://phonocardio.com/wp-content/uploads/2015/01/ЛГ_высокая_156.mp3
Беременная женщина около 30 лет. Десять лет назад прооперирован дефект МЖП. Легочная гипертензия, систолическое давление в легочной артерии чуть более 50 мм (эхокардиографически). Блокада правой ножки пучка Гиса. Очевидный сильный акцент второго, пульмонального компонента второго тона (стрелка). Запись проведена в положении лежа, практически фиксированное расщепление Т2 должно быть проверено в вертикальном положении.
Идиопатическая легочная гипертензия у беременной женщины. Систолическое давление в легочной артерии более 70 мм эхокардиографически. Т2 аускультативно не расщеплен, выраженно акцентирован левее грудины. Раннедиастолический высокочастотный убывающий шум пульмональной регургитации (шум на фоно), абсолютно идентичный шуму аортальной недостаточности. Этот шум — веское дополнительное свидетельство в пользу легочной гипертензии. При нормальном давлении в легочной артерии шум легочной регургитации не может быть настолько высокочастотным.
Причины и механизм образования акцента II тона, расщепления II тона
Акцент П тона. Он оценивается сравнением громкости II тона во II межреберье у края грудины соответственно справа или слева. Акцент отмечается там, где тон громче, и может быть на аорте или на легочном стволе. Акцепт II тона может быть физиологическим и патологическим. Физиологический акцент является возрастным. На легочном стволе он выслушивается у детей и подростков. Его обычно объясняют более близким расположением легочного ствола к месту аускультации. На аорте акцент появляется к 25-30 годам и несколько усиливается с возрастом вследствие постепенного уплотнения стенки аорты. О патологическом акценте можно говорить в двух ситуациях:
1) когда акцент не соответствует должной точке аускультации, соответствующей возрасту (например, громкий II том на аорте у юноши) и
2) когда громкость II тона больше в точке, хотя и соответствующей возрасту, но она слишком велика в сравнении со здоровым человеком этого возраста и телосложения, или II тон имеет особый характер (звенящий, металлический)
Причиной патологического акцепта II тона на аорте является повышение АД и (или) уплотнение створок клапана и стенки аорты Акцент II тона на легочном стволе обычно наблюдается при легочной артериальной гипсртензии (митральный стеноз, легочное сердце, левожелудочковая недостаточность)
Физиологическое раздвоение второго тона выслушивается исключительно у основания сердца во время вдоха и выдоха или при физической нагрузке. В конце глубокого вдоха при расширении грудной клетки вследствие понижения в ней давления кровь несколько задерживается в расширенных сосудах малого круга и поэтому в меньшем количестве поступает в левое предсердие, а оттуда — и в левый желудочек. Последний из-за меньшего кровенаполнения заканчивает систолу раньше правого, и захлопывание аортального клапана предшествует закрытию клапана легочной артерии. Во время выдоха создаются противоположные условия. В случае повышения давления в грудной клетке кровь, как бы выжимаясь из сосудов малого круга, в большом количестве поступает в левый отдел сердца, и систола левого желудочка, а следовательно, и начало его диастолы наступает позже, чем правого.
Вместе с тем раздвоение второго тона может быть признаком серьезных патологических изменений сердца и его клапанов. Так, раздвоение второго тона у основания сердца (II межреберье слева) прослушивается при митральном стенозе. Это обусловлено тем, что гипертрофированный и переполненный кровью правый желудочек заканчивает систолу позже левого. Поэтому аортальный компонент второго тона возникает раньше, чем легочный. Раздвоение или расщепление второго тона при недостаточности двухстворчатого клапана связано с большим по сравнению с нормой кровенаполнением левого желудочка, что ведет к удлинению его систолы, и диастола левого желудочка начинается позже, чем правого. В связи с этим аортальный клапан закрывается позже, чем клапан легочной артерии.
Тихий легочный компонент второго тона
Пульмональный компонент второго тона может быть довольно тихим и в норме. На вдохе он может быть не слышен совсем, создавая ложное впечатление парадоксального расщепления второго тона. Это связано с отдалением сердца от поверхности грудной клетки в связи с увеличением объема легких. Впрочем, в большинстве случаев компоненты второго тона можно различить. Пульмональный компонент второго тона ослаблен при пульмональном стенозе. Он также значительно ослаблен, обычно до полного отсутствия, при тетраде Фалло, пульмональной атрезии и транспозиции крупных сосудов.
Изменение тонов сердца
Изменение тонов сердца прежде всего может выражаться в ослаблении или усилении звучности одного из них или обоих, в изменении тембра, продолжительности, в расщеплении или раздвоении их, в отдельных случаях — в возникновении добавочных тонов. При этом диагностическое значение имеет определение места наилучшего выслушивания патологических звуковых явлений. Усиление второго тона во II межреберье слева
говорит об акценте его на легочной артерии (определяется путем сравнения его громкости и тембра на легочной артерии и аорте). Это свидетельствует о повышении давления в малом круге кровообращения, что может наблюдаться при заболеваниях сердца, а также дыхательной системы (митральные пороки, эмфизема легких, пневмосклероз, хроническая пневмония).
Усиление второго тона во II межреберье справа
свидетельствует об акценте его на аорте, что наблюдается при повышении артериального давления в большом круге кровообращения (артериальная гипертония), а также в случае уплотнения стенки и клапана аорты при атеросклерозе и ряде других заболеваний.
Усиление первого тона на верхушке сердца
чаще всего встречается при сужении левого предсердно-желудочкового отверстия (митральный стеноз), тахикардии. Это обусловлено тем, что при данном пороке во время диастолы в левый желудочек меньше поступает крови, чем в норме, и он более быстро сокращается (переход из расслабленного состояния в напряженное). Кроме того, При митральном стенозе меняется тембр первого тона за счет колебаний склерозированных створок митрального клапана. Он приобретает трескучий оттенок, напоминающий звук хлопающего на ветру флага. Такой тон на верхушке сердца при митральном стенозе получил название «хлопающего».
Интенсивность I тона (англ.):
Ослабление первого тона на верхушке сердца
может наблюдаться при воспалительных процессах его мышцы (миокардиты), кардиосклерозе (рубцовые изменения в сердечной мышце), при поражении клапанного аппарата (двух- и трехстворчатого, а также аортального).
Ослабление второго тона на аорте
возможно при аортальных пороках (недостаточность клапана аорты или стеноз ее устья).
Ослабление второго тона на легочной артерии
наступает при недостаточности клапана или сужении устья (стеноз) ее.
Если при аускультации сердца вместо одного из тонов выслушиваются два коротких, следующих друг за другом через небольшой промежуток времени, то это говорит о раздвоении тона
. Если же разница во времени возникновения этих компонентов незначительная и не создается впечатления о раздвоении, речь идет о
расщеплении тона
. Таким образом, принципиальной качественной разницы между раздвоением и расщеплением тонов нет. Существует лишь некоторое количественное различие: расщепление — начальная фаза, а раздвоение — более выраженная степень нарушения единства тонов.
Раздвоение и расщепление тонов может быть физиологическим и патологическим. Например, раздвоение первого тона может зависеть от неодновременного закрытия двух и трехстворчатого клапанов в результате изменения давления в грудной клетке в различные фазы дыхания. Но чаще раздвоение первого тона свидетельствует о патологических изменениях в сердце. Оно возникает, как правило, при блокаде одной из ножек предсердно-желудочкового пучка (пучка Гиса), что ведет к неодновременному сокращению правого и левого желудочков сердца. Это может быть при значительной блокаде предсердно-желудочкового (атриовентрикулярного) узла, при склерозе начальной части аорты.
Физиологически расщепленный I тон (англ.):
Раздвоенный I тон (англ.):
В случае тяжелых поражений сердца может прослушиваться трехчленный ритм. Он обусловлен ослаблением миокарда (воспаление, дегенеративные изменения, токсические поражения) левого желудочка и возникает в результате быстрого растяжения его стенок под напором вливающейся из предсердия крови. Это и создает мелодию трехчленного ритма (первый, второй и дополнительный третий тоны), напоминающую топот скачущей лошади — «ритм галопа
». Его еще образно называют «криком сердца о помощи», поскольку он является признаком тяжелого поражения сердца. Ритм галопа лучше выслушивается непосредственно ухом (вместе со звуком воспринимается легкий толчок, передающийся от сердца на грудную клетку в фазу диастолы) в области верхушки сердца или III—IV межреберья слева. Особенно четко он прослушивается при положении пациента лежа на левом боку. Но при этом создается неудобство для непосредственного выслушивания ухом. В таких случаях пользуются фонендоскопом.
Различают протодиастолический, мезодиастолический и пресистолический ритмы галопа (в зависимости от фазы диастолы, во время которой появляется патологический третий тон).
Перевод: ритм галопа
выслушивается как трехчленный или четырехчленный ритм. Дополнительные тоны появляются в диастолу и обусловлены или сокращением предсердий, или ранним быстрым наполнением желудочка, или сочетанием обоих механизмов (summation gallop).
Четырехчленный ритм (англ.):
Значительно чаще встречаются раздвоение и расщепление второго тона, вызываемые неодновременным закрытием клапанов легочной артерии и аорты вследствие повышения давления в малом или в большом круге кровообращения. Раздвоение и расщепление второго тона также может быть физиологическим и патологическим.
Физиологическое раздвоение второго тона выслушивается исключительно у основания сердца во время вдоха и выдоха или при физической нагрузке. В конце глубокого вдоха при расширении грудной клетки вследствие понижения в ней давления кровь несколько задерживается в расширенных сосудах малого круга и поэтому в меньшем количестве поступает в левое предсердие, а оттуда — и в левый желудочек. Последний из-за меньшего кровенаполнения заканчивает систолу раньше правого, и захлопывание аортального клапана предшествует закрытию клапана легочной артерии. Во время выдоха создаются противоположные условия. В случае повышения давления в грудной клетке кровь, как бы выжимаясь из сосудов малого круга, в большом количестве поступает в левый отдел сердца, и систола левого желудочка, а следовательно, и начало его диастолы наступает позже, чем правого.
Парадоксальное расщепление II тона (англ.):
Патологическое раздвоение II тона (англ.):
Фиксированное расщепление II тона (англ.):
Вместе с тем раздвоение второго тона может быть признаком серьезных патологических изменений сердца и его клапанов. Так, раздвоение второго тона у основания сердца (II межреберье слева) прослушивается при митральном стенозе. Это обусловлено тем, что гипертрофированный и переполненный кровью правый желудочек заканчивает систолу позже левого. Поэтому аортальный компонент второго тона возникает раньше, чем легочный. Раздвоение или расщепление второго тона при недостаточности двухстворчатого клапана связано с большим по сравнению с нормой кровенаполнением левого желудочка, что ведет к удлинению его систолы, и диастола левого желудочка начинается позже, чем правого. В связи с этим аортальный клапан закрывается позже, чем клапан легочной артерии.
От истинного раздвоения второго тона следует отличать его звуковую мелодию, только внешне напоминающую раздвоение. Примером может служить добавочный тон, возникающий во время открытия двухстворчатого (митрального) клапана при митральном стенозе. Он отличается высоким щелкающим тембром и воспринимается как громкое эхо, следующее за вторым тоном. Добавочный тон вместе с хлопающими первым и вторым образуют своеобразную мелодию, напоминающую крик перепела. Отсюда и название данного звукового явления, выслушивающегося при митральном стенозе у верхушки сердца, — «ритм перепела
». Область распространения его обширна — от верхушки сердца вверх и в подмышечную ямку.
Иногда при выслушивании сердца на фоне редких и глухих тонов появляется одинокий, очень громкий тон, так называемый «пушечный тон» Стражеско
. Он обусловлен одновременным сокращением предсердий и желудочков, что наблюдается при полной атриовентрикулярной блокаде, т. е. когда импульсы из предсердий не доходят до желудочков и они сокращаются каждый в своем ритме (чаще сокращаются предсердия), но в каком-то цикле их сокращения совпадают.
Публикации в СМИ
Недостаточность клапана аорты — патологическое состояние, характеризующееся ретроградным током крови из аорты в полость левого желудочка через дефектный аортальный клапан.
Частота. Среди умерших от различной патологии сердца недостаточность аортального клапана выявлена в 14% случаев, из них в 3,7% — в изолированном виде, а в 10,3% — в сочетании с другими пороками. Начиная с 1999 г. более 80% операций на клапанах сердца приходится на долю протезирования клапана аорты.
Этиология • Ревматизм, включая случаи вторичного инфекционного эндокардита (46,5%) • Медионекроз (18%) • Первичный инфекционный эндокардит (12,8%) • Врождённые аномалии (синдром «хлопающей створки», изолированная недостаточность клапана аорты, аннуло-аортальная эктазия, аномалии количества створок аортального клапана), включая случаи вторичного инфекционного эндокардита — 13,5% • Сифилис (2,1%) • Аортит при болезни Райтера, анкилозирующем спондилите, ревматоидном артрите (2,1%) • Болезни соединительной ткани, например синдром Марфана и др. (1,9%) • Травматический и спонтанный разрывы клапанов аорты (1,3%) • Атеросклероз (0,9%) • Артериальная гипертензия (0,9%).
Патофизиология • Нарушения гемодинамики обусловлены регургитацией крови из аорты в левый желудочек во время диастолы. Объём регургитации зависит от площади дефекта, величины диастолического градиента давления между аортой и левым желудочком, длительности диастолы • Увеличение диастолического объёма левого желудочка приводит к его тоногенной дилатации • Согласно закону Франка–Старлинга, левый желудочек выбрасывает в аорту увеличенный объём крови, что, вместе с регургитацией, приводит к уменьшению диастолического АД, увеличению систолического и пульсового АД • По мере развития миогенной дилатации нарастают конечный диастолический объём и конечное диастолическое давление левого желудочка, что приводит к застою крови в малом круге кровообращения • Застой в малом круге кровообращения усиливается при развитии относительной недостаточности митрального клапана вследствие дилатации левого желудочка • Механизмы компенсации: снижение ОПСС, тахикардия, гипертрофия левого желудочка.
Клиническая картина и диагностика • Жалобы •• Отсутствие жалоб — 4,5% •• Эпизоды стенокардии — 20,1% •• Синкопальные эпизоды — 1,0% •• Одышка при нагрузке — 31,4% •• Ортопноэ — 2,8% •• Симптомы системной венозной гипертензии — 25,6% •• Пароксизмальные ночные диспноэ (сердечная астма) или отёк лёгких — 32,4% •• Сочетание диспноэ с синкопальными эпизодами и эпизодами стенокардии — 0,8% •• Другие симптомы — 1,3%.
• Периферические симптомы обусловлены низким диастолическим и высоким пульсовым АД. Следует учитывать, что все периферические симптомы неспецифичны и возможны при неврозах, анемиях, тиреотоксикозе, артериовенозных мальформациях и т.д. •• Симптом Корригена (пляска каротид) — выраженная пульсация сонных артерий •• Высокий и быстрый пульс •• Симптом Мюссе — покачивание головы при каждой пульсовой волне •• Симптом Мюллера — пульсирующий язычок •• Пульсация артериол сетчатки •• Симптом Квинке — пульсирующее изменение цвета губ или ногтевого ложа, синхронное с пульсом; определяют при надавливании на них предметным стеклом •• Симптом Хилла — разница между АД на руках и ногах более 20 мм рт.ст •• Двойной тон Траубе — выслушивание громких (похожих на выстрел из пистолета) тонов на бедренных артериях •• Симптом Дюрозье — систолический шум на бедренной артерии при пережатии её проксимальнее места аускультации и диастолический шум при пережатии бедренной артерии дистальнее места аускультации •• Выслушивание тонов сердца на ладонной поверхности кисти •• Выслушивание сердечных тонов на ладонной поверхности кисти при подъёме руки вверх •• Выслушивание пульса над поверхностной ладонной дугой.
• Клапанные симптомы •• Мягкий (льющийся) диастолический убывающий шум, следующий сразу за аортальным компонентом II тона (лучше всего выслушивается во втором межреберье справа от грудины на выдохе при наклоне туловища больного вперёд), проводящийся в точку Боткина •• Грубый музыкальный шум (шум «воркующего голубя») возникает при хлопающей створке или перфорации створки •• При декомпенсации и выраженном повышении конечного диастолического давления левого желудочка интенсивность шумов аортальной регургитации ослабевает •• Шум Остина Флинта — мезодиастолический низкочастотный шум относительного митрального стеноза, возникающий в связи с прикрытием переднебоковой створки митрального клапана струёй регургитации при тяжёлой аортальной недостаточности. Степень ослабления I тона отражает выраженность декомпенсации порока по той же причине •• Систолический шум над аортой, обусловленный увеличением объёма выброса из левого желудочка, может выслушиваться и при отсутствии аортального стеноза.
• Левожелудочковые симптомы обусловлены гипертрофией, дилатацией и недостаточностью насосной и сократительной функций левого желудочка •• Разлитой, продолжительный верхушечный толчок, смещённый влево и вниз •• Пальпаторно определяемый III тон •• Увеличение площади относительной тупости сердца влево •• Аускультативные признаки застоя в лёгких — диффузные влажные разнокалиберные хрипы, лучше выслушиваемые в базальных отделах.
• Симптомы основного заболевания, например синдрома Марфана, аневризмы аорты, сифилиса, инфекционного эндокардита.
Специальные исследования • ЭКГ: признаки гипертрофии и перегрузки левых отделов сердца, в первую очередь левого желудочка. • Рентгенологическое исследование органов грудной клетки: выбухание дуги левого желудочка и аорты, обогащение лёгочного рисунка при лёгочной гипертензии.
• ЭхоКГ •• Расширение полости и гипертрофия миокарда левого желудочка •• Нарушение локальной и глобальной систолической, а также диастолической функций левого желудочка •• Расширение восходящей части аорты •• Поражение створок клапана аорты (дефекты, вегетации, аномалии количества створок, расширение фиброзного кольца, пролапс створок) •• В допплеровском режиме — патологический поток из аорты в левый желудочек во время диастолы, объём которого (регистрируют в режиме цветового картирования) соответствует степени тяжести порока •• Повышение систолического давления правого желудочка при застое крови в малом круге кровообращения •• Признаки поражения других клапанов сердца при комбинированных пороках •• С целью определения размера протеза обязательно измеряют диаметр аорты на уровне фиброзного кольца, синусов и восходящего отдела ••
Чреспищеводную ЭхоКГ проводят с целью детальной диагностики состояния грудного отдела аорты, более точного выявления вегетаций на клапанах, тромбоза левого предсердия при наличии фибрилляции предсердий, а также пациентам, у которых трансторакальная визуализация оказалась затруднённой (вследствие ожирения, эмфиземы лёгких и т.д.).
• Катетеризация левого и правого желудочков и аорты •• При недостаточности левого желудочка — повышение конечного диастолического давления левого желудочка •• При застое в малом круге — повышение давления в правом желудочке, давления заклинивания лёгочной артерии •• Для определения прогноза в отношении лёгочной гипертензии проводят пробы с аминофиллином и ингаляцией кислорода •• В зависимости от объёма регургитации в процентах по отношению к ударному объёму крови выделяют четыре степени недостаточности аортального клапана ••• I степень — 15% ••• II степень — 15–30% ••• III степень — 30–50%, ••• IV степень — более 50%.
• Левая вентрикулография, восходящая аортография •• Наличие и степень регургитации определяют по количеству сокращений, необходимых для полного изгнания контрастного вещества из полости левого желудочка •• Наличие зон гипо- и акинезии левого желудочка свидетельствует об ишемии миокарда •• Также диагностируют комбинированные клапанные поражения.
• Коронарная ангиография •• Выполняют при наличии эпизодов стенокардии и положительных результатов нагрузочного тестирования, а также всем женщинам старше 45 лет, мужчинам старше 40 лет и всем кандидатам на протезирование аортального клапана для исключения сопутствующей ИБС.
ЛЕЧЕНИЕ • Лекарственная терапия •• При бессимптомной аортальной недостаточности лёгкой степени показаны лишь ежегодное динамическое наблюдение (осмотр, ЭхоКГ, ЭКГ) и ограничение изометрических физических нагрузок (возможны увеличение аортальной регургитации и повреждение корня аорты) •• При умеренной бессимптомной аортальной недостаточности применяют ингибиторы АПФ и проводят клиническое обследование каждые 6 мес •• При тяжёлоё бессимптомной аортальной недостаточности необходимы постоянный приём периферических вазодилататоров и клиническое обследование каждые 6 мес (или немедленно при декомпенсации) •• Лечение декомпенсированной аортальной недостаточности проводят по общим принципам лечения недостаточности кровообращения (вазодилататоры, сердечные гликозиды, диуретики).
• Хирургическое лечение •• Показания: аортальная регургитация III–IV степени или II степени при наличии хотя бы одного из следующих состояний: сердечная недостаточность III–IV функционального класса (по классификации Нью-Йоркской ассоциации кардиологов), стенокардия, синкопальные состояния, острая левожелудочковая недостаточность (сердечная астма или отёк лёгких), конечное диастолическое давление в левом желудочке выше 15 мм рт.ст •• Противопоказания: тяжёлая сопутствующая патология, угрожающая жизни больного; терминальная стадия недостаточности кровообращения •• Методы хирургического лечения ••• Протезирование аортального клапана механическим искусственным клапаном сердца в условиях искусственного кровообращения ••• У детей используют биологические протезы ••• При наличии аневризмы восходящей аорты — одномоментное протезирование аортального клапана и восходящей аорты клапансодержащим кондуитом по методу Бенталла или Каброля.
Специфические послеоперационные осложнения • Тромбоэмболии • Вторичный инфекционный эндокардит протезов • Дегенеративные изменения биологических клапанов и необходимость репротезирования • Аневризмы восходящей части аорты при использовании дисковых протезов с небольшим углом открытия.
Прогноз • При естественном течении 5-летняя выживаемость не превышает 45%, а 10-летняя — 38% • После выявления симптомов заболевания средняя продолжительность жизни — 2–5 лет • После выявления дилатации левого желудочка 10-летняя выживаемость не превышает 56% • При остром развитии порока (обычно при инфекционном эндокардите) средняя продолжительность жизни составляет 7 мес •• При хирургическом лечении госпитальная летальность — 1–3%, 12-летняя выживаемость превышает 70% (при исходной сердечной недостаточности III функционального класса по классификации Нью-Йоркской ассоциации кардиологов). Синоним. Недостаточность аортального клапана
МКБ-10 • I06.1 Ревматическая недостаточность аортального клапана • I06.2 Ревматический аортальный стеноз с недостаточностью • I35.1 Аортальная (клапанная) недостаточность • I35.2 Аортальный (клапанный) стеноз с недостаточностью • Q23.1 Врождённая недостаточность аортального клапана