- Классификация диуретиков
- Когда применяются мочегонные препараты
- Как принимать диуретики
- Можно ли принимать детям?
- Лечение диуретическими средствами
Диуретики – это лекарственные препараты с мочегонным эффектом. При попадании в организм они препятствуют обратному всасыванию (реабсорбции) воды и растворенных в ней солей в почечных канальцах. Благодаря этому повышается скорость образования мочи и ее выделение. Говоря простыми словами, диуретики – это вещества, которые помогают организму выводить воду и соли из организма.
Специалистами доказано, что при уменьшении реабсорбции всего на 1% объем мочи удваивается. Даже при приеме лекарственных средств с незначительным эффектом пациенты отмечают учащенное и более обильное мочеиспускание.
Общая информация о мочегонных травах
Травы с мочегонным действием представляют собой диуретики природного происхождения. Они выводят из организма застоявшуюся жидкость. При соблюдении дозировок и рекомендаций врача средства не причиняют вреда пациенту.
Воздействие на организм человека
Выведение жидкости из организма человека обусловлено подавлением действия фермента карбоангидразы. Он способствует удержанию влаги в тканях путем регулирования гормонального баланса.
Полезные свойства
Мочегонные травы обладают следующими полезными свойствами:
Благотворное влияние мочегонных трав на организм.
- Снимают отеки. Ткани освобождаются от лишней жидкости. Увеличивается просвет физиологических протоков. Например, сосудов, вен и артерий. Это происходит за счет снижения давления лишней влаги на ткани. В результате все органы лучше функционируют, уменьшается нагрузка на них.
- Очищают организм. Лишняя влага выводит различные продукты распада, шлаки и токсины. Это предотвращает их проникновение в глубокие ткани и кровяное русло. В результате удается предупредить состояние интоксикации, улучшить самочувствие при отравлении.
- Регулируют давление. При использовании мочегонных трав увеличивается сосудистый просвет. Сердцу становится проще обеспечивать циркуляцию крови, что приводит к снижению артериального давления и уменьшению нагрузки на мышцу. АД становится более стабильным, реже происходят скачки.
- Поддерживают работу почек. При принятии мочегонных трав происходит стимулирование фильтрующей функции. Почки лучше очищают воду от примесей.
- Устранение застоев. Мочегонные средства препятствуют задержанию воды в организме. Особенно это касается мочевыделительной системы. Травы способствуют активной циркуляции жидкости. Это предупреждает развитие инфекций и формирование конкрементов.
Некоторые травы обладают дополнительными свойствами. Например, они могут уничтожать бактерий или способствовать распаду камней в почках.
Многие растения содержат витамины и минералы, чем улучшают общее состояние пациента.
Лечение диуретическими средствами
При назначении мочегонных препаратов врачи придерживаются принципов рациональной терапии:
- На первом этапе назначают лекарство с умеренным действием.
- В начале терапии рекомендуется минимальная дозировка препарата с постепенным увеличением до достижения желаемого эффекта диуретиков. При интенсивном лечении нормальным является увеличение суточного объема мочи на 800-1000 мл, а при поддерживающей терапии — не более, чем на 200 мл в сутки.
- Для большинства — оптимальной является комбинация мочегонных препаратов с разным механизмом действия.
- Для достижения терапевтического эффекта лекарства необходимо принимать ежедневно в течение периода, рекомендованного лечащим врачом.
Необходимо помнить о побочных эффектах диуретических средств. Случайное или намеренное злоупотребление такими лекарствами приводит к нарушению водно-электролитного баланса. При продолжительном приеме либо неправильно подобранной дозировке диуретиков повышается риск развития побочных эффектов:
- обезвоживания;
- нарушения сердечного ритма;
- чрезмерного снижения артериального давления.
Также могут наблюдаться головные и мышечные боли, тошнота, рвота, нарушения в работе органов ЖКТ, слабость и судороги, сонливость. При индивидуальной непереносимости препарата может возникнуть аллергическая реакция.
При продолжительной мочегонной терапии показан обязательный контроль калия и креатинина. При значительном отклонении этих показателей от нормы требуется коррекция дозировки диуретика или его полная отмена.
Показания к употребелению
К числу основных показаний к применению гомеопатических мочегонных средств относят цистит, отечность, сердечно-сосудистую патологию и т. д.
Отечность
Травы напрямую влияют на водно-солевой баланс и выводят лишнюю влагу из организма. Это уменьшает отеки. Однако для устойчивого эффекта нужно выявить причину отечности и бороться с ней. В этом случае растения используются только в качестве симптоматического средства.
Дополнительное преимущество трав заключается в том, что их можно использовать при лечении нескольких заболеваний. Они улучшают состояние сердечно-сосудистой и мочевыделительной системы одновременно.
Механизм действия диуретиков[править | править код]
Главным в механизме действия диуретиков является их влияние на почки, структурно-функциональную единицу — нефрон, на те процессы, которые осуществляются в нем (клубочковая фильтрация, канальцевая реабсорбция, секреция).
Чтобы понять механизм действия диуретиков вкратце рассмотрим процесс образования мочи. Каждая почка содержит около 1 млн несообщающихся между собой образований нефронов, состоящих из сосудистого клубочка (гломерула), капсулы клубочка и канальцев. В почечном сосудистом клубочке происходит фильтрация плазмы из капилляров в полость капсулы. Эндотелий капилляров не пропускает форменных элементов крови и белки. Фильтрат называют первичной мочой, которая из клубочка через капсулу поступает в канальцы почек. Для фильтрации в почках необходимо, чтобы артериальное давление в капиллярах клубочков превышало онкотическое давление плазмы крови. С уменьшением артериального давления фильтрация в клубочках уменьшается, с увеличением, наоборот, увеличивается. Скорость клубочковой фильтрации зависит не только от кровоснабжения почек, но и от количества функционирующих нефронов.
Клубочковая фильтрация у взрослого человека составляет в среднем 100 мл-мин. За сутки в почках фильтруется 150—200 л жидкости, а мочи выделяется лишь 1,5—2 л, т. е. 99 % первичной мочи опять всасывается (реабсорбируется) в канальцах. Канальцы делят на проксимальный, переходящий в петлю нефрона (Генле) (V-образная извитая трубка), и дистальный, по которому моча переходит из каждого нефрона в собирательные трубочки, а из них в почечные лоханки и через мочеточники в мочевой пузырь.
Процесс реабсорбции осуществляется на всем протяжении нефрона. Для того, чтобы увеличить диурез в 2 раза, необходимо в 2 раза увеличить клубочковую фильтрацию, что практически сделать невозможно, либо уменьшить реабсорбцию всего на 1 %. Таким образом, заметно увеличить мочеобразование можно путем уменьшения канальцевой реабсорбции (рис. 3.11). В канальцах помимо воды обратно всасываются ионы натрия, хлора и калия. При этом следует учесть, что в канальцах необходимо уменьшить реабсорцию ионов натрия, а вода пассивно следует за этим осмотически активным ионом.
Влияние увеличения фильтрации и уменьшения реабсорбции на 10 % на величину диуреза
Реабсорбция натрия в канальцах почек осуществляется следующим образом. Из просвета канальца через апикальную мембрану Na+ поступает внутрь клетки. Считают, что транспорт натрия внутри клетки осуществляется с помощью специального белка-переносчика, синтез которого регулируется альдостероном. Альдостерон связывается в клетках с рецепторами, переносится в ядро и, влияя на ДНК, стимулирует синтез информационной РНК, которая способствует активизации синтеза в рибосомах белка-переносчика. Натрий, который поступил внутрь клетки канальца, создает тот фонд (пул) натрия, который впоследствии активно реабсорбируется. Реабсорбция осуществляется с помощью особых насосов, которые расположены на базальной мембране клеток стенки канальца. Известно несколько типов таких насосов, один из них переносит Na+ в обмен на К+. Другие осуществляют реабсорбцию Na+ вместе с СГ или с НСО~. Этот активный транспорт натрия осуществляется за счет энергии, которая вырабатывается расположенными возле базальных мембран митохондриями.
Реабсорбция натрия эпителиальными клетками стенки почечных канальцев
Около 70—80 % общего профильтрированного количества Na+ реабсорбируется в проксимальных канальцах, за ним пасивно реабсорбируются вода и СГ. С помощью карбоангидразы осуществляется реабсорбция гидрогенкарбоната (HCO3). Точкой приложения мочегонных средств может быть проксимальный отдел нефрона, однако их действие незначительно, поскольку уменьшение реабсорбции в проксимальном канальце влечет компенсаторное увеличение ее в петле нефрона и дистальном канальце.
В петле нефрона осуществляется активный транспорт Na+, СГ, стенка ее непроницаемая для воды. Действие диуретиков преимущественно разворачивается в этом отделе нефрона, их называют петлевыми. Блокада реабсорбции натрия в этом отделе вызывает наибольший натрийурез.
Схема нефрона и локализация действия диуретиков (Фармаколопя, 2001):1 — ксантины; 2 — диакарб; 3— маннит; 4— фуросемид, кислота этакриновая; 5 — дихлотиазид; 6— спиролактон, триамтрен
Мочеобразование завершается в дистальном отделе нефрона и собирательных трубочках. Транспортные процессы здесь контролируются гормональными влияниями. Проявляется натрий-задерживающее действие минералокортикоида альдостерона и водозадерживающее — антидиуретического гормона (вазопрессина). Осуществляется пассивная секреция К+ из клеток нефрона через апикальную мембрану по электрохимическому градиенту. Дистальный каналец и собирательные трубочки могут также быть точкой приложения мочегонных средств (антагонисты альдостерона, триамтерен и другие), однако они являются малоэффективными. Блокирование реабсорбции Na+ в этом отделе, когда уже реабсорбировалась около 90 % профильтрованого Na+, может увеличить его экскрецию лишь на 2—3 % — фильтрационного заряда. Транспорт натрия в почках регулируют также другие факторы. Это предсердный натрийуретический гормон, который выделяется из предсердий при их растяжении, что вызывает увеличение скорости клубочковой фильтрации и угнетение реабсорбции натрия в собирательных трубочках. Кроме того, существует натрийуретический гормон — низкомолекулярное соединение поступающее в кровь при стимуляции волюморецепторов и подобно уабаину блокирует Na*, К+-АТФазу в почках, что уменьшает реабсорбцию Na+. К веществам, которые выполняют роль потенциальных регуляторов экскреции натрия, относят эстрогены, соматотропин, инсулин (увеличивают реабсорбцию Na+), прогестерон, паратиреоидин, глюкагон (уменьшают реабсорбцию Na+). Локально действуют также факторы, которые образовываются в почках (кинины, простагландины, допамин и др.).
Учитывая принципы функционирования системы мочеобразования становится понятным, что лекарственные средства, которые стимулируют мочеобразование, могут непосредственно влиять на мочеобразовательную функцию почек или изменять их гормональную регуляцию.
Применение мочегонных средств, в первую очередь как средств симптоматической терапии, направленное на уменьшение отеков, имеет также важное патогенетическое влияние на сложную цепь реакций при болезнях, которые сопровождаются задержкой солей и воды в организме.
В арсенале мочегонных средств насчитывается более 20 препаратов. Которому из них отдать предпочтение в той или иной ситуации, должны помочь знания фармакокинетики, механизма действия, возможные побочные эффекты и другое.
Перечень лучших мочегонных трав
В перечень лучших мочегонных трав входят расторопша, чабрец, календула, хвощ, толокнянка и т. д. Они отличаются воздействием и дозировками.
Расторопша
Расторопша не только обладает диуретическим эффектом, но и очищает печень от токсинов, ускоряя регенерацию клеток. В аптеке средство можно найти в форме семян, порошка или шрота. Первый вариант предпочтительнее, но придется самостоятельно измельчать зерна для высвобождения активных веществ. 2 ч. л. сырья заливают 1 ст. кипятка, накрывают крышкой и оставляют на 15 минут. Затем жидкость сливают и пьют до 3 раз в сутки вне зависимости от приема пищи.
Чабрец
Чабрец стимулирует мочеиспускание, снимает боль и воспаление, уничтожает бактерий. Он стимулирует переваривание пищи, при легочных заболеваниях облегчает вывод жидкости из бронхов. Для приготовления лекарства 1 ст. л. засушенной травы заливают 200 мл кипятка, оставляют на 20 минут и процеживают. Средство пьют за полчаса до приема пищи до 4-5 раз в день.
Чабрец выводит из организма воду и токсичные вещества.
Календула
Календула снимает отеки и воспаление, уничтожает бактерии и вирусы, укрепляет стенки сосудов, а также активизирует процессы регенерации. Чтобы заварить чай, 2 ст. л. соцветий заливают 0,5 л кипятка. Ёмкость накрывают крышкой и ставят в темное место на 15 минут. В конце жидкость процеживают. Чай пьют по 100 мл до 3 раз в сутки.
Хвощ полевой
Хвощ усиливает выведение жидкости, останавливает кровотечение, усиливает регенерацию тканей и снимает воспаление. Растение обладает антимикробным действием, улучшает состояние почечных протоков и стенок сосудов, что наиболее полезно при цистите и пиелонефрите. Лекарство готовят из 4 ст. л. сухого хвоща. Его заливают 0,5 л кипятка и настаивают в течение 20 минут. Средство пьют теплым. Дозировка — 2 ст. л. настоя до 3 раз в день за 30 минут до еды.
Толокнянка
Толокнянка способствует выведению лишней влаги из организма путем раздражения почечных тканей. Средство обладает противовоспалительным и антисептическим свойством. Для приготовления отвара 1 ст. л. сухих листьев измельчают до состояния порошка. В массу вливают 250 мл горячей воды. Смесь ставят на водяную баню на 20 минут, затем в течение 40 минут дают настояться и процеживают. После этого объем доводят до первоначального, добавляя воду. Средство принимают по 50 мл через полчаса после еды до 3 раз в день.
Толокнянка нормализует обмен веществ и устраняет отечность.
Шиповник
Шиповник не только выводит влагу из тканей, но и оказывает противораковый и противовоспалительный эффект. Он защищает почки и печень, предотвращает развитие рака, заживляет раны. 1 ст. л. ягод пропускают через мясорубку, помещают в сотейник и заливают 0,5 л кипятка. Ёмкость накрывают крышкой и запаривают в течение 30 минут. Затем жидкость процеживают, вливают еще 2 стакана кипятка и снова оставляют на полчаса. Готовый чай пьют до 3-4 раз в сутки по 250 мл.
Крапива
Крапива оказывает мочегонное, противовоспалительное и антибактериальное действие. Она останавливает кровотечение, нормализует деятельность иммунной системы, уровень сахара и холестерина в крови. Средство уменьшает боли в спине, шее и пояснице, очищает организм от шлаков. Отвар готовят из 1 ст. л. листьев и 1 ст. воды. Смесь доводят до кипения. Ёмкость оставляют под полотенцем в теплом месте на 1 час. Готовый отвар процеживают. Принимают до 1-2 стаканов ежедневно, при внутренних кровотечениях порцию увеличивают до 1 л.
Ромашка
Ромашка является не только диуретиком, но и спазмолитиком. Это способствует облегчению мочеиспускания при цистите. Средство снимает воспаление, успокаивает человека, расширяет сосуды, улучшает циркуляцию крови. Настой готовят из 2 ст. л. соцветий и 250 мл кипятка. Смесь оставляют под крышкой до полного остывания. Готовое средство принимают по 1 ст. до еды до 3 раз в сутки.
Отвар ромашки применяют в лечении многих заболеваний, в том числе и цистита.
Береза
Листья березы являются природным диуретиком, антисептиком и противовоспалительным средством. Их часто используют при воспалительных патологиях мочевыделительной системы. Отвар готовят из 2 ч. л. измельченных листьев и 200 мл горячей воды. Средство настаивают в течение 20 минут, после процеживают. Употребляют по 100 мл до еды дважды в день.
Липа
Липа нормализует пищеварение, выводит влагу через мочевой пузырь и кожные поры, снижает температуру тела. Компресс из цветков снимает головную боль, лечит ожоги. 1 ст. л. засушенного сырья заливают 200 мл кипятка. Средство пьют в теплом виде до еды. Это делают 2-3 раза в сутки.
Валерьянка
Валерьянка — слабое мочегонное средство. Оно лучше справляется с отеками, чем с циститом или пиелонефритом. Однако растение благоприятно влияет на сердце. Его рекомендуется использовать вместе с другими травами. Можно добавить мяту в пропорции 1:1. 1 ст. л. сбора заливают 1 ст. кипятка, пьют по 200 мл 1 раз в сутки.
Пустырник
Пустырник обладает общеукрепляющими свойствами. Он улучшает состояние иммунной и нервной системы, избавляет от отеков, снимает судороги, кашель и воспаления. Средство уменьшает боль. 1 ст. л. пустырника заливают 300 мл кипятка. Готовый настой пьют по 150 мл дважды в сутки.
Отвар пустырника применяют для лечения заболеваний нервной системы.
Мята
Мята не только способствует выведению влаги, но и обеззараживает ткани. Она помогает при гриппе и простудных заболеваниях, снимает боль, улучшает пищеварение. Из мяты готовят чай: 2 ч. л. измельченного сырья заливают 200 мл кипятка на 20 минут. После процеживания средство пьют до 2-3 раз в сутки.
Душица
Душицу часто используют в гинекологии. Она нормализует гормональный фон, защищает мочеполовую систему от опухолей, снимает воспаление. Мужчины лечат душицей уретрит, простатит и инфекции. Чай готовят из 2 ч. л. сухой травы и 250 мл горячей воды. Смесь настаивают в течение получаса. Ее пьют перед едой или между приемами пищи по 50-100 мл трижды в сутки.
Курс лечения не должен превышать 1 неделю.
Клинический фармаколог в помощь эндокринологу: выбор пероральной сахароснижающей терапии
В настоящее время имеется широкий арсенал стационарных и амбулаторных средств, способных воздействовать практически на все известные звенья патогенеза сахарного диабета (СД) 2-го типа. Существует множество их классификаций, среди которых разделение по основному эффекту, по точкам приложения, по механизму действия, по длительности и т. д.
Выделяют гипогликемические средства и антигипергликемические средства. Целью гипогликемических препаратов (производные сульфонилмочевины и меглитиниды) является стимуляция синтеза эндогенного инсулина, в результате чего среди положительных сторон лечения происходят и отрицательные события: прибавка в весе и увеличение риска развития гипогликемических состояний.
Антигипергликемические препараты (ингибиторы α-глюкозидаз, бигуаниды, тиазолидиндионы, инкретиномиметики) улучшают периферическую утилизацию глюкозы, но не оказывают стимулирующего действия на β-клетки поджелудочной железы. Благодаря этому уровень инсулина в крови не повышается и снижения глюкозы в крови ниже нормы не происходит [1].
Сахароснижающие средства, влияющие на тонкую кишку, препятствуют полному всасыванию углеводов в кишечнике за счет ингибирования ферментов α-глюкозидаз, влияющих на поджелудочную железу (секретогены), — заставляют ее β-клетки выделять эндогенный инсулин, а влияющие на гепатоциты, жировую и другие периферические ткани (сенситайзеры) — увеличивают чувствительность органов-мишеней к инсулину.
Примерами секретогенных сахароснижающих лекарственных средств являются препараты сульфонилмочевины (глибенкламид, гликлазид, глимепирид) и прандиальные регуляторы глюкозы — меглитиниды (натеглинид, репаглинид). Сенситайзеры представлены бигуанидами (метформин) и тиазолидиндионами (пиоглитазон, росиглитазон).
Относительно новым классом сахароснижающих препаратов являются инкретиномиметики (вилдаглиптин, саксаглиптин, эксенатид, лираглутид), инсулинотропное действие которых является глюкозозависимым и реализуется только при повышенном уровне гликемии. При достижении нормогликемии концентрация инсулина возвращается к базальному уровню, что способствует снижению риска развития гипогликемии на фоне приема данных лекарственных средств. Механизм действия этих препаратов является глюкозозависимым и не нарушает нормального глюкагонового ответа на гипогликемию [2]. Основные классы пероральных сахароснижающих препаратов и механизмы их действия представлены в табл. 1 и на рис. 1.
Перед читателем десятки наименований лекарственных средств, принадлежащих к разным фармакологическим группам, обладающим своим механизмом действия, доказательной базой и стоимостью. При таком обилии лекарств, в рамках короткого режима общения с пациентом, а также в условиях коморбидности и вынужденной полипрагмазии, выбор нужного медикамента в адекватном режиме дозирования сделать очень нелегко — практически невозможно, что диктует необходимость в обозначении клинико-фармакологических ниш данных препаратов, а также их преимуществ и недостатков (рис. 2–8).
Ингибиторы a-глюкозидазы должны применяться в основном с целью профилактики сахарного диабета 2-го типа у пациентов с начальными проявлениями инсулинорезистентности. Кроме того, они являются препаратами выбора для лиц с предиабетом, сопровождающимся именно постпрандиальной гипергликемией при нормальных тощаковых уровнях (снижение уровня HbA1c на 0,5–0,8%).
Показаниями для назначения глинидов являются сахарный диабет 2-го типа при неэффективности диеты и физических нагрузок. Также они предназначены для преимущественного снижения постпрандиальной гипергликемии (снижение уровня HbA1c на 0,5–1,5%).
Клиническая ниша для назначения глитазонов (тиазолидиндионов) сводится к сахарному диабету 2-го типа, в качестве монотерапии или в комбинации с препаратом сульфонилмочевины, бигуанидами или инсулином при отсутствии эффекта от диетотерапии, физических упражнений и монотерапии одним из вышеперечисленных средств (снижение уровня HbA1c на 0,5–1,4%).
Бигуаниды являются препаратами выбора как для лиц с предиабетом, сопровождающимся тощаковой гипергликемией и с нормальным уровнем сахара после еды, что косвенно свидетельствует об инсулинорезистентности, так и для пациентов с сахарным диабетом 2-го типа. Их назначение возможно в виде монотерапии и в комбинациях прежде всего с секретогенами (когда последние не дают полной коррекции гипергликемии) и с инсулином (при наличии инсулинорезистентности) (снижение уровня HbA1c на 1–2%).
Назначение производных сульфанилмочевины, как правило, ассоциировано с наличием СД 2-го типа в тех случаях, когда диета и физические нагрузки, назначение ингибиторов α-глюкозидаз и бигуанидов оказались неэффективными (снижение уровня HbA1c на 1–2%).
Препараты с инкретиновой активностью (рис. 7), влияющие преимущественно на ГПП1, назначаются при СД 2-го типа в качестве дополнения к терапии бигуанидами, производными сульфонилмочевины, тиазолидиндионами в случае неадекватного гликемического контроля (снижение уровня HbA1c на 0,8–1,8%).
Другая разновидность инкретиномиметиков — препараты, влияющие на ДПП4 (рис. 8), которые целесообразно назначать при сахарном диабете 2-го типа в качестве монотерапии в сочетании с диетотерапией и физическими упражнениями; в комбинации с бигуанидами в качестве начальной медикаментозной терапии при недостаточной эффективности диетотерапии и физических упражнений; а также в составе двухкомпонентной комбинированной терапии с бигуанидами, производными сульфонилмочевины, тиазолидиндионами или инсулином в случае неэффективности диетотерапии, физических упражнений и монотерапии этими препаратами (снижение уровня HbA1c на 0,5–1,0%).
Механизм действия ингибиторов ДПП4 максимально приближен к естественным процессам, происходящим в здоровом человеческом организме. Под их действием происходит уменьшение частоты защитных перекусов, которые пациенты употребляют во избежание гипогликемий, уменьшение всасывания жира из кишечника, повышение расхода энергии, а также повышение окисления липидов во время приема пищи [3]. Кроме того, при СД в результате повышенного апоптоза β-клетки теряют свою массу, что выражается в значительных нарушениях их функций, основной из которых является синтез инсулина. Физиологичное действие данной группы препаратов поддерживает жизнеспособность β-клеток поджелудочной железы, увеличивает их массу на 75% и на 65% уменьшает апоптоз [4]. Сравнение основных представителей ингибиторов ДПП4 представлено в табл. 2.
Сердечно-сосудистые эффекты ингибиторов ДПП4 сводятся к уменьшению ремоделирования миокарда, улучшению функции эндотелия, снижению атерогенных фракций липопротеидов, снижению артериального давления (АД), уменьшению симптомов недостаточности кровообращения, защите миокарда от ишемии, а также к функциональному восстановлению миокарда после ишемии и увеличению числа рецепторов к инсулину в кардиомиоцитах [5]. Кардиометаболизм ингибиторов ДПП4 представлен в табл. 3.
Сводные данные, отражающие преимущества и недостатки основных классов сахароснижающих препаратов, представлены в табл. 4.
Как видно из представленной таблицы:
- при сердечно-сосудистых заболеваниях пациентам следует избегать препаратов с высокой вероятностью развития гипогликемии, которая может оказаться весьма опасной для них;
- больным с избыточной массой тела необходимо назначать сахароснижающие препараты, не способствующие дальнейшей прибавке веса;
- при лечении женщин детородного возраста следует принимать во внимание возможность беременности, при которой таблетированные сахароснижающие препараты противопоказаны;
- все таблетированные сахароснижающие препараты противопоказаны лицам с диабетическим кетоацидозом;
- у больных алкогольной висцеропатией и циррозом печени выбор сахароснижающей терапии должен основываться на особенностях метаболизма препарата, а также длительности его действия;
- у пациентов с ХБП (в т. ч. в результате диабетической нефропатии) коррекцию гликемии следует осуществлять под контролем скорости клубочковой фильтрации (СКФ).
Невозможность поддержания компенсации углеводного обмена у пациентов на монотерапии, а также высокий риск развития острых и хронических осложнений сахарного диабета у коморбидных больных являются достаточными основаниями для проведения комбинированного лечения. В случае комбинированной сахароснижающей терапии улучшение эффективности лечения является следствием сложения механизмов действия препаратов (например, секретогенов и сенситайзеров) [6]. Комбинированная терапия сопровождается улучшением качества жизни больных и хорошо переносится ими, что связано с параллельным воздействием на разные звенья патогенеза СД и с уменьшением количества одномоментного приема таблетированных препаратов при одновременном улучшении компенсации углеводного обмена (рис. 9).
Однако эволюция пероральных сахароснижающих средств продолжается — еще в ноябре 2012 г. в Европе был одобрен первый представитель новейшего класса пероральных ингибиторов натрий-глюкозного котранспортера 2-го типа (SGLT2) — дапаглифлозин, а в марте 2013 г. Управление по контролю за продуктами питания и лекарственными средствами (Food and Drug Administration, FDA) одобрило канаглифлозин для лечения взрослых пациентов с сахарным диабетом 2-го типа. В американские, европейские и азиатские регуляторные органы также поданы заявки на регистрацию эмпаглифлозина, ипраглифлозина и лузеоглифлозина, масштабные исследования которых продолжаются в настоящее время.
Механизм их действия заключается в следующем. Из-за активной системы реабсорбции эта глюкоза практически полностью реабсорбируется в проксимальном канальце нефрона. Моча, поступающая в петлю Генле, свободна от глюкозы. Повышение концентрации глюкозы в плазме крови приводит к увеличению ее фильтрации в клубочках. При увеличении скорости поступления глюкозы в проксимальный каналец выше 260–350 мг/мин/1,73 м2, например у пациентов с СД, избыток глюкозы превышает реабсорбтивный потенциал, и она начинает выделяться с мочой. У здорового взрослого человека это соответствует концентрации глюкозы в крови около 10–11 ммоль/л (180–200 мг/дл). Поскольку глюкоза не способна свободно проникать через клеточную мембрану, то во всасывании ее в кишечнике и реабсорбции в почках участвуют натрийзависимые переносчики глюкозы (SGLT1 и 2) [7]. Соответственно, ингибиторы SGLT снижают концентрацию глюкозы в крови за счет стимуляции ее выведения с мочой.
Мнение экспертов по поводу зарегистрированных ингибиторов SGLT2, ставших альтернативой метформину, в том числе в случае его непереносимости, неоднозначно. С одной стороны, препараты этого класса предлагают новые возможности в лечении СД: прежде всего новый, не зависимый от инсулина механизм действия, отсутствие негативного влияния на массу тела и даже небольшое ее снижение, благоприятные фармакокинетические свойства и в целом хорошую переносимость [8]. С другой стороны, механизм действия ингибиторов SGLT2 направлен на клинические проявления СД, а не на его причину [9]. Вследствие угнетения SGLT2 степень глюкозурии зависит от функции почек, а поскольку у больных СД она снижается по мере прогрессирования заболевания, эффективность этих препаратов в отдаленном периоде остается неизвестной. Кроме того, присутствие глюкозы в моче всегда рассматривалось как нежелательное явление, и многие врачи не готовы назначать лекарственные средства, вызывающие глюкозурию. Последняя является и причиной наиболее распространенных побочных эффектов — инфекций мочевыводящих путей и грибковых поражений гениталий [10].
Клинико-фармакологические ниши данного класса препаратов расставит время, а ответы на многие вопросы должны развеять результаты клинических исследований этих лекарств, однако уже сегодня не вызывает сомнений постулат, гласящий о том, что, выбирая сахароснижающий препарат, врачу необходимо помнить, что в каждом конкретном случае адекватная терапия СД возможна только при учете возраста, пола, гендерных особенностей, массы тела пациента, а также этиологических и патогенетических механизмов развития заболевания.
Литература
- De Fronzo R. Pharmacologic therapy for type 2 diabetes mellitus // Ann Inter Med. 1999; 131: 281–303.
- Дедов И. И., Шестакова М. В. Инкретины: новая веха в лечении сахарного диабета 2-го типа. М., 2010. С. 55–62.
- Rosenstock J. Comparison of vildagliptin and rosiglitazone monotherapy in patients with type 2 diabetes: double-blind, randomized trial // Diabetes Care. 2007, 30 (2): 217–223.
- Matikainen N. Vildagliptin therapy reduces postprandial intestinal triglyceride-rich lipoprotein particles in patients with type 2 diabetes // Diabetologia. 2006, 49: 2049–2057.
- Duttaroy A. The DPP-4 inhibitor vildagliptin increases pancreatic beta-cell neogenesis and decreases apoptosis / Poster № 572 presented at ADA, 2005.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Комбинированная сахароснижающая терапия и возможность достижения длительной компенсации углеводного обмена у больных сахарным диабетом 2-го типа // Русский медицинский журнал. 2007, № 17, с. 492–496.
- Hardman T. C., Dubrey S. W. Development and Potential Role of Type-2 Sodium-Glucose Transporter Inhibitors for Management of Type 2 Diabetes // Diabetes Ther. 2011; 2 (3): 133–145.
- Experts Express Mixed Thoughts on Canagliflozin Approval. Medscape Medical News. Apr 18, 2013. https://www.medscape.com/viewarticle/782712.
- Kim Y., Babu A. R. Clinical potential of sodium-glucose cotransporter 2 inhibitors in the management of type 2 diabetes // Diabetes Metab Syndr Obes. 2012; 5: 313–327.
- Ушкалова Е. А. Новый класс антидиабетических препаратов — ингибиторы натрий-глюкозных котранспортеров // Фарматека. 2013, № 16, с. 33–36.
А. С. Скотников*, 1, кандидат медицинских наук М. Г. Селезнёва**
* ГБОУ ВПО Первый МГМУ им. И. М. Сеченова, Москва ** ГБУЗ ГКБ № 5 ДЗМ, Москва
1 Контактная информация
Список других диуретических трав
Для удобства диуретические травы поделены по категориям в зависимости от их действия.
Лекарственные сборы
Среди лекарственных сборов можно выделить следующие:
- Мочегонный сбор №1. Содержит толокнянку, василек и солодку в пропорции 3:1:1. Выводит влагу, уничтожает микробов и подавляет инфекции.
- Мочегонный сбор №2. В составе солодка, толокнянка и василек. Препарат способствует снятию боли при патологии почек и уменьшает очаги воспаления.
- Мочегонный сбор №3. Содержит полевой хвощ, можжевельник и корень пырея. Средство является сильнодействующим, поэтому его используют с осторожностью. Чаще всего сбор назначают пациентам, страдающим аллергией на корень солодки.
- Сбор трав №6. В составе лемонграсс, кукурузные рыльца, полевой хвощ и ромашка. Способствует восстановлению водно-солевого баланса.
Мочегонные сборы лечебных трав представлены в различных комбинациях.
Противовоспалительные средства
Снятие воспаления помогает уменьшить боль при патологии мочевыделительной системы. Это полезно при цистите и пиелонефрите. Сходят внутренние отеки благодаря устранению застоев и чрезмерного притока крови к поврежденной области.
Наиболее сильными противовоспалительными диуретиками являются следующие травы:
- корень репейника;
- розовая радиола;
- двудомная крапива;
- листья брусники;
- петрушка;
- кукурузные рыльца;
- алтея.
При гипертонии и сердечной недостаточности
При гипертонии желательно принимать травы, которые укрепляют стенки сосудов. Это способствует правильной циркуляции крови и помогает сердечно-сосудистой системе выдерживать высокие нагрузки без побочных явлений.
Травяной сбор при гипертонии укрепляет стенки кровеносных сосудов.
При сердечной недостаточности и гипертонии заваривают следующие травы и ягоды:
- пастушью сумку;
- красную рябину;
- топяную сушеницу;
- корни барбариса;
- пустырник;
- мяту;
- мелиссу.
При отеках лица
При частых отеках лица рекомендуется обратить внимание на симптом. Его локализация косвенно указывает на источник проблемы. Например, припухлость в области верхней губы или надбровных дуг свидетельствует о сердечной патологии.
Отек век является признаком почечных заболеваний.
При отеках лица помогают следующие средства:
- пол-пала;
- семена льна;
- листья свеклы;
- кукурузные рыльца.
Отеки на лице устранит отвар из кукурузных рылец.
Для почек
При инфекционной патологии мочевыделительной системы используют полевой хвощ и спорыш. Травы усиливают циркуляцию жидкости, препятствуют возникновению застоев, уничтожают бактерии, снимают воспаление с поврежденных тканей.
При отеках ног
Отеки ног чаще всего наблюдаются из-за нарушения оттока лимфы, патологии печени, сердца, щитовидной железы, почечной недостаточности.
Для улучшения состояния используют ромашку, полевой хвощ, толокнянку, крапиву или мелиссу.
Для похудения
Мочегонные травы применяют в качестве вспомогательного средства. Самостоятельно они не обеспечат стабильной потери веса, зато могут улучшить результат диеты и занятий спортом. Для похудения используют полевой хвощ, медвежьи ушки, брусничные листья. Последние являются наиболее мягким и безопасным средством.
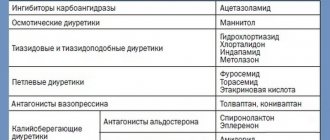
Классификация диуретиков[править | править код]
Совершенной классификации, которая бы учитывала все аспекты действия мочегонных средств, сегодня нет. Мочегонные средства, имея разное химическое строение, отличаются по локализации, механизму, силе действия, скорости наступления эффекта, его длительности, побочным действиям. В течение длительного времени классификация мочегонных средств основывалась на их химическом строении. Сделаны попытки классифицировать диуретики по характеру их влияния на почки. Однако многим мочегонным средствам свойственно также и внепочечное действие. Попытки классифицировать мочегонные средства по их способности влиять на тот либо иной отдел нефрона также связаны с трудностями. На схеме (рис. 3.14) видно, что некоторые из этих средств (ксантины, фуросемид, кислота этакриновая, осмотические мочегонные и др.) действуют на всем протяжении нефрона. Поэтому мочегонные средства рационально классифицировать на основе механизма их действия.
Точки приложения действия мочегонных средств на разных уровнях нефрона
В зависимости от фармакодинамики современные мочегонные средства делят на три группы: салуретики, калийсберегающие диуретики, осмотические диуретики.
К салуретикам относят производные тиазида (гидрохлортиазид, циклометиазид), тиазидоподобные (клопамид, хлорталидон), петлевые мочегонные (фуросемид, торасемид, кислота этакриновая, буметанид), ингибиторы карбоангидразы (диакарб).
К калийсберегающим мочегонным средствам относят триамтерен, амилорид и спиронолактон, эплеренон, которые увеличивают выделение натрия и незначительно влияют на экскрецию калия.
Осмотические диуретики (маннит, мочевина), увеличивая осмотическое давление в канальцах, препятствуют реабсорбции воды. Однако следует отметить, что такая систематизация не включает мочегонных средств, которые влияют на кровообращение в почках, она мало ориентирована на механизм действия препаратов.
Для лучшего понимания действия современных мочегонных средств рекомендуется классификация диуретиков, которая учитывает не только механизм, но и локализацию их действия.
I. По локализации и механизму действия.
1. Средства, действующие на уровне клеток почечных канальцев.
1.1. Средства, действующие на уровне апикальной мембраны.
1.1.1. Конкурирующие за переносчик натрия, или неконкурентные антагонисты альдостерона— триамтерен, амилорид.
1.1.2. Конкурирующие антагонисты альдостерона — спиронолактон, эплеренон.
1.2. Средства, действующие на уровне базальной мембраны.
1.2.1. Ингибиторы карбоангидразы — диакарб.
1.2.2. Тиазидные диуретики — гидрохлортиазид, циклометиазид.
1.2.3. Тиазидоподобные диуретики — хлорталидон, клопамид, индапамид.
1.2.4. Петлевые диуретики — фуросемид, кислота этакриновая, буметонид, торасемид.
2. Осмотически активные диуретики — маннит, мочевина.
3. Средства, увеличивающие кровообращение в почках — ксантины, аминофиллин, эуфиллин и др.
4. Препараты лекарственных растений — хвоща полевого, листьев толокнянки, березовых почек, листьев ортосифона, листьев брусники, листьев и стеблей леспедезы головчатой, листьев мучницы, ягод земляники и др.
С клинической точки зрения практическое значение при выборе препарата имеют сила, скорость наступления и длительность действия. Поэтому мочегонные средства классифицируют следующим образом.
II. По силе действия.
1. Сильные мочегонные средства — фуросемид (лазикс), торасемид (трифас), кислота этакриновая (урегит), клопамид (бринальдикс), осмодиуретики (маннит, мочевина) и др.
2. Средние мочегонные средства — тиазиды: гидрохлортиазид (гипотиазид, дихлотиазид), циклометиазид и тиазидоподобные — хлорталидон (оксодолин, гигротон) и др.
3. Слабые мочегонные средства — спиронолактон (верошпирон, альдактон), диакарб (ацетазоламид), триамтерен (птерофен), амилорид, ксантины аминофиллин (эуфиллин), препараты лекарственных растений (листья толокнянки, листья ортосифона, березовые почки и др.).
III. По скорости наступления мочегонного эффекта.
1. Быстрого (экстренного) действия (30— 40 мин) — фуросемид, торасемид, кислота этакриновая, маннит, мочевина, триамтерен.
2. Среднего действия (2—4 ч) — диакарб, эуфиллин, амилорид, циклометиазид, клопамид, хлорталидон и др.
3. Медленного действия (2—4 сут) — спиронолактон, эплеренон.
IV. По продолжительности мочегонного эффекта.
1. Короткого действия (4—8 ч) — фуросемид, торасемид, кислота этакриновая, маннит, мочевина и др.
2. Средней длительности (8—14 ч) — диакарб, триамтерен, гидрохлортиазид, клопамид, эуфиллин и др.
3. Продолжительного действия (несколько суток) — хлорталидон, спиронолакгон, эплеренон.
Диуретики, действующие на уровне клеток почечных канальцев К средствам, которые нарушают транспорт натрия через апикальную мембрану клеток почечных канальцев, относятся триамтерен, амилорид, спиронолактон, эплеренон. Они действуют на уровне дистального отдела нефрона. Это препараты, которые уменьшают процессы физиологической реабсорбции натрия и воды.
Мочегонные таблетки на травах
Наиболее популярными растительными диуретиками являются:
- Цистон;
- Уролесан;
- Фитолизин;
- Канефрон.
Популярные мочегонные таблетки на травах.
Диуретики в таблетированной форме предпочтительнее, поскольку производители включают в состав сбалансированный комплекс трав. Ингредиенты усиливают действие друг друга. Пациентам удобнее принимать лекарство в виде таблеток, а не заваривать высушенные растения.
Меры предосторожности и противопоказания
Противопоказания зависят от типа травы. Для каждого растения список будет своим. Специалисты рекомендуют либо собирать травы самостоятельно, либо покупать их в аптеке. Первый вариант предпочтительнее, т. к. в точки продаж чаще всего попадает жмых, из которого уже удалили большую часть полезных веществ.
Однако собирать растения лучше либо в поле, либо на грядке.
Нельзя срывать травы в экологически неблагоприятных районах и возле дорог.
Правила сбора лекарственных трав.
При выборе диуретика предпочтение нужно отдать растению, которое уже знакомо организму или хотя бы произрастает в вашем регионе. Это снизит риск возникновения аллергии. Нежелательные реакции способны ухудшить состояние пациента, особенно при инфекционной и сердечной патологии.
При заваривании лекарств необходимо соблюдать все правила касаемо пропорций ингредиентов, технологии приготовления и т. д. Нельзя самостоятельно менять дозировки готовых средств или продлевать курс. Это может сделать только врач после оценки состояния больного. Растительные диуретики можно принимать дольше, чем синтетические, но делать это на постоянной основе нельзя. В противном случае нарушится обмен веществ, возникнет дефицит микроэлементов.