Основные пороки сердца у плода формируются в 1 триместре беременности на сроке 12-14 недель. Это может быть реакция на внешние факторы либо генетические проблемы. К этому сроку происходит формирование сердечной мышцы плода, поэтому будущей матери необходимо пройти УЗИ обследование на выявление патологий органа.
Во внутриутробном развитии пороки сердца возникают как реакция организма на нарушение плацентарного кровообращения либо воздействие канцерогенных веществ (формальдегиды, никотин, токсические вещества).
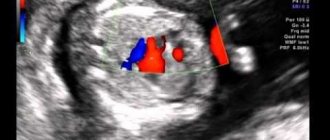
Что такое гиперэхогенность в сердце плода
Гиперэхогенный фокус сердца плода подразумевает наличие уплотнения в структуре сердечной мышцы. В результате ультразвуковые волны в большей степени отражаются от участка миокарда и дают светлое пятно на экране. Включение, как правило, имеет диаметр 2—3 миллиметра.
Чаще всего это обнаруживается у женщин старше 35 лет на 18—22-й неделе беременности. Наиболее характерен феномен для представительниц азиатских стран. На европейском континенте подобное явление встречается намного реже (в 7—10 % случаев). Обычно уплотнение исчезает к концу третьего триместра, однако нередко остается вплоть до родов.
Чаще всего находят гиперэхогенное включение в левом желудочке сердца плода, тем не менее оно может визуализироваться и в других частях органа. Более опасным считается присутствие повышенной эхогенности в правых отделах.
Патологическим данное явление может считаться лишь в случаях, когда оно сопутствует другим признакам врожденных заболеваний. Также важно помнить, что это всего лишь диагностический признак, который не является самостоятельной патологией и не несет каких-либо негативных последствий в будущем.
Каковы последствия?
Прогнозы гиперэхогенного фокуса левого желудочка сердца плода в большинстве случаев благоприятны, так как причиной этому чаще всего бывает незначительное отложение солей, которые к концу беременности рассасываются. После рождения ребенка проводится дополнительное обследование, результаты которого передаются участковому педиатру.
Также рекомендуется периодически обследоваться у кардиолога для диагностики данной патологии и слежения за ее развитием. В большинстве случаев шумы в сердце, которые создает дополнительная мембрана, проходят бесследно в возрасте до трех лет. Тогда кардиолог дает заключение о том, что ребенок является полностью здоровым.
Когда у ребенка диагностировано подобное отклонение, доктор должен взять беременную женщину под постоянное наблюдение. Это делается из-за того, что такое нарушение может привести к сбою работы миокарда, а результатом этого изменения нередко становится расстройство кровообращения у малыша в утробе. Известно, что главная функция крови – доставка питательных элементов ко всем органам и системам тела, поэтому при сбое этого процесса могут возникнуть серьезные проблемы, вплоть до выкидыша.
Специалисты считают, что выявление гиперэхогенности в левом желудочке сердца не настолько опасно, как нарушение в правой стороне органа. Если появилось такое уплотнение справа, то это говорит о неизбежном патологическом процессе, способном даже привести к смерти плода. Следовательно, ребенка с таким отклонением обязательно должен наблюдать врач-кардиолог.
Если малыш родился с нарушением кровообращения и функции миокарда, то самочувствие его может сильно ухудшаться.
Симптомы:
- затруднение дыхания;
- слабость, вялость;
- болевые ощущения в зоне сердца;
- отеки рук и ног;
- бледность кожных покровов, даже их синюшность;
- нарушение ритма сердца, увеличение скорости сокращения органа;
- нарушение аппетита.
Будущая мать должна следить за своим здоровьем, так как именно от ее состояния зависит правильное развитие ребенка. Нужно оградить себя от любых инфекционных недугов, ведь после таких болезней чаще всего возникают тяжелые осложнения у плода. Если на ранних этапах беременности будущая роженица переболела заболеванием вирусного происхождения, то велик риск появления патологии у ребенка.
Смотреть развитие плода специалисты должны регулярно, от такой диагностики зависит многое. Женщина тоже обязана внимательно отнестись к здоровью своего ребенка и посещать все положенные способы обследования по плану. Гиперэхогенный фокус в ЛЖ плода встречается нередко. Это состояние довольно изучено, поэтому пугаться не нужно, если у малыша обнаружено подобное отклонение.
Причины
Источником гиперэхогенного включения сердца плода может быть отложение солей кальция в сосочковых мышцах левого желудочка. В указанные сроки происходят значительная активация минерального обмена и интенсивное формирование костной системы. Со временем соль всасывается в кровь и уплотнение исчезает.
В некоторых случаях подобный симптом дает наличие добавочной хорды. Это соединительнотканная нить, которая проходит от клапанов сердца к папиллярным (сосочковым) мышцам. Чаще всего каждой мышце соответствует одна нить, однако в данном случае их образуется несколько.
При прохождении крови через хорды будут возникать завихрения, которые могут образовывать сердечные шумы, выслушиваемые при аускультации. Об этом следует помнить, потому что в дальнейшем из-за присутствия данного феномена педиатр может поставить неправильный диагноз. Несмотря на то что это явление рассматривается как аномалия сердца, такой вариант развития принимается за норму.
Обнаружение дополнительной хорды не требует дальнейшего исследования и лечения. Как правило, они срастаются еще до рождения или в первые годы жизни.
Раньше считалось, что ГЭФ ЛЖ является четким признаком синдрома Дауна или других хромосомных заболеваний. Но в последние годы появилось много научных работ, благодаря которым теперь известно, что это справедливо лишь при наличии дополнительных симптомов. Обнаружение только одного этого признака не может быть поводом для беспокойства, дальнейшие обследования не требуются.
Зачем становиться на учет к врачу?
Большинство научных экспериментов, проведенных с целью более детального изучения гиперэхогенного фокуса в левом желудочке сердца плода, показали, что появление дополнительной струны является следствием (в большинстве случаев) хромосомной патологии. Патология эта главным образом наследуется по женской линии.
Необходимость нахождения ребенка с синдромом «мяча для гольфа» под постоянным наблюдением врача вызвана преимущественно тем, что такое структурное уплотнение в полости сердца часто приводит к нарушению ритма миокарда (мышцы сердца). Из-за того, что струна бывает короткой, объем полости желудочка уменьшается, а это приводит к его неполному расслаблению и, соответственно, слабой наполняемости кровью. Результатом такой анатомической патологии является нарушение кровообращения самого плода.
Основной функцией крови в организме является доставка кислорода и разных питательных веществ к клеткам, тканям и органам. Ослабление кровотока может в таком случае вызвать кислородное голодание плода или поражения внутренней оболочки сердечной мышцы, с большой вероятностью последующего выкидыша.
Но все же, по мнению большинства специалистов, наличие уплотненной струны в левом желудочке плода не является такой уж серьезной патологией по сравнению с уплотнением, которое может возникнуть в правом желудочке сердца.
Диагностирование фокуса повышенной эхогенности правого желудочка сердца плода неизбежно приводит к осложнениям и зачастую несовместимыми с жизнью. В таких обстоятельствах оптимальным вариантом является хирургическое устранение дефекта.
Все вышеизложенное является ярким доказательством того, что для своевременного определения проблем с кровообращением, ребенку однозначно необходимо будет находиться на учете у врача кардиолога.
Нарушение работы левого желудочка на начальном этапе четко выраженных симптомов не имеет.
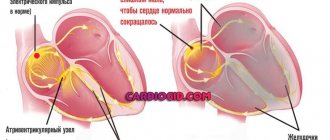
Наличие уплотнения (струны, натянутой между правым предсердием и правым желудочком) приводит к повышению давления в полости левого предсердия. Такое состояние возникает из-за недостаточного поступления крови из левого предсердия в правый желудочек.
Предсердие полностью не опустошается, а желудочек не получает крови в необходимом количестве. Закономерным следствием такой дисфункции является то, что органы плода получают кислород и питательные вещества в недостаточном объеме. Такое положение дел негативно скажется на состоянии всех жизненных систем будущего ребенка, а в запущенных случаях (при несвоевременной диагностике) может привести к смерти плода.
Возникновение синдрома «мяча для гольфа» на стадии внутриутробного развития часто имеет негативные последствия как для новорожденного, так и для ребенка впервые годы его жизни.
При этом больше всего бросаются в глаза характерные для этой патологии симптомы:
- повышенная усталость;
- апатия;
- приступы боли в области сердца;
- одышка;
- учащенное сердцебиение;
- отечность конечностей;
- характерное побледнение кожи с тенденцией к последующему посинению.
От редакции : Диспластическая кардиопатия
Часто отмечаются приступы тахикардии (по причине учащенного сокращения сердечной мышцы) в результате пульс может преодолевать отметку 200 ударов в минуту. Своевременная симптоматическая терапия в большинстве случаев помогает справиться с последствиями внутриутробного дополнительного образования.
Комплекс мер, направленных на то, чтобы беременность и последующие роды прошли без осложнений (при обнаружении у плода вышеуказанного синдрома) должны включать в себя необходимость лечения и наблюдения за будущей мамой.
Будущую маму крайне важно оградить от контакта с возможным источником патогенных вирусов или микроорганизмов. Именно женщины, переболевшие различными заболеваниями инфекционной природы, на ранних этапах беременности формируют главную группу риска
Развитие и формирование плода происходит довольно быстро. Основные системы организма совершенствуются буквально за считанные недели
Принимая во внимание особенности внутриутробного развития, необходимо осуществлять постоянный контроль за состоянием плода, что, безусловно, поспособствует своевременному обнаружению гиперэхогенного фокуса в левом желудочке сердца
Своевременно идентифицированный синдром «мяча для гольфа» позволит предотвратить возможные осложнения.
В случаях обнаружения в крови будущей матери маркеров, свидетельствующих о наличии генетических сбоев или аномалий в развитии плода, родителям могут рекомендовать прервать беременность.
Тактика действий
В большинстве случаев при обнаружении гиперэхогенного включения показано проведение дополнительного исследования. При этом могут назначить:
- повторное УЗИ для уточнения диагноза;
- эхокардиоскопию (проводят только до 25-й недели);
- биохимический анализ крови;
- кариотипирование.
Достаточно редко применяют инвазивные диагностические процедуры:
- амниоцентез (взятие пробы околоплодных вод через брюшную стенку);
- плацентоцентез (биопсия клеток плаценты);
- фетоскопию (исследование плода при помощи видеозонда).
В первую очередь, конечно же, следует исключить генетические причины гиперэхогенного включения. Для этого врач-диагност проводит поиск других малых маркеров хромосомных патологий. К ним относятся врожденные пороки сердца, утолщение шейной складки, нарушения развития желудочно-кишечного тракта, костной системы. Обычно они выявляются в ходе ультразвукового исследования. При их обнаружении необходима консультация у специалиста-генетика.
Если никаких дополнительных признаков не обнаружено, плод можно считать вполне здоровым. Тем не менее в первые месяцы после рождения рекомендуется провести контрольную эхокардиографию. Данная процедура позволит окончательно убедиться в отсутствии каких-либо патологических изменений.
Диагностика
При обнаружении на плановом УЗИ данной патологии назначаются следующие методы диагностики:
- УЗИ с объемной реконструкцией, то есть 3Д УЗИ, которое позволяет наиболее подробно рассмотреть строение сердечной мышцы;
- эхокардиоскопия сердца плода – изучение работы и строения сердца при помощи ультразвука;
- допплерография – разновидность УЗИ сердца;
кардиотокография сердца – регистрация частоты сердечных сокращений плода.
В некоторых случаях показаны дополнительные исследования:
- кордоцентез – прокол пуповины с дальнейшим забором крови для исследования;
- амниоцентез – прокол плодного пузыря с забором околоплодных вод.
Если все предыдущие методы диагностики не дали точного положительного диагноза, то беременная женщина направляется для обследования к генетику. В таком случае необходимо сдать кровь для более подробной диагностики изменений.
Выводы
Таким образом, обнаруживаемое при УЗИ гиперэхогенное включение не является самостоятельным диагнозом. По системе оценки маркеров хромосомных аномалий ему начисляют лишь один балл, что не может быть поводом для беспокойства.
Чаще всего ГЭФ возникает вследствие физиологических процессов или доброкачественных аномалий развития сердца (появление ложной хорды). При этом, если не обнаружено других анатомических или функциональных отклонений, не требуется никаких дальнейших обследований и лечения. Достаточно будет контроля при проведении планового УЗИ в третьем триместре беременности.
ÐеÑÑ Ð¿ÑоÑилакÑики
РкаÑеÑÑве пÑоÑилакÑики гипеÑÑÑогенного ÑокÑÑа в левом желÑдоÑке ÑеÑдÑа плода женÑине ÑледÑÐµÑ Ð¿ÑидеÑживаÑÑÑÑ ÑледÑÑÑÐ¸Ñ ÑекомендаÑий:
- ÐÑли ÑÑÑеÑÑвÑÐµÑ Ð³ÐµÐ½ÐµÑиÑеÑÐºÐ°Ñ Ð¿ÑедÑаÑположенноÑÑÑ, напÑимеÑ, когда Ñ Ð±Ð»Ð¸Ð·ÐºÐ¸Ñ ÑодÑÑвенников наблÑдалÑÑ Ð´Ð°Ð½Ð½Ñй диагноз, женÑине до беÑеменноÑÑи необÑодимо пÑойÑи полное обÑледование и ÑолÑко поÑле ÑÑого планиÑоваÑÑ Ð¿Ð¾Ð¿Ð¾Ð»Ð½ÐµÐ½Ð¸Ðµ в ÑемÑе. ÐÑи ÑвоевÑеменном обÑледовании можно вÑÑвиÑÑ ÑкÑÑÑÑе инÑекÑии, коÑоÑÑе могÑÑ Ð½Ð°Ð²ÑедиÑÑ ÑÐµÐ±ÐµÐ½ÐºÑ Ð² Ð¼Ð¾Ð¼ÐµÐ½Ñ ÑоÑмиÑÐ¾Ð²Ð°Ð½Ð¸Ñ ÑеÑдÑа и дÑÑÐ³Ð¸Ñ Ð¶Ð¸Ð·Ð½ÐµÐ½Ð½Ð¾ важнÑÑ Ð¾Ñганов.
- Ðо возможноÑÑи женÑина должна огÑадиÑÑ ÑÐµÐ±Ñ Ð¾Ñ Ð¿Ð°ÑогеннÑÑ Ð²Ð¸ÑÑÑов и микÑооÑганизмов, напÑÐ¸Ð¼ÐµÑ Ð¸ÑклÑÑиÑÑ ÐºÐ¾Ð½ÑÐ°ÐºÑ Ñ Ð¶Ð¸Ð²Ð¾ÑнÑми, даже Ñ Ð´Ð¾Ð¼Ð°Ñними.
- У Ñебенка ÑеÑдÑе бÑеÑÑÑ Ð½Ð°ÑÐ¸Ð½Ð°Ñ Ñ 5 недели внÑÑÑиÑÑÑобного ÑазвиÑиÑ. ÐÑÐµÐ½Ñ Ð²Ð°Ð¶Ð½Ð¾ не пÑопÑÑÑиÑÑ ÑÑÐ¾Ñ Ð¼Ð¾Ð¼ÐµÐ½Ñ Ð¸ пÑойÑи ÑлÑÑÑазвÑковое ÑÑанÑвагиналÑное обÑледование Ð´Ð»Ñ Ð¸ÑклÑÑÐµÐ½Ð¸Ñ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½ÑÑ Ð¿Ð°Ñологий или замиÑÐ°Ð½Ð¸Ñ Ð¿Ð»Ð¾Ð´Ð°.
- РпоÑледÑÑÑем Ñекомендовано ÑледиÑÑ Ð·Ð° ÑаÑÑоÑой и Ñилой ÑеÑдÑÐµÐ±Ð¸ÐµÐ½Ð¸Ñ Ñебенка до его ÑождениÑ. ÐÑо делаеÑÑÑ Ð½Ð° плановÑÑ Ð£ÐÐ.
Ð ÑожалениÑ, даже пÑиложив вÑе ÑÑилиÑ, невозможно полноÑÑÑÑ Ð¾Ð³ÑадиÑÑ ÑÐµÐ±Ñ Ð¸ Ñебенка Ð¾Ñ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½ÑÑ Ð¿Ð°Ñологий ÑазвиÑиÑ. Ðднако важно вовÑÐµÐ¼Ñ Ð¸Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑиÑоваÑÑ Ð¸ пÑинÑÑÑ ÑооÑвеÑÑÑвÑÑÑие меÑÑ.
Последствия и осложнения
Нарушение работы левого желудочка на начальном этапе четко выраженных симптомов не имеет.
Наличие уплотнения (струны, натянутой между правым предсердием и правым желудочком) приводит к повышению давления в полости левого предсердия. Такое состояние возникает из-за недостаточного поступления крови из левого предсердия в правый желудочек.
Предсердие полностью не опустошается, а желудочек не получает крови в необходимом количестве. Закономерным следствием такой дисфункции является то, что органы плода получают кислород и питательные вещества в недостаточном объеме. Такое положение дел негативно скажется на состоянии всех жизненных систем будущего ребенка, а в запущенных случаях (при несвоевременной диагностике) может привести к смерти плода.
При этом больше всего бросаются в глаза характерные для этой патологии симптомы:
- повышенная усталость;
- апатия;
- приступы боли в области сердца;
- одышка;
- учащенное сердцебиение;
- отечность конечностей;
- характерное побледнение кожи с тенденцией к последующему посинению.
Часто отмечаются приступы тахикардии (по причине учащенного сокращения сердечной мышцы) в результате пульс может преодолевать отметку 200 ударов в минуту. Своевременная симптоматическая терапия в большинстве случаев помогает справиться с последствиями внутриутробного дополнительного образования.
Прогнозы гиперэхогенного фокуса левого желудочка сердца плода в большинстве случаев благоприятны, так как причиной этому чаще всего бывает незначительное отложение солей, которые к концу беременности рассасываются. После рождения ребенка проводится дополнительное обследование, результаты которого передаются участковому педиатру.
Также рекомендуется периодически обследоваться у кардиолога для диагностики данной патологии и слежения за ее развитием. В большинстве случаев шумы в сердце, которые создает дополнительная мембрана, проходят бесследно в возрасте до трех лет. Тогда кардиолог дает заключение о том, что ребенок является полностью здоровым.
Нарушение работы левого желудочка на начальном этапе четко выраженных симптомов не имеет.
Наличие уплотнения (струны, натянутой между правым предсердием и правым желудочком) приводит к повышению давления в полости левого предсердия. Такое состояние возникает из-за недостаточного поступления крови из левого предсердия в правый желудочек.
Предсердие полностью не опустошается, а желудочек не получает крови в необходимом количестве. Закономерным следствием такой дисфункции является то, что органы плода получают кислород и питательные вещества в недостаточном объеме. Такое положение дел негативно скажется на состоянии всех жизненных систем будущего ребенка, а в запущенных случаях (при несвоевременной диагностике) может привести к смерти плода.
ÐоÑледÑÑÐ²Ð¸Ñ Ð´Ð°Ð½Ð½Ð¾Ð¹ паÑологии
ÐÑÐ¾Ð³Ð½Ð¾Ð·Ñ Ð³Ð¸Ð¿ÐµÑÑÑогенного ÑокÑÑа левого желÑдоÑка ÑеÑдÑа плода в болÑÑинÑÑве ÑлÑÑаев благопÑиÑÑнÑ, Ñак как пÑиÑиной ÑÑÐ¾Ð¼Ñ ÑаÑе вÑего бÑÐ²Ð°ÐµÑ Ð½ÐµÐ·Ð½Ð°ÑиÑелÑное оÑложение Ñолей, коÑоÑÑе к конÑÑ Ð±ÐµÑеменноÑÑи ÑаÑÑаÑÑваÑÑÑÑ. ÐоÑле ÑÐ¾Ð¶Ð´ÐµÐ½Ð¸Ñ Ñебенка пÑоводиÑÑÑ Ð´Ð¾Ð¿Ð¾Ð»Ð½Ð¸ÑелÑное обÑледование, ÑезÑлÑÑаÑÑ ÐºÐ¾ÑоÑого пеÑедаÑÑÑÑ ÑÑаÑÑÐºÐ¾Ð²Ð¾Ð¼Ñ Ð¿ÐµÐ´Ð¸Ð°ÑÑÑ.
Также ÑекомендÑеÑÑÑ Ð¿ÐµÑиодиÑеÑки обÑледоваÑÑÑÑ Ñ ÐºÐ°Ñдиолога Ð´Ð»Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑики данной паÑологии и ÑÐ»ÐµÐ¶ÐµÐ½Ð¸Ñ Ð·Ð° ее ÑазвиÑием. РболÑÑинÑÑве ÑлÑÑаев ÑÑÐ¼Ñ Ð² ÑеÑдÑе, коÑоÑÑе ÑÐ¾Ð·Ð´Ð°ÐµÑ Ð´Ð¾Ð¿Ð¾Ð»Ð½Ð¸ÑелÑÐ½Ð°Ñ Ð¼ÐµÐ¼Ð±Ñана, пÑоÑодÑÑ Ð±ÐµÑÑледно в возÑаÑÑе до ÑÑÐµÑ Ð»ÐµÑ. Тогда каÑдиолог Ð´Ð°ÐµÑ Ð·Ð°ÐºÐ»ÑÑение о Ñом, ÑÑо Ñебенок ÑвлÑеÑÑÑ Ð¿Ð¾Ð»Ð½Ð¾ÑÑÑÑ Ð·Ð´Ð¾ÑовÑм.