Главная / Энциклопедия болезней / Болезни на А / Аневризма аорты
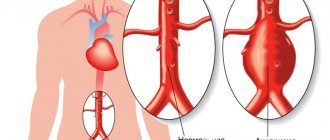
Аневризма аорты – расширение участка аорты, обусловленное патологическим изменением соединительнотканных структур её стенок вследствие атеросклеротического процесса, воспалительного поражения, врождённой неполноценности или механических повреждений.
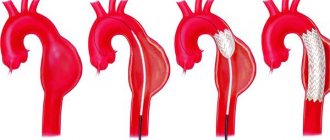
В зависимости от расположения аневризмы выделяют аневризму грудной аорты, торако-абдоминальной (грудо-брюшной) аорты и брюшной аорты. В свою очередь аневризма грудной аорты может быть подразделена на аневризму синусов аорты, аневризму восходящей аорты, аневризму дуги аорты и аневризму нисходящей аорты.
Кроме того, особо выделяют расслаивающую аневризму аорты – патологическую полость или канал, образующиеся в толще аортальной стенки вследствие расслаивания её кровью, нагнетаемой из просвета аорты через дефект интимы (внутренней оболочки сосуда), возникший из-за патологического процесса или повреждения. Расслаивание стенки аорты происходит внутри её средней оболочки.
Симптомы аневризмы аорты
Аневризма синусов аорты может сопровождаться недостаточностью аортального клапана или сужением просвета коронарных артерий сердца. Достигая больших размеров, такая аневризма может сдавливать лёгочный ствол, правый желудочек и правое предсердие, что приводит к формированию подострой правожелудочковой сердечной недостаточности, характеризующейся увеличением печени, набуханием шейных вен и появлению отёков. Быстрое сдавление лёгочного ствола аневризмой может привести к скоропостижной смерти пациента.
Аневризма восходящей аорты проявляется, как правило, тупыми загрудинными болями, которые у некоторых пациентов сопровождаются рефлекторными приступами одышки. Если аневризма достигает больших размеров, она может вызвать атрофию прилежащих участков грудины и рёбер, при этом появляется патологическая сосудистая пульсация во втором-третьем межреберьях справа от грудины. Сдавление аневризмой верхней полой вены или же прорыв в неё аневризмы приводит к развитию синдрома верхней полой вены, что в свою очередь обусловливает присоединение отёков шеи, лица, рук, набуханию шейных вен.
Аневризма дуги аорты чаще всего проявляется одышкой (при этом, как правило, труднее сделать вдох), обусловленной сдавлением трахеи и бронхов. Сдавление левого главного бронха аневризмой может привести к ателектазу (спадению) левого лёгкого. Иногда появляется кровохарканье, которое может предшествовать прорыву аневризмы. Сдавление левого нижнегортанного нерва аневризмой проявляется сухим кашлем, приступами удушья, изменением тембра голоса (его осиплостью). Возможно развитие синдрома верхней полой вены. При сдавлении аневризмой плечеголовного ствола, левой подключичной и левой общей сонной артерий появляются симптомы постепенно усугубляющегося нарушения кровоснабжения верхних конечностей и головы. Возможен прорыв аневризмы аорты в пищевод или трахею, который, как правило, развивается постепенно, что проявляется первоначально появлением скудной кровавой рвоты или кровохарканья, но потом развивается массивное кровотечение.
Аневризма нисходящей аорты приводит к сдавлению нервных корешков, тел позвонков, пищевода и левого лёгкого. Сдавление нервных корешков приводит к возникновению интенсивнейших болей, устойчивых к введению самых сильных обезболивающих препаратов. Давление на тела позвонков и задние части рёбер приводит к их деформации, вплоть до того, что аневризматический мешок может выпячиваться между внутренним краем левой лопатки и позвоночным столбом. У этих больных может развиться нижняя параплегия (полная потеря возможности произвольных движений обеих нижних конечностях). Сдавление аневризмой левого лёгкого приводит к его ателектазу и создаёт благоприятные условия для возникновения пневмонии. Сдавление пищевода в некоторых случаях может приводить к затруднению прохождения по нему пищи (дисфагии). При разрушении стенки пищевода вследствие длительного давления на неё аневризмы возникают небольшие кровотечения из пищевода, после чего, как правило, возникает прорыв аневризмы в его просвет с развитием массивного кровотечения. При прорыве в плевральную полость аневризмы нисходящей аорты развивается быстро нарастающая анемия (малокровие) и большой гемоторакс (скопление крови в плевральной полости).
Аневризма торакоабдоминальной (грудобрюшной аорты) аорты встречается редко, как правило, обусловлена сифилисом. Аневризма сдавливает пищевод и верхний отдел желудка, что приводит к появлению давящих болей в подложечной области, которые могут быть связаны с приёмом пищи, иногда – отрыжки, рвоты, нарушению прохождения пищи по пищеводу. Аневризма торакоабдоминальной аорты может вызывать сужение или полное перекрытие просвета верхней брыжеечной артерии и чревного ствола, кровоснабжающих органы брюшной полости, что проявляется приступами мучительных болей в животе (так называемая брюшная жаба). Из-за вышеописанных причин аневризма этой локализации приводит к похуданию пациента.
Аневризма брюшной аорты с течением времени проявляется болями, вызванными давлением аневризмы на нервные сплетения и нервные корешки, располагающиеся непосредственно рядом с ней. Боли могут быть в поясничной или подложечной области. Больших размеров аневризма, располагающаяся ниже места отхождения почечных артерий, может сдавливать мочеточники, вызывая развитие гидронефроза и анурии. Если происходит сдавление почечных артерий, появляется симптоматическая артериальная гипертензия. При сдавлении аневризмой двенадцатиперстной кишки нарушается прохождение по ней пищевых масс, что проявляется рвотой и похуданием. Чаще всего аневризма брюшной аорты проявляется наличием пульсирующего опухолевидного образования в брюшной полости на уровне пупка или чуть ниже и немного левее от него. Тромбированная аневризма не пульсирует, в связи с чем может быть принята за опухоль. Иногда отмечается подъём температуры тела. Прорыв аневризмы в брюшную полость происходит быстро и, как правило, безболезненно, а в забрюшинную клетчатку – с сильной болью в животе и пояснице, с развитием явлений шока. Через некоторое время больной может погибнуть из-за нарастающей кровопотери.
Расслаивающая аневризма аорты проявляется внезапно возникающими острыми болями в груди, не снимаемыми болеутоляющими средствами, и коллапсом. Иногда развивается полная потеря возможности произвольных движений обеих нижних конечностях, которая может быть временной или принять постоянный характер. Из-за особенностей локализации и характера возникающих болей клинические проявления расслаивающей аневризмы аорты могут быть приняты за острый инфаркт миокарда.
КОГДА ОБРАТИТСЯ К ВРАЧУ
При появлении указанных выше симптомов.
Записаться на прием к кардиологу в Медицинский можно по телефону 8 (49244) 9-32-49.
Аортальный стеноз
Причины:
- Ревматический клапанный стеноз (спаяние и кальцификация обычно происходит по краям створок).
- Фиброкальцифицирующий аортальный стеноз (дегенеративные изменения клапана связаны с деструкцией коллагена и накоплением в створках кальциевых депозитов: этот процесс начинается в области синусов Вальсальвы и распространяется на створки).
- Врожденный клапанный стеноз (см).
Конечным результатом всех вышеперечисленных форм клапанного стеноза аорты является сращение комиссур и сужение аортального отверстия. Когда развивается дегенерация и кальцификация клапана практически не возможно дифференцировать эти состояния.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Амплитуда открытия аортального клапана меньше, чем 15 мм (поскольку при наличии множественных эхосигналов от створок трудно идентифицировать величину сепарации, данный критерий используется только при двухмерной ЭхоКГ).
- Утолщение аортальных створок.
- Множественные линейные эхосигналы от створок в систолу и диастолу.
- Плотные эхосигналы от стенок аорты.
- Гипертрофия левого желудочка и/или дилатация левого желудочка.
- Уменьшение EF наклона передней створки митрального клапана (косвенно характеризует снижение комплайнса левого желудочка).
- Диастолическое трепетание передней створки митрального клапана.
- Уменьшение экскурсии аорты.
- Дилатация корня аорты.
- Плотный эхосигнал от левого атриовентрикулярного кольца.
Двухмерная ЭхоКГ:
- Систолическая сепарация между передней (правой коронарной) створкой и задней (некоронарной) створкой меньше 1,5 см.
- Утолщенные аортальные створки в парастернальной проекции длинной оси левого желудочка или поперечном сечении на уровне магистральных сосудов (Этот феномен более отчетливо визуализируется в диастолу, причем правая коронарная створка повреждается значительно чаще, чем левая).
Рис.131
Клапанный стеноз аорты, выбухание аортальных створок в выходной тракт желудочка.
- Выгибание аортальных створок за линию смыкания (пролапс аортальных створок в выходной тракт левого желудочка)(рис.131).
Допплер-ЭхоКГ:
- Наличие турбулентного потока крови за створками аортального клапана (скорость потока превышает 1,5 м/с).
- Оценка величины градиента обструкции по уравнению Бернулли
- Расчет поперечного сечения аорты по формуле Kevin. W.
- Позволяет выявить сопутствующую недостаточность аортального клапана.
- Оценка систолической функции левого желудочка.
Оценка тяжести стеноза аорты:
- Степень рестрикции аортальных створок: сепарация створок менее 8 мм свидетельствует о тяжелом стенозе, более 12 мм — легкий или умеренный стеноз.
- Гипертрофия левого желудочка.
- Систолический градиент: умеренный стеноз градиент обструкции не превышает 50 мм рт. ст., выраженный стеноз — 50-80 мм рт.ст., резкий стеноз — более 80 мм рт.ст.
- Если скорость максимального систолического потока за аортальными створками более 4 м/с — показано протезирование аортального клапана, от 3 до 4 м/с — наблюдение и интенсивное лечение в течение нескольких месяцев с повторным контролем, менее 3 м/с — консервативное лечение.
- Если происходит увеличение градиента обструкции на 8 мм рт.ст. в год и сужение площади клапана на 0,1см2 — имеет место прогрессирование стеноза.
Дифференциальный диагноз:
- Склероз аортальных створок: при этом состоянии створки утолщены, но не имеют ограничения движения.
- Фиброз и кальцификация корня аорты: при этом состоянии трудно визуализировать структуру аортальных створок.
- Низкий сердечный выброс: при этом состоянии уменьшается сердечный выброс и если створки склерозированы, то отличить от аортального стеноза практически невозможно.
Причины возникновения аневризмы аорты
Наиболее часто аневризма аорты развивается вследствие атеросклеротического процесса или имеет сифилитическое происхождение. В последнее время на первое место среди причин развития аневризмы аорты выходит её атеросклероз, что обусловлено успехами в лечении сифилиса и увеличением средней продолжительности жизни. Кроме того, сифилис чаще является причиной развития аневризмы грудного отдела аорты, в то время как атеросклероз чаще приводит к формированию аневризмы брюшного отдела.
Другими причинами развития аневризмы аорты являются медионекроз и неспецифический аортоартериит. Возможны также травматические аневризмы (например, после закрытой травмы живота) и ложные аневризмы анастомозов после операций на аорте. В научной медицинской литературе описаны также аневризмы микотического (грибкового) происхождения.
Самой частой причиной развития расслаивающей аневризмы аорты является длительно существующая артериальная гипертензия на фоне Атеросклероза . В этом случае на внутренней оболочке (интиме) стенки аорты, как правило, уже имеются предсуществующие различные небольшие дефекты. Реже в качестве причин расслаивающей аневризмы аорты могут выступать гипертензия на фоне коарктации аорты (врождённый порок, проявляющийся сегментарным сужением просвета аорты); артериальная гипертензия, вызванная другими факторами; Синдром Марфана (наследственная патология соединительной ткани), который сопровождается выраженной слабостью аортальной стенки. Возможно формирование острой расслаивающей аневризмы восходящей аорты вследствие её разрыва, обусловленного закрытой травмой (например, автомобильной). Иногда расслаивающая аневризма аорты может возникнуть в результате ятрогении: как осложнение канюлирования артерий и аорты с целью перфузии при искусственном кровообращении.
Как проходит МСКТ аорты
Продолжительность самого исследования примерно 15-20 минут. Исследование обычно проводится в положении на спине. На протяжении исследования нельзя двигаться. Дышать нужно спокойно и равномерно. Возможно, что Вас попросят задержать дыхание на короткое время. Задержка дыхания очень важна для получения качественных изображений. Контрастное вещество вводится внутривенно в объеме до 50-150 мл специальным устройством инъектором, синхронизированным с работой компьютерного томографа.
Иногда при введении контрастного вещества могут возникать тошнота, ощущение жара, тревоги, кожные реакции в месте инъекции. Эти реакции обычно бесследно проходят после исследования и не требуют никакого лечения.
Осложнения аневризмы аорты
1. Пороки аортального клапана и сердечная недостаточность. При аневризме восходящей аорты сифилитического происхождения может развиться декомпенсация сердечной деятельности из-за порока аортального клапана или перекрытия устья коронарных артерий.
2. Разрыв аневризмы с кровотечением. Кровотечение может происходить в органы дыхания (бронхи, трахею), плевральную полость, сердечную сумку, в пищевод, крупные кровеносные сосуды, расположенные в грудной полости, и иногда даже наружу через кожу при разрушении грудины. В случае кровотечения в полость перикарда возникает тампонада сердца. Кровотечение приводит к быстро нарастающей кровопотере.
3. Острое и подострое тромбирование аневризмы аорты. Чаще всего развивается в брюшном отделе аорты и приводит к закрытию расположенных здесь её ветвей.
Перечисленные осложнения быстро ведуг к гибели пациента, если вовремя не приняты соответствующие меры.
Синдром Марфана
Наследственно детерминированное заболевание соединительной ткани аутосомно доминантного типа. Наиболее часто при синдроме Марфана встречаются различные изменения аорты и митрального клапана (рис.132).
Рис.132
Аневризматическая дилатация восходящей аорты при синдроме Марфана (схема).
ЭхоКГ критерии:
- Дилатация восходящей аорты.
- Дилатация синусов Вальсальвы (чаще повреждается правый коронарный синус — 69%, некоронарный — в 26%, левый коронарный — в 5%).
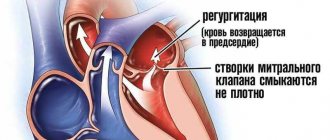
- Недостаточность аортального клапана (относительная, связана с большой дилатацией аортального корня) (см. аневризма синуса Вальсальвы).
- Пролапс митрального клапана.
- Митральная недостаточность (обусловлена миксоматозной дегенерацией клапана и/или дилатацией левого атриовентрикулярного отверстия).
Допплер-ЭхоКГ:
Выявление клапанной (митральной, аортальной) регургитации и степени ее выраженности.
Инструментальное обследование
Рентгенологическое исследование. При аневризмах грудной аорты рентгенографию проводят в трёх проекциях с непременным контрастированием просвета пищевода. Характерно расширение тени сосудистого пучка. Аневризмы нисходящей аорты выбухают в левое лёгочное поле. У большинства больных отмечается смещение контрастированного пищевода. Иногда определяется кальциноз (обызвествление) аневризматического мешка. При аневризмах брюшной аорты обзорная рентгенография брюшной полости в двух проекциях позволяет выявить кальциноз стенки аорты и узурацию тел позвонков поясничного отдела.
Ультразвуковое исследование (УЗИ) аорты и сердца. УЗИ позволяет выявить наличие и размер в поперечнике и по длиннику аневризм восходящей, нисходящей аорты, дуги аорты, брюшной аорты, состояние отходящих от аорты сосудов, а также наличие порока аортального клапана, характер изменений аортальной стенки.
Компьютерная томография (КТ). При величине просвета аорты более 4 см её расширение рассматривают в качестве аневризматического. При выполнении компьютерной томографии имеется возможность определить вовлечение в процесс крупных артерий и выявить признаки расслоения (диссекции) стенок (при расслаивающей аневризме аорты). Ангиографическое исследование (аортография). Применяется, как правило, перед оперативным вмешательством при планировании его характера и объёма.
Аневризма синусов Вальсальвы
Причины:
- Болезнь Марфана.
- Аортоартериит.
- Надклапанный стеноз аорты.
Правый коронарный синус повреждается в 69 % и обычно прорывается в правое предсердие или правый желудочек. Некоронарный синус повреждается в 26 % и обычно прорывается в правое предсердие. Левый коронарный синус повреждается в 5 % случаев.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты на уровне синусов Вальсальвы (более 40 мм).
- Признаки сдавления левого предсердия.
- Увеличение дистанции от аортальных створок к подлежащей стенке во время систолы.
- Систолическое выбухание аортальной стенки.
- Гемодинамические проявления в зависимости от того какой синус Вальсальвы поврежден и имеет ли он прорыв. Наличие объемной перегрузки правого предсердия и желудочка, преждевременное открытие клапана легочной артерии характерно для прорыва синуса Вальсальвы в правое предсердие, объемная перегрузка левых отделов наблюдается при прорыве синуса в левый желудочек или предсердие.
Двухмерная ЭхоКГ:
- Выбухание одного или нескольких синусов в парастернальной проекции короткой оси на уровне аортального клапана.
- Непосредственная визуализация аневризмы синуса и места его прорыва.
Допплер-ЭхоКГ:
- Позволяет установить наличие прорыва синуса Вальсальвы в соответствующую камеру сердца и величину регургитантного сброса.
- Оценка систолической функции левого желудочка.
Лечение пациента с аневризмой аорты
Аневризма грудной аорты, имеющая диаметр более 5 см, подлежит оперативному лечению в связи с большим риском её разрыва и развития тромбоэмболических осложнений. Оперативное вмешательство выполняется в условиях искусственного кровообращения и гипотермии (пониженной температуры) и сводится к резекции (удалению) аневризмы с одномоментным замещением удалённого участка протезом.
При бессимптомном течении аневризмы брюшной аорты показанием к плановому оперативному вмешательству является её диаметр более 4 см. В случаях нарастания болевого синдрома и угрозы разрыва показано экстренное хирургическое вмешательство. Операция сводится к резекции аневризмы с прямым протезированием брюшной аорты или выполнению бифуркационного аортобедренного протезирования.
Прогноз при аневризме аорты
При отсутствии своевременного лечения и возникновении тяжёлых осложнений аневризмы аорты прогноз неблагоприятный. Летальный исход может наступить в результате декомпенсации сердечной деятельности, обусловленной развитием пороков аортального клапана при аневризме восходящей аорты, тампонады сердца вследствие прорыва аневризмы в полость перикарда, массивной кровопотери в результате прорыва аневризмы в полые органы и плевральную или брюшную полость.
Однако успехи, достигнутые в настоящее время в хирургическом лечении аневризм аорты, позволяют в случае своевременного и адекватного оперативного вмешательства сохранить жизнь большинству больных. При плановой операции летальность составляет 0-5%, а в случае разрыва аневризмы даже при экстренном оперативном вмешательстве составляет 50-80%. Пятилетняя выживаемость среди оперированных больных составляет 80%, а среди неоперированных – 5-10%.
Идиопатическая дилатация луковицы аорты (анулоаортальная эктазия)
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Преждевременное открытие аортального клапана.
- Дилатация корня аорты.
- Частичное ранне- среднесистолическое закрытие аортального клапана.
- Парадоксальное систолическое движение задней стенки аорты.
Двухмерная ЭхоКГ:
- Дилатация аортального кольца в поперечном сечении на уровне магистральных сосудов.
- Пролапс аортального клапана в выходной тракт левого желудочка.
Допплер-ЭхоКГ:
- Определяют наличие или отсутствие аортальной регургитации.
- Оценка систолической функции левого желудочка.