Повторный ишемический инсульт занимает одно из первых мест среди заболеваний, приводящих к инвалидизации больных и летальному исходу. Если продолжительность жизни после первого инсульта составляет в среднем от восьми до девяти лет, то второе острое нарушение мозгового кровообращения может сократить её до двух-трех лет. Поэтому в современных клиниках неврологии, одной из которых является Юсуповская больница, большая роль отводится вторичной профилактике инсульта.
Именно должная профилактика и лечение могут предотвратить повторение сосудистой катастрофы, ведь, согласно статистике, вероятность второго инсульта в течение года после перенесенного первого составляет около 15%, а спустя несколько лет – до 30-40%.
Кто в группе риска
После первичного инсульта в организме сохранены механизмы, провоцирующие следующее развитие событий: внутрисосудистое тромбообразование, атеросклероз сосудов. У больного, как правило, имеется еще и ряд сопутствующих заболеваний, нередко в запущенных формах: гипертоническая болезнь, сахарный диабет, аритмия, сердечная недостаточность и другие. Предотвратить повторный ишемический инсульт в таких случаях — довольно сложная задача, но, благодаря усилиям квалифицированных специалистов Юсуповской больницы она выполнима.
Повторный ишемический инсульт иногда грозит даже пациентам, не подозревающим о том, что они уже перенесли сосудистую катастрофу: больным с кратковременными нарушениями сердечного или мозгового кровообращения, так называемыми транзиторными ишемическими атаками, проявляющимися внезапным возникновением головной боли, головокружением, затеканием руки или ноги – симптомами, на которые зачастую не обращают внимания, несмотря на то, что они являются первыми тревожными звоночками, предшествующими инсульту. Угроза сосудистой атаки возрастает еще больше при преходящей потере зрения, речи, возникновении слабости в верхней или нижней конечности, внезапной амнезии и других симптомах.
В данном случае больному нельзя медлить, рекомендуется как можно скорее обратиться за медицинской помощью в клинику неврологии Юсуповской больницы для получения консультации врача. Вам проведут необходимые обследования: ультразвуковое исследование крупных сосудов (в первую очередь необходимо исследовать сонные артерии), электрокардиограмму, ЭХО-КГ, развернутый анализов крови на липидный профиль и склонность к образованию тромбов, уровень гомоцистеина – аминокислоты, вызывающей ранний атеросклероз и тромбообразование, а также в несколько раз повышающей риск развития инсульта и инфаркта.
Проведение подобного обследования рекомендуется также больным с перенесенным гипертоническим кризом, приступами стенокардии (болями в области сердца), аритмией. Данные состояния часто предшествуют инсульту и являются проявлениями транзиторных ишемических атак.
Записаться на приём
Причины
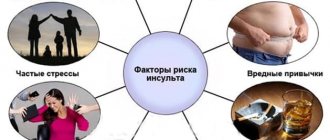
Причин развития повторного инсульта несколько, в том числе есть независящие от человека факторы, провоцирующие развитие повторного инсульта:
- Возраст больного,
- Гипертоническая болезнь,
- Алкогольная, наркотическая зависимость, табакокурение,
- Нерациональное питание,
- Несоблюдение рекомендаций врача,
- Стресс,
- Ожирение,
- Малоподвижный образ жизни,
- Высокий уровень холестерина,
- Повышенная раздражительность,
- Заболевания сердечно-сосудистой системы,
- Неправильный режим работы и отдыха, ночные смены, нарушенный сон,
- Сахарный диабет.
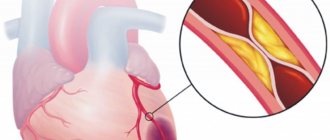
Наиболее частым вариантом сосудистого нарушения является ишемический инсульт, на долю которого приходится до 85% случаев. Данный вид инсульта вызывает закупорка сосудов, питающих головной мозг либо их критическое сужение.
Развитие ишемического инсульта обусловлено, прежде всего, разрушительным образом жизни человека, что подразумевает: злоупотребление алкоголем, злостное курение, неправильный рацион питания, гиподинамию (недостаточность двигательной активности). Подобные привычки приводят к дефициту кислорода в головном мозге, связанном с неполноценной работой сердца, утратой сосудами своей эластичности и способности к расширению, благодаря которому увеличивается поток крови, что необходимо для нормальной деятельности ЦНС.
Повторный ишемический инсульт возникает в силу ряда основных причин:
- психологических и эмоциональных стрессов;
- чрезмерных нагрузок, тяжелого физического труда (чаще всего рецидивы случаются в дачный период, если больной длительное время пребывает в неудобной позе, вниз головой, к тому же под палящим солнцем, вследствие чего происходит обезвоживание организма, повышающее риск сосудистой катастрофы);
- ухудшения качества жизни;
- ухудшения экологической обстановки;
- безразличного отношения к собственному здоровью (пренебрежения профилактикой, неправильного образа жизни).
Виды инсульта
Инсульт классифицируют на три вида:
1. Геморрагический. Его причина – в разрыве сосуда мозга, из-за чего накапливается кровь в окружающих тканях. Нейроны деформируются, нарушается их функциональность. Геморрагический инсульт происходит из-за кровоизлияния в головном мозге в область белого вещества. Заболевание провоцируют резкие скачки давления, которые не способны выдержать сосудистые стенки. Сосуды разрываются, на месте разрывов образуются гематомы. Возникшая опухоль давит на больной участок мозга, из-за чего его работа нарушается. 2. Ишемический. Развивается из-за плохого кровоснабжения тканей, так как артериальная кровь трудно поступает к определенным отделам мозга. Этому способствует тромбоз сосуда. Кровообращение останавливается, больной участок мозга теряет кислород и полезные вещества, клетки начинают отмирать. Этот тип инсульта часто встречается в старости. Разрыв сосуда также может происходить из-за оторвавшейся бляшки или после перенесенного инфаркта миокарда. 3. Субарахноидальное кровоизлияние. Происходит из-за разрыва аневризмы или травмы сосуда, в результате чего образуется скопление кровяной массы в мозговой полости.
Какими видами инсульта страдают пожилые? У пожилых пациентов могут встречаться все три вида, но более всего они подвержены ишемическому типу.
Инсульт может быть:
1. острым (симптомы проявляются резко и нарастают); 2. подострым (более медленное развитие – до недели с постепенным усилением симптомов); 3. хроническим (болезнь развивается постепенно – от недели и дольше, встречается редко).
Симптомы и последствия
Симптомы повторного инсульта не всегда такие же, как при первом инсульте, определить их порой довольно нелегко. Поэтому при первых проявлениях дискомфорта целесообразно обратиться к профессионалам — в центр неврологии Юсуповской больницы, где пациенту в краткие сроки проведут комплексное обследование и назначат немедленное лечение, благодаря чему минимизируют риск развития тяжелых осложнений. Наши специалисты организуют перевозку больного в стационар.
Основные симптомы, которые должны вызвать тревогу у больного, перенесшего ранее первый инсульт:
- мышцы лица, тела или конечностей парализуются либо немеют;
- резко ухудшается, снижается зрение, возникает слепота;
- нарушаются речевые способности;
- нарушается сознание: ощущается небольшая сонливость, возникает обморок, нарушается координация движений;
- возникает тошнота, рвота.
Степень тяжести приступа зависит от объема пострадавшей части мозга и локализации пораженного участка. Среди вероятных последствий повторного ишемического инсульта при условии отсутствия адекватной медицинской помощи можно выделить следующие:
- утрата контроля над органами чувств;
- утрата способности к мышлению;
- нарушение или утрата двигательной функции;
- летальный исход (у пациентов, перенесших повторный ишемический инсульт, выживаемость значительно снижается).
Повторный ишемический инсульт больные переносят намного тяжелее первого, какими последствиями он будет сопровождаться предугадать порой невозможно. В некоторых случаях характер полученных патологий становится необратимым. Поэтому основная роль принадлежит в первую очередь профилактике инсульта.
Симптомы
Клетки головного мозга, которые потеряли нормальное кровоснабжение из-за инсульта, отмирают. Обычно это сразу проявляется на состоянии человека.
Основные признаки инсульта следующие:
• Головокружение и резкая головная боль; • Потеря сознания, обморок; • Нарушения координации движений, дезориентация в пространстве; • Проблемы с речью и произношением: плохая дикция, больной не выговаривает звуки, говорит медленно; • Рассеянность; • Ухудшение зрения: потемнение в глазах, нечеткость видения.
Инсульт у пожилого человека может случиться в любое время суток, но чаще происходит рано утром или вечером. Состояние может ухудшаться в течение нескольких дней, так как кровоизлияние в мозге происходит медленно. Симптомы могут усиливаться и уменьшаться в течение нескольких дней.
Существуют определенные начальные признаки, которые указывают на приближение приступа. Пожилые люди часто не придают им должного внимания, но их нельзя игнорировать и пропускать. При их обнаружении обязательно обратитесь к врачу.
Инсульт проявляет себя по-разному в зависимости от вида и расположения.
Геморрагический инсульт проявляется ярко:
• Острые и резкие боли; • Затуманенность сознания, заторможенность, обморок; • Судороги по всему телу; • Тошнота и рвота; • Ощущение, будто по голове ударили; • Расширение зрачка – на той стороне головы, где случился инсульт.
Ишемический инсульт проявляет себя легче, развивается постепенно. У человека болит голова, а также наблюдаются эти симптомы:
• Проблемы с памятью; • Онемение мышц на затылке; • Неправильная речь; • Паралич, парез; • Деменция и другие психические отклонения.
Ишемический инсульт со временем может пройти сам. Симптомы нарастают, затем постепенно ослабевают, и здоровье человека нормализуется.
Первая доврачебная помощь
При появлении первых симптомов инсульта:
- Больного уложить на кровать.
- Вызвать скорую помощь.
- Положить больного на спину или бок, если началась рвота или он потерял сознание.
- Расстегнуть одежду, ремень.
- Открыть окно для доступа в комнату свежего воздуха.
- На голову положить холодное мокрое полотенце или лед в пакете, завернутый в хлопчатобумажную ткань.
- Измерить больному давление, пульс, следить до приезда врачей за давлением и дыханием.
- В случае необходимости дать лекарства, которые ранее назначил лечащий врач.
- Постоянно разговаривать с больным, пытаться получить от него ответы на вопросы, не терять контакта.
Прогноз
Как уже известно, пятилетний прогноз выживаемости неутешителен. Утрата интеллектуальных и двигательных способностей после второго инсульта может быть пожизненной. Большинство больных после рецидива страдают необратимыми изменениями, патологиями в коре головного мозга.
После поражений у больных, как правило, наступает инвалидизация. Более чем у половины пациентов после перенесенного повторного инсульта наступает коматозное состояние, которое не позволяет врачу дать позитивный прогноз о выходе из него.
Реабилитация больных после повторного ишемического инсульта в клинике неврологии Юсуповской больницы основывается на традиционных, новейших и авторских методиках восстановления пациентов, которые перенесли инсульт.
Благодаря обширной практике и богатым знаниям специалистов клиники в сфере реабилитационной медицины, комплексное восстановление больных проводится на высочайшем уровне, соответствующем мировым стандартам.
Для оптимальной реабилитации пациентам созданы комфортные условия пребывания: уютные палаты, полноценное питание и внимательное отношение персонала.
Позвоните по телефону и врачу-координатор ответит на все ваши вопросы.
Записаться на приём
Периоды реабилитации после инсульта
Современная медицина рекомендует начинать реабилитацию больного, перенесшего инсульт, уже в первые часы после приступа, как только гемодинамические показатели (частота сердечных сокращений, давление) придут в норму. Это позволяет не только максимально восстановить утраченные функции, но и избежать различных осложнений, которые могут усугубить состояние пациента.
Восстановительный период можно разделить на несколько основных этапов:
- острый (первые 3-4 недели после приступа);
- ранний восстановительный (первые 6 месяцев после приступа);
- поздний восстановительный (от 6 месяцев до года);
- отдаленный (более года).
Жизнь после ишемического инсульта
Если пациент переживает острый период инсульта, то возможны остаточные нарушения в виде:
- полного обездвиживания;
- паралича с одной стороны туловища;
- частичного паралича конечности;
- парестезии (онемения с потерей чувствительности кожи);
- нарушения речи и глотания;
- вестибулярных расстройств;
- потери слуха;
- паралича тазовых органов с невозможностью контроля опорожнения кишечника и мочевого пузыря;
- снижения интеллекта;
- изменения психики и характера;
- невозможности самообслуживания.
Восстановление разных нарушенных функций у пациентов с ишемическим инсультом происходит с разной скоростью. Благодаря использованию в клинике реабилитации Юсуповской больницы инновационных методик двигательные расстройства проходят быстрее, а для восстановления речи может понадобиться больше времени. После выписки из стационара пациенты нуждаются в поддержке близких и продолжении реабилитации под наблюдением специалистов Юсуповской больницы.
Прогноз у пожилых людей
У пациентов с ишемическим инсультом возраст – один из важнейших факторов, которые влияют на прогноз и качество жизни после острого периода заболевания. У пожилых людей ишемический инсульт протекает значительно тяжелее, чем у пациентов молодого возраста. Врачи Юсуповской больницы индивидуально подходят к лечению пациентов пожилого возраста, при назначении лекарственных препаратов применяют дозы, рекомендованные для определённого возраста. При использовании инновационных методик кинезотерапии учитывают возрастные особенности организма.
На прогноз после ишемического инсульта, перенесённого пожилым человеком, оказывают влияние следующие факторы:
- локализация очага ишемии;
- распространённость зоны инфаркта мозга;
- заболевание, ставшее причиной инсульта;
- степень тяжести неврологических симптомов.
Состояние комы, вызванное отёком головного мозга, является наиболее тяжёлым неврологическим проявлением инсульта, резко ухудшающим прогноз.
Факторами, влияющими положительно на результаты реабилитации пациентов пожилого возраста и улучшающими прогноз, являются:
- подтверждённый компьютерной томографией небольшой очаг поражения;
- сохранение у пациента полного сознания;
- минимальное число неврологических повреждений;
- отсутствие выраженных атеросклеротических изменений сосудов по результатам допплерографии артерий головы и шеи;
- профессия пациента, требующая постоянной умственной нагрузки;
- нормальное артериальное давление;
- отсутствие аритмий и других заболеваний сердца.
Методы диагностики инсульта
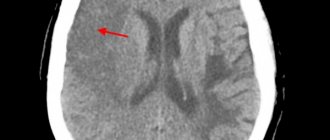
Компьютерная томография
(КТ) является «
золотым стандартом
» для выявления кровоизлияния в мозг. Это исследование отличается своей доступностью, информативностью и небольшим временем сканирования. КТ, проведенное в первые часы заболевания, помогает установить точный диагноз и назначить корректное лечение.
Магнитно-резонансная томография
(МРТ) обладает большей чувствительностью в отношении мелких очагов кровоизлияния и помогает более точно определить стадию процесса. Однако для того, чтобы верифицировать геморрагический характер инсульта, МР-сканирование нужно делать спустя 24 часа от начала заболевания. Даже спустя много лет после инсульта при проведении МРТ головного мозга будет выявляться патология.
Для определения причины геморрагического инсульта МРТ является предпочтительной, так как детальнее показывает структуры головного мозга, чем КТ. В любом случае, у каждого метода есть свои преимущества и недостатки, поэтому перед их проведением необходим осмотр специалиста — врача-невролога.
Так как от времени начала лечения зависит дальнейшее благополучие пациента, то первичную диагностику обычно проводят с помощью КТ. Позднее, после начала необходимой терапии или хирургического лечения, МРТ поможет уточнить причину инсульта.
Лечение
Пациент с повторным инсультом чаще всего попадает в отделение реанимации. В Юсуповской больнице лечение и раннюю реабилитацию врачи начинают сразу же после установления диагноза. Прогноз наиболее благоприятный при поступлении пациентов в клинику неврологии в течение первых 4 часов от появления первых признаков острого мозгового кровообращения. Врачи клиники неврологии назначают адекватное лечение, благодаря которому нервные клетки вокруг очага ишемии полностью восстанавливают функциональную активность.
Применение неврологами Юсуповской больницы тромболизисной терапии пациентам пожилого возраста значительно улучшает прогноз. В качестве тромолитического средства врачи клиники неврологии используют наиболее эффективный препарат – тканевой активатор плазминогена. После растворения тромба восстанавливается кровоток по поражённым сосудам, улучшается снабжение кислородом и питательными веществами ишемизированной области и зоны вокруг инфаркта мозга. Исход ишемического инсульта улучшает применение анкрода (фермента из яда змеи) в первые 3 часа после развития острого нарушения мозгового кровообращения и в течение пяти последующих дней.
Для предупреждения дальнейшего образования тромбов и повторной эмболии пожилым людям вводят:
- прямые антикоагулянты (гепарин натрий или низкомолекулярный гепарин);
- антиагреганты;
- препарат из группы тиенопиридинов Тиклопидин.
При наличии противопоказаний или высокой степени риска развития осложнений от приёма этих препаратов врачи Юсуповской больницы назначают пациентам Клопидогрель. Улучшают пластичность нервных клеток препараты нейропротекторного и нейрометаболического действия. Тонус церебральных артерий у пожилых людей повышается под воздействием вазоактивных лекарственных средств.
У лиц пожилого возраста ишемический инсульт часто происходит на фоне выраженной артериальной гипертензии. В течение 7-10 дней острого периода инсульта кардиологи Юсуповской больницы при систолическом артериальном давлении у пациента менее 200 мм. рт. ст. не проводят антигипертензивную терапию, поскольку при гипотензии ухудшается насыщение кислородом участков мозга, подверженных ишемии. У пациентов с систолическим артериальным давлением выше 200 мм. рт. ст. его снижают очень медленно до цифр, на 10 мм. рт. ст. превышающих давление, к которому пациент адаптирован. По истечении острого периода кардиологи подбирают индивидуальную антигипертензивную терапию.
Лечение инсульта
После выявления признаков инсульта родственникам или знакомым необходимо оказать пострадавшему неотложную помощь:
- положить человека на правый бок (особенно при рвоте) для профилактики попадания содержимого желудка в дыхательные пути;
- приподнять верхнюю половину тела приблизительно на 30 градусов;
- измерить АД, помочь принять лекарства при повышенном АД (в данном случае не следует давать медикаменты, которые нужно запивать водой, потому что инсульт может сопровождаться нарушением глотания);
- организовать доступ воздуха — ослабить воротничок, галстук, ремень, освободить от стесняющей одежды.
После приезда бригады скорой помощи любая информация о заболевании поможет правильной диагностике. Медицинскому работнику следует сообщить все, что происходило с пострадавшим и рассказать о:
- времени начала заболевания;
- симптомах, с которых началась болезнь;
- характере развития симптоматики: резко или постепенно ухудшалось состояние;
- признаках инсульта, возникших позже;
- хронических заболеваниях (особенно тех, которые могли быть причиной развития сосудистой катастрофы);
- постоянном приеме лекарственных препаратов;
- цифрах артериального давления (если оно было измерено).
Независимо от вида инсульта лечение начинается с:
- соблюдения постельного режима;
- исключения любого физического напряжения; для этого могут назначаться слабительные препараты и другие симптоматические средства, например, противокашлевые при сильном сухом кашле;
- организации ухода за пациентом для профилактики инфекционных осложнений и пролежней;
- адекватного питания в зависимости от уровня сознания: если больной может глотать самостоятельно, то давать ему щадящую пищу через рот, если не может — через зонд;
- назначения препаратов, регулирующих свертываемость крови, что необходимо для остановки кровотечения или профилактики его повторного развития;
- применения нейропротекторов — медикаментов, уменьшающих кислородное голодание клеток головного мозга.
Лекарственные препараты назначаются только в том случае, когда они необходимы и не противопоказаны.
Реабилитация
Ранняя реабилитация значительно улучшает прогноз после инсульта. Врачи Юсуповской больницы начинают проводить реабилитационные мероприятия с первого дня поступления пациента в клинику неврологии. Интенсивность реабилитационной программы зависит от состояния пациента и степени его нетрудоспособности. В Юсуповской больнице отделение для тяжелых больных оснащено специальными многофункциональными кроватями. С помощью приспособлений многофункциональной кровати медицинский персонал может периодически менять позу больного, проводить гигиенические процедуры, ухаживать за больным. Изменение позы помогает избежать образования пролежней, застойных явлений. Для уменьшения риска развития контрактур, болей в суставах, пневмоний, тромбоза глубоких вен в Юсуповской больнице специалисты с первых дней лечения проводят пассивную реабилитацию.
Для улучшения прогноза у пожилых людей реабилитологи Юсуповской больницы после инсульта используют следующие инновационные методики восстановления нарушенных функций:
- PNF;
- Voita-терапию;
- малую мануальную терапию;
- метод Кастильо-Моралеса;
- кинезиотейпирование;
- концепцию Маллиган;
- Бобат-терапию.
Рекомендации после повторного инсульта
Все больные, которые перенесли инсульт попадают в группу риска рецидива заболевания. Врачи Юсуповской больницы дают рекомендации пациентам по питанию, профилактике повторного инсульта:
- Соблюдение диеты. Отказ от острой, копченой, жирной и сладкой пищи, алкоголя, икры, яиц, печени. В меню больше овощей, фруктов, злаков.
- Отказ от вредных привычек.
- Отказ от тяжелого физического труда, ночных смен, работы с высокой психоэмоциональной нагрузкой.
- Сон не менее 8 часов в сутки.
- Избегать стрессовых ситуаций.
- В период реабилитации измерять артериальное давление каждый день, после окончания реабилитации не менее 3 раз в неделю.
- Своевременно и строго по часам принимать назначенные врачом препараты.
- Регулярно проходить профилактический осмотр.
- Ежедневно заниматься рекомендуемыми упражнениями лечебной гимнастики.