Зондирование (или «катетеризация») сердца представляет собой инвазивную методику, которая практикуется в кардиохирургии и направлена на введение катетера в правые или левые отделы органа с диагностическими целями. В процессе хирург создаёт прокол в плечевой или бедренной артерии (для диагностики левых полостей) или локтевой или бедренной вены (для диагностики правых полостей). Через него под контролем рентген-аппарата и ЭКГ вводится катетер. Процедура позволяет оценить состояние перегородок и клапанов сердца, взять образцы крови и провести исследования камер со введением контрастного препарата.
Пройти зондирование полостей сердца в Москве приглашает отделение сердечно-сосудистой хирургии ЦЭЛТ. Оно начало свою работу почти три десятилетия тому назад и сегодня предлагает широкий спектр услуг по диагностике и лечению сердечно-сосудистых заболеваний. В нём ведут приём ведущие отечественные специалисты, кандидаты и доктора наук с опытом научной и практической деятельности, который исчисляется десятилетиями. В их арсенале имеется современное оборудование, позволяющее точно ставить диагноз и проводить лечение в соответствии с международными стандартами.
Зондирование полостей сердца — 21 000 руб.
В ЦЭЛТ вы можете получить консультацию сердечно-сосудистого хирурга.
- Первичная консультация — 3 000
- Повторная консультация — 2 000
Записаться на прием
Зондирование полостей сердца: показания и противопоказания
На сегодняшний день катетеризация полостей сердца является одной из чаще всего проводимых манипуляций в кардиохирургии. Только в европейских странах каждый год её проводят почти миллиону пациентов! Использование современного оборудования и высокая квалификация наших специалистов позволяют свести к минимуму риск развития осложнений после неё. В зависимости от ситуации она может быть не только диагностической, но и лечебной.
Показания
- Оценка работы левого желудочка и определение степени ишемической болезни;
- Диагностика врождённых и приобретённых пороков сердца;
- Определение сужения или недостаточности аорты перед хирургическим вмешательством;
- Подтверждение/исключение диагноза «ишемия» у пациентов, которые страдают от болей в груди невыясненной этиологии;
- Сбор данных в процессе диагностики, которые подтверждают и дополняют результаты других исследований;
- Диагностика лёгочной гипертонии, определение её типа и тяжести;
- Оценка возможности проведения операции по трансплантации сердца или лёгкого.
Противопоказания
Абсолютных противопоказаний к проведению данной процедуры не существует. Все они относительны и зависят от индивидуальных показаний пациента. Проводить её или нет – решает сам врач, оценивая и соотнося риски. Он может от неё и вовсе отказаться, если:
- Уровень электролитов в крови пациента не соответствует норме;
- Имеется диагноз острая почечная недостаточность;
- Пациент перенёс острый инсульт;
- Выявлено желудочно-кишечное кровотечение;
- У пациента имеется индивидуальная непереносимость контрастных препаратов;
- Уровень сердечных гликозидов в его крови превышает норму.
Наш эксперт Буркерт Писке является директором Клиники терапии внутренних болезней и кардиологии при Немецком кардиологическом центре в Берлине. Данную клинику частнопрактикующие врачи Берлина наиболее часто рекомендуют своим пациентам для стационарного лечения с использованием катетера для зондирования сердца (опрос врачей от 2015 года, проведенный газетой «Тагесшпигель» и некоммерческой организацией «Город здоровья Берлин»). Автор: МАГДАЛЕНА ВЕБЕР
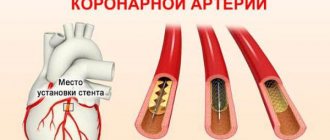
РАЗЪЯСНЕНИЕ Катетер для зондирования сердца (катетеризации) представляет собой очень гибкий пластиковый зонд длиной до 1,50 метров и толщиной около трех миллиметров. При помощи этого зонда врачи могут как распознавать, так и лечить заболевания сердца. Так, например, он часто используется при коронарном заболевании сердца: Если тонкие венечные сосуды сердца (коронарные артерии) сильно сужаются из-за жировых отложений или обызвествления, они больше не могут в достаточной степени снабжать сердечную мышцу кислородом и питательными веществами. Как следствие функция этой жизненно важной мышцы, сокращение которой делает возможной насосную функцию органа – так сказать сердцебиение – все больше ограничивается. Если же сосуды закупориваются полностью, то мышечная ткань, за кровоснабжение которой они отвечают, отмирает и это ведет к развитию инфаркта сердца. При помощи катетера для зондирования сердца врачи могу обнаружить такие сужения и снова расширить их, чтобы кровь снова могла течь беспрепятственно. Чтобы удостовериться, что после процедуры сосуды останутся проходимыми, врачи могут дополнительно имплантировать стент. При этом речь идет об опорной конструкции для сосудов, которая при помощи катетера продвигается до нужного участка в сердце.
Коронарная болезнь сердца является наиболее частым заболеванием сердца, а, прежде всего, в промышленных странах наиболее частой болезнью в принципе. В Германии практически у пяти процентов людей имеют место такие нарушения кровообращения, вызванные отложениями в коронарных артериях. «В группе людей старше 60 лет этот процент, вероятно, еще выше», говорит Буркерт Писке, директор Клиники терапии внутренних болезней и кардиологии при Немецком кардиологическом центре в Берлине и при кампусе университетской клиники Шарите Вирхов-Клиника в районе Берлин-Веддинг. Однако здесь возможна лишь общая оценка, так как не у каждого из заболевших болезнь сразу же вызывает симптомы. Однако в целом коронарное заболевание сердца является одной из наиболее частых причин смерти, особенно в развитых промышленных странах.
Катетер (1) представляет собой пластиковый зонд длиной до 1,50 метров и диаметром с толщину спагетти. Он вводится в венечные сосуды сердца (2), которые также называются коронарными артериями, через аорту. Через этот доступ врач может вводить контрастное вещество, благодаря которому сосуды становятся видимыми на рентгеновском снимке, в том числе визуализируются и сужения (3) в этих сосудах. Вокруг катетера находится баллон, над которым располагается закрытый стент (белая решетка). РИСУНОК ФАБИАНА БАРТЕЛЬ
Вокруг катетера находится баллон, над которым располагается закрытый стент (белая решетка). Чтобы расширить суженные сосуды, врач подводит катетер с крошечным баллоном (4) на кончике к пораженному участку. Там баллон надувается и, таким образом, сужение раскрывается. Чтобы сосуд сразу же снова не закупорился, может использоваться стент (5). Опорная конструкция для сосуда раскрывается вместе с баллоном, прижимается к стенке сосуда и закрепляется там. РИСУНОК ФАБИАНА БАРТЕЛЬ
СИМПТОМЫ Типичным симптомом коронарной болезни сердца является так называемая стенокардия (Angina pectoris). Название Angina pectoris происходит от латинского и означает в переводе «грудная жаба». Ведь помимо боли в области сердца, которая часто возникает в виде приступов, например, при физической нагрузке, во многих случаях также возникает тупое, давящее чувство в груди. Боль может отдавать в другие части тела, например, в шею или в руки. Во время такого приступа многие больные страдают от нехватки воздуха, они чувствуют слабость, потоотделение усиливается, появляется бледность. Также может возникнуть чувство тревоги. Кроме того, стенокардия также проявляется в виде интенсивных болей в желудке, тошноты, плохой работоспособности и усталости, особенно у женщин. Типичная боль в груди, отдающая левую руку, у женщин менее выражена.
«Сначала стенокардия возникает в основном при физической нагрузке или в состоянии возбуждения», говорит господин Писке. «Когда человек успокаивается, симптомы снова исчезают». Однако если приступ возникает даже в состоянии покоя, это явно является тревожным знаком – и неотложным состоянием. «В таком случае больной должен обязательно обратиться в больницу, так как ему грозит инфаркт».
ПРИЧИНЫ Коронарная болезнь сердца обычно развивается в течение более длительного периода времени. Вот почему эта болезнь поражает в первую очередь пожилых людей. Ведь в течение всей жизни такие вещества, как холестерин или кальций, откладываются на стенках артерий – а, следовательно, и в коронарных сосудах. Эти скопления жира и кальция могут соединяться и образовывать относительно твердую массу, которую врачи называют атеросклеротическими бляшками. «Атеросклеротические бляшки повреждают сосуд и делают его более твердым, так что он больше не может расширяться, например, если сердечной мышце необходимо больше крови во время нагрузки», говорит кардиолог господин Писке. Чем больше это обызвествление артерий (артериосклероз) прогрессирует в коронарных сосудах, тем уже становятся сосуды – и тем хуже снабжается кровью сердечная мышца.
Для мужчин возраст старше 45 лет является фактором риска, который способствует заболеванию, у женщин это возраст старше 55 лет. Это различие, вероятно, обусловлено гормонально. Так эксперты исходят из того, что женский гормон эстроген выполняет своего рода защитную функцию в отношении сердца и кровеносных сосудов. Однако как именно функционирует данный процесс, пока остается неясным.
Другими факторами риска, которые способствуют развитию коронарной болезни сердца, наряду с преклонным возрастом являются, прежде всего, избыточный вес, повышенный уровень липидов в крови, высокое кровяное давление и сахарный диабет. «Курение также оказывает очень негативное влияние на сосуды», говорит господин Писке. Поэтому курильщики часто страдают от ишемической болезни сердца уже в молодом возрасте.
ДИАГНОСТИКА Чтобы предотвратить опасные для жизни последствия, такие как инфаркт сердца, очень важно как можно раньше распознать коронарную болезнь сердца – или повышенный риск развития заболевания. Поэтому рекомендуется проводить регулярные профилактические обследования – даже при отсутствии острых жалоб. Например, для пациентов старше 35 лет кассы медицинского страхования оплачивают проведение общего медицинского профилактического обследования у семейного врача каждые два года, которое также включает в себя важные кардиологические исследования, такие как измерение артериального давления или определение уровня холестерина в крови.
При диагностике коронарной болезни сердца в первую очередь речь идет о беседе с пациентом (сбор анамнеза), в рамках которой врач задает вопросы о наличии возможных факторов риска и жалоб. За этим обычно следует физическое обследование и анализ крови, измерение артериального давления и электрокардиограмма (ЭКГ), при помощи которой можно визуализировать электрические токи сердца. Чтобы обосновать первоначальное подозрение, используются другие методы, такие как ЭКГ с нагрузкой (эргометрия) или ультразвуковое исследование сердца (эхокардиография).
Чтобы определить, имеет ли место недостаточное кровоснабжение сердца во время нагрузки, врачи могут также сделать снимки в рамках магнитно-резонансной томографии (МРТ) или провести так называемую сцинтиграфию перфузии (кровоснабжения) миокарда. При этом кровоснабжение сердца визуализируется с помощью слегка радиоактивного вещества, которое вводится в кровоток. При определенных обстоятельствах может быть выполнена компьютерная томография (КТ).
И, наконец, еще одним информативным диагностическим методом является исследование с применением катетера для зондирования сердца, так называемая ангиография. В рамках этого исследования врачи под местной анестезией при помощи тонкой иглы осуществляют доступ к артерии в паху или в плечевом суставе. «Оттуда тонкий катетерный зонд продвигается к сердцу», рассказывает господин Писке. Вся процедура проводится под рентгенологическим контролем – кроме того, рентген позволяет увидеть также возможные участки риска. Для этой цели в кровь вводится контрастное вещество, благодаря чему кровеносные сосуды становятся видимыми на рентгеновском экране. Если врачи обнаруживают участки сужения в венечных сосудах сердца, они могут сразу же на месте провести их лечение с помощью катетера.
ЛЕЧЕНИЕ Начинающуюся коронарную болезнь сердца обычно можно лечить с помощью лекарственных препаратов. Кроме того, заболевшие должны минимизировать такие факторы риска, как курение и избыточный вес. Однако если коронарные артерии уже сужены до такой степени, что этих мер становится недостаточно или даже существует угроза инфаркта, то в этом случае используется катетер для зондирования сердца: с его помощью врачи могут снова расширить пораженный сосуд. «Для этого пустой баллон при помощи катетера продвигается до участка сужения», говорит доктор Писке. Там он под высоким давлением «надувается» и тем самым раздвигает стенки сосуда – артерия снова становится проходимой. Чтобы сосуд и далее оставался проходимым, врачи могут использовать катетер для установки опорной конструкции для сосуда – стента. Часто расширение артерии и имплантация стента выполняются в рамках одной рабочей операции.
Существует несколько типов опорных конструкций для сосудов: стенты из нержавеющей стали, покрытые медикаментами, предназначены для длительного предотвращения повторного образования атеросклеротических бляшек. Другой формой являются так называемые рассасывающиеся стенты. Они состоят из сахаристого вещества и со временем растворяются самостоятельно. Таким образом, инородное тело не остается в сердце в течение длительного времени, однако, по словам господина Писке, этот метод подходит не для всех пациентов: «Если коронарные артерии уже сильно кальцинированные и отвердевшие, они могут раскрошить саморассасывающийся стент». Поэтому обычно используются стенты, изготовленные из стали. Чтобы предотвратить реакции отторжения или повторное сужение сосуда, стенты покрываются лекарственными препаратами, которые медленно выделяются в кровь. Чтобы в стенте и в долгосрочной перспективе не возникало осложнений, например, тромбозов, после имплантации пациенты должны принимать медикаменты для ингибирования кровяных пластинок (тромбоцитов), которые важны для процесса свертывания крови.
В настоящее время катетеризация сердца и имплантация стента уже стали для кардиологов стандартными процедурами. «Тем не менее, существуют, конечно, определенные риски», говорит эксперт Писке. Так, например, в месте прокола в области паха или локтевого сгиба могут возникнуть небольшие повреждения, вследствие чего появляются синяки. Более серьезными – но и очень редкими – являются возможные повреждения катетером крупных сосудов на пути к сердцу или самих коронарных сосудов, что в крайних случаях может привести к инсульту или инфаркту. Кроме того, может потребоваться еще одно вмешательство: либо из-за того, что на прооперированном участке вновь появятся отложения и повторно сузят сосуд (повторный стеноз), или же из-за того, что возникнет сужение на другом участке в одном из трех венечных сосудов сердца.
Источник — https://www.tagesspiegel.de/themen/arztbriefe/arztbrief-herzkatheter/13465636.html
Типы катетеризации камер сердца
Их существует два: катетеризация правых и левых отделов сердца.
| Катетеризация левых камер сердца | Катетеризация правых камер сердца |
Позволяет определить анатомические особенности строения коронарной артерии и выявить ИБС. Благодаря ей можно определить и оценить следующие параметры:
| Позволяет оценить следующие параметры:
Процедура применяется при трансплантации или механической поддержке сердца. Благодаря ей можно оценить давление в:
|
Какие заболевания можно выявить на УЗИ сердца
В процессе обследования специалист оценивает следующие параметры:
- наличие или отсутствие шумов;
- качество работы органа;
- размер и структура сердечных камер;
- наличие тромбов, опухолевых и других образований;
- наличие воспалений, последствий инфекций;
- состояние перикарда.
Также анализируется состояние сердца в фазе сокращения и расслабления. Вся полученная информация обрабатывается специальной программой.
Ультразвуковое исследование миокарда помогает диагностировать такие заболевания, как:
- гипертония;
- ревматизм;
- инфаркт миокарда или все имеющиеся предпосылки к этой опасной патологии;
- перикардит;
- гипотония;
- миокардит;
- различные пороки сердца;
- ишемия;
- вегето-сосудистая дистония;
- болезни аорты, артерий;
- нарушения ритмов.
Также аппаратная диагностика позволит определить внутрисердечные образования, сердечную недостаточность, кардиомиопатию, расширение полостей.
Подготовка к зондированию полостей сердца
Она необходима для того, чтобы данная процедура не повлекла за собой никаких осложнений. В её рамках специалисты ЦЭЛТ назначают пациенту прохождение целого ряда диагностических исследований:
- Общий и биохимический анализы крови;
- Рентгенография грудной клетки;
- Электро- и эхокардиография;
- Магнитно-резонансная томография сердца.
Вышеперечисленное позволяет определить уровни тромбоцитов и гемоглобина в крови, а также правильность работы почек, печени, сердца, лёгких, аорты. Пациенту нужно обязательно сообщить лечащему врачу о своей индивидуальной непереносимости морепродуктов, контрастных веществ, йодсодержащих и любых других фармакологических препаратов. Вдобавок его следует поставить в известность о приёме средств от эректильной дисфункции или о беременности.
Дополнительная подготовка к зондированию полостей сердца требуется в возрасте до одного года или старше семидесяти лет, а также пациентам, которые страдают от:
- Сахарного диабета первого типа;
- Заболеваний кровеносных сосудов головного мозга;
- Тяжёлой лёгочной или почечной недостаточности.
Подготовительный этап
Показания к зондированию сердца являются достаточно разнообразными.
Процедура назначается при различных формах ишемической болезни.
Его назначают пациентам при гипертонии, которая протекает по легочному типу, кардиомиопатии и амилоидозе сердца.
Если створчатые и полулунные сердечные клапаны работают неправильно, тогда также необходимо проводить данное обследование.
Зондирование сердца предоставляет возможность оценки работоспособности органа, а также коронарных артерий.
Перед проведением исследования рекомендовано пройти соответствующую подготовку, которая заключается в выполнении определенных правил:
- За шесть часов до проведения обследования категорически запрещен прием пищи и питье. При этом больной должен принимать назначенные ему лекарства.
- Проведение исследования осуществляется только с согласия пациента или его родственников, которое подписывается в письменной форме.
- При появлении страха перед обследованием человеку делают назначение седативных препаратов.
- Перед проведением исследования человеку необходимо в обязательном порядке провести опорожнение мочевого пузыря.
Благодаря выполнению всех вышеперечисленных правил будет обеспечиваться высокая результативность обследования.
Техника зондирования полостей сердца
Пациент принимает положение лёжа на спине, медицинский персонал фиксирует на нём электроды для электрокардиографии, устанавливает систему внутривенного вливания и запускает введение пятипроцентного раствора глюкозы или раствор натрия хлорида. Следующие этапы:
- После обезболивания области введения катетера хирург делает небольшой надрез кожного покрова и вводит его в кровеносный сосуд, аккуратно продвигая к сердцу и сверяя свои действия через рентгеновский аппарат;
- После того, как катетер достиг нужного места, он вводит контрастный препарат, который позволяет хорошо визуализировать сердечные структуры и артерии;
- Во время проведения процедуры каждые пятнадцать минут проводится мониторинг основных физиологических показателей (частоты сердечного ритма и сокращений, артериального давления и частоты дыхания);
- По завершении диагностики врач удаляет катетер и накладывает на полчаса тугую повязку.
Если во время процедуры пациента начинает тошнить, его просят покашлять, чтобы снизить эффект. Иногда после введения контраста может развиться аритмия, устранить которую помогает глубокое дыхание. Оно же даёт возможность легко установить катетер в лёгочную артерию и делает визуализацию сердца чётче.
Преимущества проведения УЗИ сердца на дому
Платное ультразвуковое исследование сердца в Москве отличается рядом преимуществ:
- комфортные условия диагностики;
- доступные цены;
- отсутствие необходимости контактировать с посторонними людьми и ожидать приёма в очереди.
Услуга станет незаменимым вариантом для пожилых пациентов и людей с ограниченными возможностями. Также это оптимальный выбор для малоподвижных больных, граждан перенёсших инфаркт, сложную операцию. Аппаратную процедуру на дому оценят родители маленьких детей, деловые и постоянно работающие люди.
УЗИ на дому исключает необходимость транспортировки и позволяет врачу провести более тщательное обследование, так как в домашних условиях его не будут отвлекать коллеги и другие пациенты.
Вызов сонолога на дом позволяет пройти процедуру в максимально комфортных условиях, которые создадут положительную атмосферу, исключат дополнительное беспокойство, нервное перенапряжение.
Отзывы о врачах оказывающих услугу — зондирование полостей сердца
Попала в руки лучшего флеболога — Малахова Юрия Станиславовича. Все объясняет четко, по существу, всегда открыт к вопросам. После операции поддерживали связь по смс. Осталась довольной и что не мало важно-здоровой. Читать весь отзыв
Дарья Александровна Б
08.12.2021
Огромная благодарность доктору Малахову Юрию Станиславовичу за операцию РЧО,проведённую моей маме в июне 2021 года. Мама теперь не жалуется на боли в ноге, судороги и усталость ног. Много работает на садовом участке, проходит несколько километров, не уставая, хотя возраст её уже за 70. Здоровья Вам … Читать весь отзыв
Светлана Владимировна Ч
06.12.2021
Как вызвать врача УЗИ диагностики на дом
Для того чтобы провести ультразвуковое исследование в домашних условиях необходимо позвонить по телефону и оставить заявку оператору.
Специалист задаст ряд вопросов, связанных с имеющейся симптоматикой, попросит предоставить личные данные, поинтересуется на какое время лучше назначить выезд врача, и зафиксирует адрес пациента. Доктор прибудет в точно назначенное время и проведёт обследование в комфортных для больного условиях. Желательно перед приходом специалиста подготовить место для диагностики, медицинскую карточку, выписки и справки.
Обследование в домашних условиях практически ни чем не отличается от исследований в стационаре. Только в этом случае пациент находится в более комфортных условиях, которые могут положительно сказаться на точности диагностики.
Почему вам стоит обратиться в отделение УЗИ нашей клиники?
Врачи экспертного уровня
Доктора совмещают выезды с практикой в медицинском центре и стационаре, сохраняя навыки комплексного лечения пациентов.
Врач приедет в течении 2х часов
Вы также можете запланировать приезд врача на любое время с 8 утра до 23 вечера по Москве и Московской области.
Оборудование экспертного класса
УЗИ проводится на оборудовании экспертного класса, производства General Electric, SONY, Mindray.
Анализы и УЗИ в день обращения
Анализы, рентген, УЗИ с расшифровкой в день обращения.
Консультации для взрослых и детей
Помогаем взрослым мужчинам и женщинам, а также малышам с первых дней жизни.
Опытные врачи
Наши опытные врачи со стажем от 15 лет. Кандидаты медицинских наук.
После процедуры
После процедуры врач удаляет катетеры, оболочку и проводник. К месту, где был установлен катетер, прикладывается давящая повязка, чтобы остановить кровотечение. Давление можно удерживать вручную, с помощью мешка с песком или другого устройства. Больной переводится в комнату восстановления, где нужно будет полежать 2-3 часа. Сердцебиение и кровяное давление будут контролироваться прикроватными мониторами.
В зависимости от исходного состояния здоровья и от того, какие дополнительные процедуры были сделаны во время катетеризации сердца, больному, возможно, придется провести ночь в больнице. Важно строго следовать указаниям врача о том, какие лекарства принимать и когда возобновлять активность.
Большинство людей могут вернуться к своей обычной деятельности на следующий день после процедуры в зависимости от того, были ли предприняты какие-либо дополнительные вмешательства во время кардиологической операции.
На месте прокола может остаться небольшой синяк — это нормально.
Техника проведения
Как выполняется катетеризация?
Процедура катетеризации левого сердца выполняется через чрескожный доступ из бедренной, лучевой, плечевой или подмышечной артерии. Катетеризация правых отделов сердца обычно проводится через чрескожный доступ из бедренной, внутренней яремной или подключичной вены.
Перед катетеризацией сердца проводится пункция кубитальной вены на руке с установкой системы внутривенных инфузий. Через нее пациент получает седативный препарат, который помогает расслабиться или заснуть во время процедуры, или препарат для общей анестезии.
Если общая анестезия не используется врач проводит местную анестезию в том месте, где бутет вводится катетер. Это место может находиться в верхней части бедра, руки, шеи или под ключицей. Врач вводит иглу в кровеносный сосуд на месте доступа. Затем в иглу вставляется направляющая струна, а игла извлекается. После этого врач помещает небольшую трубку (оболочку) в кровеносный сосуд вокруг направляющей. Направляющая удаляется и катетер вводится через оболочку. Под непрерывным контролем видеоренгеноскопии врач продвигает катетер к сердцу, и затем в желудочек или коронарную артерию.
После доведения катетера до нужной области врач может использовать его для проведения анализов или лечения.
Дополнительные подходы сосудистого доступа
Редко тяжелое атеросклеротическое заболевание может поражать как верхние, так и нижние конечности и препятствовать доступу сосудов в обычных местах. В таких случаях доступ к нисходящей аорте может быть получен с помощью транслюмбарного подхода, а коронарная ангиография может быть выполнена с использованием стандартных форм катетера.
Катетеризация левого предсердия и левого желудочка может быть выполнена через транссептальный доступ. Транссептальная катетеризация полезна, если у пациента имеется механический аортальный клапан или если необходимо получить истинное давление в левом предсердии. Внутрисердечная перегородка прокалывается иглой, и катетер продвигается в левое предсердие и желудочек. Оператор должен иметь четкое представление о рентгенографической анатомии сердца, чтобы избежать прокалывания смежных структур (например, свободной стенки правого предсердия, коронарного синуса или корня аорты).
Трансрадиальная катетеризация в клиниках Бельгии
Со времени своего первого проведения в 1989 году трансрадиальный подход (пункция лучевой артерии или вены) к коронарной ангиографии становится все более популярным по сравнению с трансфеморальным (пункция бедренной артерии или вены) подходом в клиниках Европы и США.
В кардиологических центрах Бельгии этот подход также считается предпочтительным и большинство процедур выполняются именно с его помощью.
Несколько рандомизированных контролируемых исследований и мета-анализов продемонстрировали при трансрадиальном подходе:
- снижение смертности;
- уменьшение кровотечения;
- уменьшение числа и выраженности осложнений в месте доступа;
- сокращение продолжительности пребывания в стационаре.
Результаты были воспроизведены при рутинной диагностике и чрескожных интервенционных процедурах, а также в неотложных ситуациях при инфаркте миокарда с подъемом сегмента ST.
Процедуры радиального доступа также повышают комфорт пациента, уменьшают постпроцедурный постельный режим и, в конечном итоге, продолжительность пребывания в стационаре.
Как долго длится процедура?
Процедура катетеризации сердца обычно занимает около 30 минут ( 1-2 часа, если проводится лечебное вмешательство). Но время подготовки и восстановления занимает несколько часов. В больнице пациент проводит весь день.