Открытый общий атрио-вентрикулярный канал
Анатомически этот порок — отсутствие участка перегородок, разделяющих правое и левое предсердия в их нижнем отделе, а желудочки — в их верхнем отделе. Вместо нормального сращения межпредсердной и межжелудочковой перегородок образуется большое общее отверстие между всеми четырьмя камерами сердца. Дело еще осложняется тем, что именно тут находится зона прикрепления к перегородкам предсердно-желудочковых клапанов: в левом — митрального, в правом — трехстворчатого. Крепиться им некуда
, и они срастаются друг с другом, образуя
общие для обоих желудочков створки
. Над ними остается дефект между предсердиями, а под ними — дефект между желудочками. Возникает так называемая
«полная форма»
АВК.
Если створки прирастают к межжелудочковой перегородке, то под ними межжелудочкового дефекта не будет. Остается только межпредсердное сообщение. Тогда говорят о «неполной форме»,
или первичном дефекте межпредсердной перегородки. Представить себе это очень просто — нарисуйте крест, а потом сотрите участок соединения вертикальной и горизонтальной линий. Вертикальная линия — межпредсердная (вверху) и межжелудочковая (внизу) перегородки, горизонтальная — клапаны, а пунктир — общие их створки: Это полная форма. А теперь соедините две горизонтальные линии с нижней вертикалью — получится буква «Y» с только одним отверстием сверху — это неполная форма порока.
В отличие от дефектов межжелудочковой перегородки, самостоятельно закрытие АВК не произойдет никогда.
Поговорим вначале о неполной форме порока. Его называют первичным дефектом межпредсердной перегородки потому, что это только большой дефект в ее нижней части. Но к нему присоединяется еще одно внутрисердечное нарушение — «расщепление
» передней створки митрального клапана, две половины которой не срастаются между собой (и между ними образуется щель). Возникает
недостаточность митрального клапана
, т.е. при каждом сокращении через это расщепление часть крови из левого желудочка забрасывается обратно в левое предсердие. То есть, помимо дефекта межпредсердной перегородки, появляется еще одна причина, увеличивающая остаточный объем крови в полостях сердца и нагрузку на все его отделы.
Жалобы и клиническая симптоматика очень похожи на те, которые описаны для изолированных дефектов межпредсердной перегородки, но развиваются они раньше и с большей скоростью. Обычно в возрасте первых 3-6 месяцев жизни уже есть прямые показания к хирургической операции. Некоторые больные попадают к хирургам уже вполне взрослыми, но вероятность того, что они будут страдать нарушениями ритма даже после полного устранения дефекта, достаточно высока.
Суть операции заключается в закрытии дефекта с помощью заплаты (как правило, из собственного перикарда, т.е. плотной сумки, окружающей сердце) и ушивания расщепленной створки митрального клапана. Понятно, что это — вмешательство на открытом сердце и с помощью искусственного кровообращения. Операция хорошо разработана и риск ее такой же, как и при закрытии обычного межпредсердного сообщения, т.е. практически ничтожен.
С полной формой порока
дело обстоит сложнее. Имеется несколько составляющих: дефект межпредесердной перегородки и дефект межжелудочковой перегородки, сливающиеся в одно огромное отверстие, и одно общее для обоих желудочков клапанное кольцо, регулирующееся двумя большими общими створками. Все отделы сердца работают с огромной перегрузкой, постоянно увеличенным объемом крови. Особенно оказывается переполненным малый круг. Давление в нем, естественно, повышается и, как и при больших ДМЖП, опасность быстрого развития необратимых изменений легочных сосудов очень высока.
Клинически порок протекает тяжело. Симптомы сердечной недостаточности появляются уже в первые месяцы жизни, и состояние ребенка требует постоянной лекарственной поддержки. Сердце быстро увеличивается в размерах — все его четыре камеры перегружены и с трудом справляются с работой. Ребенок очень болен, плохо ест и развивается, постоянно «подхватывает» простудные заболевания, часто заканчивающиеся воспалением легких. Состояние не критическое, но очень опасное. Операция необходима
вскоре после точного установления диагноза.
При наличии условий для хирургического лечения можно устранить порок одномоментно в первые месяцы жизни, а если таких условий нет, можно разбить лечение на два этапа, т.е. вначале сузить легочную артерию (как при ДМЖП), а через несколько месяцев сделать радикальную операцию.
Суть коррекции порока состоит вот в чем. В условиях «открытого сердца» рассекают общие створки клапана пополам, чтобы создать два отдельных входа в правый и левый желудочки. Затем с помощью заплаты закрывают дефект межжелудочковой перегородки. К этой заплате пришивают рассеченные ранее части общих створок, создавая тем самым правое и левое предсердно-желудочковые отверстия. Затем, отдельной заплатой закрывают межпредсердную часть бывшего дефекта.
Работы тут много, и требуется достаточно длительное время и на саму операцию, и на использование аппарата искусственного кровообращения. Вместе с тем, возможности ведущих клиник, специализирующихся на хирургическим лечении пороков у грудных детей, позволяют делать эту операцию в младенческом возрасте. Операции на ранних сроках абсолютно оправданы, т.к. позволяют избегнуть многих осложнений, которые уже трудно или невозможно исправить. Сегодня операция достаточно отработана и стандартна, а результаты ее хорошие.
Однако… Вечное это «однако» в медицине… Когда хирург работает на створках клапана, которые особенно у маленьких детей представляют собой тончайшие прозрачные лепестки, то любой, даже самый тонкий материал для швов, оказывается слишком грубым. Кроме того, ребенок будет расти, а сердце — и его клапанные отверстия — увеличиваться по мере роста. Поэтому, чем раньше сделана операция, тем более вероятно, что когда-нибудь его атрио-вентрикулярные клапаны, особенно митральный, будут работать несовершенно, т.е. появится их недостаточность. Это может произойти даже после идеально сделанной первой операции. В какой-то момент подростковой или уже взрослой жизни может быть поставлен вопрос об устранении недостаточности хирургическим путем: пластикой или протезированием клапана. Но это, если и будет, то гораздо позже. Здесь мы хотим подчеркнуть, что ребенка, удачно оперированного по поводу полной формы АВК надо регулярно показывать кардиологу и следить за функцией его клапанов, которая с годами может меняться.
Это совсем не означает, что нужно ограждать ребенка от физических нагрузок и внушать ему, что у него больное сердце, ни в коем случае. Но заниматься, например, большим спортом, который сегодня подразумевает нагрузки на грани возможностей здорового человека, ему, наверное, все-таки не стоит. Впрочем, наблюдение за ним грамотным детским кардиологом является залогом того, что все будет сделано вовремя.
Следует добавить, что в отличие от ранее описанных операций по поводу открытого артериального протока, дефекта межжелудочковой или межпредсердной перегородки, коарктации, неполной формы АВК, хирургия полной формы АВК, особенно у детей раннего возраста, — это особо тонкая и сложная процедура, требующая отличной подготовки всей хирургической команды и достаточного опыта. Не так давно она сопровождалась значительной смертностью даже в лучших специализированных центрах. Сегодня это не так, и результаты, как непосредственные, так и отдаленные, — отличные.
Один из создателей кардиохирургии доктор Джон Кирклин однажды сказал: «По-моему, это самая красивая операция из всех, что делаются по поводу врожденных пороков сердца». И пусть она будет для вашего ребенка не только самой красивой, но и самой удачной.
Как попасть на лечение в Научный центр им. А.Н. Бакулева?
Онлайн-консультации
Публикации в СМИ
Открытый атриовентрикулярный канал (АВК) — группа врождённых аномалий, характеризующаяся наличием сливающихся между собой ДМЖП и дефекта межпредсердной перегородки (ДМПП) и нарушением развития АВ-клапанного аппарата. Статистические данные • 5% всех ВПС в возрасте до 1 года • 2–6% всех ВПС, из них 70% — частично открытый АВК, 30% — полная и промежуточные формы открытого АВК • В 25–30% сочетается с синдромом Дауна.
Этиология: причины, вызывающие ВПС (см. Тетрада Фалло).
Патогенез. Полная форма (общий ОАВК) характеризуется первичным ДМПП, сливающимся с дефектом мембранозной части межжелудочковой перегородки, и высоко расположенным ДМЖП, АВ-клапаны имеют общие створки для левого и правого предсердно-желудочковых отверстий. Частично открытый АВК — сочетание первичного ДМПП с расщеплением передней створки митрального и/или створки трёхстворчатого клапана. Промежуточные формы (косые каналы, или дефекты Гербоде) характеризуются потоком крови из левого желудочка в правое предсердие, что приводит к перегрузке правого желудочка, расширению ствола лёгочной артерии. Нарушения гемодинамики складываются из сочетания таковых при ДМЖП и ДМПП (см. Дефект межжелудочковой перегородки, Дефект межпредсердной перегородки).
Клиническая картина
• Жалобы: см. Дефект межпредсердной перегородки, Недостаточность митрального клапана.
• Объективно • Бледность кожных покровов •• Выраженный цианоз у детей старше 4 лет при полной форме открытого АВК •• Границы сердца расширены влево и вправо •• Усиленный верхушечный толчок •• Толчок правого желудочка •• Систолическое дрожание •• Усиление I тона над верхушкой сердца и II тона над лёгочной артерией (при частично открытом АВК отсутствует) •• Пансистолический шум над всей областью сердца с максимумом в третьем и/или четвёртом межрёберных промежутках, проводящийся в межлопаточную и подкрыльцовую области (при полной и промежуточных формах) •• Для неполной формы характерен систолический шум во втором межрёберном промежутке слева (шум ДМПП) в сочетании с шумом митральной недостаточности на верхушке сердца.
Инструментальная диагностика • ЭКГ: см. Дефект межжелудочковой перегородки, Дефект межпредсердной перегородки, Недостаточность митрального клапана • ЭхоКГ: см. Дефект межжелудочковой перегородки, Дефект межпредсердной перегородки, Недостаточность митрального клапана • Рентгенография органов грудной клетки: см. Дефект межжелудочковой перегородки, Дефект межпредсердной перегородки, Недостаточность митрального клапана • Катетеризация полостей сердца: см. Дефект межжелудочковой перегородки, Дефект межпредсердной перегородки, Недостаточность митрального клапана • Левые и правые атриография и вентрикулография, коронарная ангиография: см. Дефект межжелудочковой перегородки, Дефект межпредсердной перегородки, Недостаточность митрального клапана.
Медикаментозное лечение: профилактика инфекционного эндокардита и терапия сердечной недостаточности.
Хирургическое лечение • Показания •• В раннем возрасте — рефрактерные к консервативному лечению варианты порока, сопровождающиеся клинической симптоматикой •• Общий открытый АВК •• В дошкольном возрасте —открытый АВК, независимо от наличия клинических симптомов (в связи с высоким риском инфекционного эндокардита и большой частотой прогрессирования сердечной недостаточности в школьном возрасте) • Противопоказания: см. Дефект межпредсердной перегородки • Методы оперативного лечения •• При неполном открытом АВК — пластика митрального клапана, пластика ДМПП заплатой из аутоперикарда или синтетического материала •• При необходимости экстренной коррекции общего открытого АВК у детей с массой тела менее 3 кг, сопутствующих пороках сердца и при малом опыте клиники по радикальной коррекции порока в раннем возрасте — сужение лёгочного ствола •• В остальных случаях — одномоментная пластика ДМЖП, ДМПП, митрального и трёхстворчатого клапанов •• При промежуточных формах открытого АВК — пластика ДМЖП, при необходимости — аннулопластика трёхстворчатого клапана.
Специфические послеоперационные осложнения • Неадекватная коррекция порока (чаще всего митральной недостаточности) • АВ-блокады • Инфекционный эндокардит.
Прогноз • Тяжёлые формы проявляют себя в первые месяцы жизни, при лёгких формах общее состояние не нарушено • Средняя продолжительность жизни — 15 лет • При неполном открытом АВК средняя продолжительность жизни неоперированных больных — 20 лет • Хирургическая летальность — менее 6,7% • При общем открытом АВК и естественном течении порока 95% больных погибают к 5-летнему возрасту • Послеоперационная летальность — до 32% • Пациенты с промежуточными формами открытого АВК имеют относительно благоприятный прогноз, однако всем необходимо хирургическое лечение.
Синонимы: Дефекты эндокардиальных валиков; Предсердно-желудочковое сообщение; Персистирующее общее предсердно-желудочковое отверстие.
Сокращения. АВК — атриовентрикулярный канал.
МКБ-10. Q21.2 Дефект предсердно-желудочковой перегородки
Тактика педиатра при критических врожденных пороках сердца у новорожденных детей
В структуре младенческой смертности аномалии развития занимают третье место, и половину случаев летальности определяют врожденные пороки сердца (ВПС). Среди детей, умерших от ВПС и пороков развития крупных сосудов, 91% пациентов — это младенцы первого года жизни, из них 35% летальных исходов приходятся на ранний неонатальный период (до 6 дней). Около 70% детей умирают в течение первого месяца жизни [3, 4].
Масштаб проблемы подчеркивает высокая частота ВПС: в разных странах этот показатель варьирует от 0,6% до 2,4% в год у детей, родившихся живыми, с учетом внутриутробной гибели плода и ранних выкидышей общая частота ВПС составляет 7,3% [1, 3].
Пренатальная диагностика. С целью снижения младенческой смертности используется пренатальный ультразвуковой скрининг, позволяющий выявить большинство ВПС до 24-й недели гестации. При подозрении на порок проводится прицельное УЗИ плода на аппарате экспертного класса. Основная задача — предотвратить рождение детей с неоперабельными пороками — синдромом гипоплазии левого сердца (СГЛС), гипертрофической кардиомиопатией с признаками органического поражения миокарда, множественными пороками развития плода. Пренатальный консилиум должен предложить прерывание беременности только при условии точной диагностики некурабельного порока [2, 4].
Классификация. В периоде новорожденности (иногда в первые дни, часы или минуты после рождения) манифестируют пороки, называемые критическими, так как они в 95–100% случаев сопровождаются жизнеугрожающими состояниями и определяют раннюю неонатальную летальность. К группе критических пороков относят транспозицию магистральных сосудов (ТМС), СГЛС, атрезию трикуспидального клапана или легочной артерии с интактной межжелудочковой перегородкой (МЖП), предуктальную коарктацию аорты, общий артериальный ствол, единственный желудочек, двойное отхождение магистральных сосудов от правого желудочка и другие [1, 5].
Учитывая высокую летальность новорожденных детей и младенцев от ВПС, для данной возрастной группы пациентов создана классификация, основанная на определении ведущего клинического синдрома, эффективности терапевтической тактики и определяющая сроки хирургического вмешательства [3, 4].
Синдромальная классификация ВПС у новорожденных и детей первого года жизни (Шарыкин А. С., 2005)
- ВПС, проявляющиеся артериальной гипоксемией (хроническая гипоксемия, гипоксемический статус) — «дуктус-зависимые» пороки.
- ВПС, преимущественно проявляющиеся сердечной недостаточностью (острая сердечная недостаточность, застойная сердечная недостаточность, кардиогенный шок).
- ВПС, проявляющиеся нарушениями ритма сердца (полная атриовентрикулярная блокада, пароксизмальная тахикардия).
Данные состояния могут сочетаться, усугубляя тяжесть состояния детей, 50% этих детей требуют хирургического или терапевтического вмешательства на первом году жизни.
Гемодинамика. Критические пороки характеризуются дуктус-зависимым легочным или системным кровообращением, их объединяет внезапное резкое ухудшение внешне благополучного при рождении ребенка, связанное с уменьшением кровотока через артериальный проток. Дуктус-зависимое легочное кровообращение при ТМС, атрезии (или критическом стенозе легочной артерии) с интактной МЖП обеспечивает кровоток через проток в малый круг кровообращения, и при его ограничении или прекращении развивается тяжелая артериальная гипоксемия, острая гипоксия органов и тканей.
Клиника ВПС с легочным дуктус-зависимым кровообращением
Анатомия одного из самых частых критических пороков — транспозиции магистральных сосудов — заключается в неправильном отхождении аорты — из правого и легочной артерии — из левого желудочка, что способствует разобщению кругов кровообращения: в системе малого круга циркулирует артериальная кровь, в системе большого круга — венозная.
Поступление кислорода к жизнеобеспечивающим органам возможно только при условии функционирующих фетальных коммуникаций — артериального протока, межпредсердного дефекта. Данное сообщение между кругами кровообращения не обеспечивает компенсации гипоксемии. С целью компенсации дефицита периферического кровообращения увеличивается минутный объем кровотока, возникает перегрузка малого круга (это происходит быстрее при наличии дефекта МЖП), быстро развивается легочная гипертензия. Именно поэтому в ходе ведения больного необходим постоянный контроль симптомов артериальной гипоксемии и мониторинг клинических признаков сердечной недостаточности (СН) —
Естественное течение порока очень тяжелое. Ребенок рождается в срок с нормальной массой тела, но в первые часы после рождения появляется диффузный цианоз кожи, особенно выраженный на периферии — цианоз лица, кистей, стоп. Состояние крайней степени тяжести обусловлено тяжелой артериальной гипоксемией. Одышка, тахикардия появляются через 1–2 часа после пережатия пуповины. Отмечается прогрессирующее ухудшение состояния. Ребенок вялый, заторможенный, легко охлаждается.
При закрытии фетальных коммуникаций острая гипоксия приводит к развитию полиорганной недостаточности и гибели новорожденного в течение нескольких часов. При выживании ребенка в течение нескольких недель нарастает сердечная недостаточность. Быстро развивается тяжелая гипотрофия. Необходимо отметить, что в случае адекватной тактики наблюдения и лечения, а также своевременной — до месяца — хирургической коррекции порока у ребенка (так как только в этот период возможна радикальная коррекция методом артериального переключения магистральных сосудов) полностью восстанавливается физиологическая гемодинамика, темпы роста и развития, физическая и в последующем социальная адаптация. Если коррекция порока проводится позже — исходы менее благоприятны.
Диагностические критерии ТМС включают:
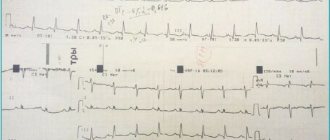
- Электрокардиографические признаки гипертрофии правого предсердия и правого желудочка — высокий зубец Р в «правых» отведениях — III, V1–3, глубокие зубцы S в «левых» — I, V5–6 и высокие зубцы R в отведениях III, V1–3.
- Рентенологически определяется кардиомегалия и «овоидная» форма сердца с узким сосудистым пучком в результате совмещения контуров крупных сосудов (фото).
- По данным эхокардиографии — параллельный ход выводных отделов желудочков — легочной артерии и аорты.
- Гипероксидный тест отрицательный — при попытке подачи 100% кислорода через маску у больных с «синими» пороками через 10–15 минут рО2 возрастает не более чем на 10–15 мм рт. ст. (тогда как при болезнях легких рост рО2 составляет до 100–150 мм рт. ст.).
Схема обследования новорожденного ребенка с подозрением на ВПС:
- осмотр больного (с оценкой симптомов гипоксемии и/или сердечной недостаточности);
- оценка пульсации на всех конечностях;
- аускультация сердца и легких (динамический контроль частоты сердечных сокращений, дыхания);
- измерение артериального давления (АД) на всех конечностях (в дальнейшем динамический контроль).
Кроме того, наблюдение ребенка предполагает мониторинг газов крови (рО2, рСО2), сатурации кислорода (SatO2) с помощью пульсоксиметрии и метаболических показателей — рН, ВЕ. Газообмен в легких не нарушен, если РаО2 находится в пределах 60–80 мм рт. ст., SаО2 — 96–98%. Артериальная гипоксемия развивается при РаО2 менее 60 мм рт. ст. и уровне насыщения гемоглобина 85–75%.
Задачи педиатра (неонатолога):
- обеспечить снижение потребностей организма в кислороде с помощью создания температурного и физического комфорта — условия кювеза, с возвышенным положением верхней части туловища;
- пеленание со свободными грудной клеткой и руками;
- ограничение энергетических затрат на физиологическую нагрузку (кормление через зонд);
- поддержка кровотока через артериальный проток (инфузия жидкостей, простагландина Е);
- коррекция метаболических сдвигов, при необходимости — искусственная вентиляция легких (ИВЛ) без добавления кислорода во вдыхаемую смесь, в режиме, исключающем гипервентиляцию и при одновременной инфузии препарата простагландина Е (расчет дозы препарата описан ниже). Принимая решение о назначении ИВЛ, необходимо учитывать, что кислород оказывает вазоконстрикторное влияние на артериальный проток, что делает кислородотерапию опасной в данной группе пациентов;
- при угрозе закрытия дуктус-зависимых пороков объем инфузий и кормления увеличивают до 110–120% от нормальных потребностей на фоне постоянной оценки диуреза. Установлено, что прирост массы тела у новорожденного на 5% за 1–2 суток стабилизирует функцию артериального протока.
Транспортировка в кардиохирургический центр оптимальна в течение первых недель, первого месяца жизни. Предварительно необходимо сообщить в кардиохирургический стационар о больном с врожденным пороком сердца с дуктус-зависимым кровообращением. Период наблюдения до момента перевода и транспортировка в центр проводится на фоне инфузии препарата простагландина Е (Алпростан, Вазапростан).
Клиника ВПС с системным дуктус-зависимым кровообращением (группа пороков включает СГЛС, выраженную коарктацию аорты, перерыв дуги аорты). Наиболее позитивным примером пороков данной группы является выраженная предуктальная коарктация, занимающая от 1% до 10% среди критических ВПС. При данном пороке резко ограничен или полностью отсутствует кровоток из проксимальной ее части (ниже места отхождения артериального протока) к дистальной. Нарушение гемодинамики, соответственно, заключается в том, что в нисходящую аорту (в большой круг) небольшой объем крови поступает только из легочной артерии через артериальный проток. При закрывающемся артериальном протоке остро развивается гипоперфузия органов и тканей и полиорганная недостаточность. Клиника: доношенный новорожденный с резким ухудшением в первые несколько дней жизни — адинамия, холодные конечности, симптом гипоперфузии периферических тканей («белого пятна»), пульс малого наполнения, высокое АД на руках и низкое или не определяется на ногах, одышка, тахикардия, олигоурия с нарастающей азотемией, гепатомегалия с ростом трансаминаз, некротизирующий энтероколит.
Рассмотрим диагностику и оптимальную терапевтическую тактику в отношении пациента с выраженной коарктацией аорты на конкретном клиническом примере.
Доношенный новорожденный А., доставлен в реанимационное отделение в тяжелом состоянии: вялый, грудь не сосет, кожные покровы бледные, тахипноэ 120 в минуту, дыхание симметрично проводится по всем полям, хрипов нет. Тоны сердца звучные, 167 в минуту, нежный систолический шум в третьем межреберье слева от грудины, гепатомегалия (печень +5 см из-под края ребра, плотная). Диурез снижен, периферических отеков нет. АД на руках — 127/75 мм рт. ст., пульсация на бедренной артерии не определяется. SatO2 — 98%.
Из анамнеза: состояние ухудшилось внезапно на 14-е сутки жизни, когда ребенок стал вялым, появилась выраженная одышка, госпитализирован машиной «скорой помощи». Мальчик от второй, нормально протекавшей беременности, срочных родов с массой 3220 г, оценкой по шкале Апгар 5 (9) баллов. Выписан из родильного дома в удовлетворительном состоянии, находился на естественном вскармливании. Периодически отмечались эпизоды беспокойства, метеоризм.
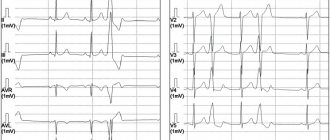
При поступлении ребенок интубирован, проводится ИВЛ с низким содержанием кислорода во вдыхаемой смеси. Обследование в стационаре выявило кардиомегалию (кардиоторакальный индекс — 80%), обеднение легочного рисунка, по данным электрокардиографии — сочетанную перегрузку обоих желудочков. Эхокардиография установила гипоплазию аорты ниже места отхождения левой подключичной артерии (и выше локализации артериального протока), в типичном для артериального протока месте — точечный кровоток (закрывающийся артериальный проток). Через 6 часов состояние ребенка ухудшилось: развилась олигурия, отмечен рост креатинина до 213 ммоль/л, трансаминаз в 4–5 раз от уровня лабораторной нормы. Гуморальная активность не установлена.
Обоснование диагноза и тактики: учитывая клинику выраженной дыхательной и в последующем — полиорганной недостаточности в сочетании с кардиомегалией, системной артериальной гипертензией, почечной и печеночной недостаточностью, по клиническим данным следовало заподозрить коарктацию аорты. Внезапное ухудшение состояния ребенка в отсутствие признаков инфекции позволяет думать о дуктус-зависимом системном кровообращении, с учетом данных визуализации сердца и сосудов имеет место диагноз: «ВПС, предуктальная коарктация аорты, артериальная гипертензия 2 ст., вторичная, полиорганная недостаточность».
С момента подтверждения диагноза по данным ЭхоКГ необходимо начать терапию Вазапростаном 0,02 (с увеличением дозы до 0,05 мкг/кг/мин) с целью восстановления кровотока через артериальный проток. При данном пороке шунт направлен из легочной артерии в нисходящую аорту, и только эта небольшая порция крови обеспечивает весь большой круг кровообращения.
Расчет дозы и методика введения. Вес ребенка при поступлении — 3220 г. В 1 ампуле содержится 20 мкг Вазапростана. В данном случае введение препарата начали с дозы 0,02 мкг/кг/мин, то есть потребовалось 0,02 ´ 3,2 = 0,064 мкг/кг/мин. За час доза препарата составила 0,064 ´ 60 = 3,8 мкг/час. Для введения препарата 1 ампулу (20 мкг Вазапростана) развели в 20 мл физиологического р-ра (в 1 мл — 1 мкг). При отсутствии эффекта в течение двух часов доза была увеличена до 0,04–0,05 мкг/кг/мин: соответственно скорость введения препарата увеличилась до 7,6–9,5 мл/час. В данном случае был очень показателен контроль терапии — через 6 часов инфузии отмечено улучшение состояния, усиление дующего систолического шума во втором межреберье слева, увеличение размеров потока через артериальный проток по данным ЭхоКГ. Переведен на поддерживающую дозу Вазапростана — 0,01 и затем 0,005 мкг/кг/мин, которая сохранялась в течение всего периода наблюдения в педиатрическом стационаре и в ходе транспортировки при переводе в кардиохирургический стационар. В данном клиническом случае полностью отойти от ИВЛ было невозможно (учитывая тяжесть дыхательной недостаточности), на 5-й день госпитализации (19-е сутки жизни) ребенок на фоне терапии переведен в клинику им. Мешалкина, где была успешно проведена коррекция порока — формирование аортолегочного шунта.
В случаях развития сердечной недостаточности у новорожденных при пороках, сопровождающихся массивным сбросом крови в малый круг кровообращения, применяется тот же принцип мониторинга основных показателей и симптоматическая терапия:
- ограничение введения жидкости по диурезу, в тяжелых случаях — до 1/3 возрастной нормы (но недопустимо ограничение жидкости до 50% от суточной физиологической потребности);
- наличие объемной перегрузки требует применения диуретиков (при отечном синдроме предпочтение отдается Фуросемиду/Лазиксу в дозе 1–2 мг/кг; возможна комбинация с Верошпироном (1–3 мг/кг/сутки внутрь в 2–3 приема);
- с целью купирования тахикардии (экономически невыгодный режим для миокарда и неэффективный объем для периферического кровообращения) используется Дигоксин ().
При появлении симптомов перегрузки малого круга (аускультативно — усиление, расщепление 2-го тона на легочной артерии, на ЭхоКГ — увеличение давления в легочной артерии более 30 мм рт. ст. после шести суток жизни), а также признаков нарушения диастолической функции сердца рекомендуется применять препараты из группы ингибиторов ангиотензин-превращающего фермента (иАПФ). Используется Капотен (каптоприл) в дозе 0,5–1 мг/кг при условии контроля системного АД. Терапевтическое действие иАПФ связано со снижением периферического сопротивления сосудов и частичным депонированием крови, в результате чего уменьшается объем крови, возвращаемой в правые отделы сердца. Соответственно уменьшается объем шунта и нагрузка на левые камеры и сосуды малого круга. Кроме того, известно, что иАПФ являются ингибитором апоптоза, стимулированного гипоксией, что объясняет ангио- и кардиопротективный эффект препаратов.
Таким образом, тактика педиатра, включающая раннюю диагностику критических ВПС и терапию, управляющую внутрисердечной, центральной и периферической гемодинамикой, а также по возможности ранняя координация действий с кардиохирургическим центром способны существенно улучшить прогноз больных и уменьшить показатели младенческой смертности.
Литература
- Бураковский В. А., Бухарин В. А., Подзолков В. П. и др. Врожденные пороки сердца. В кн. Сердечно-сосудистая хирургия. Под ред. В. И. Бураковского, Л. А. Бокерия. М.: Медицина, 1989; 345–382.
- Врожденные пороки сердца. Справочник для врачей. Под ред. Е. В. Кривошеева, И. А. Ковалева. Томск, 2009; 285.
- Шарыкин А. С. Врожденные пороки сердца. Руководство для педиатров, кардиологов, неонатологов. М.: Изд-во «Теремок», 2005; 384.
- Шарыкин А. С. Перинатальная кардиология. Руководство для педиатров, кардиологов, неонатологов. М.: Изд-во «Теремок», 2007; 347.
- Johnson Jr. W. H., Moller J. H. Pediatric cardiology. Core handbooks in pediatrics. LIPPUNCOTT WILLIAMS & WILKINS, 2001; 326.
Е. Ю. Емельянчик*, доктор медицинских наук, профессор Д. Б. Дробот*, доктор медицинских наук, профессор Е. П. Кириллова*, кандидат медицинских наук, доцент В. А. Сакович*, доктор медицинских наук, профессор Е. В. Басалова** А. Ю. Черемисина*
*ГОУ ВПО Красноярский ГМУ им. профессора В. Ф. Войно-Ясенецкого, **Краевая клиническая детская больница, Красноярск
Контактная информация об авторах для переписки