Симптомы аритмии
Проявления аритмии у ребенка могут иметь различную специфику. Для каждой возрастной группы характерны свои особенности. У новорожденных и грудных детей аритмия может проявляться в следующих симптомах:
- Отказ от еды.
- Замедленный рост.
- Прерывистый сон.
- Бледность.
- Одышка.
Порядка половины всех случаев аритмии у детей школьного возраста и подростков проходят бессимптомно и выявляются при плановой диспансеризации. В остальных случаях признаком аритмии может быть повышенная утомляемость, непереносимость физических нагрузок, бледность, сниженный аппетит, апатичность или наоборот легкая возбудимость. При редкой частоте сердечных сокращений могут наблюдаться головокружения, боли в области сердца, обмороки. Такие проявления требуют немедленного вмешательства специалистов и госпитализации ребенка.
Если вы обнаружили у своего ребенка подобные симптомы, запишитесь на прием к специалистам нашей клиники. Телефон для записи.
Нарушения ритма сердца у детей
Постгипоксические осложнения со стороны сердечно-сосудистой системы (ССС) у новорожденных детей составляют от 40 до 70% и представляют актуальную проблему детской кардиологии. По частоте встречаемости состояния постгипоксической дезадаптации сердечно-сосудистой системы стоят на втором месте после органической патологии сердца в периоде новорожденности.
В результате гипоксии у плода и новорожденного нарушается вегетативная регуляция сердца и коронарного кровообращения, что в дальнейшем может приводить к формированию стойких вегето-висцеральных нарушений, одним из проявлений которых является «постгипоксический синдром дезадаптации сердечно-сосудистой системы».
Что это такое? Это функциональное нарушение сердечно-сосудистой системы у новорожденного и ребенка раннего возраста, которое связано с перенесенной хронической антенатальной (неблагоприятное течение беременности: длительно текущие гестозы, угроза прерывания беременности, анемия во время беременности, обострение хронических заболеваний) и интранатальной гипоксией (слабость родовой деятельности, преждевременные роды, родостимуляция, кесарево сечение, обвитие пуповины). Клиническая симптоматика данной патологии полиморфна, проявляется с первых дней жизни и часто маскируется под другие заболевания. Поэтому врачу приходится проводить дифференциальную диагностику с врожденными пороками сердца, врожденными кардитами, кардиомиопатиями.
Одним из частых клинических вариантов этого синдрома у новорожденных детей является нарушение ритма сердца, чаще в виде суправентрикулярной и желудочковой экстрасистолии, редко суправентрикулярной пароксизмальной тахикардии. Эти изменения могут возникать даже во внутриутробном периоде и первые часы после рождения.
Тяжесть состояния обычно обусловлена гипоксически – травматическим поражением центральной нервной системы в виде синдрома гипервозбудимости, гипертензионно-гидроцефального и судорожного синдромов, нарушением иннервации сердца, состоянием миокарда (сердечной мышцы) и гормональным статусом.
Экстрасистолия – это преждевременное по отношению к основному ритму сердечное сокращение. В зависимости от места расположения эктопического очага различают предсердные, атриовентрикулярные и желудочко В зависимости от места расположения эктопического очага различают предсердные, атриовентрикулярные и желудочковые экстрасистолы. Проблема экстрасистолии привлекает внимание кардиологов в связи с высокой её распространённостью и возможностью внезапной смерти. Прогностически наиболее неблагоприятной считается желудочковая экстрасистолия.
Опасны ли экстрасистолы? Большинство аритмий в детском возрасте доброкачественны, обратимы и не представляют угрозы для жизни ребёнка. У новорождённых и детей раннего возраста они могут привести к развитию аритмогенной кардиомиопатии или сердечной недостаточности, способствуя ранней инвалидизации и даже к летальному исходу. Желудочковая экстрасистолия неблагоприятно сказывается на гемодинамике, вызывает уменьшение сердечного выброса и кровоснабжения сердечной мышцы, в результате может приводить к фибрилляции желудочков и сопряжена с риском внезапной смерти.
Как проявляются нарушения ритма сердца? Приблизительно в 40% случаев нарушения ритма у детей протекают бессимптомно и выявляются случайно (на ЭКГ), либо при объективном обследовании во время диспансеризации или после перенесённых вирусных или инфекционных заболеваниях. Аритмии проявляются сердцебиением, ощущением перебоев в работе сердца, его замиранием. Кроме того, у ребёнка возможны слабость, головокружение, обмороки, одышка, периодически возникает бледность кожных покровов.
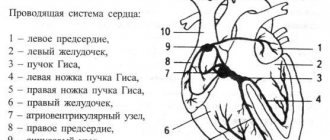
План обследования детей с нарушениями ритма сердца: 1. Оценка клинико-анамнестических и генеалогических данных. 2. ЭКГ-обследование (необходимо записать длинную ленту ЭКГ, т.к. часто НРС имеют непостоянный характер и на короткой ленте они не успевают проявиться). 3. Суточный мониторинг ЭКГ. 4. Холтеровский мониторинг (ХМ) — длительная регистрация ЭКГ (сутки и более) на специальный регистратор с последующей расшифровкой на специальной аналитической системе. Метод доступен для любого возраста, в т.ч. и для новорожденных детей. На сегодняшний день метод является ведущим в обследовании детей с НРС. Уникальность метода в том, что регистрация ЭКГ проводится без ограничения свободной активности пациента. Метод не имеет противопоказаний. 3. Холтеровский мониторинг (ХМ) — длительная регистрация ЭКГ (сутки и более) на специальный регистратор с последующей расшифровкой на специальной аналитической системе. Метод доступен для любого возраста, в т.ч. и для новорожденных детей. На сегодняшний день метод является ведущим в обследовании детей с НРС. Уникальность метода в том, что регистрация ЭКГ проводится без ограничения свободной активности пациента. Метод не имеет противопоказаний. 3. Холтеровский мониторинг (ХМ) — длительная регистрация ЭКГ (сутки и более) на специальный регистратор с последующей расшифровкой на специальной аналитической системе. Метод доступен для любого возраста, в т.ч. и для новорожденных детей. На сегодняшний день метод является ведущим в обследовании детей с НРС. Уникальность метода в том, что регистрация ЭКГ проводится без ограничения свободной активности пациента. Метод не имеет противопоказаний.Ультразвуковое исследование сердца, или ЭХО-кардиография (Эхо-КГ) 5. Консультация невролога с проведением НСГ (нейросоннографии) и ЭЭГ (электроэнцефалографии) сна 6. Консультация эндокринолога с проведением УЗИ щитовидной железы и определение гормонального статуса.
Принципы медикаментозной терапии нарушений ритма сердца у детей. Лечение нарушений сердечного ритма, особенно угрожающих жизни, осуществляют строго индивидуально в зависимости от их происхождения, формы, продолжительности, влияния на самочувствие ребёнка и состояние его гемодинамики. При всех видах аритмий одновременно следует провести лечение кардиальных и экстракардиальных их причин. Лечение должно быть комплексным и включать в себя назначение нейрометаболических, сосудистых препаратов, стабилизаторов клеточных мембран и антиоксидантов. Взаимодействие этих видов терапии дает возможность обеспечения длительной ремиссии и полного клинического выздоровления. Существуют ситуации, когда необходимо назначать специализированную антиаритмическую терапию. К таким изменениям относятся злокачественные аритмии и аритмогенная дисфункция левого желудочка.
Диспансерное наблюдение должно быть регулярным. Его частоту определяют в зависимости от основного заболевания (ревматизм, неревматический кардит, врожденный порок сердца и др.), формы аритмии и особенностей её течения. Обязательно динамическое снятие ЭКГ и назначение суточного мониторирования ЭКГ для оценки эффективности терапии.
Причины аритмии
Причины аритмии у ребенка объединяют в несколько групп:
- Связанные с работой сердца (кардиальные причины).
К ним относятся врожденные и приобретенные пороки сердца, кардиты и кардиомиопатии, артериальная гипертензия, миокардиты и др. Также в эту группу можно отнести последствия тяжело перенесенных инфекционных заболеваний, таких как ангина, пневмония, дифтерия. - Экстракардиальные причины.
К ним можно отнести заболевания центральной нервной системы, травмы и опухоли головного мозга, наследственные заболевания, недоношенность, осложненное течение родов и т.д. Условно к этой группе относится аритмия у подростков, которая является следствием быстрого роста организма в условиях, когда сердце и сосуды не успевают за ростом мышц и скелета.
Тахиаритмия
Тахиаритмия – патологическое состояние, сопровождающееся нарушением сердечного ритма. Если при тахикардии сердечные сокращения редкие и регулярные, то при тахиаритмии учащенное сердцебиение характеризуется нерегулярностью.
Причины
Тахиаритмия может быть следствием воздействия следующих факторов:
- заболевания сердца – атеросклероз, кардиомиопатия, сердечная недостаточность, аномалии клапанов;
- онкологические и инфекционные заболевания сердца и сосудов;
- аллергические реакции;
- передозировки медикаментозных средств;
- болезни легких и эндокринной системы;
- систематическое употребление алкогольных напитков и наркотических препаратов.
Отдельно выделяют функциональный класс причин, к которым относятся вегетососудистая дистония, нарушения электролитного баланса.
К тахиаритмии может привести прием следующих групп медикаментов:
- антиаритмические препараты;
- симпатомиметики;
- трициклические антидепрессанты;
- ингибиторы аденилатциклазы.
8
Круглосуточно без выходных
Симптомы
Начало приступа тахиаритмии сопровождается приступом страха, что еще больше осложняет состояние пациента. Крайне важно в этот момент успокоиться и расслабиться – это позволит нормализовать состояние быстрее.
Признаки тахиаритмии:
- учащение пульса более 100 ударов в минуту;
- затрудненное дыхание, ощущение нехватки воздуха;
- головокружения;
- повышенное потоотделение;
- боли в грудной клетке;
- нарушения сознания;
- понижение артериального давления;
- тошнота;
- обмороки.
Острый приступ проявляется резко возникающим дискомфортом в сердце, учащением сердцебиения, слабостью. Из-за нарушения кровотока пациент может потерять сознание. При остром приступе тахиаритмии помощь должна быть оказана экстренно.
Хроническая форма проявляется менее выраженными симптомами. Как правило, нарушение проявляется возникновением одышки, периодическими болями в грудине.
Классификация
Выделяют 2 формы тахиаритмии сердца:
- синусовая;
- пароксизмальная.
Синусовая тахиаритмия характеризуется постоянным нарушением ритма, в то время как пароксизмальная проявляется внезапными приступами. Пароксизмальная тахиаритмия также имеет свои разновидности: трепетание и фибрилляция предсердий либо желудочков.
При синусовой форме ЧСС регистрируется в пределах 80-160 ударов в минуту.
В зависимости от места локализации (камеры сердца, в которой наблюдается нарушение) выделяют следующие виды:
- Наджелудочковая. Может быть мерцательной и атриовентрикулярной. При обеих формах частота сердцебиения варьируется от 135 до 160.
- При желудочковой форме импульсы зарождаются в желудочках. Последствием желудочковой формы может стать развитие фибрилляции предсердий – опасного состояния, которое может завершиться летальным исходом.
Симптомы наджелудочковой тахиаритмии чаще регистрируются у детей и подростков. В некоторых случаях проявления исчезают самостоятельно, без какого-либо вмешательства.
Она подразделяется на 2 типа:
- атриовентрикулярный;
- предсердный.
При атриовентрикулярном типе наблюдаются дополнительные пути проведения импульса. Он характеризуется редко возникающими приступами, которые могут продолжаться длительное время – до нескольких дней.
Предсердная тахиаритмия развивается из-за повышенной генерации импульсов. Внеочередные сердечные сокращения приводят к развитию гипертрофии, вследствие чего возникает риск инфаркта, внезапной смерти.
Предсердные аритмии в свою очередь подразделяются на:
- мерцательная аритмия;
- предсердная тахикардия.
8
Круглосуточно без выходных
Мерцательная тахиаритмия регистрируется в основном у пожилых людей и сопровождается рассогласованием работы предсердий.
Желудочковая тахиаритмия сопровождается увеличением частоты сердечных сокращений от 120 до 240 ударов. Может спровоцировать фибрилляцию желудочков и летальный исход.
Диагностика
Любая из форм тахиаритмии может быть зафиксирована при помощи ЭКГ. Помимо электрокардиограммы используют и другие методы диагностики. Например, при пароксизмальной форме в период приступа ЭКГ провести нельзя, поэтому применяют холтеровское мониторирование. Диагностирование по Холтеру предполагает снятие показателей в течение 24 часов. При этом в некоторых случаях обследование длится не один день, а несколько.
Дополнительные обследования могут проводиться при помощи следующих методов:
- ЭхоКГ. Метод исследования, позволяющий проанализировать состояние камер сердца. Эта УЗИ-диагностика, благодаря которой можно выявить пороки, спровоцировавшие тахиаритмию. Она играет большую роль в определении этиологии нарушения.
- Обследование состояния внутренних органов, печени, почек, щитовидной железы.
- Анализы крови – общий и биохимия.
- Дуплексное сканирование аорты.
- Коронарография – исследования сосудов.
Лечение
Тахиаритмия может быть функциональной и являться вариантом нормы. У детей и подростков встречается дыхательная функциональная тахиаритмия, которая сопровождается учащением сердцебиения на вдохе и замедлением на выдохе. Состояние связано с незрелостью вегетативной нервной системы и с возрастом проходит. Такая форма не требует лечения.
Тахиаритмия бывает кратковременной – она вызвана повышением физических нагрузок, переутомлениями, недостатком сна, злоупотреблением кофеином. К нарушениям кровообращения она не приводит.
Показаниями к лечению тахиаритмии являются:
- нарушения сердечного ритма и проводимости импульса, сопровождающиеся ухудшением местного или общего кровообращения;
- повторяющиеся приступы тахикардии.
Тактика лечения определяется причиной, которая привела к нарушению сердцебиения. При гипертиреозе назначаются препараты, снижающие продуцирование тиреотропного гормона. В данном случае обязательна консультация с эндокринологом.
При нарушении работы центральной нервной системы лечение должен проводить невролог.
Манифестация тахиаритмии требует срочного определения ее формы и механизмов развития. При выборе тактики лечения учитываются все факторы, оказывающие влияние на сердечную деятельность, а также методы лечения, используемые ранее. Сначала устраняется основное заболевание, затем принимаются меры по нормализации частоты сердечных сокращений.
Как правило, вызова скорой помощи не требуется, если начался приступ тахиаритмии с известным способом подавления. Тем не менее, в ряде случаев реакция пациента на уже применяемое и бывшее успешным лечение может измениться. Это характерно для случаев острой коронарной недостаточности, острых воспалительных процессов в сердце.
Медикаментозное лечение тахиаритмии проводится с использованием следующих групп медикаментозных препаратов:
- бета-адреноблокаторы;
- антиаритмические препараты;
- антикоагулянты;
- успокоительные (седативные) средства.
Антиаритмические препараты это сердечные гликозиды. К ним относятся Дигоксин, Верапамил, Лидокаин и т.д. Препарат может быть назначен только врачом, от пациента требуется строгое соблюдение указанной специалистом дозировки.
В случаях, когда медикаментозного лечения недостаточно, может проводиться хирургическое вмешательство и установка электрокардиостимулятора.
Хирургическое вмешательство проводится в форме катетерной абляции. Это малоинвазивный, но очень эффективный метод лечения. В ходе проведения операции проводится уничтожение части сократительных волокон сердца, спровоцировавших аритмию.
Вид операции также зависит от причины, вызвавшей аритмию. При атеросклеротическом поражении сосудов применяют стентирование. Дефекты межпредсердной перегородки устраняются при помощи пластики. Дефекты митрального клапана требуют проведения протезирования. Пересадка сердца проводится при дилатационной кардиомиопатии.
Вмешательство может проводиться с использованием лазера, электрического тока, низких температур.
Профилактика
Для предупреждения развития тахиаритмии специалисты рекомендуют:
- Отказаться от вредных привычек: избегать злоупотребления спиртными напитками и бросить курить;
- вести активный образ жизни и больше времени проводить на свежем воздухе;
- отказаться от крепкого кофе и чая;
- привести к норме вес, избегать переедания;
- включать в рацион калий, магний, кальций, ненасыщенные жирные кислоты;
- каждый год делать ЭКГ, своевременно и полностью лечить хронические заболевания.
Лечение у детей
Синусовая форма тахиаритмии у ребенка не требует специального лечения. Допускаются занятия спортом при отсутствии органических патологий сердца и заболеваний центральной нервной системы. При наличии серьезных заболеваний (онкологических, воспалительных) требуется обязательное лечение у кардиолога.
Прогноз
Тахиаритмия при отсутствии лечения может привести к развитию следующих осложнений:
- тромбоэмболия;
- аритмогенный шок;
- ишемический инсульт;
- острый инфаркт миокарда.
Признаками тромбоэмболии являются внезапная одышка, синюшность кожных покровов шеи и лица.
Аритмогенный шок сопровождается потерей сознания. Состояние человека сразу становится тяжелым. Наблюдается резкое падение давление, кожа белеет.
При умеренном нарушении гемодинамики могут развиться:
- сердечная астма;
- приступы стенокардии в состоянии покоя;
- снижение минутного объема сердца в сочетании с олигурией и снижением температуры конечностей.
Синусовая форма тахиаритмии считается наиболее безопасной. Благоприятный прогноз наблюдается также при пароксизмальной форме тахиаритмии и хронической форме мерцательной аритмии.
Желудочковая форма может привести к внезапному летальному исходу. Поэтому необходимо вовремя обратиться к специалисту за квалифицированным лечением.
8
Круглосуточно без выходных
Диагностика аритмии
Для постановки точного диагноза необходима консультация детского аритмолога или детского кардиолога. Первичный осмотр специалиста включает:
- Изучение истории болезни.
- Проведение полного осмотра (пальпация, перкуссия, аускультация).
При подозрении на аритмию врач направит ребенка на инструментальную диагностику:
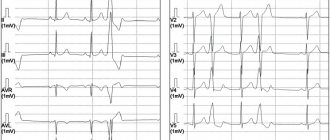
- Электрокардиография
– универсальный метод позволяющий оценить работу сердца в конкретный временной период. - Суточное холтеровское мониторирование.
Более точный метод по сравнению с обычной электрокардиографией, так как фиксирует работу сердца в течении продолжительного времени (суток), включая сон, физические нагрузки, различные периоды активности и т.д. - Нагрузочные тесты.
Это анализ сердечной активности при физических нагрузках различной интенсивности.
Применение этого метода возможно только с детьми старшего возраста. После постановки диагноза аритмолог или детский кардиолог может назначить обследования, нацеленные на выявление причин заболевания:
- ЭхоКГ
(эхокардиография или УЗИ сердца). Позволяет выявить органические причины заболевания, например, пороки сердца, опухоли и т.д. - Рентгенография.
Данный метод нацелен на выявление экстракардиальных причин появлении аритмии, например, патологии позвоночника, крупных сосудов. - ЭЭГ.
Электроэнцефалография показана в случаях подозрения на связь аритмии с заболеваниями головного мозга.
Клиника для детей и подростков «СМ-Доктор» оснащена только современным диагностическим оборудованием, что позволяет нашим специалистам поставить точный диагноз и назначить своевременное лечение заболевания.
Лечение аритмии
Методы лечения аритмии у детей зависят от причин и варианта выявленных нарушений. Только врач аритмолог (кардиолог детский) принимает решение о необходимости лечения аритмии. Категорически запрещается самостоятельное лечение заболевания. Это грозит ребенку осложнениями и развитием опасных симптомов.
Однако, учитывая нередкий бессимптомный характер течения многих нарушений ритма, в том числе жизнеугрожающих, большое внимание к проблеме должны проявлять сами родители.
Чтобы записаться на прием к детскому ари, заполните онлайн-форму или позвоните нам по телефону +7 (495) 292-59-86.