15 Сентября 2011
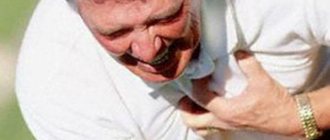
Инфаркт нередко путают со стенокардией. Бывает и «тихий инфаркт», который не сопровождается болевыми ощущениями вообще. Как распознать и – главное – предупредить сердечный приступ?
Сердечный приступ – гибель части сердечной мышцы из-за недостаточного притока крови к ней. У этого заболевания есть и другие названия: инфаркт или коронарный тромбоз. Чаще всего инфаркт развивается у тех, кто неправильно питается, мало двигается и не может справиться со стрессами. Сердечный приступ обычно происходит, когда один из кровеносных сосудов, питающих сердечную мышцу, закупоривается тромбом. Если тромб достаточно велик, он способен полностью лишить сердце кровоснабжения. Также сердечный приступ может быть вызван спазмом артерии, питающий миокард – сердечную мышцу. Чаще всего этот спазм происходит под влиянием стресса.
Что приводит к инфаркту?
— Возраст
считается основным фактором риска сердечного приступа. Наиболее часто он случается у мужчин старше 45 лет и женщин старше 55 лет. — Инфаркт – это один из признаков развития ишемической болезни сердца. Как правило, ему предшествуют приступы стенокардии. —
Стенокардия
– недостаток питания сердечной мышцы – повышает риск возникновения инфаркта. Нередко инфаркт и стенокардию путают, поскольку их симптомы очень похожи: боль в груди и одышка наблюдаются в обоих случаях. Но симптомы стенокардии снимаются приемом специальных препаратов в течение 15-30 минут, а инфаркта – нет. — Повышенный уровень холестерина в крови или атеросклероз. При этих заболеваниях риск образования тромбов и блокирования кровотока в сосудах сердца повышен. Кроме того, к
факторам риска
развития инфаркта относятся: — Диабет — Гипертония — Богатая жирами диета — Ожирение — Курение — Отсутствие физической активности — Стрессы — Генетическая предрасположенность. У тех, чьи родственники страдали сердечными приступами, риск развития этого заболевания повышен.
Противотуберкулезные препараты
Еще одно противопоказание для выпивки — лечение туберкулеза. Инструкция к самому распространенному противотуберкулезному препарату, рифампицину, обещает, что «при употреблении алкоголя в период лечения <…> возрастает риск гепатотоксичности». Иными словами, можно остаться без печени.
Этому органу от этанола достается больше всех — после того как переваренная еда, вода и лекарства всасываются в кровь в кишечнике, они в первую очередь попадают именно в печень. Там за дело берутся ферменты-нейтрализаторы — алкогольдегидрогеназа и альдегиддегидрогеназа — а значит, в печени выше всего концентрация ядовитого уксусного ацетальдегида и продуктов его распада.
Рифампицин тоже разрушается в печени, и в процессе тоже образуются токсичные вещества. Так яда в печени становится больше обычного, и некоторые ее клетки начинают погибать. В тяжелых случаях (если сочетать лекарство с алкоголем неделями) это заканчивается гепатитом. Печень перестает справляться с какими бы то ни было ядами и продуктами обмена, начинаются воспаление и желтуха, а в тяжелом случае нарушения сознания — от проблем со сном до заторможенности и комы.
Слева печень здоровой крысы, справа — воспаление и некроз в печени крысы, которую кормили противотуберкулезными препаратами (изониазидом и рифампицином)
Debarupa Dutta Chakraborty et al. / International Journal of Applied Research in Natural Products, 2010
Поделиться
Правда, сочетание алкоголя с рифампицином не всегда заканчивается потерей печени — в некоторых исследованиях эта взаимосвязь не подтвердилась. Зато другой противотуберкулезный препарат, изониазид, оказался куда более токсичным: он не только бьет по печени, но и может вызвать дисульфирамоподобный эффект (о нем мы уже рассказывали выше), то есть отравить организм уксусным альдегидом.
Симптомы сердечного приступа
— Неприятные ощущения в груди — Кашель — Колющая боль в груди — Головокружение — Одышка — Бледность с сероватым оттенком — Чувство страха, паника — Тошнота — Беспокойство — Холодный пот на лице — Рвота Человек, у которого происходит сердечный приступ, в первую очередь чувствует боль в груди. Затем неприятные ощущения распространяются на шею, лицо и руки, а иногда даже спину и живот. Боль может продолжаться от нескольких минут до нескольких часов. Обычно человек чувствует себя немного лучше, если меняет положение тела или ложится.
Псевдокардиалгия или ложные боли в сердце при остеохондрозе
Кардиалгиями называют все боли в области сердца, пока не установлено точное заболевание, их причиняющее. Псевдокардиалгиями принято называть боли в сердце, которые могут иметь самые разные причины, и это не сердечные заболевания. В число заболеваний, которые сопровождаются болезненными ощущениями в области сердца, могут быть: невралгии, нервно-психические расстройства, вегето-сосудистые дистонии и т.д.
Одними из заболеваний, чаще всего вызывающих ложные боли в сердце (псевдокардиалгии), являются остеохондроз шейного или грудного отделов позвоночника, а также грыжа межпозвонкового диска. Симптомы псевдокардиалгии полностью имитируют боли при сердечно-сосудистых патологиях, но в отличие от них при движении успокаиваются и усиливаются в состоянии покоя (при настоящей кардиалгии все наоборот).
Остеохондроз представляет собой дегенеративные процессы в межпозвонковых дисках, поражающие шейный и грудной отдел позвоночника. В результате спинномозговые нервы, опоясывающие грудную клетку, сдавливаются и вызывают болевой синдром, который может локализоваться, в том числе и в области сердца. К усилению болей приводит и гипертонус тех мышц, которые управляются этими нервами (малая и большая грудные мышцы, межреберные мышцы с левой стороны). Шейный и грудной остеохондроз также могут вызвать блокады реберно-позвоночных суставов, причиняя боль пациенту.
Возникновение ложных болей в сердце при остеохондрозе или грыже связано с определенными движениями или положениями головы, левой руки (вытягивание в сторону или отведение за спину провоцирует перенапряжение шейно-грудных нервных корешков), в ночное время они могут впервые появляться или значительно усиливаться. Провоцируются боли физическими нагрузками, глубоким дыханием, кашлем или чиханием, переохлаждением, резкими движениями.
Также может наблюдаться усиление или снижение рефлексов на руке, повышение или уменьшение ее чувствительности, покалывание или мурашки. Перед возникновением сердечных болей пациента с остеохондрозом может беспокоить боль в спине, по ходу позвоночника, между лопаток.
Отличить псевдокардиалгию от сердечно-сосудистой патологии можно при помощи ЭКГ (электрокардиограмма просто не покажет наличие сердечных заболеваний). Подтверждается диагноз обычно рентгенограммой и компьютерной томограммой позвоночного столба
После диагностирования у пациента ложных болей по причине остеохондроза или других патологий позвоночника, необходимо лечение у вертебролога. Лечение псевдокардиалгии в первую очередь предусматривает лечение остеохондроза. Устранение болевого синдрома обеспечивается приемом анальгетиков, а проявления остеохондроза уменьшаются физиотерапевтическими процедурами.
Одно из эффективных средств — мягкая мануальная терапия в виде массажа, направленного на лечение остеохондроза, снятие блокад с позвоночно-реберных суставов, уменьшение тонуса грудных и межреберных мышц. Массаж дополняется физиотерапией — лечение лазером, фонофорез, электрофорез и т.д.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Что такое «тихий инфаркт»?
У людей старше 75 лет и страдающих диабетом может произойти “тихий инфаркт”, который не сопровождается болевыми ощущениями вообще. По оценкам специалистов, примерно одна пятая таких инфарктов не диагностируется. Повреждение сердечной мышцы у переживших «тихий инфаркт» прогрессирует, поскольку оно не выявлено и не лечится.
Внутрибрюшной жир губит сердце
Максимально допустимый обхват талии для женщин – 94 сантиметра, для мужчин –102 сантиметра. Превышение этих значений увеличивает риск сердечно-сосудистых заболеваний. Узнайте больше о том, чем опасен висцеральный (внутрибрюшной) жир, и как от него избавиться.
Антибиотики
Запрет на алкоголь можно встретить в инструкции к большинству антибиотиков. Например, про метронидазол пишут, что препарат «…вызывает сенсибилизацию к алкоголю» — то есть мешает организму от него защититься.
А вот что происходит на самом деле. Избавлением наших клеток от алкоголя занимаются два фермента. Первый — алкогольдегидрогеназа — отрывает у этанола два атома водорода. Получается ацетальдегид (он же уксусный альдегид) — и это куда более сильный яд, чем сам этанол. Он повреждает не только мембраны, но и клеточные белки — вступая с ним в реакцию, они теряют свою форму и становятся бесполезны.
Чтобы не травиться уксусным альдегидом, клетки пускают в дело второй фермент — альдегиддегидрогеназу. Она отрывает еще один водород, превращая токсин во вполне себе безопасную уксусную кислоту.
Стадии превращения этанола в уксусную кислоту
Поделиться
Если в организме появляется вещество, которое мешает альдегиддегидрогеназе работать, то алкоголь становится гораздо опаснее — поскольку клетки превращают его в уксусный альдегид и на этом останавливаются. Альдегид накапливается в крови и может вызывать головную боль, тошноту, потливость, слабость и судороги. Это называют
дисульфирамоподобным эффектом
— в честь дисульфирама, препарата, которым в СССР лечили алкоголизм. Дисульфирам тоже блокирует альдегиддегидрогеназу, поэтому в его присутствии выпивка приносит не только эйфорию, но и характерные симптомы альдегидного отравления — и врачи, видимо, рассчитывали, что тяжесть этих симптомов однажды перевесит радость опьянения.
Некоторые антибиотики (например, метронидазол и цефалоспорины), судя по всему, тоже могут блокировать альдегиддегидрогеназу. По крайней мере, если запивать их алкоголем, эффект получается примерно таким же, как от дисульфирама. Если, например, пить крепкое сразу после после внутривенного укола цефалоспорина, то концентрация альдегида может подскочить так сильно, что возникнет отек Квинке — и это может быть смертельно.
Но поскольку антибиотики разных классов не похожи друга на друга ни по химическому составу, ни по механизмам действия, их отношения с этанолом тоже могут складываться по-разному. Некоторые, например, эритромицин и доксициклин в присутствии спирта просто хуже всасываются — потому что он раздражает слизистую желудка и тормозит продвижение пищи в кишечник. От этого их концентрации в крови получаются ниже, и работают они, соответственно, хуже.
Другие антибиотики, наоборот, сами снижают эффект от выпивки — например, амоксициллин блокирует переносчики возбуждающего медиатора глутамата и тем самым мешает человеку почувствовать эйфорию (звучали даже предложения использовать амоксициллин для лечения алкоголизма). Есть и такие, которые в присутствии спирта работают только лучше — потому что дольше задерживаются в крови (так происходит с левофлоксацином). Наконец, бывают и антибиотики — вроде пенициллина — которые и вовсе никак с алкоголем не взаимодействуют (по крайней мере, мы об этом ничего не знаем).
Вакцины
Наконец, алкоголь не рекомендуют сочетать и с вакцинами. Глава Роспотребнадзора Анна Попова рекомендовала россиянам перестать пить алкоголь за две недели до вакцинации и воздержаться от него еще три недели после нее. Тем не менее, в инструкции по применению российской вакцины от коронавируса никакого запрета на алкоголь нет (нет его и для иностранных вакцин). Это, впрочем, не означает, что этанол с вакциной никак не взаимодействует — просто дизайн этих клинических испытаний не позволяет сделать таких выводов.
Другие исследования в этой области дают противоречивые ответы. С одной стороны, известно, что от высоких доз алкоголя не полностью созревают и гибнут не только эритроциты, но и иммунные клетки — те самые, которые отвечают за реакцию на вакцину. С другой стороны, в экспериментах на макаках оказалось, что «умеренно пьющие» животные (но не макаки-«алкоголики») вырабатывают более устойчивый ответ на вакцину, чем «трезвенники».
О людях мы знаем лишь то, что те, кто выпивает часто и понемногу, реже подхватывают сезонные простуды и ОРВИ — причем важна, судя по всему, именно частота. С чем это связано, до сих пор не ясно — может быть, дело в том, что этанол подавляет выделение стресс-гормона кортизола, который обычно сдерживает иммунный ответ. А может быть, алкоголь просто расширяет сосуды в дыхательных путях — отчего те лучше прогреваются, а вирусам становится сложнее размножаться.
Поэтому, хотя многие врачи до сих пор утверждают, что алкоголь даже в минимальных дозах вреден для здоровья, с точки зрения иммунологии он не выглядит абсолютным злом. Зависимость силы иммунного ответа от количества выпитого спирта выглядит П-образной: 10-20 граммам спирта в день соответствует максимальная реакция на вакцину. Вероятно, именно такого рода соображения побудили директора Центра Гамалеи Александра Гинцбурга — руководителя группы, создавшей российскую антикоронавирусную вакцину — заявить, что от одного бокала шампанского после прививки вреда не будет, а полностью отказаться от алкоголя нужно только в течение 3 дней после вакцинации.
Зоя Андреева, Полина Лосева
Обезболивающие, антигистаминные, транквилизаторы
Инструкции ко многим седативным препаратам грозят любителям выпить самыми разными последствиями, от «парадоксальных реакций, таких как психомоторное возбуждение, агрессивное поведение» до комы.
Дело здесь вот в чем. Поскольку этанол — маленькая молекула, он с легкостью проходит через барьер, отделяющий мозг от общего кровотока. Там он сразу начинает действовать на дофаминовые рецепторы — правда, с каждым разом это получается у него все менее эффективно. Спирт постепенно расшатывает дофаминовую систему, и организм теряет чувствительность к собственному уровню медиатора, то есть возникает привыкание (мышам для этого, например, достаточно выпить всего один раз). Кроме того, этанол действует и на другие рецепторы на нервных клетках — например, заставляет их активнее поглощать тормозный медиатор ГАМК. Все вместе это приводит к тому, что алкоголь в конечном счете оказывается одним из сильнейших депрессантов.
Это означает, что этанол будет только усиливать действие любых препаратов, которые угнетают центральную нервную систему. Например, бензодиазепинов, которые врачи назначают как транквилизаторы для снятия судорог и тревожности. Или некоторых спазмолитиков, вроде питофенона. Или антигистаминных лекарств первого поколения — тех самых, которые нередко вызывают сонливость (с новыми поколениями, говорят, такой проблемы уже не возникает).
Чем сильнее «тормозящий» эффект от самого лекарства, тем опаснее сочетать его с алкоголем. А если этанол еще и ускоряет растворение и всасывание препарата — так происходит, например, с одним из самых сильных опиоидных анальгетиков, гидроморфоном — то два стакана водки (220 мл 40-градусного алкоголя) могут вызвать его передозировку и «замедлить» нервную систему вплоть до смерти.