Материалы и методы
Из 16 839 пациентов, включенных в «Регистр проведенных операций коронарной ангиографии» [5] с 1998 по 2013 г., отобраны и разделены на группы больные со стенозом >75% просвета как минимум одной КА, без острого или анамнестического ИМ, без врожденных и приобретенных пороков сердца: 75 пациентов с дилатацией ПЖ и 1134 без нее. Нормой считали поперечный размер ПЖ в парастернальной позиции 26 мм и меньше [6]. Для более четкого разделения групп в число пациентов с дилатацией ПЖ включали больных с размером ПЖ 30 мм и больше, больных с незначительным увеличением ПЖ (>26 и <30 мм) в исследование не включали. Проводили клиническое, комплексное эхокардиографическое обследование (одномерная, двухмерная, допплероэхокардиография с использованием ультразвуковых аппаратов Imagepoint NX, Agilente Technologies, «Phillips», США; Vivid 3, 4, 7, 9 Systems, «Vingmed-General Electric — Horten», Норвегия), определение липидного состава сыворотки крови, холтеровское мониторирование, селективную коронарографию по Judkins (1967 г.) (ангиографические комплексы Diagnost ARC A, Poly Diagnost C, Integris Allura, «Phillips», Голландия). Линейные показатели эхокардиографии (ЭхоКГ) индексировали к росту; массу миокарда, рассчитанную по формуле Devereux, — к площади поверхности тела [7]. Эхокардиографические синдромы диагностировали согласно стандартным критериям: ЛЖ считали дилатированным при индексе его конечного диастолического диаметра более 32 мм/м2 у женщин и более 33 мм/м2 у мужчин [2], систолическую функцию ЛЖ сниженной — при фракции выброса ЛЖ менее 50%, гемодинамически значимую митральную регургитацию (≥II степени) — при эффективной площади регургитационного отверстия ≥0,2 см2, регургитирующем объеме ≥30 мл [8].
Статистическую обработку данных проводили с использованием пакета прикладных статистических программ («SPSS Inc.», версия 17.0). Показатели представлены в виде М
±
SD
. Распределение переменных определяли с помощью критерия Колмогорова—Смирнова. Для сравнения величин при их нормальном распределении использовали критерий
t
Стьюдента, при распределении, не являющемся нормальным, — непараметрический критерий Манна—Уитни. При анализе качественных показателей использовали критерий χ2 Пирсона. Различия при
р
<0,05 оценивали как статистически значимые. Проводили многофакторный анализ — бинарный логистическй регрессионный анализ с вычислением отношения шансов (ОШ).
Клиническое значение малых аномалий развития сердца у детей
В последние годы большое внимание уделяется дисплазии соединительной ткани (ДСТ) у детей. Под ДСТ понимают врожденную аномалию соединительно-тканной структуры различных органов и систем, в основе которой лежит снижение содержания отдельных видов коллагена и/или нарушение их соотношения, приводящее к снижению прочности соединительной ткани [12, 13, 24, 26].
В развитии ДСТ принимают участие эндогенные (хромосомные и генетические дефекты) и экзогенные (неблагоприятная экологическая обстановка, неадекватное питание, стрессы) факторы [12, 30, 43]. Особенность морфогенеза соединительной ткани заключается в том, что она участвует в формировании каркаса сердца практически на всех этапах онтогенеза, следовательно, влияние любого повреждающего фактора может привести к развитию ДСТ сердца [15].
В 1990 г. в классификации заболеваний сердечно-сосудистой системы Нью-Йоркской ассоциации кардиологов, а также в Омске, на симпозиуме, посвященном проблеме дисплазии соединительной ткани, был впервые выделен синдром ДСТ сердца, сопровождающий как дифференцированные, так и недифференцированные ДСТ. При синдроме ДСТ сердца в патологический процесс вовлекается его соединительно-тканный каркас — сердечные клапаны (атриовентрикулярные, полулунные, евстахиев клапан), подклапанный аппарат, перегородки сердца и магистральные сосуды.
В клинической практике, когда речь идет о морфологической основе изменений сердечно-сосудистой системы без гемодинамических нарушений, Ю. М. Белозеровым (1993) и С. Ф. Гнусаевым (1995) вместо термина «ДСТ сердца» был предложен другой — «малые аномалии развития сердца» (МАРС) [3, 8]. Согласно определению этих авторов, МАРС считаются анатомические изменения архитектоники сердца и магистральных сосудов, не приводящие к грубым нарушениям функций сердечно-сосудистой системы [9].
Классификация МАРС по С. Ф. Гнусаеву, 2001 (с изменениями)
- Локализация и форма:
предсердия и межпредсердная перегородка: пролабирующий клапан нижней полой вены, увеличенный евстахиев клапан более 1 см, открытое овальное окно, небольшая аневризма межпредсердной перегородки, пролабирующие гребенчатые мышцы в правом предсердии;трикуспидальный клапан: смещение септальной створки в полость правого желудочка в пределах 10 мм, дилатация правого атриовентрикулярного отверстия, пролапс трикуспидального клапана;
легочная артерия: дилатация ствола легочной артерии, пролапс створок;
аорта: погранично узкий и широкий корень аорты, дилатация синуса Вальсальвы, двустворчатый клапан аорты, асимметрия и пролапс створок клапана аорты;
левый желудочек: трабекулы (поперечная, продольная, диагональная), небольшая аневризма межжелудочковой перегородки;
митральный клапан: пролапс митрального клапана, эктопическое крепление хорд, нарушенное распределение хорд передней и (или) задней створки, «порхающие» хорды, дополнительные и аномально расположенные папиллярные мышцы.
- Осложнения и сопутствующие изменения: инфекционный кардит, кальцификация, миксоматоз, фиброзирование створок клапанов, разрывы хорд, нарушения сердечного ритма.
- Характеристика гемодинамики: регургитация, ее степень, наличие недостаточности кровообращения, легочной гипертензии.
До сих пор нет единого мнения о клиническом значении МАРС, многие из которых имеют нестабильный характер, связанный с ростом ребенка. Так, возможно обратное развитие увеличенного евстахиева клапана, пролабирующих гребенчатых мышц в правом предсердии, пролапса митрального клапана (ПМК), закрытие открытого овального окна, нормализация длины хорд митрального клапана и диаметра магистральных сосудов. В ряде случаев МАРС изменяются не только в качественном, но и в количественном отношении [3]. Превышение установленного порогового уровня сердечной стигматизации у здоровых детей (более 3 МАРС), по мнению С. Ф. Гнусаева (1995), свидетельствует о возможном неблагополучии как в отношении факторов, влияющих на формирование здоровья, так и показателей, характеризующих его [8].
Учитывая, что МАРС являются вариантом висцеральных ДСТ, дети, как правило, имеют выраженный полиморфизм клинико-морфологических нарушений, зависящий от степени ДСТ и вовлечения в патологический процесс других органов и систем. Выявлена ассоциативная связь между числом внешних фенотипических маркеров ДСТ и МАРС [12, 16, 21, 22]. При этом имеют значение не только число внешних фенотипических маркеров, но и «диагностический вес» каждого из них. Отмечено, что дисплазии кожи и скелета наиболее часто сочетаются с МАРС [12].
Клиническая значимость патологии соединительной ткани у лиц с ДСТ подтверждается данными о высокой частоте нейровегетативных расстройств, изменений центральной нервной системы (энурез, дефекты речи, вегетососудистая дистония (ВСД)), нарушений психики [5, 12, 24]. Как правило, у таких пациентов всегда выявляется ВСД, что, вероятно, обусловлено наследуемыми (наследственными) особенностями структуры и функции лимбико-ретикулярного комплекса, определяющими аномальный характер нейровегетативных реакций [12]. Е. В. Буланкиной (2002) установлена отчетливая взаимосвязь между вегетативной дисфункцией и ДСТ [4]. При этом выраженность диспластических изменений сочеталась с тяжестью процессов дезадаптации регуляторных механизмов и снижением стрессовой устойчивости организма. Наиболее распространенными проявлениями вегетативной дисфункции являются цефалгии, вегетативные кризы, вегетовисцеральные пароксизмы, пре- и синкопальные состояния [12, 16]. Согласно данным С. Ф. Гнусаева (1995), у лиц с ПМК выявлена недостаточность сегментарных вегетативных структур [8]. Исследования Т. М. Домницкой (2000) позволили установить прямую зависимость между ПМК, аномально расположенными трабекулами (АРТ) и распространенностью невротических (невротические реакции, невроз навязчивых состояний, панические расстройства) и энцефалопатических (церебрастенический синдром, заикание, тики, нарушения сна, энурез, гипердинамический синдром, страхи) расстройств [10].
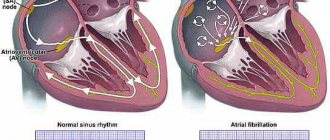
Нередко МАРС сопровождают такие патологические состояния, как нарушения сердечного ритма и проводимости, в том числе синдром ранней реполяризации, синдром слабости синусового узла, синдром Вольф–Паркинсон–Уайта, повышение электрической активности левого желудочка, блокада правой ножки пучка Гиса, экстрасистолия и пароксизмальная тахикардия [4, 6, 8, 34]. По данным Л. А. Балыковой и соавт. (2002), у 90% больных с нарушениями сердечного ритма с помощью эхографии были выявлены МАРС (преимущественно ПМК) [2]. Однако не все МАРС сопровождаются нарушениями сердечного ритма и (или) могут являться их причиной. К аритмогенным МАРС относятся фиброзно-мышечные аномально расположенные хорды (АРХ) и АРТ, ПМК и пролапс трикуспидального клапана (ПТК), аневризма межпредсердной перегородки, увеличенный и/или пролабирующий евстахиев клапан.
Наличие проводящих кардиомиоцитов в фиброзно-мышечных АРХ и АРТ формирует дополнительные проводящие пути, чем объясняется происхождение импульса, опережающего внутрижелудочковое проведение и вызывающего раннее возбуждение прилежащих к нему сегментов с последующей их более ранней реполяризацией [12, 15, 19, 20, 28]. Имеется гистологическое подтверждение наличия проводящих клеток в АРТ с диагонально-базальной, срединно-поперечной и продольной локализацией и в АРХ, соединяющих базальные септальные отделы и боковую стенку левого желудочка [3, 10, 33]. M. Suwa и соавт. (1986) отметили возрастание частоты желудочковых экстрасистол с увеличением толщины хорды. По мнению E. Chesler и соавт. (1983), появление желудочковых экстрасистол связано с миксоматозно измененными хордами, вызывающими механическое раздражение стенки левого желудочка [27]. Факт аритмогенности АРХ и АРТ также подтверждается исчезновением у пациентов экстрасистолии в случае их самостоятельного разрыва или оперативного рассечения либо при физической нагрузке, когда уменьшается степень их натяжения [8, 10, 12]. Довольно распространенным нарушением сердечного ритма при АРХ и АРТ является и синдром раннего возбуждения желудочков [6, 12].
Аритмии при ПМК и ПТК, по данным разных авторов, встречаются от 15 до 90% случаев [11]. Среди причин аритмий рассматриваются вегетативные дисфункции, механическая стимуляция эндокарда, дефицит внутритканевого магния, психологический стресс и миксоматозная дегенерация створок клапанов [3, 10–12, 18, 27, 29, 37, 39]. Установлена прямая корреляционная зависимость между частотой, а также степенью тяжести нарушений ритма и глубиной ПМК [1]. Ряд авторов полагают, что причиной развития аритмий при ПМК и ПТК может являться турбулентный поток, возникающий в результате регургитации через клапанное кольцо во время систолы желудочков, особенно при ПТК, когда происходит механическое раздражение зоны синусового узла [3, 8, 23]. Возможным механизмом развития желудочковых экстрасистол при ПМК большинство исследователей считают избыточное натяжение папиллярных мышц вследствие их аномальной тракции при пролабировании створок [12, 14, 25, 38].
Развитие аритмий может провоцировать пролабирующий евстахиев клапан и аневризма межпредсердной перегородки: условия для возникновения аритмий возникают в результате их холмистых движений и рефлекторного раздражения ими пейсмекерных образований в правом предсердии [42].
Согласно исследованиям О. А. Дианова (1999), нарушения сердечного ритма встречались у детей с погранично узкой аортой, у которых в 32,4% случаев регистрировалась суправентрикулярная и в 10,8% — желудочковая экстрасистолии, свидетельствующие о декомпенсации адаптации, особенно в условиях физической нагрузки [4].
По данным Ю. М. Белозерова, дети с МАРС отличаются сниженными возможностями кардиогемодинамики и демонстрируют плохую переносимость физических нагрузок [3]. По данным Н. А. Мазура, установлена связь между ПМК и синдромом внезапной смерти у взрослых. Накоплено достаточно сведений о том, что дети с МАРС относятся к группе риска по развитию инфекционного эндокардита.
Таким образом, существующие результаты исследований о том, что МАРС в ряде случаев являются основой кардиоваскулярной патологии у детей. В то же время неоправданным было бы преувеличение их роли в функциональных нарушениях сердечно-сосудистой системы. Очевидно, в каждом конкретном случае значимость структурных аномалий сердца должна рассматриваться индивидуально.
Принципы терапии детей с МАРС еще до конца не сформулированы. Однако на сегодняшний день можно предложить следующую тактику ведения детей с МАРС:
- Комплексная оценка состояния здоровья, включающая различные виды исследования детей.
- Выбор терапии в зависимости от клинико-электрофизиологических и эхокардиографических изменений.
- Применение препаратов, направленных на нормализацию метаболизма соединительной ткани.
- Определение адекватной физической активности в зависимости от функционального состояния миокарда.
Общепризнанным является применение немедикаментозных методов лечения, включающих: - адекватную возрасту организацию труда и отдыха;
- соблюдение распорядка дня;
- рациональное, сбалансированное питание;
- психотерапию и аутотренинг;
- водо- и бальнеотерапию;
- массаж (ручной, подводный и др.);
- физиотерапию (электрофорез с MgSO4, электросон и др.);
- занятия физической культурой, ЛФК.
Вопрос о допуске к занятиям спортом решается индивидуально. При наличии ПМК необходимо учитывать семейный анамнез (случаи внезапной смерти у родственников), наличие жалоб на сердцебиения, кардиалгии; синкопальные состояния; изменения на ЭКГ (нарушения сердечного ритма, синдром укороченного и удлиненного QT) являются основанием для принятия решения о противопоказании спортивных тренировок. Это касается и наличия АРХ, АРТ с синдромом раннего возбуждения желудочков, которые, являясь аритмогенными МАРС, могут спровоцировать нарушения сердечного ритма у спортсменов в условиях физического и психоэмоционального напряжения.
Медикаментозное лечение включает применение:
- препаратов магния;
- кардиотрофической терапии (при нарушении процессов реполяризации в миокарде);
- антибактериальной терапии при обострении очагов инфекции, оперативных вмешательствах (профилактика инфекционного эндокардита);
- антиаритмических препаратов (по показаниям, при чистой групповой экстрасистолии с нарушением процессов реполяризации).
В настоящее время терапия препаратами магния при МАРС приближается к патогенетической. Это обусловлено тем, что магний входит в состав основного вещества соединительной ткани и необходим для правильного формирования волокон коллагена. В условиях магниевой недостаточности нарушается способность фибробластов продуцировать коллаген [29, 31]. Кроме того, магний оказывает мембраностабилизирующее действие, удерживает калий внутри клетки, препятствует симпатикотоническим влияниям, что делает возможным его применение для лечения нарушений сердечного ритма [40, 41].
В работах О. Б. Степуры (1999), О. Д. Остроумовой и соавт. (2004) имеются сведения о достоверном уменьшении степени ПМК, симптомов ВСД, количества желудочковых экстрасистол на фоне терапии препаратами магния [17, 18].
Целесообразным может быть признано назначение следующих препаратов:
Магнерота, содержащего соль магния и оротовую кислоту. Последняя не только усиливает реабсорбцию Mg в кишечнике, но и обладает самостоятельным метаболическим действием. Детям назначают по 500 мг магнерота (32,8 мг магния 3 раза в день в течение 1 нед, затем 250 мг 3 раза в день в течение последующих 5 нед. Принимается препарат за 1 ч до еды).
Магне В6. Выпускается в таблетках (48 мг магния или в растворе для приема внутрь (100 мг магния). Детям с массой тела более 10 кг (старше 1 года) — 5–10 мг/кг/сутки в 2–3 приема. Детям старше 12 лет — 3–4 табл. в сут, в 2–3 приема. Продолжительность курса 6–8 нед.
Калия оротата. Детям препарат назначают из расчета 10–20 мг/кг/сут в 2–3 приема за 1 ч до еды или через 4 ч после еды. Продолжительность курса — 1 мес.
Следует проводить повторные курсы терапии этими препаратами (3–4 раза в год).
Для улучшения клеточной энергетикии миокарда применяют препараты, обладающие комплексным влиянием на метаболические процессы в организме, а также являющиеся активными антиоксидантами и мембраностабилизаторами:
- L-карнитин (элькар — 20% раствор карнитина гидрохлорида). Дозы: 1–6 лет по 0,1 г/сут (14 капель) 3 раза в день; 6–12 лет — 0,2–0,3 г/сут (1/4 ч. л.) 3 раза в день. Курс — 1–1,5 мес.
- Коэнзим Q10 (убихинон) назначается детям старше 12 лет по 1 капсуле (500 мг) 1–2 раза в сут. К препаратам, содержащим убихинон, относится кудесан: по 1 капле на год жизни (до 12 лет), далее по 12 капель 1 раз в день. Продолжительность курса должна составлять не менее 1 мес.
- Цитохром С (цито-мак). Выпускается в ампулах (по 4 мл = 15 мг). Назначают внутримышечно по 4 мл, № 10. Проводится 2–4 курса в год.
Кроме указанных препаратов для улучшения метаболических процессов в соединительной ткани, миокарде и в организме в целом показано применение:
- никотинамида (витамин PP) — 20 мг/сут 1,5–2 мес;
- рибофлавина (витамин В2) — 10– 15 мг/сут 1,5–2 мес;
- тиамина (витамин В1) — 10 мг/сут и липоевой кислотой 100–500 мг/сут 1,5 мес;
- лимонтара (комплекс лимонной и янтарной кислоты) 5 мг/кг/сут 3–4 дня еженедельно в течение 2 мес;
- биотина — 2–5 мг/сутки — 1,5–2 мес.
Показаны повторные курсы лечения (до 3 раз в год).
При наличии ВСД проводится комплексная длительная терапия по восстановлению баланса между симпатическим и парасимпатическим отделами вегетативной нервной системы (дифференцированная фитотерапия, вегетотропные препараты, ноотропы, вазоактивные препараты — кавинтон, вазобрал, инстенон, циннаризин и др.).
Таким образом, все вышесказанное позволяет сделать вывод, что МАРС, являясь висцеральным проявлением дисплазии соединительной ткани, составляют морфологическую основу функциональных изменений сердечной деятельности и нейровегетативных расстройств. Выбор индивидуальной программы курсового лечения способствует улучшению обменных процессов в соединительной ткани и профилактирует возможные осложнения ДСТ у детей и подростков.
По вопросам литературы обращайтесь в редакцию.
Н. А. Коровина, доктор медицинских наук, профессор А. А. Тарасова, кандидат медицинских наук, доцент Т. М. Творогова, кандидат медицинских наук, доцент Л. П. Гаврюшова, кандидат медицинских наук, доцент М. С. Дзис РМАПО, Москва
Результаты
Большинство в обеих группах составляли мужчины, но в отличие от группы пациентов с нормальным размером ПЖ в группе с дилатацией ПЖ мужчины встречались чаще. У больных этой группы выявлена тенденция к более старшему возрасту (табл. 1).
Таблица 1. Сравнительная характеристика клинико-функциональных и лабораторных показателей больных ИБС без ИМ в зависимости от наличия дилатации ПЖ Примечание. Здесь и в табл. 2: данные представлены в виде среднего ± среднеквадратичное отклонение или числа больных (в %). САД — систолическое артериальное давление; ДАД — диастолическое артериальное давление; ФК — функциональный класс; NYHA — Нью-Йоркская ассоциация сердца; нд — статистически незначимые различия.
По частоте курения, употребления алкоголя, уровням САД и ДАД, частоте выявления артериальной гипертонии, сахарного диабета, гипофункции щитовидной железы и отягощенной по ИБС наследственности группы не различались. Средний ИМТ в обеих группах соответствовал ожирению, но у пациентов с дилатированным ПЖ он был статистически значимо выше. Больные с дилатацией ПЖ чаще демонстрировали более высокий (III) ФК ХСН по классификации Нью-Йоркской ассоциации сердца (NYHA), а также НРПС при реже выявляемых у них тяжелых (III—IV) ФК стенокардии напряжения. По основным лабораторным показателям и данным коронарографии межгрупповых различий не выявлено. При анализе параметров ЭхоКГ у пациентов с дилатированным ПЖ выявлены более высокие индексы линейных размеров сердца и массы миокарда ЛЖ при статистически значимо не различающемся индексе толщины межжелудочковой перегородки и тенденции к меньшему индексу толщины задней стенки Л.Ж. По индексу асинергии ЛЖ группы не различались, фракция выброса ЛЖ ниже в группе с увеличенным П.Ж. Дилатацию Л.Ж., снижение его сократительной способности, а также значимую митральную регургитацию и признаки атеросклеротического поражения аорты чаще выявляли у пациентов с дилатацией ПЖ (табл. 2).
Таблица 2. Сравнительная характеристика эхокардио-, электрокардио- и ангиографических показателей больных ИБС без ИМ в зависимости от наличия дилатации ПЖ Примечание. * — степень стеноза просвета КА >75%.
По результатам многофакторного анализа независимую связь с дилатацией ПЖ демонстрировали снижение сократительной способности миокарда, мужской пол, НРПС, значимая митральная регургитация, увеличение ФК ХСН и ИМТ, а также снижение ФК стенокардии напряжения (табл. 3).
Таблица 3. Параметры, независимо связанные с дилатацией ПЖ у больных ИБС без ИМ
Пандемия умудрилась отодвинуть в сторону немало важнейших проблем нашего здоровья. Даже вечные лидеры — сердечно-сосудистые болезни — воспринимаются без привычной актуальности. Но пандемии — хочется в это верить — рано или поздно заканчиваются. А болезни сердца и сосудов — наши вечные спутники? Сегодня о них беседуем с главным кардиологом четырех регионов России, генеральным директором Национального медицинского исследовательского центра кардиологии Минздрава России академиком РАН Сергеем Бойцовым.
Сергей Анатольевич! Вы руководите всемирно известным центром, который привычно именуют Чазовским. По той простой причине, что выдающийся кардиолог, главный кремлевский врач академик Евгений Чазов этот центр создал, долгие годы руководил им. Собрал в его стенах уникальный коллектив лучших представителей отечественной кардиологии. Вы считаете, что перепрофилирование центра такого уровня, как ваш, под ковид было оправдано?
Сергей Бойцов: На тот момент, думаю, да. Наш центр был одним из первых федеральных центров перепрофилированных под ковидный госпиталь. Была создана «красная зона», было задействовано более 300 коек.
А всего в центре 400 коек. Выходит, почти все было отдано вирусу?
Сергей Бойцов: Все койки, к которым подведен кислород.
А те, кого мучили сердечные боли? Кому срочно требовались операции на сердце, сосудах?..
Сергей Бойцов: Вас, возможно, удивит мой ответ. Но он соответствует действительности. И, кстати, касается не только России. Во всем мире в начале пандемии отмечалось заметное сокращение обращений людей за скорой помощью по поводу сердечно-сосудистых болезней. Причина? Она очевидна: у людей превыше всего стал страх заразиться. Страх вируса оказался сильнее сердечных болей.
А на самом деле?
Сергей Бойцов: На самом деле они не ушли. И если состояние было очень тяжелым, то люди обращались за помощью. И Москва имела возможность своевременно ее оказывать. Если можно воспользоваться трибуной «Российской газеты», хотел бы не просто сказать спасибо, но высказать восхищение работой московской скорой.
Сколько времени Чазовский был ковидным центром?
Сергей Бойцов: Два месяца. В самый пик первой волны. За это время помощь в нашем центре получили 759 человек.
Для мужчин критически опасная талия — 102 см. Для женщин — 88 см. Жир на животе — самый опасный для сердечно-сосудистой системы Вы настаиваете на точности таких цифр?
Сергей Бойцов: Настаиваю. В наше цифровое время иначе нельзя.
Заметьте, это вы сказали про цифровое время. Современные технологии, «цифра» прописались в Чазовском центре? Вопрос задаю не случайно. Иногда медиков, да не только их, обвиняют в старомодности, в недостаточном использовании новейших технологий в практике и так далее…
Сергей Бойцов: Медицина, врачевание без сохранения, уважения традиций немыслимы. Но и без движения вперед, без использования новейших технологий никак не обойтись. А у Чазовского центра есть традиция: как только где-то в мире появлялось новое, а тем более революционное, оно неизменно становилось реальной практикой нашего центра. Та же медицинская информационная система была создана у нас в начале двухтысячных годов. Все эндоваскулярные технологии, кардиохирургические технологии при нарушении сердечного ритма, реанимационные пособия — это все цифровые технологии, которые вкупе с мануальным мастерством.
Ваш центр федеральный. Кто из россиян имеет право получить в нем помощь по системе ОМС?
Сергей Бойцов: Больше половины наших пациентов не москвичи, а жители других регионов страны.
Сергей Анатольевич! Помимо руководства Чазовским центром, вы еще и главный кардиолог России по четырем федеральным округам. Остальными командует ваш коллега из Питера академик Евгений Шляхто. А если пациент не из подведомственного вам региона, но хочет получить помощь именно в вашем центре, как быть? Пациент имеет права выбора места лечения и доктора, у которого хочет лечиться?
Сергей Бойцов: Однозначно да! Да, да! Имеет право. И у него должна быть такая возможность. Более того, она у него есть.
Вы в этом уверены? Тогда почему даже ко мне нередко обращаются соискатели помощи именно с подобными просьбами?
Сергей Бойцов: Это может быть результатом незнания пациентом своих прав или неповоротливости местных органов здравоохранения.
Вот, скажем, я хочу, чтобы меня оперировал академик Ренат Сулейманович Акчурин? Живу, прописана в Москве. Что мне надо предпринять, чтобы попасть именно в Чазовский, именно на операционный стол к Ренату Сулеймановичу?
Сергей Бойцов: Надо в районной поликлинике получить направление на консультацию в наш центр. Правда, к нам обычно направляют самые тяжелые и сложные случаи. Так, наверное, и должно быть.
Не соглашусь с вами! Теоретически, вы, вероятно, правы. Но для пациента его заболевание самое сложное, самое тяжелое. И он вправе рассчитывать на самую лучшую помощь…
Сергей Бойцов: Но и я с вами не могу согласиться! Утверждаю: в последние годы в стране вырос уровень оказания кардиологической и кардиохирургической помощи. Это данность, которую не сбросить со счетов. Если не возражаете, назову некоторые адреса таких центров. Они есть в Питере, в Новосибирске, в Краснодаре, Томске, Красноярске, Нижнем Новгороде, Пензе, Астрахани, Екатеринбурге…
Не боитесь, что Чазовский утрачивает свою актуальность?
Сергей Бойцов: Напротив, это нас радует и заставляет держаться в тонусе. Например, раньше гибридная кардиохирургия была достоянием лишь некоторых клиник. Теперь она становится практикой. Сейчас она применяется в ряде центров при самых тяжелых и сложных случаях. В нашем центре мы проводим специальные образовательные курсы, на которых идет обучение и таким новейшим технологиям.
Что значит руководить таким учреждением? Сегодня Чазовский на достойном уровне?
Сергей Бойцов: Если честно: руководить очень непросто и очень ответственно. Помогает то, что до этого директорского кресла я прошел школу самого Евгения Ивановича — был в его заместителях пять лет.
Оптимальное давление, с которым можно нормально жить, — меньше 140 на 90. А лучше стремиться к давлению 130 на 80 и даже ниже Это срок. Тем более знаю, сколь щепетилен всегда был в кадровом выборе сам Евгений Иванович. Вероятно, вам помогло и то, что у вас за плечами ленинградская военно- медицинская академия, Пироговский медицинский центр и Национальный центр профилактической медицины. Кстати, и этот центр создал Евгений Иванович. Так что путь наверх — в нынешний центр, можно сказать, был предопределен. И все-таки . Сергей Анатольевич, как работать с коллективом, в котором почти сплошь звезды российской кардиологии и кардиохирургии?
Сергей Бойцов: Прежде всего, нужно ему соответствовать. И помогать. Чтобы коллеги имели возможность реализовать свои и научные, и клинические, и педагогические замыслы.
Удается? Если опять же честно: вас любят в коллективе или?..
Сергей Бойцов: О любви… Как-то не думал. Но конфликтов почти за четыре года работы с коллективом у меня, слава богу, нет. Зато уже есть общая история. В том числе и прохождение испытания ковидом.
Ключевой вопрос Евгений Иванович Чазов неизменно ассоциируется с так называемой кремлевской медициной. Кремлевские постулаты действительно очень эффективны, оправданны: профилактика, доступность помощи, высокий уровень ее оказания и так далее. Хотя, по злобе, иногда о ней говорили: полы паркетные, врачи анкетные. А по большому счету: все лучшие врачи имели место быть именно в кремлевской медицине. Хотя официально порой числились совсем в иных медучреждениях. Но сами принципы оказания помощи, думается, были наилучшими.
Сергей Бойцов: Абсолютно с вами согласен. Но вы не назвали одного, и, на мой взгляд, главного качества этой службы: индивидуальный подход к каждому пациенту. Верность вечному постулату: лечить надо не болезнь, а больного. И это необходимо в век цифровой медицины. Сейчас несколько меняются сами терминологии. Говорят о персонифицированном подходе на основе принципов доказательной медицины. А на поверку это то самое правило, которое, на мой взгляд, не устареет никогда: лечить не болезнь а больного.
Тем более когда это касается сердца, сосудов, когда, по утверждению вас, кардиологов, чуть ли не к 35-45 годам у большинства из нас начинаются всяческие сердечно-сосудистые проблемы. Во всем мире они первенствуют среди всех недугов. Так было и когда не было ковида. Так, судя по всему — во всяком случае в обозримом будущем — будет и после него.
Сергей Бойцов: Скорее всего, именно так. Население стареет. И это плюс. Но с возрастом прежде всего начинают страдать кровеносные сосуды. Заявляет о себе артериальная гипертония. И уж раз мы сегодня о цифрах, сошлюсь опять же на них. В возрасте от 25 до 65 лет гипертонией поражены 48% мужчин. Женщин чуть меньше. А у тех, кому за 65+, гипертония достигает 70-80-90%. Она основной, главный виновник инфарктов, инсультов, преждевременных летальных исходов.
Но почему-то та же гипертония не вызывает, например, у нас такого страха, как ковид. Знакомая дама весом в 140 килограммов никак не может отказать себе в удовольствии съесть очередной кусок торта. Сообщив при этом, что в последние недели у нее держится ее рабочее артериальное давление 160 на 100. И она нормально себя чувствует.
Сергей Бойцов: Позволите крохотный ликбез? В медицине вообще не существует понятия «рабочее артериальное давление». А 160 на 100 практически исключает возможность нормального самочувствования.
Уж раз ликбез и цифры, то назовите оптимальные, с которыми можно жить, не боясь инфаркта или инсульта.
Сергей Бойцов: Меньше 140 на 90. А лучше стремиться к давлению 130 на 80 и даже ниже.
Препараты советовать не станете. Нигде в мире нет оптимального средства против гипертонии. Скажем, прошел курс их приема и избавился от ее высоких цифр…
Сергей Бойцов: Не стану. Гипертония — это хроническое заболевание. Полностью избавить от него невозможно. Но можно, принимая назначенные специалистом именно вам препараты, держать болезнь под контролем, сохранять высокое качество жизни. Это не один и не два курса терапии. Это, огорчу, нередко на всю оставшуюся жизнь. Сами препараты меняются в зависимости от состояния, возраста, времени года. То есть, еще раз повторю: лечить и в наше цифровое время, время наступления искусственного интеллекта, надо не болезнь, а больного.
Думаю, не только сейчас, но и во все, в том числе и послековидные времена.
Кстати
Рецепт от академика
1. Добивайтесь плоского живота. Для этого можно смотреться в зеркало, а можно пользоваться сантиметровой лентой. Для мужчин критически опасная ширина талии — 102 см и больше. Для женщин — 88 см и больше. Жир на животе — самый опасный для сердечно-сосудистой системы.
2. Необходима физическая активность. Работающие мышцы — проверенное средство против гипертонии.
3. Не злоупотребляйте солью. Старайтесь недосаливать блюда, когда готовите. Постарайтесь убрать солонку со стола, чтобы не сыпать соль в готовые блюда.
4. Откажитесь от курения. В том числе и от электронных сигарет.
5. Меньше алкоголя. Его полезных доз нет.
Источник: https://rg.ru/
Обсуждение
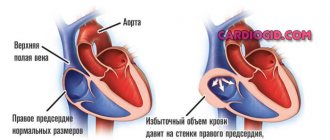
Известно, что дилатация желудочков после перенесенного ИМ более выражена у пациентов с большей площадью поражения миокарда ЛЖ [9]. Поэтому у больных ИБС можно ожидать выявления связи дилатации ПЖ с множественными коронарными стенозами или с бόльшим размером асинергии ЛЖ. ИМ ПЖ чаще развивается в результате поражения проксимального отдела недоминирующей правой КА [10, 11], поэтому дилатация ПЖ у наших пациентов могла быть связана с поражением этой локализации при левом типе коронарного кровообращения. Однако по типу коронарного кровообращения, распространенности или локализации поражений КА и индекса асинергии ЛЖ межгрупповых различий не выявлено. Отрицательная связь правожелудочковой дилатации с ФК стенокардии напряжения обусловливает необходимость дальнейшего изучения.
Увеличение размеров ПЖ у больных ИБС может служить признаком повышенного легочного сосудистого сопротивления и нагрузки на ПЖ, определяющейся состоянием левых отделов сердца [2]. Дисфункция Л.Ж., вызывающая посткапиллярную легочную гипертонию, — наиболее частая причина дилатации ПЖ [8]. В настоящем исследовании систолическая дисфункция ЛЖ наблюдалась у 25% больных с дилатированным ПЖ, и именно она по результатам многофакторного анализа явилась самым сильным предиктором увеличения ПЖ.
Риск дилатации ПЖ увеличивался также при НРПС, значимой митральной регургитации и с увеличением ФК ХСН — так же, как и у пациентов с ИМ [3].
Из факторов, связанных с дилатацией ПЖ и не имеющих отношения к состоянию ЛЖ, оказались мужской пол и увеличение ИМТ (такие же связи выявлены и у больных с ИМ [3]). Дело в том, что у больных с ожирением вследствие гиповентиляции и гиперкапнии часто развивается синдром обструктивного апноэ во сне, сопровождающийся развитием легочной гипертонии и, как следствие, дилатацией ПЖ [12]. Возможно, именно этот фактор объясняет связь дилатации ПЖ и ожирения.
Ограничением данного исследования явилось то, что анализу подвергнут единственный параметр ПЖ — его поперечный размер в парастернальной позиции. Это объясняется тем, что набор данных для Регистра начат в 1998 г., когда не у всех пациентов определяли другие показатели, характеризующие структуру и функцию П.Ж. Смысл нашего исследования состоит в том, чтобы на большом количестве материала изучить общие закономерности течения ИБС, в частности факторы, связанные с дилатацией ПЖ у конкретного контингента. Включение же в анализ только пациентов с полным набором характеристик ПЖ существенно уменьшило бы выборку и не позволило получить наиболее достоверный результат. Таким образом, ограничения исследования обусловлены его ретроспективным характером. Поскольку П.Ж. представляет собой камеру, крайне чувствительную к изменениям посленагрузки, и оценка размеров ПЖ является неотъемлемой частью характеристики его функции [13], считаем возможным судить о состоянии ПЖ посредством оценки одного его линейного размера.
Диастолическая дисфункция левого желудочка
Врач ультразвуковой диагностики Палий К.А.
Под диастолической дисфункцией понимают неспособность левого желудочка наполняться и поддерживать ударный объём без компенсаторного увеличения предсердного давления наполнения.
В значительной степени она определяется способностью миокарда к расслаблению и податливостью (жесткостью) стенки. Нарушение диастолической функции левого желудочка может наблюдаться как в комбинации со снижением систолической функции левого желудочка, так и изолированно (например, при заболеваниях, сопровождающихся гипертрофией левого желудочка). Усиленный фиброз миокарда, развивающийся при старении, также может причиной значительной диастолической дисфункцией.
Для понимания подходов к оценке диастолического наполнения левого желудочка требуется знание четырех фаз диастолы.
- Фаза изоволюмического расслабления. Диастола начинается с началом расслабления левого желудочка, что знаменуется закрытием аортального клапана. В начальном периоде расслабления давление в левом желудочке быстро снижается, однако до тех пор, пока оно не станет ниже давления в левом предсердии, митральный клапан остается закрытым. Таким образом, в эту фазу диастолы аортальный и митральный клапаны остаются закрытыми, поэтому объём полости левого желудочка не изменяется.
- Фаза быстрого раннего наполнения. Следующий период диастолы начинается после того, как давление в левом желудочке падает ниже давления в левом предсердии, что позволяет митральному клапану открыться. При этом кровь начинает пассивно (т. е. согласно градиенту давления) поступать из левого предсердия в левый желудочек. Обычно в эту фазу диастолы происходит основное наполнение левого желудочка (если подразумевать под этим объём поступающей крови и скорость трансмитрального потока).
- Фаза медленного наполнения (диастаз). В эту фазу градиент давления между левым предсердием и левым желудочком минимален, поэтому до окончательного его исчезновения происходит медленное пассивное наполнение левого желудочка.
- Фаза позднего наполнения. В эту заключительную фазу диастолы происходит сокращение левого предсердия, благодаря чему дополнительный объём крови активно «вталкивается» в левый желудочек через отверстие митрального клапана. В норме этот период в левый желудочек поступает 20 – 30% от всего диастолического объёма наполнения.
Вышеописанные фазы диастолы могут быть легко прослежены с помощью импульсно – волновой допплерографии, визуализирующей изменения скорости трансмитрального потока крови.
Типичная кривая скорости трансмитрального потока имеет два пика: первый из них (пик Е) соответствует фазе быстрого раннего наполнения желудочков, тогда как второй относительно низкоскоростной пик (А) имеет более низкую амплитуду и совпадает по времени с сокращением предсердия. Для оценки диастолической функции левого желудочка предложено использовать большое число характеристик пиков Е и А, однако на практике рутинно используются лишь некоторые из них: максимальная скорость пика Е, максимальная скорость пика А, соотношение максимальных скоростей Е/А и время замедления пика Е.
По мере нарушения диастолической функции левого желудочка конечное диастолическое давление в его полости начинает расти, что, в свою очередь, вызывает рост давления в левом предсердии. В результате характер потока крови между левым предсердием и левым желудочком изменяется, что может быть зафиксировано с помощью импульсно –волновой допплерографии входящего трансмитрального потока.
Известно 4 основных типа диастолического наполнения левого желудочка:
- Нормальный. Объём и скорость раннего наполнения преобладает над таковыми во время систолы предсердия (Е>А).
- Нарушенное расслабление (Первый тип нарушения диастолической дисфункции). Нарушение расслабления левого желудочка приводит к затруднению оттока крови из левого предсердия. Поэтому объём и скорость раннего пассивного наполнения уменьшаются, и максимальная скорость пика Е снижается. При этом наполнение левого желудочка закономерно становится все более зависимым от сокращения предсердия в конце диастолы, и на кривой скорости трансмитрального патока начинает доминировать пик А (Е<�А).
Нарушение диастолической функции желудочка по первому типу может быть вариантом нормы у людей пожилого возраста, встречается у лиц с артериальной гипертензией, стенокардией, инфарктом миокарда, миокардитом.
- Псевдонормальный тип наполнения (Второй тип). Более тяжелая дисфункция левого желудочка приводит к еще более значительному повышению давления в левом предсердии, что сопровождается увеличением скорости раннего диастолического наполнения левого желудочка. Поэтому на допплеровской кривой снова преобладает пик Е (Е>А), как и при нормальном наполнении.
- Рестриктивный тип наполнения (Третий тип). В особо тяжелых случаях давление в левом предсердии может оказаться настолько высоким, что наполнение левого желудочка почти полностью происходит в раннюю фазу, а во время других фаз диастола практически отсутствует. В связи с тем, что в такой ситуации давление в левом желудочке по мере его заполнения нарастает гораздо быстрее, трансмитральный кровоток быстро прекращается. Максимальная скорость пика Е намного превышает максимальную скорость пика А (Е>>А). Такой тип трансмитрального потока можно наблюдать при рестриктивной кардиомиопатии (при которой систолическая функция левого желудочка оказывается относительно высокой) или одновременно с тяжелой систолической дисфункцией левого желудочка, обусловленной иными причинами.
Факторы, влияющие на изменение трансмитрального кровотока, можно разделить на физиологические и патологические. В свою очередь патологические подразделяются на внесердечные и сердечные.
Среди физиологических причин выделяются такие как возраст, частота сердечных сокращений, положение пациента, дыхание, преднагрузка (например, изменение профиля трансмитрального кровотока при нагрузочных пробах).
Внесердечные факторы, влияющие на трансмитральный кровоток: ожирение, диабет, почечная недостаточность, синдром ночного апноэ.
Сердечные причины: артериальная гипертензия (АГ), ишемическая болезнь сердца (ИБС), кардиомиопатии, хроническая сердечная недостаточность (ХСН), пороки сердца, миокардиты, заболевания перикарда и др.
Таким образом, эхокардиография является единственным доступным неинвазивным методом оценки диастолической функции левого желудочка, которая имеет важное клиническое значение.
Диастолическая дисфункция рассматривается как дебют в нарушении функции желудочков при различных заболеваниях сердца.
Степень диастолической дисфункции может указывать на тяжесть заболевания у больных с одинаковой степенью систолической дисфункции.
Выраженность диастолической дисфункции может выступать в качестве объективного маркера эффективности проводимого лечения или течения заболевания.
Райдинг Э. Эхокардиография. Практическое руководство/ Элисдэйр Райдинг; пер. с англ. – 4 –е изд. – М.: МЕДпресс-информ, 2021. – 280с.
Рыбакова М. К. Практическое руководство по ультразвуковой диагностике. Эхокардиография / М. К. Рыбакова и др. – М.: Издательский дом Видар-М. 2008. – 512 с.