Распространенным заболеванием иммунного генеза, проявляющимся как воспаление стенок капилляров кожи и внутренних органов, является геморрагический васкулит. Это асептическая патология, для которой характерно активное образование иммунных комплексов и поражение стенки микрососудов с возрастанием их проницаемости. Болезнь носит системный характер и поражает людей в любом возрасте, однако наибольшее число больных приходится на детей и подростков в возрасте от 4 до 12 лет. Мальчики заболевают в 2-2,5 раза чаще, чем девочки.
Общие сведения
Геморрагический васкулит у взрослых и детей (синонимы — болезнь Шенлейна-Геноха, аллергическая пурпура, капилляротоксикоз, геморрагическая пурпура Геноха) относится к системным заболеваниям с поражением преимущественно микроциркуляторного русла кожи, ЖКТ, суставов, почек. К наиболее поражаемой части сосудистого русла относятся сосуды мелкого калибра — посткапиллярные венулы, капилляры и артериолы с откладыванием иммунных комплексов. Код геморрагического васкулита по МКБ-10 — D69.0. В 2012 г номенклатура васкулитов была пересмотрена и пурпура Шенлейна — Геноха получила наименование IgA-васкулит, то есть, васкулит с отложением в стенке сосудов IgA-доминантных иммунных комплексов, поражающий мелкие сосуды.
Заболевание встречается во всех возрастных группах у взрослых лиц, но пик заболеваемости приходится на детский возраст (3-8 и 7-11 лет), в среднем составляя 13-18 случаев/100 тыс. населения. Дети до 3 лет болеют редко, что очевидно связано с низкой иммунологической реактивностью и еще не состоявшейся сенсибилизацией их организма. Более высокая заболеваемость детей школьного возраста обусловлена повышением уровня сенсибилизации в этом возрастном периоде и интенсивностью протекания аллергических реакций. По мере взросления заболеваемость снижается, а после 60 лет встречается крайне редко. В структуре заболеваемости преобладает мужской пол (2:1). В зимний и весенний периоды заболеваемость выше, что объясняется снижение реактивности организма в этот период, повышенной заболеваемостью ОРВИ и интенсивными контактами в детских организованных коллективах.
Спецификой заболевания является многообразие клинических проявлений (высыпания на коже, боли в животе, суставной синдром, поражение почек и др.), что зачастую в дебюте заболевания приводит к обращению к врачам различной специализации (участковый педиатр, дерматолог, нефролог, хирург, невролог), несвоевременной постановке диагноза и к отсрочке адекватного лечения, способствуя тем самым развитию осложнений и ухудшению прогноза.
О развитии заболевания
Геморрагическим васкулитом или болезнью Шенелейн-Геноха называют заболевание, при котором происходит аутоиммунное поражение мелких артерий — они становятся хрупкими, повышается их проницаемость, что вызывает нарушение микроциркуляции, микротромбозы, множественные мелкие кровоизлияния (геморрагии) как в коже (геморрагические высыпания на коже и слизистых), так и во внутренних органах (желудочно-кишечном тракте, почках, суставах).
Чаще заболевание развивается в детском возрасте (6-7 лет), однако может поражать и взрослых. Мальчики болеют в 1,5 раза чаще, чем девочки.
Патогенез
В основе механизма развития геморрагического васкулита (ГВ) лежит генерализованное иммунокомплексное некротизирующее поражение кровеносных сосудов микроциркуляторного русла кожи и внутренних органов с формированием/отложением в сосудистой стенке гранулярных IgA-депозитов (комплексы антиген-антитело) и активацией системы комплемента. Как следствие образуется белковый мембраноатакующий комплекс, который лежит в основе осмотического лизис эндотелиальных клеток.
Также, при активации системы комплемента активно высвобождаются хемотаксические факторы. воздействующие на полиморфноядерные лейкоциты, которые в свою очередь выделяют лизосомальные ферменты, усугубляющие повреждение стенки сосудов. В результате повреждения структуры эндотелия сосудов происходит обнажение коллагеновых волокон, что способствует адгезии тромбоцитов к поверхности эндотелия и запуску механизма свертывания крови. В дальнейшем в сосудах образуются фибриновые депозиты, ухудшается реология крови, усиливается агрегация эритроцитов, тромбоцитов, развивается внутрисосудистое диссеминированное свертывание крови.
На фоне повышения проницаемости сосудов и развития тромбозов с последующим истощением антикоагулянтного (антитромбина-III) звена и тромбоцитопении потребления, происходят разрывы кровеносных сосудов микроциркуляторного русла кожи и внутренних органов, которые приводят к развитию клинической симптоматики геморрагического синдрома. Патогенез геморрагического васкулита схематически представлен на рисунке ниже.
Патогенез геморрагического васкулита
Механизм поражения сосудов
Главным фактором поражения при геморрагическом васкулите являются особые комплексы, образованные из иммунных клеток. Их называют анафилотоксинами за разрушающие способности. В нормальных условиях они распадаются. У больного человека комплексы накапливаются и становятся антигенами.
Отложение на внутренней стенке сосудов с изменением проницаемости становится причиной нарушения циркуляции крови:
- активируются тромбоциты;
- снижается содержание в плазме специфического антитромбина;
- блокируется процесс фибринолиза.
В результате образуется масса микротромбов в мелких сосудах на фоне аллергического воспаления и сниженной свертываемости крови.
Классификация
Единая общепринятая классификация ГВ отсутствует. Наиболее часто используется клиническая классификация заболевания, в основу которой положен тот или иной клинический синдром. Соответственно выделяют кожную, суставную, почечную, абдоминальную и смешанную формы.
По степени тяжести выделяют:
- легкую: высыпания необильные общее состояние удовлетворительное, возможны артралгии;
- среднетяжелую: обильные высыпания, общее состояние средней тяжести, артрит, артралгии, микрогематурия, периодические боли в животе, незначительная протеинурия;
- тяжелую: высыпания обильные сливные, тяжелое общее состояние, ангионевротические отеки, макрогематурия, упорные боли в животе, нефротический синдром, желудочно-кишечное кровотечение, острая почечная недостаточность.
По характеру течения: острую форму (1-2 мес.), затяжную (до 6 месяцев), хроническую с частыми рецидивами.
Клиническая классификация
Клиницисты различают следующие формы заболевания:
- простую или кожную — весь процесс ограничен кожными проявлениями;
- кожно-суставную — кроме характерных кожных высыпаний имеются признаки воспаления суставов;
- кожно-абдоминальную — на фоне кожных изменений проявляются симптомы нарушения функции желудка и кишечника;
- почечную — встречается редко, сопровождается поражением почечных сосудов с нарушениями фильтрации и выделения мочи;
- смешанную (комбинированную) — имеется меняющаяся симптоматика разных форм.
По типу течения болезни выделяют:
- молниеносную форму — отличается бурным течением, длится несколько дней, возникает у детей до 5 лет;
- острую — болезнь имеет внезапное начало и длится до 30 дней;
- подострую — длится до трех месяцев;
- затяжную — клинические проявления растягиваются на полгода;
- рецидивирующую — отличается повторением симптомов не менее четырех раз в ближайшие несколько лет;
- хроническую — клиническая картина заболевания продолжается несколько лет с периодическими обострениями.
Причины геморрагического васкулита
Причины геморрагического васкулита у взрослых до настоящего времени окончательно не выяснены, однако, в большинстве случаев, ГВ имеет инфекционно-аллергическую природу. Среди ведущих факторов, способствующих развитию заболевания, выделяют:
- Инфекционный фактор. Статистические данные свидетельствуют, что в 60-80% случаев ГВ предшествует инфекция верхних дыхательных путей. При этом, спектр инфекционных агентов достаточно широкий: иерсинии, стрептококки, микоплазмы, легионеллы, вирусы гепатита, респираторно-синцитиальный вирус, аденовирусы, Эпштейна-Барра, цитомегаловирус и другие.
- Наличие очагов хронической инфекции (тонзиллит, кариес, аденоидит, синусит и др.).
- Прием лекарственных веществ (сульфаниламидных препаратов, пенициллина, ампициллина, эритромицина, антиаритмических и других лекарственных препаратов).
- Прием потенциально аллергенных продуктов (шоколада, яиц, цитрусовых, молочных продуктов, рыбы, клубники, земляники и др.).
- Вакцинация/введение сыворотки.
- Укусы насекомых.
- Избыточная инсоляция/переохлаждение.
Также имеются данные о генетической предрасположенности к ГВ, которая обусловлена дефицитом комплемента С7, а также наличием антигенов А1, А2, А10, С3HLA Bw35, B8. Таким образом, в условиях сенсибилизации организма любой этиологически значимый фактор из перечисленных выше может иметь решающее значение в развитии геморрагического васкулита. Однако в значительном числе случаев причины капилляротоксикоза выяснить не представляется возможным.
Лечебный режим и особенности питания
Лечение ребенка с геморрагическим васкулитом необходимо начинать в условиях стационара. Обычно предлагается трехнедельный постельный режим с последующим расширением.
В комплексную терапию обязательно входит строгая диета. Из питания исключаются:
- кофе, какао, продукты, их содержащие (все виды шоколада);
- плоды цитрусовых деревьев (апельсины, лимоны, мандарины, грейпфруты);
- свежие ягоды;
- орехи;
- конфеты и сладости;
- сдобное тесто;
- яйца;
- консервированные продукты.
Мясные и рыбные блюда готовят только в вареном виде. Не допускаются острые и соленые приправы, маринованные овощи.
При подозрении на абдоминальный синдром назначается щадящая полужидкая диета, как при язвенной болезни (стол №1). Если выявлено поражение почек, то применяется диетический стол №7.
При раннем нарушении постельного режима возможно повторение высыпаний (ортостатическая пурпура)
Симптомы геморрагического васкулита
Клинические симптомы болезни Шенлейна-Геноха представлены четырьмя типичными клиническими синдромами: кожным, суставным, абдоминальным и почечным. Количество органных проявлений заболевания варьирует чаще всего в пределах от 1 до 2 от всех классических клинических синдромов, которые могут развиваться в различных комбинациях и в любой последовательности на протяжении всего периода заболевания. В редких случаях, могут встречаться и поражение других органов: легких, центральной нервной системы, сердца.
Началу ГВ часто предшествует продромальный период продолжительностью от 4 до 12 дней. В большинстве за 1-4 недели пациент переносит заболевание, чаще — ангину, ОРВИ, обострение хронического заболевания или имеет место в анамнезе аллергическое воздействие (прием медикаментов, прививки, обострение аллергического заболевания). Клинические симптомы этого периода не специфические и зачастую проявляются общим недомоганием, повышением температуры, головной болью, снижением аппетита.
Начало ГВ может быть развиваться исподволь, когда первые симптомы пурпуры возникают постепенно на фоне хорошего самочувствия больного и полного здоровья и общее состояние больных существенно не нарушает. Такой вариант начала заболевания характерен для изолированного поражения кожи. Однако в ряде случаев заболевание начинается остро.
Геморрагическая пурпура может начаться с любого синдрома, но чаще дебют болезни проявляется кожным геморрагическим синдромом, к которому постепенно присоединяются поражения других систем и органов.
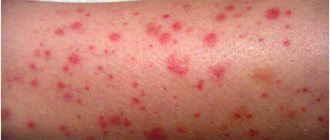
Кожный синдром (форма). Поражение кожи отмечается у всех больных ГВ и является обязательным и важнейшим критерием диагностики. Типичная локализация высыпаний на коже: нижние конечности — преимущественно голени и стопы. Реже сыпь распространяется на бедра, туловище, ягодицы, верхние конечности и крайне редко на лицо. Геморрагическая сыпь в большинстве случаев представлена пурпурой, петехиями или полиморфной сыпью, реже — уртикарными, эритематозно-макулярными элементами или буллезно-некротической формой. Ниже на фото геморрагического васкулита у взрослых представлены различные формы кожного синдрома.
Формы кожного синдрома ГВ: а) геморрагическая, б) уртикарная; в) папуло-язвенная; г) некротически-язвенная; д) полиморфная
Кожный геморрагический синдром имеет ряд специфических особенностей. Сыпь — симметрична, имеет мелкопятнистый/петехиальный характер, при этом размеры элементов сыпи составляют 2-5 мм, выступает над поверхностью кожи, не исчезает при надавливании, склонна к рецидивированию и слиянию, имеет выраженную пестроту элементов сыпи за счет соседства вновь образованных со старыми, которые находятся на различных стадиях обратного развития, локализуется преимущественную на разгибательных поверхностях конечностей вокруг суставов. Достаточно часто дебют заболевания сопровождается различными вариантами аллергической сыпи — крапивницей (аллергический васкулит).
В ранний период ГВ элементы сыпи имеют красноватый цвет, однако в процессе эволюции быстро приобретают характерный синюшно-багровый цвет, затем бледнеют и в течение 3-5 дней, по мере обратного развития, приобретают желтовато-коричневый оттенок. В тяжелых случаях при высокой активности патологического процесса часть кожных элементов подвергается некрозу, что обусловлено микротромбозами и ишемией ткани. Для кожного синдрома ГВ характерно волнообразное течение, чаще отмечается 2-5 эпизодов. При этом, вновь появляющиеся высыпания могут быть вызваны погрешностями в питании, приемом лекарственных препаратов, нарушением постельного режима. В ряде случаев сыпь сопровождается кожным зудом, а у 30-35% пациентов наблюдается гемосидероз (остаточная длительная пигментация), сопровождаемая шелушением.
Частой формой проявления кожного синдрома могут быть ангионевротические отеки, локализирующиеся на кистях, стопах лице. У мальчиков встречается отек мошонки. Ткани в местах поражения имеют синюшную окраску, пастозны.
Суставная форма (синдром). Вовлечение в патологический процесс суставов по частоте встречаемости является вторым после кожного синдрома. Достаточно часто встречается вместе с кожным синдромом или проявляется через несколько часов/дней после него (кожно-суставная форма). Большие затруднения в постановке диагноза ГВ представляют случаи, при которых суставной синдром появляется первично, протекает по типу мигрирующих полиартралгий/артритов и предшествует кожным проявлениям. В основе его развития — нарушение проницаемости сосудов, что способствует развитию отеков кожи/подкожно-жировой клетчатки в области средних/крупных суставов, преимущественно лучезапястных и голеностопных, реже наблюдаются кровоизлияния. Мелкие суставы кисти, стопы в патологический процесс практически не вовлекаются.
Клинические изменения в суставах проявляются локальной гиперемией, увеличением объема, болевым синдромом и болезненностью при пальпации, ограничением движений, повышением местной температуры. Реже, развиваются болевые контрактуры. Клиническая симптоматика с развивается на фоне повышения температуры тела до фебрильных цифр и сохраняется на протяжении 2-5 дней, после чего бесследно исчезает, не оставляя каких-либо деформаций. Часто суставной синдром протекает на фоне ангионевротического отека.
Абдоминальный синдром. Встречается у 50-60% пациентов и у трети из них предшествует кожному синдрому, что существенно затрудняет диагностику и является частой причиной оперативного вмешательства. Основной клинический признак – сильные, возникающие внезапно схваткообразные боли в животе, без выраженной локализации. Характер болей аналогичен кишечным коликам, чаще в области пупка, реже – в эпигастральной/правой подвздошной области, часто имитируя характерную картину язвы желудка, аппендицита, панкреатита и даже острой кишечной непроходимости. Боли зачастую чрезвычайно интенсивные, из-за чего больные занимают вынужденное положение в постели, мечутся и кричат. Болевой синдром вызывается многочисленными кровоизлияниями в стенку кишечника, геморрагиями в брыжейку, геморрагическим пропитыванием слизистой оболочки и кишечной стенки, что может привести к образованию участков некроза и кровотечениям. На пике боли возможны ложные позывы с частым стулом, рвота с примесью крови и появление в кале свежей крови.
При объективном обследовании — болезненность при пальпации живота, вздутие, однако, признаки раздражения брюшины как правило, отсутствуют. Продолжительность абдоминального синдрома варьирует от нескольких приступов на протяжении 2-3 дней до 8-10 «волн» в течении нескольких месяцев. Синдром непостоянен, а симптоматика нестойкая. Часто рецидив болевого синдрома в животе сочетается с очередной волной кожных проявлений.
На фоне болей в животе у пациентов может отмечаться бледность кожи, осунувшееся лицо, сухой язык, запавшие глаза, лихорадка. При обильных кровотечениях высокий риск развития острой постгеморрагической анемии и коллапса. Грозными осложнениями могут быть непроходимость кишечника, обусловленная закрытием его просвета гематомой, перфорация кишечника, перитонит. Развитие абдоминального синдрома значительно обостряет процесс и усугубляет его течение, требуя проведения интенсивной терапии.
Почечный синдром. Развивается ориентировочно у 30-50% больных. Этот синдром ГВ всегда развивается только после появления геморрагической сыпи, однако присоединяться к симптомокомплексу может в разные временные периоды болезни. Наиболее часто почечный синдром развивается на 1-2 месяцах заболевания. Существует 2 клинических варианта поражения почек:
- Транзиторный мочевой синдром в виде микро/макрогематурии или гематурии с умеренной протеинурией в сочетании с другими проявлениями болезни и с волнообразным течением.
- Нефрит Шенлейна – Геноха: протекает чаще с гематурической формой, реже с формой прогрессирующего гломерулонефрита и переходом в 25-50% случаев в хронический гломерулонефрит, что резко ухудшает прогноз в связи с наличием артериальной гипертензии/нефротического синдрома и повышает риск развития хронической почечной недостаточности. Поэтому необходим тщательный контроль на всем протяжении заболевания за составом мочи и функцией почек.
Выраженность клинических проявлений во многом зависит от активности патологического процесса, в соответствии с чем выделяют несколько степеней тяжести течения ГВ:
- Легкая степень: кожные высыпания необильные, общее состояние удовлетворительное, температура тела субфебрильная/нормальная, признаки поражения органов/систем отсутствуют, СОЭ —до 20 мм/час.
- Средняя степень тяжести: кожный синдром четко выражен, общее состояние средней тяжести, интоксикационный (слабость, головная боль, миалгии) и суставной синдромы выражены, лихорадка (гипертермия свыше 38°С), абдоминальный/почечный синдромы выражены умеренно. В крови – повышение СОЭ до 40 мм/час, повышение эозинофилов, лейкоцитов, нейтрофилов, диспротеинемия, гипоальбуминемия.
- Тяжелая степень: общее состояние тяжелое, симптомы интоксикации сильно выражены (слабость, высокая температура, миалгии. головная боль). Выражены практически все основные синдромы — кожный, суставной, почечный, абдоминальный (боли в животе приступообразные, рвота с примесью крови), может быть поражение периферической нервной системы и ЦНС. В крови анемия, выраженный лейкоцитоз, нейтрофилез, СОЭ более 40 мм/час.
Пурпура Шенлейна-Геноха может протекать и с вовлечением в патологический процесс других систем (сердечно-сосудистой, ЖКТ, ЦНС) и органов (печень, легкие), однако такие варианты заболевания встречается значительно реже.
Общие и кожные симптомы
Симптомы геморрагического васкулита обычно проявляются внезапно без продромальной стадии. Нарастание клиники происходит за несколько недель. В большинстве случаев (особенно у взрослых) поднимается высокая температура или поддерживается субфебрилитет. Пациенты чувствуют недомогание, слабость, головную боль. Это начальные признаки интоксикации. Диагноз пока неясен, поскольку так протекают многие заболевания.
Более типичным признаком является разнообразная сыпь на теле. Она может появиться на тыльной стороне стоп, ягодицах, голенях. Реже на животе, руках, спине. Обычно носит симметричный характер.
Для геморрагического васкулита кожные проявления на лице, шее, ладонях и подошве стоп нехарактерны. Этот признак учитывается в дифференциальной диагностике.
По описанию элементы сыпи различны:
- ярко-красные мелкие волдыри;
- папулы, бледнеющие при надавливании;
- возможно расположение красных папул на слизистой рта и глотки;
- узелки пурпурного цвета;
- небольшие синяки.
Диаметр мелких элементов сыпи доходит до 1 см. Они держатся до четырех дней, затем бледнеют и исчезают. Следующую волну кожных проявлений следует ожидать спустя 7–10 дней.
Начальные проявления чаще всего выглядят в виде мелкой петехиальной сыпи, локализуются на голенях и верхней части стоп.
Постепенно высыпания доходят до бедер и ягодиц
Значительно реже в процесс вовлекаются руки, спина и живот. Одновременно пациенты ощущают сильный зуд в зоне высыпаний, на поверхности головы, покрытой волосами, вокруг глаз.
При осмотре отмечается отечность губ, век, промежности. Зона высыпаний болезненна при касании. После исчезновения пятен остаются пигментные пятнышки, во время рецидива они дают шелушение.
Анализы и диагностика
Диагноз ГВ ставится на выявлении специфических клинических синдромов, прежде всего, наличие в момент осмотра/в анамнезе кожных геморрагических двусторонних высыпаний и установлении связи начала ГВ с инфекционными заболеваниями, аллергическим анамнезом, изменением рациона питания. Специфических лабораторных тесты отсутствуют. Лабораторные исследования:
- ОАК — тромбоцитоз и неспецифические изменения, общие для любого воспалительного процесса, ускоренная СОЭ, лейкоцитоз.
- ОАМ —гематурия/протеинурия.
- Биохимический анализ крови – кровь на СРБ, печеночные пробы, креатинин, мочевина.
- Коагулограмма – отмечается гиперкоагуляция, сопровождаемая снижение активности антитромбина III и плазмина, снижение хлоридов.
- Иммунограмма — увеличение в сыворотке крови концентрации IgA.
- Анализ кала на скрытую кровь (при желудочно — кишечном кровотечении положительный).
В подтверждении клинического диагноза ведущую роль играет биопсия кожи проведением иммуногистохимического исследования, позволяющего выявить фиксацию IgA-содержащих иммунных комплексов в сосудистой стенке. При необходимости назначаются УЗИ почек и органов брюшной полости, ЭКГ.
Дифференциальная диагностика необходима с васкулитами при аутоиммунных заболеваниях (ревматоидном артрите, болезни Крона, системной красной волчанке, язвенном колите), васкулитами инфекционной этиологии инфекциях (гепатит В и С, инфекционный подострый эндокардит, туберкулез), при лекарственной аллергии и злокачественных новообразованиях.
Как протекает болезнь в зависимости от степени активности?
Для выбора правильной терапии геморрагического васкулита врачу нужно знать степень активности воспалительных явлений в сосудах. По клинике и простейшим лабораторным тестам принято выделять 3 степени:
- Степень I — состояние пациента удовлетворительное, температура не повышена или немного выше 37, имеются умеренные нераспространенные кожные высыпания, в крови СОЭ не выше 20 мм/час, других проявлений нет.
- Степень II — состояние пациента среднетяжелое, кожные проявления интенсивные, температура тела свыше 38 градусов, имеются признаки интоксикации (мышечные и головные боли, слабость), присоединяются яркие признаки суставного синдрома, абдоминальные и почечные симптомы выражены умеренно. В анализе крови: лейкоцитоз с эозинофилией и нейтрофилезом, СОЭ растет до 40 мм/час, нарушается соотношение белковых фракций в сторону снижения альбуминов.
- Степень III — состояние пациента объективно оценивается как тяжелое, держится постоянная высокая температура, интенсивные симптомы интоксикации. Больной страдает от одновременного проявления кожного, суставного, почечного и абдоминального синдромов. Возможно поражение головного мозга. В анализе крови: высокий лейкоцитоз за счет нейтрофилов, СОЭ превышает 40 мм/час, возможно снижение эритроцитов, гемоглобина и тромбоцитов (присоединение анемического синдрома).
Чаще всего поражаются голеностопные и коленные суставы, редко — локти и лучезапястные
Диета
Гипоаллергенная диета
- Эффективность: лечебный эффект через 21-40 дней
- Сроки: постоянно
- Стоимость продуктов: 1300-1400 руб. в неделю
Диета Стол №1
- Эффективность: лечебный эффект через 3 недели
- Сроки: 2 месяца и более
- Стоимость продуктов: 1500 — 1600 руб. в неделю
Диета 7 стол
- Эффективность: лечебный эффект через неделю
- Сроки: 1 месяц и более
- Стоимость продуктов: 1200-1300 рублей в неделю
Назначается гипоаллергенная диета, предусматривающая исключение из рациона питания облигатных аллергенов: молоко, рыба, цитрусовые, шоколад, какао, овощи/фрукты оранжевого и красного цвета, а также, экстрактивные вещества. При абдоминальном синдроме показан модифицированный Стол №1 по Певзнеру до полного его купирования. При нефрите — диетический Стол №7 с постепенным переходом на гипохлоридную диету.
Как проводится лечение?
Лечение геморрагического васкулита начинают с рекомендаций врача по режиму и диете.
При обострении необходим строгий постельный режим. Желательна госпитализация больного в стационар, поскольку необходима коррекция и подбор медикаментозных средств. Часто они вводятся капельно и внутримышечно.
Вне обострений пациентам не следует находиться на солнце, ограничена физическая нагрузка.
Диета при геморрагическом васкулите должна исключать продукты, вызывающие аллергию и повышающие свертываемость крови.
Не рекомендуется использовать в питании:
- кофе и какао;
- конфеты;
- плоды цитрусовых;
- яйца;
- острые приправы, майонез;
- красные разновидности ягод;
- жареные и копченые мясные, рыбные блюда.
Шоколад считается сильным пищевым аллергеном
При развитии абдоминального синдрома больному назначают питание внутривенным введением специальных растворов. Диетические блюда готовят по принципу стола №1 (обострение язвенной болезни).
Обычно геморрагический васкулит лечит и наблюдает в поликлинике врач-ревматолог. Используются медикаменты разных групп.
Для профилактики повышенной свертываемости назначают:
- дезагреганты (Курантил, Трентал);
- Гепарин (дозу рассчитывают на вес пациента);
- в качестве активатора процесса фибринолиза — никотиновую кислоту в инъекциях.
Для снятия воспаления применяют кортикостероиды, возможно сочетание таблеток и внутримышечных инъекций.
Чтобы ограничить аутоиммунный процесс, редко используют цитостатики (Азатиоприн, Циклофосфан). Они назначаются только в тяжелых случаях, например, при аутоиммунном гломерулонефрите.
Дозировку подбирают индивидуально в каждом случае. Самостоятельно изменять ее или отменять нельзя.
По показаниям проводят плазмоферез, переливание компонентов крови.
Профилактика
К основным мерам профилактики ГВ в его рецидивов относятся:
- Адекватное лечение острых инфекционных заболеваний верхних дыхательных путей и своевременная санация инфекционных хронических очагов ЛОР органов.
- Исключение/минимизация контактов с аллергенами (при отягощённом аллергическом анамнезе) и контроль приема лекарственных препаратов.
- Предотвращение переохлаждений организма.
- Укрепление иммунитета (закаливание, рациональное питание).
- Диспансерное наблюдение за переболевшими лицами в течении 2 лет.
Другие симптомы
Среди симптомов геморрагического васкулита важно выделить поражение внутренних органов и суставов.
Проявляются классические признаки артрита:
- болезненность движений;
- отечность;
- покраснение.
Суставной синдром может развиваться одновременно с кожными высыпаниями или проявляется постепенно у 70% пациентов, становясь выраженнее с каждым обострением. Для взрослых больных более характерен, у ¼ пациентов предшествует кожным высыпаниям, а боли носят мигрирующий характер.
По интенсивности болей возможны варианты: от умеренного дискомфорта при движениях до сильного воспаления с последующим изменением формы за счет выраженной отечности. Деформации суставов и стойких двигательных нарушений не возникает. Боли длятся по несколько часов.
Со стороны органов пищеварения наблюдаются:
- кратковременные боли в животе схваткообразного характера (колики);
- тошнота и рвота;
- примесь крови в каловых массах в связи с кровоточивостью слизистой кишечника.
У детей выявляется увеличение и болезненность паховых лимфоузлов.
Абдоминальный синдром имеют 23% заболевших детей. Боли связаны с отечностью и высыпаниями по ходу брюшины. Обычно они не вызывают серьезных нарушений стула. Проявляются одновременно с кожными высыпаниями или позднее, не вызывают значительного ухудшения состояния пациента, часто выявляются при нацеленном опросе.
Если лечение геморрагического васкулита опаздывает, то у взрослого больного возникает рвота, диарея с кровью как признаки желудочного и кишечного кровотечения.
Умеренные неопасные кровотечения случаются у половины больных. Случаи массивной кровопотери возникают у 5 %. Изредка возможны тяжёлые осложнения:
- перфорация стенки с развитием перитонита;
- инвагинация кишечника.
При эндоскопическом обследовании у пациентов находят признаки геморрагического или эрозивного гастрита, дуоденита, реже — другой локализации в кишечнике.
Элементы способны сливаться и образовывать распространенные участки багрового цвета
Анемический синдром вызывается снижением содержания гемоглобина, эритроцитов. Он проявляется:
- головокружением;
- слабостью;
- шумом в голове;
- обморочными состояниями;
- мельканием «мушек» перед глазами;
- тахикардией.
Поражение почек наблюдается у 10–60 % пациентов, оно вызывает:
- острый гломерулонефрит аутоиммунной природы;
- в моче примесь крови (эритроциты проходят сквозь стенку воспаленных артериол).
Обычно начинается через 1–3 недели после кожных высыпаний. Изолированной формой встречается редко.
При поражении дыхательных путей и долек легких пациента беспокоит кашель, одышка. В мокроте может находиться примесь крови из-за повышенной кровоточивости капиллярного русла.
Со стороны сердечно-сосудистой системы отмечаются выраженная тахикардия, склонность к аритмиям.
Поражение нервной системы относят к неблагоприятным последствиям заболевания. Они вызываются переходом воспаления с сосудов на мозговые оболочки. Поэтому проявляются симптомами менингита, энцефалита (сильные головные боли, нарушения координации, судороги).
Последствия и осложнения
К основным осложнениям ГВ относятся: кишечная непроходимость, панкреатит, перфорации, перитонит, постгеморрагическая анемия, тромбозы/инфаркты в органах, невриты, церебральные расстройства. Летальный исход развивается преимущественно в результате абдоминальных осложнений (перфорация кишечника, перитонит), развития хронической почечной недостаточности, кровоизлияний в органы (головной мозг).
Медикаментозное лечение
Все медикаменты при лечении ребенка с геморрагическим васкулитом применяют очень осторожно с учетом индивидуальной чувствительности. Дозы лекарств рассчитываются по массе ребенка индивидуально. Не рекомендуются:
- антибиотики,
- сульфаниламиды,
- препараты кальция,
- аскорбиновая кислота.
Лечебный процесс должен противостоять механизмам поражения.
Для выведения из кишечника токсинов и шлаков применяются лекарства с сорбирующим эффектом (энтеросорбенты):
- Тиоверол,
- Полифепан,
- Нутриклинз.
Их назначают на срок от одного до трех месяцев.
Антиагрегантные средства — предотвращают тромбообразование, улучшают микроциркуляцию. Используются:
- Курантил,
- Аспирин,
- Тиклопедин.
Длительность курса зависит от полного купирования пурпуры. Реополиглюкин, Реомакродекс — растворы для внутривенного введения, улучшают вязкость крови.
Гепарин — основной антикоагулянт, подавляющий факторы свертываемости крови.
Антигистаминные препараты направлены на подавление пищевой и лекарственной аллергии. Препараты выбора:
- Тавегил,
- Терфен,
- Диазолин,
- Фенкарол.
Антибактериальное лечение назначается при:
- активной инфекции, возможно послужившей причиной васкулита;
- в стадии обострения хронических воспалительных очагов;
- явном гломерулонефрите;
- упорном течении пурпуры.
В таких случаях оправдано применение антибиотиков класса макролидов:
- Сумамеда.
- Клацида.
Глюкокортикоиды — гормональные противовоспалительные препараты для подавления воспалительной реакции. Назначаются в состоянии тяжелом и средней тяжести.
При волнообразном течении геморрагического васкулита в лечении используют дополнительные средства с целью стабилизации воспаления.
Нестероидные противовоспалительные препараты обладают способностью подавлять ряд ферментов, способствуют синтезу необходимых простагландинов, увеличивают подвижность нейтрофилов. Используется Ортофен, его не следует сочетать с Аспирином. Плаквенил препятствует сенсибилизации клеточных мембран.
Группа цитостатиков применяется, если:
- имеются противопоказания к назначению гормональной терапии;
- несмотря на лечение, нефрит прогрессирует или рецидивирует;
- проводимая терапия неэффективна.
В терапии детей используют наименее тяжелый препарат — Азатиоприн.
Витаминные средства (витамин Е, Ретинол, Рутин) усиливают другие лекарства, стимулируют защиту, выводят шлаки.
Прогноз
Прогноз в целом благоприятный и в 75% случаев пациенты выздоравливают в сроки 1-2 года после заболевания. У ряда пациентов при хроническом рецидивирующем течении заболевание может продолжаться неопределенно длительное время с периодическими рецидивами одним (кожным) или несколькими синдромами. Частота рецидивов на протяжении всего периода может варьировать от одного до ежемесячных, приобретая со временем характер моносиндромного: преимущественно в виде кожной пурпуры или кожно-суставной формы, реже — хронического нефрита в виде гематурической формы с сохранением функции почек на протяжении длительного периода.
Прогноз менее неблагоприятный при развитии нефрита, особенно при хронизации процесса с проявлениями гломерулонефрита и переходом в хроническую почечную недостаточность. При молниеносной пурпуре прогноз неблагоприятный.
Диагностические признаки
Международное сообщество ревматологов установило главные диагностические признаки (критерии) болезни Шенлейна-Геноха, которые лежат в основе дифференциальной диагностики с другими васкулитами:
- пурпура — высыпания, возвышающиеся над поверхностью, которые можно ощутить при пальпации, не имеющие связи с низким уровнем тромбоцитов;
- возраст пациента до 20 лет;
- боли в животе, особенно после еды, признаки ишемии кишечника, кровотечения;
- результат биопсии — гранулоциты в стенке мелких сосудов (артериол и венул).
Считается, что, если у пациента имеются 2 и более признака, точность диагноза – 87%.
Список источников
- Лыскина Г. А. Системные васкулиты. В кн.: Детская ревматология. Руководство для врачей / Под ред. А. А. Баранова, Л. К. Баженовой. М.: Медицина, 2002. С. 221–270.
- Кулага В. В., Романенко И. М., Афонин С. Л. Аллергические болезни кровеносных сосудов кожи. Луганск: «Эталон-2», 2006. 168 с.
- Практическое руководство по детским болезням, под общей редакцией проф. Коколиной В.Ф. и проф. А.Г.Румянцева, том IV. Гематология/онкология детского возраста (под редакцией Румянцева А.Г. и Е.В. Самочатовой). Медпрактика– М. Москва 2004г. Зиновьева Г.А., Фролкова Е.В. Геморрагический васкулит. Клиника и лечение // рос. педиатр, журн. — 1998. -N12. С.24-26.
- Кривошеев О.Г., Гуляев C.B., Семеновых А.Г. Современные принципы лечения пурпуры Шенлейна-Геноха // Врач. 2007. №4. -С.54-55.
Как протекает молниеносная форма?
Основа патологии молниеносной формы определяется гиперергической реакцией с последующим развитием острого некротического тромбоза и васкулита.
Патология чаще поражает малышей 1-го года – 2-х лет, сопутствует детским инфекциям (ветряной оспе, краснухе, скарлатине). Проявляется типичными обширными участками кровоизлияний на коже, некрозами, цианотичными крупными сливными пятнами на кистях, стопах, ягодицах, лице. Далее развивается гангрена кистей и стоп, шоковое состояние, кома.
Подробнее узнать о клинических проявлениях болезни Шенлейна-Геноха у детей можно здесь.
Системные васкулиты – широкий круг заболеваний
Патологические состояния, сопровождающиеся геморрагическим синдромом, зачастую настолько схожи своей симптоматикой, что даже врачу бывает затруднительно сразу определить – это первичный геморрагический васкулит либо синдром, возникший на фоне ревматоидного артрита, ревматической лихорадки, инфекционного эндокардита или СКВ (системной красной волчанки). Немаловажное значение в этом случае придается возрасту больного, ведь известно, что одни виды васкулитов чаще возникают у детей, тогда как у взрослых превалируют другие варианты, формирующиеся на фоне «взрослой» патологии.
Чтобы не запутаться в васкулитах, следует сказать, что
геморрагический васкулит относится к системным заболеваниям. А это целая группа, для которой характерно системное поражение сосудов, сопровождающееся воспалительной реакцией их стенок. Кроме самого геморрагического васкулита, к типичным представителям этой группы относят:
- Узелковый периартериит (поражение артерий, в основном, мелкого и среднего калибра);
- Гранулематоз Вегенера (гранулематозно-некротическое поражение органов дыхания и почек);
- Гигантоклеточный артериит или болезнь Хортона (преимущественно поражаются сонные, височные и черепные артерии, поэтому для болезни весьма характерна церебральная симптоматика);
- Синдром Гудпасчера (капиллярит, протекающий по типу геморрагического пневмонита или нефрита, поскольку в большинстве случаев страдают сосуды легких и почек);
- Облитерирующий тромбангиит (болезнь Бюргера);
- Болезнь Такаясу;
- Синдром Мошкович (тромботическая тромбоцитопеническая пурпура);
Это группа первичных васкулитов, однако, существуют и вторичные, которые возникают на фоне инфекционных, аллергических и других процессов, то есть, осложняют другое заболевание и идут как синдром. Например, системная красная волчанка геморрагическим васкулитом сопровождается, но основным заболеванием считается все-таки СКВ, что и определяет тактику лечения. Впрочем, и сам ГВ не отличается однотипностью течения, поэтому без его классификации вряд ли можно обойтись.
Что делать в период выздоровления?
Лечение в период реабилитации направлено на предупреждения рецидивов, перехода в хроническую форму. Ребенку необходимо:
- соблюдать диетические требования в течение года;
- выявить и пролечить хронические очаги инфекции;
- следить за возможным переохлаждением;
- беречься от заражения вирусными инфекциями;
- не позволять загорать на солнце.
Обязательна санация зубов
Диспансерное наблюдение осуществляет ревматолог в ближайшие 3–5 лет. В этот период противопоказаны прививки.
При повреждении почек и кишечника следует соблюдать специальные диеты до полного восстановления.
Как не допустить обострений?
Пациент после выписки из стационара не должен забывать о своей болезни и дома. Разумеется, к тому времени он уже все узнает о характере заболевания, профилактике обострений, поведении в быту, питании и режиме дня. Окунувшись в домашнюю атмосферу, больной не станет без назначения врача принимать какие-нибудь медикаменты, не накинется на продукты, способные спровоцировать рецидив (аллергены), но питаться при этом будет полноценно и каждый вечер станет совершать спокойные легкие прогулки на свежем воздухе.
Кроме этого, человеку противопоказаны:
- Излишнее волнение, психическое напряжение;
- Прививки (возможны исключительно по жизненным показаниям);
- Тяжелый физический труд (дети освобождаются от уроков физкультуры);
- Переохлаждения;
- Введение иммуноглобулинов (антистафилококковый, противостолбнячный и пр.).
Ввиду того, что геморрагический васкулит преимущественно детская болезнь, для малышей (или родителей?) предусмотрены особые рекомендации:
- Каждые полгода ребенок посещает лечащего врача (при отсутствии обострений);
- Диспансерное наблюдение не менее 5 лет в случае, если почки остались здоровыми, но при их поражении контроль может оказаться пожизненным;
- Дети полностью освобождаются от физзанятий на год, затем переходят в подготовительную группу;
- 3 раза в год положен обязательный визит к стоматологу и отоларингологу;
- Регулярное проведение анализов мочи (общий и по Нечипоренко) и анализа кала на гельминты;
- Прививки исключаются на 2 года, а по истечении этого времени плановая вакцинация проводится, но с разрешения лечащего врача и под «антигистаминным прикрытием»;
- Соблюдение антиаллергенной диеты – 2 года;
Советы родителям или другим родственникам о лечении в домашних условиях, профилактике рецидивов, питании и поведении в школе и в быту.