Автор Игорь Буккер
21.05.2021 16:09
Здоровье
Головная боль. Знакомое всем состояние: и молодым, и старым. Некоторые люди мучаются мигренью постоянно.
Можно ли как-то облегчить состояние или вовсе избавиться от недуга?
Об этом в программе «Точка зрения» Игорю Буккеру рассказал заведующий отделением неврологии медицинского врач-невролог, кандидат медицинских наук Артур Фадеев.
— Самая распространённая причина появления головной боли — нарушения функции сосудов, вызывающие проблемы сосудистой системы.
И самая распространённая — артериальная гипертензия. То есть стойкое повышение артериального давления
Когда есть нестабильность давления, скажем, в подъеме, то стенка сосуда начинает страдать, она повреждается. Если она повреждается, то есть два механизма:
- первый — она восстанавливается;
- второй — туда откладывается холестерин, формируются бляшки.
Поэтому, скорее всего, мы говорим о нестабильности давления в плане его подъема.
Но есть люди, которые по жизни являются гипотониками — у них давление изначально низкое. И зачастую эти люди, имея, например, ожирение, так же страдают теми же самыми бляшками, теми же самыми проблемами, которыми страдают гипертоники.
Понятно, что гипертоники на фоне наличия бляшек имеют больше проблем. Но тем не менее это не исключает ни развития сужения сосудов, ни наличия риска образования тромбов со всеми вытекающими отсюда последствиями.
— А по ощущениям можно отличить повышение давления от мигрени, к примеру? Говорят, при мигрени голова болит «спереди», а при давлении — «сзади». Верно?
— Если мы говорим о головной боли, они бывают двух типов: первичные и вторичные.
Первичные головные боли — это те головные боли, которые мы лечим.
- Мигрень, головная боль напряжения, кластерные боли и так далее.
Вторичные головные боли — это головные боли, у которых есть какая-то причина.
Например, подъем артериального давления — это причина боли. И мы лечим тут артериальное давление, гипертензию, а не головную боль. И клиника у них может быть очень разнообразной.
- Чаще всего у людей, у которых склонность к повышению давления, возникает давящая боль в затылке.
А при мигрени чаще всего бывают односторонние головные боли. Не лоб. Может быть правая часть головы или левая.
- В основном боли пульсирующего характера.
То есть у них совершенно другая картина, потому что совершенно другие механизмы формирования и проявления. Отличить их большого труда обычно не составляет.
Актуальность
Результаты нового исследования свидетельствуют о повышении риска гипертонии у женщин с мигренью, особенно с мигренью без ауры. Исследователи нашли, что риск артериальной гипертензии возрастает на 9%, тогда как у женщин, у которых мигрень не сопровождается аурой, — на 21%.
Главный исследователь, Pamela Rist (Бостон) представила результаты исследования в рамках ежегодной конференции Американской Академии Неврологии, проходившей в апреле.
Обязательно ли делать УЗИ
— Куда обращаться, чтобы узнать причину головной боли? К какому специалисту? Может быть, УЗИ головного мозга и шеи — так обычно в интернете советуют — сделать?
— УЗИ сосудов шеи — процедура безопасная. Её всем делают. А что касается УЗИ сосудов головы, то его можно сделать не всем. Потому что если у человека толстая костная структура, то не всегда ультразвук через нее проходит, и посмотреть сосуды головы не получится.
Да и вообще, ультразвуковое исследование сосудов в какой-то степени носит неточный характер. По УЗИ мы можем увидеть стенозы, сужение сосудов, изменение скорости кровотока, но точно отмерить, насколько сужен сосуд, только по данным УЗИ нельзя. Для этого существует КТ с контрастом либо прямая ангиография — более информационно достоверные исследования.
— А кому назначается УЗИ сосудов шеи?
— Тем, у кого есть риски образования тромбов, атеросклеротических изменений — бляшек. Ещё часто мы назначаем УЗИ сосудов шеи, особенно позвоночных артерий, при некоторых формах головокружений, поскольку извитость сосудов шеи может нарушать кровоснабжение головного мозга, и тогда уже повороты головы в сторону, запрокидывание головы может так или иначе приводить к развитию каких-либо неврологических изменений.
Методы
За основу исследования взяты данные из Women’s Health Study. В начале 1990-х гг. в анализ были включены примерно 40 000 женщин в возрасте 45 лет и старше без указания в анамнезе на сердечно-сосудистые заболевания, рак или другие серьезные заболевания. Исследование было окончено в 2004 году, но наблюдение за участниками было продолжено. В частности настоящий анализ содержит данные на конец 2015 года.
В начале исследования женщин расспрашивали о наличии у них мигрени с или без ауры, частоте атак. Это позволило разделить женщин на несколько групп: отсутствие мигрени, активная мигрень с аурой, активная мигрень без ауры и указание в анамнезе на наличие мигрени в прошлом. Наблюдение продолжалось в среднем 12,2 года.
Диагностика
Мигрень диагностируется исключительно по симптомам. Никаких инструментальных методов для ее подтверждения пока нет. Однако для исключения других патологий, которые иногда скрываются под маской этого заболевания, могут назначаться МРТ и КТ-исследование. Если на полученных снимках не будет обнаружено никаких тревожных изменений, то, скорее всего, пациент страдает мигренью.
Наверх к содержанию
Результаты
- Изначально в анализ были включены 29 040 женщин нормотоников, у которых был известен мигренозный статус. Из них у 23 819 женщин не было истории мигрени, у 1516 была активная мигрень с аурой, у 2292 — активная мигрень без ауры и у 1411 — в прошлом было данное заболевание.
- По сравнению с женщинами, не имеющих мигрень, лица с активной мигренью с или без ауры, были немного младше, чаще имели указание в анамнезе на повышение уровня холестерина, чаще никогда не курили и редко или никогда употребляли алкоголь.
- По сравнению с женщинами без мигрени, у женщин, у которых мигрень протекала с аурой было отмечено 9% повышение риска гипертензии (относительный риск (RR), 1.09; 95% CI, 1.02 — 1.18), при наличии мигрени без ауры риск увеличивался на 21%(RR, 1.21; 95% CI, 1.14 — 1.28).
- У лиц с указанием на мигрень в прошлом риск артериальной гипертонии повышался на 15% (RR, 1.15; 95% CI, 1.07 — 1.23).
- Результаты анализа по подгруппам (женщины с активной мигренью) продемонстрировал ассоциацию между повышением риска развития гипертензии и увеличением частоты эпизодов заболевания. По словам исследователей, механизм, объясняющий данную связь, неясен.
Источник:
American Academy of Neurology 2021 Annual Meeting (AAN). Abstract S15.006.
Кардиобезопасность триптанов в лечении приступов мигрени
ТАБЕЕВА Г.Р
., д.м.н., профессор,
Первый московский государственный медицинский университет им. И.М. СеченоваВ статье освещаются вопросы безопасности применения триптанов в лечении мигрени и их влияние на риск кардиоваскулярных осложнений. Приведены результаты крупного проспективного популяционного исследования, которые продемонстрировали, что использование триптанов у больных мигренью не сопровождается увеличением риска значимых сердечно-сосудистых событий.
Одной из самых частых форм головных болей является мигрень, которой страдает около 13% населения в мире (28), преимущественно лица женского пола (24). Согласно данным популяционного исследования, проведенного в Российской Федерации (3), мигренью страдает 20,3% россиян. Мигрень является весьма тяжелым заболеванием и представляет значительное бремя для общества и, прежде всего для пациентов, страдающих частыми приступами головной боли. В отличие от многих других типов головной боли мигрень характеризуется преимущественно тяжелыми приступами с выраженной дезадаптацией, нарушением трудоспособности и повседневного функционирования. Согласно данным широкомасштабного исследования American Migraine Study II (14) в дни приступов примерно 53% пациентов полностью утрачивают трудоспособность. В среднем каждый пациент с мигренью теряет 3,2 рабочих дней в год. У части пациентов, которые вынуждены продолжать трудовую деятельность в момент приступа головной боли, трудовая активность снижается более чем на 46% (14). Поэтому подавляющее большинство пациентов (около 80%) вынуждены принимать обезболивающие препараты практически во время каждого приступа. Именно по этой причине мигренозная головная боль является четвертой по частоте причиной обращений за неотложной помощью, что составляет 1-3% всех случаев (23). Причиной обращений часто является не только тяжелая, длительная или плохо поддающаяся купированию головная боль, но и многие необычные, тяжело переносимые симптомы, которые практически всегда сопровождают мигренозную боль. Основные стратегии лечения мигрени включают два основных направления: купирование приступа мигрени и профилактическое лечение. Целями профилактического лечения являются: снижение частоты, интенсивности и длительности приступов, снижение потребности в приеме средств для купирования головной боли, повышение уровня адаптации и повседневного функционирования. Профилактическое лечение назначается не всем пациентам, а лишь тем, кто страдает частыми приступами, либо приступами, которые сопровождаются тяжелой дезадаптацией, а также в случаях, когда сами пациенты предпочитают превентивное лечение. Купирование приступов, напротив, необходимо практически всем пациентам, как с частыми, так и с редкими приступами. Целью купирования приступов мигрени является устранение головной боли и сопутствующих симптомов, а также предотвращение возможности рецидива боли.
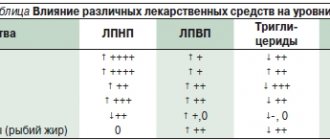
В настоящее время для купирования приступов мигрени используют препараты нескольких фармакологических групп. 1. Препараты с неспецифическим механизмом действия включают простые (парацетамол, кодеин, анальгин) и комбинированные аналгетики (Саридон, Солпадеин, Кафергот), нестероидные противовоспалительные средства (НПВС, ацетилсалициловая кислота, или аспирин, диклофенак, ибупрофен, кеторолак). 2. Препараты со специфическим механизмом действия в свою очередь включают два класса: неселективные агонисты 5-НТ1 рецепторов (эрготамин, дигидроэрготамин) и селективные агонисты 5-НТ1B\1D рецепторов (триптаны).
Как выбрать препарат для купирования головной боли? Проблема выбора симптоматического средства при мигрени остается весьма острой. Многолетняя клиническая практика показывает, что, несмотря на широкий арсенал симптоматических средств для лечения мигрени, в целом купирование приступа остается не до конца решенной задачей и многие пациенты не удовлетворены принимаемыми средствами. Это может быть обусловлено целым рядом причин, однако наиболее вероятными являются отсутствие надлежащего профессионального наблюдения, практика самолечения и выбора не оптимального препарата, использование неспецифических средств и отсроченный прием лекарств в течение приступа мигрени. Существует много нерешенных вопросов относительно оценки эффективности этих средств, доз, длительности эффектов, сроков применения, возможности использования одного средства и комбинирования различных классов, а также воздействия на другие сопутствующие симптомы, которые также могут значительно влиять на функциональную активность пациентов во время приступа мигрени. По мнению экспертов, одним из наболее адекватных способов оценить эффективность, безопасность, длительность и стойкость эффекта (в разных приступах и в пределах одного приступа) является анализ субъективных предпочтений и удовлетворенности пациентов (12).
Сопоставление эффективности различных классов абортивных средств показывает несомненное преимущество триптанов над остальными классами. Так, если в целом приемом аналгетиков удовлетворены 9-10% пациентов, НПВП – 25-27%, эрготаминами – 31-39%, то триптанами – 62-66% (44). Несмотря на это практический опыт показывает, что большинство пациентов используют безрецептурные аналгетики (простые и комбинированные), которые не обладают столь высокой антимигренозной активностью. Так, в международном исследовании MAZE, включающем 5553 пациентов мигренью в разных странах (Франция, Германия, Италия, Великобритания, США) показано, что среди препаратов, которые используют пациенты, 22-54% составляют простые аналгетики и во всех странах отмечается недостаточное использование триптанов (3-13%) (16). В России доля триптанов среди всех средств для купирования мигренозных головных болей еще меньше и составляет менее 1% (1).
Наряду с этим в нескольких исследованиях показано, что среди всех классов абортивных средств наибольшую удовлетворенность пациентов вызывают триптаны. Так Lantéri-Minet M. с соавт. (11) проведен анализ 11274 пациентов с мигренью. В исследование приняли участие 2108 врачей общей практики, которые проводили анализ степени выраженности удовлетворенности и неудовлетворенности пациентов их препаратами для купирования приступов мигрени. Для оценки мнения пациентов им задавалось несколько специальных вопросов: 1. Значительно ли уменьшается боль через 2 часа после приема препарата? 2. Хорошо ли в целом Вы переносите препарат? 3. Используете ли Вы одно средство или применяете дополнительное обезболивание? 4. Позволяет ли Вам прием этого препарата быстро вернуться к обычной социальной, профессиональной активности и выполнению семейных дел? Степень удовлетворенности и неудовлетворенности ранжировалась на три категории в соответствии со значением визуальной аналоговой шкалы (ВАШ) (11).
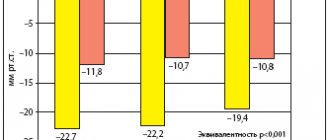
Авторы выявили, что среди наиболее часто используемых препаратов (триптаны, аспирин, НПВС, препараты эрготамина) наибольшей удовлетворенностью в целом со стороны пациентов характеризуются триптаны (88,1%), слабой удовлетворенностью – аспирин, другие НПВС, опиаты и эрготамин (34-40%) и минимальной – парацетамол (18,7%). Следует особо подчеркнуть, что различия по этому показателю между пациентами, потребляющими триптаны, и всеми пациентами, не потребляющими триптаны, были весьма значительными (83,1% и 32,2%, соответственно, P< 0,001). При этом полностью удовлетворены триптанами 36,6% пациентов, тогда как аспирином и другими НПВС, парацетамол-содержащими препаратами – 3,8%, а препаратами эрготамина – 10,3% респондентов (рис. 1) (11).
В целом триптаны обладают высокой эффективностью, хорошей переносимостью и имеют схожий профиль фармакокинетических особенностей (8,29). Различия между пероральными триптанами, принимаемыми в терапевтических дозах, могут показаться относительно небольшими, но они клинически значимы для отдельных пациентов. Какой триптан выбрать? Клинические характеристики пациентов и их предпочтения чрезвычайно разнообразны, а индивидуальный ответ на прием того или иного триптана невозможно спрогнозировать. Поэтому врачам для определения наиболее эффективного препарата приходится рекомендовать пациентам пробовать во время разных приступов более чем один триптан. С целью сопоставления эффективности семи представителей класса триптанов проведен большой мета-анализ 53 клинических исследований, который включал 24089 пациентов (7). По стандартным параметрам эффективности (полный обезболивающий эффект и облегчение боли через 2, 4 и 24 часа, стойкость эффекта в течение 24 часов после приема препарата) три представителя класса триптанов (элетриптан 80 мг, ризатриптан 10 мг и алмотриптан 12,5 мг) были охарактеризованы как максимально приближенные к «идеальному» препарату для купирования приступов мигрени.
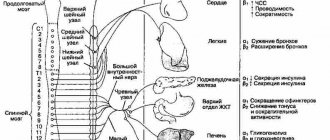
Появление нового класса селективных агонистов 5-НТ1B\1D рецепторов, известных как триптаны, не было случайным, оно основано на многочисленных фармакологических исследованиях. Благодаря высокому аффинитету к 5-НТ1D и 5-НТ1B рецепторам и отсутствию активности по отношению к адренергическим, допаминергическим, мускариновым, гистаминовым рецепторам и серотониновым рецепторам других подтипов, триптаны как антимигренозные средства обладают оправданным с точки зрения патофизиологии механизмом действия: они вызывают сужение избыточно расширенных краниальных сосудов, ингибируют выделение провоспалительных и вазоактивных пептидов (CGRP, SР), ингибируют трансмиссию боли на уровне стволовых образований мозга (29). Триптаны как эффективные и в целом хорошо переносимые препараты для острой терапии приступов мигрени рекомендованы в частности Американской Академией Неврологии в качестве препаратов первой линии для умеренной и сильной головной боли при мигрени или при любой выраженности головной боли, когда неспецифические средства не обеспечивают адекватное облегчение (27).
К настоящему времени накоплен огромный опыт применения триптанов в терапии приступов мигрени. Наличие многочисленных клинических исследований эффективности и безопасности триптанов обусловливает возможность более широкого их использования в лечении мигренозной головной боли. Одним из факторов, препятствующих более широкому применению триптанов в клинической практике, является наличие у больных мигренью разнообразных субъективных ощущений в виде тяжести, сдавливания грудной клетки, покалывания и онемения в области груди, нижней части пищевода, которые иногда распространяются и на другие участки тела. С учетом всех этих обстоятельств анализ причин этих проявлений и их связь с применением триптанов заслуживает особого анализа.
Боли в области груди во время мигренозного приступа как крайне редкое проявление мигрени описываются с 1974 года (25). Традиционны описания болей в груди во время мигренозной атаки в картине «классической» мигрени (мигрень с офтальмической аурой). Клинико-эпидемиологические исследования показывают определенную ассоциацию между мигренью и ишемическими заболеваниями в целом. В большинстве подобных исследований авторы указывают на очевидную связь мигрени с инсультом. Так, в большом популяционном исследовании «Physicians’ Health Study» (4) показано удвоение риска ишемического инсульта у мужчин с мигренью после 40 лет. Хотя в другом популяционном проспективном исследовании (20) подтверждено удвоение риска в молодом возрасте и одновременно показано его снижение у лиц старшего возраста. С другой стороны, хорошо известно, что пароксизмальные боли в области сердца, особенно у лиц молодого возраста чаще не связаны с коронарными причинами. В этих случаях отмечается высокая частота психогенных причин кардиалгий, мышечных болевых синдромов, а также кардиальных жалоб в частности в картине панических атак. При анализе этих наблюдений возникает вопрос о происхождении этих триптан-ассоциированных кардиальных жалоб. С одной стороны, перечисленные феномены могут иметь непосредственное отношение к мигренозному приступу как к таковому, а с другой – могут быть связаны с приемом абортивных средств. С учетом известных вазоконстрикторных эффектов триптанов последнее обстоятельство нуждается в более тщательном анализе.
Экспериментальные работы показывают, что самые разные представители класса триптанов обладают свойством селективно влиять на церебральный кровоток, при этом степень вазоконстрикции церебральных сосудов в несколько раз превышает таковую в коронарных сосудах. Так, элетриптан, суматриптан, ризатриптан, фроватриптан, алмотриптан, а также донитриптан в терапевтических плазменных концентрациях продемонстрировали в несколько раз большую мощность констрикции средней менингеальной артерии в сравнении с влиянием на коронарные артерии (15,30,31).
В преклинических исследованиях селективности эффектов антимигренозных средств показано, что разные представители триптанов имеют также различия в характеристиках рассматриваемого селективного действия. Так, сравнительный анализ этих эффектов элетриптана и суматриптана (15) на изолированных клинически здоровых артериях показал, что констрикторные эффекты влияния элетриптана на краниальные сосуды превышали в 86 раз степень влияния на коронарные артерии, в то время как для суматриптана эти эффекты различались в 30 раз. Даже в концентрациях, превышающих в 3 раза Cmax, элетриптан в дозе 80 мг вызывал лишь небольшое зависимое от концентрации в плазе уменьшение диаметра коронарной артерии (рис. 2).
Детальное изучение селективных эффектов современных триптанов на примере элетриптана (ELE) было предпринято в 6 сравнительных исследованиях 11 000 пациентов, у которых проанализировано более 74000 мигренозных атак (18). Результаты показывают высокую эффективность элетриптана в купировании приступов мигрени в дозах 20, 40 и 80 мг. В целом эффективность 20 мг элетриптана сопоставима с 100 мг суматриптана. Являясь селективным агонистом 5-НТ1B\D рецепторов, элетриптан обладает высоким аффинитетом к этим подтипам рецепторов. Исследование клинических аспектов краниальной селективности элетриптана продемонстрировало, что традиционно описываемые кардиальные симптомы (тяжесть, сдавливающая боль, стеснение и другие схожие симптомы) выявлялись в 0,9% мигренозных атак, купируемых ELE- 20 мг, в 0,8% случаев при использовании ELE-80 мг и у 1,1% больных, использующих традиционные средства купирования боли. Ни одного случая связанного c наличием сердечных аритмий, инфаркта миокарда, или внезапной смерти зарегистрировано в ходе этих исследований не было (18).
Для подтверждения результатов преклинических исследований кардиобезопасности элетриптана были предприняты ангиографические исследования у пациентов предъявляющих различные жалобы на ощущения в груди (10). Степень уменьшения диаметра коронарных сосудов после приема элетриптана была незначительной и выявлялась только в сериях с высокими плазменными концентрациями препарата, что позволило авторам заключить, что в частности элетриптан обладает высокой степенью кардиобезопасности у пациентов без признаков заболевания коронарных артерий. Эти выводы подтверждают результаты и традиционного ЭКГ-мониторирования (6), которые показывают, что элетриптан ни оказывал эффекта на удлинение интервала QT и другие значимые параметры.
Влияние на уровень артериального давления (АД), характерное для класса триптанов, свойственно и элетриптану (15,34). Взаимосвязь концентрации препарата в плазме и уровня артериальной гипертензии гипертензии не носит столь однозначный линейный характер: первоначальный бессимптомный подъем АД до 10 мм рт. ст. при последующем повышении концентрации препарата сопровождается незначительным дополнительным гипертензивным эффектом (19).
В экспериментальных исследованиях эффекты триптанов на изолированных коронарных артериях хорошо изучены. Между тем их влияние на больных с коронарными заболеваниями изучено меньше. Накопленный клинический опыт предопределил необходимость клинико-экспериментальных исследований безопасности применения триптанов у больных с заболеваниями коронарных артерий. Ангиографические исследования, проведенные в рамках целой серии работ у больных мигренью с менее чем 50% коронарным стенозом, показали, что суматриптан (2 исследования), наратриптан (1 исследование) и элетриптан (1 исследование) в концентрациях, соответствующих терапевтическим дозам или превышающим их, при пероральном приеме не вызывают клинически значимого изменения диаметра коронарных артерий (21).
В исследовании 60 больных мигренью без клинических и ангиографических признаков коронарного заболевания проведена коронарография для оценки вазоконстрикторных эффектов внутривенного элетриптана в сверхтерапевтических плазменных концентрациях (трехкратное повышение Сmax по отношению к 80 мг перорально) и подкожного суматриптана (6 мг) по сравнению с плацебо (16). Максимальные изменения диаметра коронарных артерий выявлены: для элетриптана -22%, для суматиптана – 19%, для плацебо – 16%. Эти результаты показывают, что у пациентов с нормальными коронарными артериями элетриптан в дозе, превышающей терапевтическую, вызывает минимальную клинически не значимую коронарную констрикцию, схожую с таковой у пациентов, получающих стандартные дозы подкожного суматриптана или плацебо.
Изучение влияния триптанов на коронарный кровоток с помощью метода позитронной эмиссионной томографии (ПЭТ) у 19 женщин с мигренью и незначительным риском коронарного заболевания показало отсутствие значимого изменения регионарной перфузии миокарда в ответ на подкожное введение суматриптана, как и на плацебо, хотя у 4 из исследованных пациентов отмечалось напряжение в области груди и шеи (13).
У 20 пациентов с мигренью, которые отмечали в анамнезе «грудные симптомы» после применения подкожного, внутривенного или перорального суматриптана, проводилось исследование ЭКГ (33). У троих из них отмечались схожие симптомы и после приема плацебо. ЭКГ исследование ни в одном случае не зарегистрировало признаков ишемии миокарда, даже в случае возобновления этой симптоматики. Авторы пришли к заключению, что причиной этих симптомов не могут являться ишемические изменения миокарда. Схожие выводы сделаны и по результатам эпидемиологических исследований (25).
Вопрос о кардиобезопасности применения триптанов изучался специально в масштабных клинических исследованиях. В период с 1995 по 1999 год в 20 штатах США с целью выявления серьезных кардиоваскулярных последствий мигрени и установления возможной их связи с применением современных антимигренозных средств проведено одно из самых больших проспективных популяционных исследований (32). В исследовании приняло участие 130000 больных мигренью и примерно такое же количество больных, не страдающих мигренозными головными болями. В этих группах в течение всего периода наблюдения изучалась частота значимых кардиоваскулярных событий: инфаркта миокарда, инсульта, сердечных аритмий, нестабильной стенокардии, транзиторных ишемических атак (ТИА). Среди больных мигренью также анализировалась частота указанных событий у больных, принимающих (50383 пациента) и не принимающих (80028 пациент) селективные агонисты 5-НТ рецепторов. В целом у больных мигренью была выявлена более высокая частота ишемической болезни сердца, цереброваскулярных заболеваний, артериальной гипертензии и гиперлипидемии, а также нестабильной стенокардии и ТИА по сравнению с лицами, не страдающими мигренозными цефалгиями. При анализе частоты кардиоваскулярных заболеваний было получено, что в группе больных мигренью среди использующих и не использующих триптаны не было достоверных различий по частоте инфарктов миокарда, инсультов, сердечных аритмий, нестабильной стенокардии и ТИА. А частота смертельных случаев у пациентов, использующих триптаны, была даже ниже. Эти результаты позволили авторам прийти к заключению, что использование триптанов у больных мигренью не сопровождается увеличением риска значимых сердечно-сосудистых событий (38).
Таким образом, изучение этих селективных свойств триптанов имеет большое практическое значение для обоснования кардиобезопасности современных представителей триптанов. Сопоставление результатов клинических и экспериментальных исследований не позволяет связывать появление так называемых триптан-ассоциированных кардиальных жалоб с объективными кардиоваскулярными нарушениями у пациентов с мигренью. Для их объяснения следует привлекать другие возможные неишемические причины этих расстройств. Их происхождение может быть обусловлено наличием генерализованных вазоспастических реакций, нарушением моторики пищевода, легочного кровообращения, либо энергетического метаболизма скелетных мышц грудной стенки, а также развитием процессов центральной сенситизации (2). Случаи серьезных кардиоваскулярных событий, как в клинических испытаниях, так и в клинической практике наблюдаются крайне редко и их появление не связано с фактом применения пациентами триптанов для купирования приступов головной боли. Профиль безопасности триптанов хорошо изучен. В соответствии с данными клинических исследований для пациентов без признаков коронарного заболевания триптаны характеризуются низким риском серьезных кардиоваскулярных побочных эффектов. Это позволяет рекомендовать пациентам с низким риском коронарного заболевания триптаны без предварительной оценки кардиального статуса.
ЛИТЕРАТУРА
1. Куцемелов И.Б., Табеева Г.Р. Эпидемиология первичной головной боли. Боль 2004; 4(5):25-31. 2. Табеева Г.Р. Кардиобезопасность новейших триптанов Боль, 2006, № 4, стр. 39-47. 3. Ayzenberg I., Katsarava Z., Sborowski A., Chernysh M., Osipova V., Tabeeva G., Yakhno N., Steiner TJ. The prevalence of primary headache disorders in Russia: A countrywide survey. Cephalalgia 2012 32(5): 373-381. 4. Buring JE., Heberg P., Romero J et al. Migraine and subsequent risk stroke in Phisicians’ Health Study. Arch Neurol. 1995; 52:129-34. 5. Cortijo J., marti-Cabrera ., Bernabeu E et al. Characterization of 5-HT receptors on human pulmonary artery and vein: functional and binding studies. Br J Pharmacol 1997; 122:1455-63. 6. Diener HC., Jansen JP., Pascual J., Pitei D., Steiner TJ. Efficacy, tolerability and safety of oral eletriptan and ergotamine plus caffeine (cafergot) in the acute treatment of migraine: a multicenter, randomized, double-blind, placebo-controlled comparison. Eur Neurol. 2002; 47:99-107. 7. Ferrari VD., Roon KI., Lipton RB., Goadsby PJ. Oral triptans (serotonin 5-ht1B\1D agonists) in acute migraine treatment: a meta-analysis of 53 trials. Lancet 2001;358:1668-75. 8. Fox AW. Comparative tolerability of oral 5-HT1B/1D agonists. Headache 2000;40:521–527. 9. Goadsby PJ., Ferrari MD., Olesen J et al. Eletriptan in acute migraine: a double-blind, placebo-controlled comparison to sumatriptan. Neurology 2000; 54:1560-3. 10. Goldstein JA., Massey KD., Kirbi S et al. Effect of high-dose intravenous eletriptan on coronary artery diameter. Cephalalgia 2004; 4:515-521. 11. Lantéri-Minet M., Massiou H., Romatet, S., Barba A., Lucas C., Allaf B. An Instrument to Assess Patient Perceptions of Satisfaction With Acute Migraine Treatment (EXPERT Study). Headache 2011;51:590-601. 12. Lantéri-Minet M.What do patients want from their acute migraine therapy? EurNeurol. 2005;53(Suppl.1):3-9. 13. Lewis PJ., Barrington SF., Marslsen PK et al. A study of the effects of sumatriptan on myocardial perfusion in healthy female migraineurs using ¹³ NH3 positron emission tomography. Neurology 1997; 48:1542-50. 14. Lipton RB., Stewart WF., Diamond S., Diamond ML., Reed M. Prevalence and burden of migraine in the United States: data from the American Migraine Study II. Headache 2001;41(7):646-57. 15. Maassen VanDenBrink A., van den Broek RW., de Vries P., Bogers AJ., Avezaat CJ., Saxena PR. Craniovascular selectivity of eletriptan and sumatriptan in human isolated blood vessels. Neurology 2000; 55:1524-30. 16. MacCregor EA., Brandes J., Eikermann A. Migraine prevalence and treatment patterns: The global migraine and zolmitriptan evaluation survey. Headache 2003; 43:19-26. 17. MacLean MR., Clayton RA., Templeton AG et al. Evidence for 5-HT1-like receptor – mediated vasoconstriction in human pulmonary artery. Br J Pharmacol 1996; 119:277-82. 18. Mathew NT., Hetiarachchi J., Alderman J. Tolerability and safety of eletriptan in treatment of migraine: a comprehensive review. Headache, 2003; 43:962-74. 19. Mathew NT., Schonen J., Winner P., Muirhead N., Sikes CR. Comparative efficacy of eletriptan 40 mg vs sumatriptan 100 mg. Headache 2003; 43:214-222. 20. Merikangas KR., Fenton BT., Cheng SH., Stolar MJ., Risch N. Association between migraine and stroke in large-scale epidemiological study of the United States. Arch Neurol 1997; 54:362-8. 21. Muir DF., MacCanu GP., Swan L et al. Haemodynamic and coronary effects of intravenous eletriptan, a 5-HT1B\1D receptor agonist. Clin Pharmacol Ther 1999; 66::85-90. 22. Pascual J. ., Munoz R., Leira R. An open-label preference study with sumatriptan 50 mg and zolmitriptan 2.5 mg in 100 migraine patients Cephalalgia 2001;21:680-4. 23. Pitts SR, Niska RW, Xu J, Burt CW. National Hospital Ambulatory Medical Care Survey: 2006 emergencydepartmentsummary.NatlHealthStatReport. 2008;7:1-38. 24. Rasmussen BK., Jensen R., Schroll M. Epidemiology of headache in a general population – prevalence study. J Clin Epidemiol 1991;44:1147-1157. 25. Sacco S., Ripa P., Grassi D., Pistoia F., Ornello R., Carolei A., Kurth T. Peripheral vascular disfunction in migraine: a review. The Journal of Headache and Pain 2013,14:80. 26. Sandrini G., Färklilä M. , Burgess G., Foster E., Haughie S. Eletriptan vs sumatriptan: a double-blind, placebo-controlled multiple migraine attack study. Neurology 2000; 59:1210-7. 27. Silberstein SD. Practice parameter: evidence-based quidelines for migraine headache (an evidence-based review) – report of the quality standarts subcommittee of the American Academy of Neurology. Neurology 2000; 55:754-62. 28. Stovner LJ, Hagen K, Jensen R, et al. The global burden of headache:A documentation of headache prevalence and disability worldwide. Cephalalgia.2007;27:193-210. 29. Tfelt-Hansen P, De Vries P, Saxena PR. Triptans in migraine: a comparative review of pharmacology, pharmacokinetics and efficacy. Drugs 2000;60:1259–1287. 30. Van den Broek RW., Maassen VanDenBrink A., De Vries R., Bogers AJ., Stegmann AP., Avezaat CJ., Saxena PR. Pharmacological analysis of contractile effects of eletriptan and sumatriptan on human isolated blood vessels. Eur J Pharmacol 2000; 407:165-73. 31. Van den Broek RW., Maassen VanDenBrink A., Mulder PG., Bogers AJ., Avezaat CJ., John GW., Saxena PR. Comparison of contractile responses to donitriptan and sumatriptan in the human middle meningeal and coronary arteries. Eur J Pharmacol 2002; 443:125-32. 32. Velentgas P., Cole A., Mo J., Sikes CR., Walker AM. Severe vascular events in migraine patients. Headache 2004; 44:642-51. 33. Welch KM., Mathew NT., Stone P et al. Tolerability of sumatriptan: clinical trials and postmarketing experience. Cephalalgia 2000; 20:687-95.
Причины мигрени
Мигрень и головная боль вызывается перепадами давления, интоксикацией или инфекцией.
Затылочные боли часто являются следствием шейного остеохондроза, спондилёза, уплотнений мускулатуры шеи, гипертонии. Лобную головную боль часто вызывают фронтит или защемлённый затылочный нерв. Причиной сильных головных болей могут также стать заболевание гайморитом и последствия черепно-мозговых травм. Наличие продолжительных болей может означать появление опухоли мозга. Пульсирующая головная боль может быть вызвана отитом, глаукомой, синуситами и т. д. Длительная головная боль вызывается энцефалитом, туберкулёзом, венерическими заболеваниями и т.д.
Частые головные боли, не связанные с хроническими заболеваниями, бывают вызваны многочисленными факторами:
- стрессами;
- перенапряжением;
- инфекциями;
- пищевой непереносимостью;
- побочным эффектом действия лекарственных препаратов;
- укусами паразитов.
Последствия мигрени
Длительная головная боль снижает работоспособность человека, ведёт к потере внимательности, что может вызвать различные нежелательные, а порой и опасные последствия на производстве.
Кроме того, постоянные головные боли могут быть симптомами серьёзных заболеваний: гипертонических, эндокринных, связанных с функциями почек и деятельностью мозга. Поэтому если головная боль носит периодический либо постоянный характер, необходимо обращение к врачу, который выдаст направление на обследование у более узкого профильного специалиста.
Список эффективных таблеток от головной боли
Часто популярные у врачей и их пациентов медикаменты справляются только с болевым синдромом, вызванным сменой погоды, физическим или психоэмоциональным перенапряжением. Против мигрени они бессильны. Это объясняется патогенетическими механизмами развития приступа.
Ниже перечислен список таблеток от головной боли, после использования которых мигренозная атака или ослабевает, или полностью купируется.
Суматриптан
Суматриптан избирательно воздействует на рецепторы, областью локализации которых являются краниальные кровеносные сосуды в головном мозге. В результате стимуляции происходит их сужение. Исчезают головные боли вместе с неврологическими расстройствами, характерными для мигреней.
Оптимальная доза — 0,05 г. При острой, пронизывающей боли разрешается ее удвоить. Препарат предназначен для эпизодических приемов.
Ризатриптан
Агонист нервных окончаний, чувствительных к серотонину. Антимигренозное действие базируется на способности активного вещества сужать менингеальные сосуды, подавлять нейрогенное воспаление, уменьшать проведение болевых эффектов. Проявляется оно приблизительно спустя полчаса после приема средства. Разовая доза — 0,01 г, суточная — 0,03 г. Принимать препарат необходимо с интервалом не менее двух часов.
Реллакс
Фармакологические свойства обусловлены основным ингредиентом — элетриптаном. Они идентичны Суматриптану, но более выражены за счет большей селективности по отношению к серотониновым рецепторам. В инструкции рекомендуется принять лекарственное средство в дозе 0,04 г при первых признаках мигренозной атаки. Но должным будет эффект и при длительном приступе.
Золмитриптан
Под влиянием Золмитриптана возникает вазоконстрикция, угнетается высвобождение нейропептидов. Следует учесть, что он не способен предотвратить приступ. Золмитриптан используется для его купирования. Лечение начинается с приема одной таблетки в дозировке 2,5 мг. Если интенсивность болевого синдрома снижается незначительно, разрешается принять еще одну. Но более четырех штук в течение суток использовать категорически запрещено.
Пенталгин
Благодаря сложному комбинированному составу Пенталгин быстро ликвидирует боли, тормозит распространение воспаления, снижает температуру тела. Это одно из немногих средств с широким перечнем показаний, способных справиться и с мигренью. Его принимают по таблетке до трех раз в день с одинаковыми временными интервалами. Длительность терапевтического курса — не более пяти суток.
Список противопоказаний значительный. Внимательно ознакомьтесь с инструкцией перед приемом!
Мигренол
Состав представлен анальгетиком-антипиретиком парацетамолом с выраженными обезболивающими, жаропонижающими и слабыми противовоспалительными свойствами. А также тонизирующим компонентом кофеином, под влиянием которого повышается физическая и умственная работоспособность. Оптимальная доза — две таблетки, кратность приема — не более четырех раз в день с равными промежутками.
Ибупрофен
Активное вещество блокирует особые ферменты, запускающие выработку из арахидоновых кислот медиаторов боли, воспаления, лихорадочного состояния. Анальгетический эффект развивается примерно спустя четверть часа после использования и длится около шести часов и более. Суточная доза варьируется от 0,6 до 0,8 г, поделенных на три приема. При отсутствии должного эффекта после двух дней терапии, требуется консультация врача.
Спазмалгон
Действие лекарства обусловлено ненаркотическим анальгетиком метамизолом, миотропным спазмолитиком питофеноном, м-холиноблокирующим ингредиентом фенпиверинием. После его применения снижается выраженность болевого синдрома, снимаются мышечные спазмы, рассасываются воспалительные отеки. Дозы зависят от возраста пациента. Взрослым назначают по одной или две таблетки до трех раз в день.
Налгезин
Проявляет мощную обезболивающую, жаропонижающую и противовоспалительную активность, базирующуюся на способности основного компонента неселективно ингибировать выработку простагландинов. Режим дозирования, длительность терапии индивидуальны. Нельзя принимать более 2,0 г в день из-за повышения вероятности передозировки.
Между приемами должны быть равные интервалы, чтобы анальгетический эффект поддерживался на протяжении суток.
Амигренин
Использование средства приводит к избирательному сужению кровеносных сосудов головного мозга, ингибированию активности тройничного нерва. Самочувствие пациента улучшается спустя полчаса после приема, в том числе за счет устранения свойственных для мигренозного приступа зрительных, слуховых нарушений. Начальная доза составляет 0,1 г. При необходимости разрешается ее удвоить.