Общие сведения
Арахноидит относится к инфекционным заболеваниям ЦНС и является серозным воспалением структур паутинной оболочки головного либо спинного мозга. Паутинные оболочки не имеют собственной системы сосудов, поэтому и поражения при этом изолированными не бывают, а инфекционные процессы распространяются с твердых или мягких мозговых оболочек, поэтому симптоматика арахноидита доказательно отнесена к серозному типу менингита. Детальнее всего патологию описал немецкий врач — Беннингхаус, а впервые термин был использован в диссертации А.Т.Тарасенкова, изучавшего признаки головного воспаления и arachnoiditis в особенности.
Некоторые ученые это заболевание так и называют серозным менингитом, но по МКБ-10 ему присвоен код G00 и название бактериальный арахноидит, G03 — который включает менингиты, обусловленные другими или неутоненными причинами, в том числе арахноидит, менингит, лептоменингит, пахименингит, а также G03.9 – для менингита неуточненного – спинального арахноидита БДУ (без дополнительных указаний).
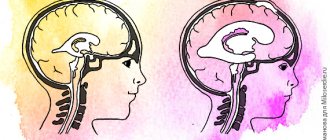
Головной мозг имеет три оболочки: твердую, паутинную и мягкую. Благодаря твердой формируются синусы для оттока венозной крови, мягкая – обеспечивает трофику, а паутинная – необходима для циркуляции ликвора. Она расположена над извилинами, но не проникает в борозды головного мозга и разделяет субарахноидальное и субдуральное пространство. В её структуре есть арахноидэндотелиальные клетки, а также пучки коллагеновых фибрилл различной толщины и количества.
Гистология мозговых оболочек
Прогноз и профилактика для пациентов
Лучшая профилактика – это здоровый образ жизни, укрепление иммунитета, минимизация стрессов, регулярные медицинские осмотры для своевременного выявления и лечения заболеваний. В особенности это касается будущих мам.
Но если киста все же обнаружена, не стоит паниковать. Необходимо наблюдаться у врача и выполнять его рекомендации, больше отдыхать. У некоторых больных после лечения возникает повторная киста. В случае рецидива болезни нужен регулярный контроль уровня холестерина, артериального давления, лечение имеющихся заболеваний.
При своевременном лечении, тем не менее, прогноз хороший. Многие больные полностью восстанавливаются и прощаются с кистой навсегда.
Патогенез
Арахноидит вызывает морфологические изменения в виде помутнения и утолщения паутинной оболочки, которые могут осложняться фибриноидными наложениями. Чаще всего они разлитые, но в отдельных случаях могут быть ограниченными, то есть речь идет о более грубых локальных нарушениях, инициированных обширным процессом при арахноидите. Макроскопические изменения при этом представляют собой:
- помутнение и утолщение (гиперплазия арахноид эндотелия) паутинной оболочки, сращение ее с сосудистой и твердой оболочками мозга;
- диффузная инфильтрация;
- расширение субарахноидальных щелевидных образований и цистерн в основания мозга, развитие их гидропса (переполненности цереброспинальной жидкостью).
Дальнейшее течение патологии приводит к фиброзу и формированию спаек между сосудистой и паутинной оболочкой, нарушению циркуляции ликвора (спинномозговой жидкости) и образованию одной или более арахноидальной кисты. При этом происходит нарушение нормальной циркуляции ликворной жидкости и как следствие – возникает гидроцефалия, в основе механизма которой два пути развития:
- окклюзионный – возникший в результате нарушения оттока жидкости из системы желудочков, к примеру, закрытие отверстий Люшка, Мажанди образующимися спайками или кистами;
- арезорбтивный – при котором нарушены процессы всасывания жидкости сквозь структуры твёрдой мозговой оболочки, как результат разлитого «слипчивого» процесса.
Как лечить кисту?
Если арахноидальная киста не растет и не развивается, то лечение не требуется. Человеку необходимо будет встать на учет к неврологу и каждый год проходить обследование в виде МРТ. Это даст возможность отслеживать рост и развитие кисты, если таковое происходит.
Когда киста прогрессирует и вызывает неврологическую симптоматику, требуется ее лечение. Медикаментозная коррекция сводится к приему лекарственных препаратов, нормализующих мозговое кровообращение (ноотропы, вазотропы, антиоксиданты). Иногда пациенту назначают препараты, которые позволяют растворять спайки (Карипаин, Лонгидаза). Помощь хирурга нужна в том случае, когда прием лекарственных препаратов не позволяет решить проблему.
Оперативное вмешательство призвано уменьшить внутричерепное давление, реализуется оно тремя способами:
- Шунтирование. Результатом этой процедуры становится формирование путей для оттока ликвора из полости кисты в полость брюшины.
- Фенестрация. Этот метод предполагает аспирацию содержимого кисты с дальнейшим созданием отверстий. Они соединяют кистозную полость с желудочком головного мозга или субарахноидальным пространством.
- Дренаж новообразования с применением игольной аспирации.
Современные нейрохирурги предпочитают использовать эндоскопические вмешательства, так как они обладают минимальной травматизацией головного мозга.
Операцию назначают только при условии, что иные методы лечения оказываются неэффективными. При кровоизлиянии в область кисты, либо при ее разрыве, требуется удаление новообразования. Выполняется операция путем трепанации, что сопряжено с рядом осложнений. Период реабилитации достаточно сложный и трудоемкий.
Классификация
Существует несколько классификаций арахноидита. На основе установленной причины арахноидит бывает посттравматическим, инфекционным (ревматическим, постгриппозным, тонзилогенным) и токсическим, от типа изменений — кистозный, слипчиво-кистозный, ограниченный и диффузный, одноочаговый и многоочаговый.
В зависимости от клинической картины и течения различают острый, подострый и хронический арахноидит, но для диагностики наиболее важно определить место локализации арахноидита и спрогнозировать картину воздействия и последствия оболочечных поражений.
В зависимости от преимущественного места локализации и вовлеченных в патологию структур, арахноидит может быть различного типа: церебральный, базальный, оптико-хиазмальный, мостомозжечковый, предмозжечковый, спинальный и пр.
Церебральный арахноидит
Церебральный тип арахноидита обычно охватывает оболочки головного мозга передних отделов больших полушарий и областей центральных извилин, поражая не только архноид эндотелий, но и структуры мягкого мозгового слоя с образованием спаек между ними. В результате спаечного процесса образуются кисты с ликвороподобным содержимым. Утолщение и уплотнение кист может привести к ксантохромным опухолевидным образованиям с содержанием большого количества белка, что может проявиться развитием эпилептического статуса.
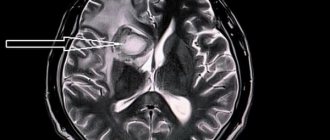
Арахноидальная киста головного мозга
Оптико-хиазмальный арахноидит
Наиболее часто локализуется в хиазмальной области и поражает основание мозга, вовлекая в патологию зрительные нервы и их перекрест. Этому способствуют черепно-мозговые травмы (сотрясение или ушиб мозга), инфекционные процессы в придаточных пазухах носа, а также такие заболевания как ангина, сифилис или малярия. Её результатом может быть необратимая потеря зрения, которая начинается с болей сзади глазных яблок и ухудшения зрения, которое может приводить к одно- и двусторонней темпоральной гемианопсии, центральной скотоме, концентрическому сужению полей зрения.
Развитие патологии медленное и не строго локальное, оно может распространяться и на отдаленные от хиазмы участки, обычно сопровождается образованием множественных спаек, кист и даже формирование рубцовой оболочки в области хиазмы. Негативное воздействие на зрительные нервы вызывает их атрофию – полную или частичную, что обеспечивается механическим сдавливанием спайками, образованием застойных сосков и расстройством циркуляции крови (ишемией). При этом изначально в большей мере страдает один из глаз, а спустя несколько месяцев вовлекается и второй.
Спинальный арахноидит
Помимо указанных общеизвестных причин спинальный арахноидит спинальный может быть вызван фурункулезом и гнойными абсцессами различной локализации. При этом кистозные ограниченные образования вызывают симптомы аналогичные экстрамедуллярной опухоли, симптомы компрессии структур спинного мозга, а также корешковый синдром и проводниковые нарушения, как двигательные, так и чувствительные.
Хронические воспалительные процессы вызывают белково-клеточную диссоциацию спинномозговой жидкости и чаще затрагивают заднюю поверхность спинного мозга грудного, поясничного отдела или конского хвоста. Они могут распространяться на несколько корешков или при диффузных поражениях — на большое количество, изменяя нижнюю границу расстройства чувствительности.
Спинальный архноидит может выражаться:
- в виде покалываний, онемения, слабости в ногах, необычных ощущений в конечностях;
- возникновение судорог в ногах, мышечных спазмов, самопроизвольных подергиваний;
- в форме расстройства (повышения, выпадения) таких рефлексов как коленные, пяточные;
- приступы сильной стреляющей боли как удары током или напротив – ноющей боли в пояснице;
- нарушение работы органов таза, в том числе снижение потенции.
Раздражение и сдавливание коры и близлежащих отделов мозга при арахноидите может осложняться образованием кисты различного типа – ретроцеребеллярной, ликворной, левой либо правой височной области.
Ретроцеребеллярная арахноидальная киста
Ретроцеребеллярная киста формируется при смещении сосудистого сплетения четвертого желудочка вверх и назад от интактного червеобразного отдела мозжечка. Для выявления такого типа кист приблизительно одинаково информативными являются КТ и МРТ.
Арахноидальная ликворная киста
Принято различать внутримозговые и субарахноидальные ликворные кисты, первые чаще встречаются у взрослых, а вторые – более характерны для пациентов детского возраста, что очень опасно и вызывает отставание в психическом развитии.
Ликворные кисты сформированы арахноид эндотелием либо рубцовым коллагеном, заполнены спинномозговой жидкостью. Они могут быть врожденными или образовываться при резорбции интрацеребральных кровоизлияний, очагов ушибов и разможжения головного мозга, в зоне ишемического размягчения после травм. Для них характерно длительное ремиттирующее течение, инициирующее эпилептические припадки разные по структуре, длительности и частоте.
Ликворная киста также может возникнуть в результате субарахноидального кровоизлияния или при реактивном слипчивом лептоменингите.
Арахноидальная киста правой височной области
Киста правой височной области может вызывать головные боли, ощущение пульсирования, сдавливания головы, шумы в ухе, приступы тошноты, судороги, раскоординацию движений.
Арахноидальные кисты бывают замершие, имеют стабильность и чаще всего не вызывают дискомфорта или общемозговых нарушений. Бессимптомное течение может привести к тому, что образование обнаружится лишь во время томографии мозга при подозрении на арахноидит.
Арахноидальная киста левой височной доли
Если киста левой височной доли прогрессирующая, то она может постепенно усиливать очаговые симптомов в связи с давлением на мозг. Обычно она располагается в области левой височной доли и выглядит как расширение внешнего ликворного пространства.
Когда пациент узнает информацию о кисте левой височной области, то часто выясняется, что это не смертельно и может не вызывать негативных симптомов. Однако, в ряде случаев есть риск развития нарушений речи (сенсорной афазии), выпадений полей зрения, внезапных судорог конечностей или всего тела.
Особенности лечения
После точного диагноза поражения арахноидальной кисты варианты лечения зависят в первую очередь от размера арахноидальной кисты и динамики ее прогрессирования. Если будет обнаружена небольшая, медленно растущая опухоль, вы будете находиться под регулярным наблюдением и лечить первопричину. После устранения триггеров кисты рассосутся. Быстро растущая киста больших размеров представляет серьезную угрозу для здоровья и жизни пациента, поэтому ее лечение можно проводить с применением комплекса медикаментозной терапии и хирургического вмешательства.
Консервативная терапия
Если на момент постановки диагноза обнаружено новообразование среднего размера, его можно лечить без хирургического вмешательства, но только фармакологически. В этом случае лечение определяется индивидуально для каждого пациента, и могут применяться следующие препараты.
- Противовирусные препараты (Амиксин, Пирогенал);
- метаболические стимуляторы (Глиатилин, Актовегин);
- препараты, снижающие адгезию (Карипатин, Лонгидаза);
- Иммуномодуляторы (Тимоген, Виферон).
Во время медикаментозной терапии важно строго соблюдать все рекомендации и рекомендации лечащего врача и не отклоняться от назначенного режима приема препарата.
Оперативное лечение
При диагностировании быстрорастущей кисты пациентам назначают срочную операцию по удалению опухоли. Операция может быть выполнена следующими методами:
- пункция — содержимое кисты удаляется через специальные проколы;
- Обходной — в полость кисты вводится дренажная трубка для изгнания ее содержимого;
- Эндоскопический метод — этот метод предполагает удаление кисты с помощью специального оборудования (эндоскопа);
- Трепанация черепа — радикальное хирургическое вмешательство, во время которого вскрывают череп и удаляют кистозную опухоль.
Хирургическое лечение арахноидальной кисты — наиболее эффективный способ удаления опухоли, но существует риск инфицирования или повреждения прилежащих тканей головного мозга во время операции.
Причины
Существует несколько путей развития воспаления паутинных оболочек и установлено, что арахноидит полиэтиологичен и может возникать в результате таких факторов как:
- перенесённые острые и хронические инфекционные процессы (в том числе грипп, ревматизм, корь, скарлатина, сепсис, пневмония, сифилис, туберкулез, бруцеллез, токсоплазмоз, остеомиелит костей черепа);
- воспалительные заболевания носовых придаточных пазух;
- острый или чаще хронический гнойный средний отит, особенно вызванный маловирулентными микроорганизмами или токсинами;
- осложнение гнойного среднего отита, например, лабиринтит, петрозит, синус-тромбоз;
- осложнение излеченного гнойного менингита либо абсцессов мозга;
- хронические интоксикации алкоголем, свинцом, мышьяком;
- различные травмы — черепно-мозговые и позвоночно-спинномозговые (преимущественно как остаточные явления);
- реактивное воспаление, вызванное медленно растущими опухолями или энцефалитом, чаще всего – негнойным отогенным.
Норма размеров и назначение операции
Нормальным считается отсутствие кисты, но если есть арахноидальная киста, независимо от ее размера, это уже аномалия. Арахноидальная киста может достигать различных размеров, но не может значительно увеличиваться — из-за давления церебральной жидкости она сопротивляется давлению.
Если диагностирована небольшая кистозная опухоль (1-2 мм), отслеживают изменения объема, чтобы увидеть, увеличивается ли арахноидальная киста в размерах. Обычно это на ранних стадиях разработки. Средняя киста составляет около 0,9-1 см, а более серьезные, тяжелые кисты превышают 1 см и могут достигать 12 см.
В ситуации, когда арахноидальная киста имеет постоянный размер и не увеличивается у взрослых, нет необходимости выполнять операцию по ее удалению. Ваш врач выпишет некоторые рекомендации и будет проводить регулярные ежегодные осмотры, чтобы отслеживать изменения в кисте.
Большая паутинная опухоль является врожденной и возникает у плода вместе с центральной нервной системой. Характерны мелкие арахноидальные кисты, приобретенные у взрослых, увеличенные за счет скопления в них жидкости.
Если при наблюдении мы замечаем изменения в размерах, он разрастается, и его симптомы начинают давать о себе знать, то хирургическое вмешательство просто необходимо срочно. Необходимость операции также обусловлена негативным воздействием таких факторов, как: повышение давления внутри черепа, кровоизлияния в мозг, судороги, разрыв самой кисты.
Симптомы арахноидита головного мозга
Симптомы арахноидита обычно вызваны внутричерепной гипертензией, в более редких случаях — ликворной гипотензией, а также проявлениями, отражающими локализацию, затрагивающую оболочечные процессы. Причем преобладать могут общие или локальные симптомы в зависимости от этого первые симптомы и клиническая картина меняется.
Изначальное подострое течение болезни со временем может переходить в хроническую форму и проявляться в виде общемозговых нарушений:
- локальные, усиливающиеся при напряжении головные боли, наиболее интенсивные – в первой половине дня могут вызывать тошноту и рвоту;
- развитие симптома прыжка, когда боль возникает локально во время подпрыгивания или неловкого неамортизированного движения с приземлением на пятки;
- головокружение несистемного характера;
- нарушения сна;
- ухудшение памяти;
- психические нарушения;
- возникновение беспричинной раздражительности, общей слабости и повышенной утомляемости.
Очаговые нарушения в первую очередь зависят от места локализации развития патологии и могут проявляться в виде симптомов поражения тройничного, отводящего, слухового и лицевого нервов. Кроме того:
- При конвекситальных (выпуклых) арахноидитах воспалительные процессы затрагивают участки центральных извилин и передних отделов больших полушарий, при этом преобладают явления раздражения структур головного мозга над проявлениями выпадений функций, которые выражаются в виде анизорефлексии, центрального пареза, генерализованных и джексоновских эпилептических припадков, нарушения циркуляции ликвора, расстройств чувствительности и движений (моно- или гемипарезов).
- При воспалении базальных отделов (оптико-хиазмального, мостомозжечкового и в области заднечерепной ямки) чаще всего возникают общемозговые симптомы и нарушаются функции нервов основания черепа.
- Оптико-хиазмальный арахноидит проявляется снижением остроты зрения и изменения полей, напоминая неврит зрительного нерва и сочетаясь с вегетативной дисфункцией — резким дермографизмом, усиленным пиломоторным рефлексом, обильным потоотделением, акроцианозом, иногда жаждой, усиленным мочеиспусканием, гипергликемией, адипозогенитальным ожирением, снижением обоняния.
- Патология, затрагивающая область ножек мозга становится причиной пирамидных симптомов, а также признаков поражений глазодвигательных нервов и менингеальных признаков.
- Арахноидит мостомозжечкового угла вызывает головные боли в затылочной области, шумы в ушах, невралгию, приступообразное головокружение, иногда с рвотой, односторонние мозжечковые нарушения — при пошатываниях больного или удержании веса на одной ноге — падение припадает на сторону поражений; при тщательном обследовании можно выявить атактическую походку, горизонтальный нистагм, пирамидные симптомы, расширение вен глазного дна, спровоцированное нарушениями венозного оттока.
- Если затронута большая (затылочная) цистерна, то заболевание развивается остро с повышением температуры, навязчивой рвотой, болями в затылке и шейном отделе, которые усиливаются при кашле, попытке повернуть голову или совершить резкое движение.
- Локализация воспалительных процессов в области IX, X, XII пар черепных нервов приводит к нистагму, повышению сухожильных рефлексов, пирамидным и менингеальным симптомам.
- Арахноидит задней черепной ямки может затрагивать V, VI, VII, VIII пару черепных нервов и вызывать внутричерепную гипертензию с менингеальными симптомами, мозжечковыми и пирамидными нарушениями, к примеру, атаксию, асинергию, нистагм, адиадохокинез, головная боль становится постоянным симптомом, одним из самых ранних.
- Диффузное поражение провоцируют общемозговые явления и неравномерное расширение желудочков, что выражается в возникновении лобного, гипоталамического, височного, среднемозгового и коркового синдрома, патология инициирует нарушение нормального обмена ликвора, нечеткие пирамидные симптомы, может влиять на отдельные черепные нервы.
Возможные последствия и осложнения
После радикального вмешательства с иссечением кисты могут остаться некоторые неврологические последствия. Это зависит от состояния организма больного, сопутствующих заболеваний, выполнения врачебных рекомендаций.
Наиболее тяжелые последствия (инвалидность, слепота, глухота, некупируемые головные боли, разрыв с излиянием ликвора, смерть) возможны в случае запоздалого обнаружения крупной кисты.
Арахноидальная киста – вид доброкачественной опухоли. Практика показывает, что она способна переродиться в рак, однако таких случаев на самом деле не много.
Анализы и диагностика
При постановке диагноза обязательно проводят дифференциальную диагностику с абсцессами и новообразованиями в задней черепной ямке или других участках головного мозга. Для определения арахноидита важно проведение всестороннего и подробного обследования больного.
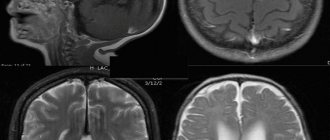
Показательными оказываются электроэнцефалография, ангиография, пневмоэнцефалограмма, сцинтиграфия, обзорные краниограммы, рентгенограмма черепа, миелография, КТ, МРТ. Эти исследования позволяют выявить внутричерепную гипертензию, местные изменения биопотенциалов, расширение субарахноидального пространства, цистерн и желудочков мозга, кистозные образования и очаговые изменения вещества мозга. Только если не наблюдается застойных явлений на глазном дне, то у пациента может быть взята люмбальная пункция для обнаружения умеренного лимфоцитарного плеоцитоза и незначительной белково-клеточной диссоциации. Кроме того, может понадобиться проведение указательной и пальце-носовой пробы.
Как обнаружить?
Осмотр невролога позволяет заподозрить наличие новообразования в головном мозге лишь при условии, что киста достигает значительных размеров. Только в этом случае она дает определенную неврологическую симптоматику.
Поэтому если у врача появляется подозрение на наличие кисты, он направит пациента на следующие исследования:
- ЭЭГ.
- РЭГ.
- Эхо-ЭГ.
- МРТ или КТ обладают максимальной информативностью и позволяют уточнить диагноз. Особенно актуально применение МРТ с контрастированием. Этот метод дает возможность отличить кисту от опухоли головного мозга.
Диета при арахноидите
Диета для нервной системы
- Эффективность: лечебный эффект через 2 месяца
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 рублей в неделю
Лечение арахноидита лучше всего сочетать с диетой, которая построена по принципам здорового питания:
- ограниченно потребление приправ и соли;
- исключены продукты, содержащие рафинированный сахар, масло, муку;
- мясо должно быть диетичных сортов – кролик, индейка, курочка и т.д.;
- нельзя колбасы и копчености;
- на столе должны быть свежие овощи и фрукты;
- обогатить рацион нужно печеным картофелем, капустно-морковными салатами, пряной и листовой зеленью;
- нужно добавлять в блюда и чаи смородину, облепиху, хурму, виноград, изюм.
Симптомокомплекс
Проявление симптомов, прежде всего, зависит от локализации и объема кистозного новообразования. При оказании давления кисты, связанной с увеличенным ее размером, на какую-либо зону головного мозга, у больного возникают:
- резкая боль в голове;
- головокружения, что внезапно появляются;
- резке приступы тошноты и рвотные реакции;
- состояние постоянной усталости;
- сонливость, галлюцинации;
- расстройство координации движений;
- нарушения зрения и слуха;
- наличие судорог и припадков.
Среди первостепенных симптомов отличаются – судороги, галлюцинации, частичный паралич тела, дезорганизация функционирования психики. При наличии таковых следует немедленно обратиться за специализированной помощью и пройти полное обследование для назначения дельнейшего лечения.
Чем опасна болезнь
Ликворная киста при отсутствии должного лечения может стать опаснейшим заболеванием с серьезными осложнениями и трагическими последствиями. Она влечет за собой инвалидность, а в единичных случаях даже летальный исход.
При своевременно оказанной помощи прогноз более, чем благоприятный. Риск ухудшения состояния уменьшается. В противном случае возможно развитие ряда состояний:
- Неврологические нарушения. Сюда относятся нарушения двигательной активности, потеря чувствительности, сбои в работе нервной системы.
- Эпилепсия, частые судороги, непроизвольные движения руками и ногами, потеря сознания.
Предотвратить их развитие поможет строгое соблюдение всех назначений врача.
Арахноидальные кисты до поры до времени не представляют серьезной опасности. Они не проявляются в каких-либо симптомах и обнаруживаются лишь при плановом обследовании. Но иногда из-за увеличения количества жидкости они начинают расти. В таких ситуациях состояние человека заметно ухудшается и требует вмешательства врача.