Электрокардиография – инструментальный метод диагностики, позволяющий исследовать электрические поля, возникающие при сердечных сокращениях. Преимуществом метода считается его относительная дешевизна и ценность полученных данных во время проведения процедуры. С ее помощью удается определить частоту сердечных сокращений, нарушения в работе миокарда и сердечной проводимости, оценить физическое состояние сердечной мышцы.
Во время проведения ЭКГ используется такое понятие, как электрокардиографические отведения (разница потенциалов в электрокардиографии). Во время диагностики болезней сердца применяют отведения ЭКГ в области рук, ног и грудины.
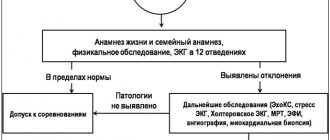
Показания к проведению электрокардиографии
Использование ЭКГ показано в следующих случаях:
- при плановых обследованиях, профилактических осмотрах;
- для оценки состояния сердечной мышцы у пациентов перед предстоящим хирургическим вмешательством;
- во время обследования пациентов с такими болезнями, как сахарный диабет, патологии легких, щитовидной железы, заболеваниях эндокринной системы;
- для диагностики артериальной гипертензии;
- во время постановки диагноза при ишемии сердца, мерцательной аритмии, для выяснения, какая стенка органа поражена;
- для выявления пороков сердца у новорожденных и взрослых пациентов;
- при обнаружении нарушения сердечного ритма и проводимости сердечных импульсов;
- с целью контроля состояния сердечной мышцы во время проведения медицинского лечения.
Важно! Норма или отклонения полученных данных определяется исключительно специалистом, обладающим необходимыми знаниями в данной области.
Электрический потенциал в ЭКГ
Многие пациенты интересуются, почему при исследовании сердечной мышцы электроды прибора располагают не только на грудь, но и в области конечностей? Чтобы понять это, следует выяснить некоторые особенности функционирования органа. Сердце во время сокращений синтезирует определенные электрические сигналы, создавая некое электрическое поле, распространяющееся по всему организму, включая правые и левые конечности. Данные волны расходятся по телу концентрическими окружностями. При измерении потенциала на их любом участке, электрокардиограф покажет равные значения потенциала. Одинаковый электрический потенциал в любой точке называют в медицинской практике эквипотенциальными. Вышеописанные измерения проводят в области кистей рук и ног.
Во время проведения электрокардиографии используются специальные датчики, фиксирующиеся на груди и конечностях больного
Другой такой окружностью является грудная клетка человека. Данные электрокардиографии часто записывают с поверхности сердечной мышцы (при открытом хирургическом вмешательстве в области сердца), от других отделов проводящей системы органа, например, от пучка Гиса и других. То есть запись кривой линии ЭКГ выполняется с помощью регистрации показателей электрических сигналов грудной клетки и конечностей. При этом врачи получают кардиограмму, записанную во всех отведениях, так как электрические потенциалы сердечной мышцы как бы отводятся от определенных частей тела.
Электрокардиограмма. Часть 1 из 3: теоретические основы ЭКГ
Начинаю давно обещанный цикл по ЭКГ, который состоит из 3 частей:
- теоретические основы ЭКГ,
- план расшифровки ЭКГ,
- некоторые распространенные патологические состояния на ЭКГ.
Необходимые начальные знания:
- проводящая система сердца (обязательно),
- как работает сердце (желательно).
Цикл подготовлен на основе учебного пособия «Электрокардиография» В. В. Мурашко и А. В. Струтынского
, которое используется при обучении студентов мединститутов с третьего курса. Это пособие начального уровня. Для практической работы с ЭКГ требуются более глубокие знания, например, уровня
«Руководства по электрокардиографии» В. Н. Орлова
. Если вы не связаны с медициной, но очень хотите немного разбираться в ЭКГ, рекомендую купить и освоить книгу Мурашко и Струтынского. Самая важная информация выделена там отдельно, а вопросы и
задания для самопроверки имеют ответы
, что позволяет учиться самостоятельно.
Электрокардиография
— целая наука, изучающая электрокардиограммы (ЭКГ), о которых пишут толстые труды и монографии. Тем не менее, можно научиться отличать нормальную ЭКГ от патологической. Мастерство приходит только с опытом, когда число расшифрованных ЭКГ идет на сотни и тысячи. Поначалу разглядывание каждой ЭКГ будет занимать до 10-15 минут, а опытным врачам и специалистам функциональной диагностики на это требуется не более полминуты. Физические основы ЭКГ изучают на первом курсе на физике, а по-настоящему расшифровкой ЭКГ начинают заниматься лишь на третьем на пропедевтике внутренних болезней.
Для понимания темы нужно обязательно знать проводящую систему сердца, иначе будет крайне сложно понять, какие процессы отражаются на ЭКГ.
Что именно записывает аппарат ЭКГ?
Электрокардиограф фиксирует суммарную электрическую активность сердца
, а если точнее — разность электрических потенциалов (напряжение) между 2 точками.
Откуда же в сердце возникает разность потенциалов
? Все просто. В состоянии покоя клетки миокарда заряжены изнутри отрицательно, а снаружи положительно, при этом на ЭКГ-ленте фиксируется прямая линия (= изолиния). Когда в проводящей системе сердца возникает и распространяется электрический импульс (возбуждение), клеточные мембраны переходят из состояния покоя в возбужденное состояние, меняя полярность на противоположную (процесс называется
деполяризацией
). При этом изнутри мембрана становится положительной, а снаружи — отрицательной из-за открытия ряда ионных каналов и взаимного перемещения ионов K+ и Na+ (калия и натрия) из клетки и в клетку. После деполяризации через определенное время клетки переходят в состояние покоя, восстанавливая свою исходную полярность (изнутри минус, снаружи плюс), этот процесс называется
реполяризацией
.
Электрический импульс последовательно распространяется по отделам сердца, вызывая деполяризацию клеток миокарда. Во время деполяризации часть клетки оказывается изнутри заряженной положительно, а часть — отрицательно. Возникает разность потенциалов
. Когда вся клетка деполяризована или реполяризована, разность потенциалов отсутствует. Стадии
деполяризации соответствует сокращение
клетки (миокарда), а стадии
реполяризации — расслабление
. На ЭКГ записывается суммарная разность потенциалов от всех клеток миокарда, или, как ее называют,
электродвижущая сила сердца
(ЭДС сердца). ЭДС сердца — хитрая, но важная штука, поэтому вернемся к ней чуть ниже.
Схематическое расположение вектора ЭДС сердца
(в центре) в один из моментов времени.
Отведения на ЭКГ
Как указано выше, электрокардиограф регистрирует напряжение (разность электрических потенциалов) между 2 точками
, то есть в каком-то
отведении
. Другими словами, ЭКГ-аппарат фиксирует на бумаге (экране) величину проекции электродвижущей силы сердца (ЭДС сердца) на какое-либо отведение.
Стандартная ЭКГ записывается в 12 отведениях
:
- 3 стандартных
(I, II, III), - 3 усиленных
от конечностей (aVR, aVL, aVF), - и 6 грудных
(V1, V2, V3, V4, V5, V6).
1) Стандартные отведения
(предложил Эйнтховен в 1913 году). I — между левой рукой и правой рукой, II — между левой ногой и правой рукой, III — между левой ногой и левой рукой.
Простейший
(одноканальный, т.е. в любой момент времени записывающий не более 1 отведения) кардиограф имеет 5 электродов:
красный
(накладывается на правую руку),
желтый
(левая рука),
зеленый
(левая нога),
черный
(правая нога) и грудной (присоска). Если начать с правой руки и двигаться по кругу, можно сказать, что получился светофор. Черный электрод обозначает «землю» и нужен только в целях безопасности для заземления, чтобы человека не ударило током при возможной поломке электрокардиографа.
Многоканальный портативный электрокардиограф
. Все электроды и присоски отличаются по цвету и месту наложения.
2) Усиленные отведения от конечностей
(предложены Гольдбергером в 1942 году). Используются те же самые электроды, что и для записи стандартных отведений, но каждый из электродов по очереди соединяет сразу 2 конечности, и получается объединенный электрод Гольдбергера. На практике запись этих отведений производится простым переключением рукоятки на одноканальном кардиографе (т.е. электроды переставлять не нужно).
aVR
— усиленное отведение от правой руки (сокращение от augmented voltage right — усиленный потенциал справа).
aVL
— усиленное отведение от левой руки (left — левый)
aVF
— усиленное отведение от левой ноги (foot — нога)
3) Грудные отведения
(предложены Вильсоном в 1934 году) записываются между грудным электродом и объединенным электродом от всех 3 конечностей. Точки расположения грудного электрода находятся последовательно по передне-боковой поверхности грудной клетки от средней линии тела к левой руке.
Слишком подробно не указываю, потому для неспециалистов это не нужно. Важен сам принцип (см. рис.). V1 — в IV межреберье по правому краю грудины. V2 V3 V4 — на уровне верхушки сердца. V5 V6 — по левой среднеподмышечной линии на уровне верхушки сердца.
Расположение 6 грудных электродов при записи ЭКГ
.
12 указанных отведений являются стандартными
. При необходимости «пишут» и
дополнительные
отведения:
- по Нэбу
(между точками на поверхности грудной клетки), - V7 — V9
(продолжение грудных отведений на левую половину спины), - V3R — V6R
(зеркальное отражение грудных отведений V3 — V6 на правую [right] половину грудной клетки).
Значение отведений
Для справки: величины бывают скалярные и векторные. Скалярные величины имеют только величину
(численное значение), например: масса, температура, объем. Векторные величины, или векторы, имеют
как величину, так и направление
; например: скорость, сила, напряжённость электрического поля и т. д. Векторы обозначаются стрелочкой над латинской буквой.
Зачем придумано так много отведений
? ЭДС сердца — это
вектор ЭДС сердца в трехмерном мире
(длина, ширина, высота) с учетом времени. На плоской ЭКГ-пленке мы можем видеть только 2-мерные величины, поэтому кардиограф записывает проекцию ЭДС сердца на одну из плоскостей во времени.
Плоскости тела, используемые в анатомии
.
В каждом отведении записывается своя проекция ЭДС сердца. Первые 6 отведений
(3 стандартных и 3 усиленных от конечностей) отражают ЭДС сердца в так называемой
фронтальной плоскости
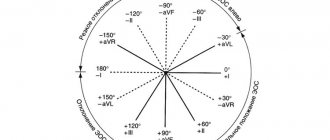
(см. рис.) и позволяют вычислять электрическую ось сердца с точностью до 30° (180° / 6 отведений = 30°). Недостающие 6 отведений для формирования круга (360°) получают, продолжая имеющиеся оси отведений через центр на вторую половину круга.
Взаимное расположение стандартных и усиленных отведений во фронтальной плоскости
. Но на рисунке есть ошибка: aVL и III отведение НЕ находятся на одной линии. Ниже приведены правильные рисунки.
6 грудных отведений
отражают ЭДС сердца
в горизонтальной (поперечной) плоскости
(она делит тело человека на верхнюю и нижнюю половины). Это позволяет уточнить локализацию патологического очага (например, инфаркта миокарда): межжелудочковая перегородка, верхушка сердца, боковые отделы левого желудочка и т. д.
При разборе ЭКГ используют проекции вектора ЭДС сердца, поэтому такой анализ ЭКГ называется векторным
.
Примечание
. Нижележащий материал может показаться очень сложным. Это нормально. При изучении второй части цикла вы к нему вернетесь, и станет намного понятнее.
Электрическая ось сердца (ЭОС)
Если нарисовать круг
и через его центр провести линии, соответствующие направлениям трех стандартных и трех усиленных отведений от конечностей, то получим
6-осевую систему координат
. При записи ЭКГ в этих 6 отведениях записывают 6 проекций суммарной ЭДС сердца, по которым можно оценить расположение патологического очага и электрическую ось сердца.
Формирование 6-осевой системы координат
. Отсутствующие отведения заменяются продолжением уже имеющихся.
Электрическая ось сердца
— это проекция суммарного электрического вектора ЭКГ-комплекса QRS (он отражает возбуждение желудочков сердца) на фронтальную плоскость. Количественно электрическая ось сердца выражается
углом ?
между самой осью и положительной (правой) половиной оси I стандартного отведения, расположенной горизонтально.
Наглядно видно, что одна и та же ЭДС сердца
в проекциях на разные отведения дает различные формы кривых.
Правила определения
положения ЭОС во фронтальной плоскости такие: электрическая ось сердца
совпадает
с тем из 6 первых отведений, в котором регистрируются
самые высокие положительные зубцы
, и
перпендикулярна
тому отведению, в котором величина положительных зубцов
равна
величине отрицательных зубцов. Два примера определения электрической оси сердца приведены в конце статьи.
Варианты положения электрической оси сердца:
- нормальное
: 30° > ? - вертикальное
: 70° > ? - горизонтальное
: 0° > ? - резкое отклонение оси вправо
: 91° > ? - резкое отклонение оси влево
: 0° > ?
Варианты расположения электрической оси сердца
во фронтальной плоскости.
В норме электрическая ось сердца
примерно соответствует его
анатомической оси
(у худых людей направлена более вертикально от средних значений, а у тучных — более горизонтально). Например, при
гипертрофии
(разрастании) правого желудочка ось сердца отклоняется вправо. При
нарушениях проводимости
электрическая ось сердца может резко отклоняться влево или вправо, что само по себе является диагностическим признаком. Например, при полной блокаде передней ветви левой ножки пучка Гиса наблюдается резкое отклонение электрической оси сердца влево (? ? ?30°), задней ветви — вправо (? ? +120°).
Полная блокада передней ветви левой ножки пучка Гиса
.
ЭОС резко отклонена влево
(? ?? 30°), т.к. самые высокие положительные зубцы видны в aVL, а равенство зубцов отмечается во II отведении, которое перпендикулярно aVL.
Полная блокада задней ветви левой ножки пучка Гиса
.
ЭОС резко отклонена вправо
(? ? +120°), т.к. самые высокие положительные зубцы видны в III отведении, а равенство зубцов отмечается в отведении aVR, которое перпендикулярно III.
Читайте далее:
- Электрокардиограмма. Часть 2 из 3: план расшифровки ЭКГ
- ЭКГ, часть 3a. Мерцательная аритмия и наджелудочковая пароксизмальная тахикардия
Виды отведений
Наиболее часто применяют 12 отведений ЭКГ. Сюда относят:
- три стандартные отведения;
- три усиленные;
- шесть отведений от груди.
ЭКГ в 12-ти отведениях имеет диагностическую ценность, используется во время проведения электрокардиографии с целью оценки состояния сердца и выявления его различных заболеваний.
Отведения стандартного типа
Каждая из конкретных точек электрического поля обладает собственным потенциалом. Электрокардиография позволяет зафиксировать разность потенциалов в нескольких измеряемых точках.
Стандартные отведения регистрируются следующим образом:
- 1 отведение – при этом положительный электрод фиксируют на левой руке, отрицательный на правой руке;
- 2 отведение – датчик со значением плюс на левой ноге, отрицательный электрод на правой руке;
- 3 отведение – на левой ноге прикрепляют положительный электрод, на левой руке – отрицательный.
Показатели первого, второго и третьего отведения отвечают за работу того или иного участка сердечной мышцы.
Во время ЭКГ основным типом считаются стандартные отведения
Отведения усиленного характера
Данные фиксируются благодаря получению разницы между электрическим потенциалом одной из конечностей, в область которой прикрепляется положительный электрод, и средними показателями потенциалов других конечностей.
Такие отведений на схеме обозначаются сочетанием букв aVF, aVL и aVR.
Соединение электрического центра сердечной мышцы с областью прикрепления электрода определяет ось усиленных однополюсных отведений. Эта ось делится на две равные части. Одна из них положительная, направлена к активному электроду. Вторая – отрицательная, направлена в сторону электрода Гольдберга с отрицательным зарядом.
Отведения грудного отдела
Отведения электрокардиографии в области грудной клетки обозначаются буквой V, предложены Вильсоном. Во время проведения электрокардиографии применяют 6 грудных отведений. Для этого электрод размещают на той или иной точке грудной клетки. Грудные отведения ЭКГ схематически обозначаются сочетанием латинских букв и цифр.
Область прикрепления электродов:
- область четвертого межреберного отдела справа от грудной клетки – V1;
- область четвертого межреберного отдела слева от грудной клетки – V2;
- область между V2 и V4 – V3;
- средняя линия ключицы и пятое межреберное пространство – V4;
- передняя подмышечная линия и область пятого межреберья – V5;
- средняя часть подмышечной области и пространство шестого межреберья – V6.
Грудные отведения располагаются в области грудины больного
Использование ЭКГ в 12 отведениях наиболее распространенный вариант. Электрокардиографические нарушения в каждом из них определяют общую электродвижущую силу сердца, то есть выступают следствием одновременного влияния на отведение изменяющегося электрического потенциала в стенках сердца, отделах желудочков, верхней части органа и в его основании.
Дополнительные отведения
Для получения более точных сведений о состоянии сердечной мышцы во время электрокардиографии используют дополнительные отведения по Нэбу. Для проведения этого вида диагностики применяют датчики, которые обычно используют для стандартных отведений.
Данные отведений по Нэбу помогают выявить патологические состояния, связанные с нарушениями миокарда заднего отдела органа, передней стенки и верхних отделов сердца.
Важно! Часто дополнительные отведения являются необходимыми для постановки диагноза при том или ином заболевании.
Что такое ЭКГ, особенности ее регистрации, плюсы и минусы портативных устройств
Все мы не раз слышали аббревиатуру ЭКГ. Многие из нас даже знают как она расшифровывается. Всем нам с детства знакомо не очень приятное ощущение холодных и влажных электродов на своей груди. И первое, что нам говорят сделать, когда возникают вопросы, касаемые сердца — это электрокардиограмма. Но возникают вопросы, насколько точно этот исследование, насколько информативно, что может отследить, что влияет на конечный результат, как интерпретировать, как часто делать, какие минусы и плюсы ЭКГ.
Оптическими датчиками пульса сейчас уже никого не удивишь. Можно купить даже браслет по цене нескольких чашек кофе, который будет уметь мерить ваш пульс. Но в последнее время на рынке появляется все больше устройств с функцией измерения ЭКГ. Что это такое, маркетинговый ход или действительно полезный инструмент?
На все эти вопросы я и постараюсь сегодня ответить. Но давайте по порядку.
Что такое ЭКГ? Электрокардиогра́фия — доступная и информативная методика исследования функционального состояния сердца путем графической регистрации электрических импульсов, возникающих при сердечной деятельности. Электрокардиография представляет собой относительно недорогой, но ценный метод электрофизиологической инструментальной диагностики в кардиологии. Прямым результатом электрокардиографии является получение электрокардиограммы (ЭКГ). Именно возникновением электрических импульсов в сердце обусловлено ритмичным чередование сокращения (систолы) и расслабления (диастолы) сердечной мышцы за определенный временной диапазон.
Электрокардиограф — специальный медицинский прибор, фиксирующий импульсы, идущие от укрепленных на теле датчиков, и преобразующий их в график, т.е. электрокардиограмму, которая подлежит дальнейшему анализу врачом-кардиологом. Так как делают ЭКГ в госпитальных условиях и на дому, существуют стационарные и портативные кардиографы.
Если коротко, то электрокардиограф фиксирует суммарную электрическую активность сердца, а если точнее — разность электрических потенциалов (напряжение) между 2 точками
Основными составляющими частями прибора являются:
- электроды, накладываемые на руки, ноги и торс человека;
- переключатель-регулятор;
- усилитель сигналов;
- фильтр против помех от сети.
Современные кардиографы обладают высокой чувствительностью к биоэлектрической активности сердечной мышцы, и точностью передачи импульсных колебаний.
Цель и задачи ЭКГ Снятие электрокардиограммы проводится для правильной диагностики заболеваний сердца. С помощью данной процедуры оцениваются следующие параметры:
- Определение частоты (см. также пульс) и регулярности сердечных сокращений (например, экстрасистолы (внеочередные сокращения), или выпадения отдельных сокращений — аритмии).
- Показывает острое или хроническое повреждение миокарда (инфаркт миокарда, ишемия миокарда).
- Может быть использована для выявления нарушений обмена калия, кальция, магния и других электролитов.
- Выявление нарушений внутрисердечной проводимости (различные блокады).
- Метод скрининга при ишемической болезни сердца, в том числе и при нагрузочных пробах.
- Даёт понятие о физическом состоянии сердца (гипертрофия левого желудочка).
- Может дать информацию о внесердечных заболеваниях, таких, как тромбоэмболия лёгочной артерии.
- Позволяет удалённо диагностировать острую сердечную патологию (инфаркт миокарда, ишемия миокарда) с помощью кардиофона.
- Обязательно применяется при прохождении диспансеризации.
Причины пройти обследование ЭКГ делается в следующих основных случаях:
- хронически повышенное давление;
- постановка диагноза при болях в груди;
- ожирение;
- прыгающий сердечный ритм;
- мониторинг у спортсменов
Помимо прочего ЭКГ могут назначит и во многих других случаях. ЭКГ обязательна перед проведением операций, ибо является одним из основных анализов, на основании которого дается допуск на проведение хирургического вмешательства.
Вид электрокардиограммы Графическая регистрация ЭКГ представляет собой ломаную линию, острые углы (зубцы) которой располагаются сверху и снизу от горизонтальной линии, на которой фиксируются временные циклы. Зубцы показывают глубину и частоту ритмичных изменений. Электрокардиограмма отражает только электрические процессы в миокарде: деполяризацию (возбуждение) и реполяризацию (восстановление) клеток миокарда.
Графически ЭКГ представляет из себя последовательность QPRST — комплекса. Каждый зубец которого обозначается соответствующей буквой, а интервалы между буквами являются ничем иным, как отображением фаз работы сердца.
Соотношение интервалов ЭКГ с фазами сердечного цикла (систола и диастола желудочков)
- *Си́стола — одно из состояний сердечной мышцы при сердцебиении, а именно сокращение левого и правого желудочков и выброс крови в аорту из левого желудочка и в лёгочный ствол из правого желудочка. Диастола (от греч. diastole — расширение) — расширение полостей сердца (связано с расслаблением мышц предсердий и желудочков), во время которого оно заполняется кровью; вместе с систолой (сокращением) составляет цикл сердечной деятельности.
Зубцы и интервалы на ЭКГ.
- P (сокращение предсердий),
- Q, R, S (все 3 зубца характеризуют сокращение желудочков),
- T (расслабление желудочков),
- U (непостоянный зубец, регистрируется редко).
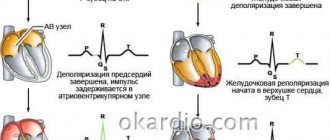
Сегментом на ЭКГ называют отрезок прямой линии между двумя соседними зубцами. Наибольшее значение имеют сегменты P-Q и S-T. Например, сегмент P-Q образуется по причине задержки проведения возбуждения в предсердно-желудочковом (AV-) узле.
Интервал состоит из зубца (комплекса зубцов) и сегмента. Таким образом, интервал = зубец + сегмент. Самыми важными являются интервалы P-Q и Q-T.
Зубцы, сегменты и интервалы на ЭКГ.
Вдаваться в тему зубцов, интервалов и сегментов, а также в анализ самой ЭКГ нет смысла. Кардиологи учатся годами, чтобы верно интерпретировать этот сложный комплекс. Но общее понимание того, что такое ЭКГ и как она выглядит у вас теперь есть. Перейдем к тому, как регистрируют сами электрические импульсы с тела человека.
Снятие ЭКГ и отведения Откуда же в сердце возникает разность потенциалов? Все просто. В состоянии покоя клетки миокарда заряжены изнутри отрицательно, а снаружи положительно, при этом на ЭКГ-ленте фиксируется прямая линия (изолиния). Когда в проводящей системе сердца возникает и распространяется электрический импульс (возбуждение), клеточные мембраны переходят из состояния покоя в возбужденное состояние, меняя полярность на противоположную (процесс называется деполяризацией). При этом изнутри мембрана становится положительной, а снаружи — отрицательной из-за открытия ряда ионных каналов и взаимного перемещения ионов K+ и Na+ (калия и натрия) из клетки и в клетку. После деполяризации через определенное время клетки переходят в состояние покоя, восстанавливая свою исходную полярность (изнутри минус, снаружи плюс), этот процесс называется реполяризацией.
Электрический импульс последовательно распространяется по отделам сердца, вызывая деполяризацию клеток миокарда. Во время деполяризации часть клетки оказывается изнутри заряженной положительно, а часть — отрицательно. Возникает разность потенциалов. Когда вся клетка деполяризована или реполяризована, разность потенциалов отсутствует. Стадии деполяризации соответствует сокращение клетки (миокарда), а стадии реполяризации — расслабление. На ЭКГ записывается суммарная разность потенциалов от всех клеток миокарда, или, как ее называют, электродвижущая сила сердца (ЭДС сердца).
Схематическое расположение вектора ЭДС сердца (в центре)
Сейчас будет очень важный момент, касательно отведений и понимания о точности снятия сигнала.
Стандартная ЭКГ записывается в 12 отведениях:
- 3 стандартных (I, II, III),
- 3 усиленных от конечностей (aVR, aVL, aVF),
- и 6 грудных (V1, V2, V3, V4, V5, V6).
Стандартные отведения (предложил Эйнтховен в 1913 году). I — между левой рукой и правой рукой, II — между левой ногой и правой рукой, III — между левой ногой и левой рукой.
Простейший (одноканальный, т.е. в любой момент времени записывающий не более 1 отведения, как на фото выше) кардиограф имеет 5 электродов: красный (накладывается на правую руку), желтый (левая рука), зеленый (левая нога), черный (правая нога) и грудной (присоска). Если начать с правой руки и двигаться по кругу, можно сказать, что получился светофор. Черный электрод обозначает «землю» и нужен только в целях безопасности для заземления, чтобы человека не ударило током при возможной поломке электрокардиографа.
Усиленные отведения от конечностей (предложены Гольдбергером в 1942 году). Используются те же самые электроды, что и для записи стандартных отведений, но каждый из электродов по очереди соединяет сразу 2 конечности, и получается объединенный электрод Гольдбергера. На практике запись этих отведений производится простым переключением рукоятки на одноканальном кардиографе (т.е. электроды переставлять не нужно).
aVR — усиленное отведение от правой руки (сокращение от augmented voltage right — усиленный потенциал справа). aVL — усиленное отведение от левой руки (left — левый) aVF — усиленное отведение от левой ноги (foot — нога)
Грудные отведения (предложены Вильсоном в 1934 году) записываются между грудным электродом и объединенным электродом от всех 3 конечностей. Точки расположения грудного электрода находятся последовательно по передне-боковой поверхности грудной клетки от средней линии тела к левой руке.
Расположение 6 грудных электродов при записи ЭКГ
12 указанных отведений являются стандартными. При необходимости «пишут» и дополнительные отведения:
- по Нэбу (между точками на поверхности грудной клетки),
- V7 — V9 (продолжение грудных отведений на левую половину спины),
- V3R — V6R (зеркальное отражение грудных отведений V3 — V6 на правую [right] половину грудной клетки)
Значения отведений
Для справки: величины бывают скалярные и векторные. Скалярные величины имеют только величину (численное значение), например: масса, температура, объем. Векторные величины, или векторы, имеют как величину, так и направление; например: скорость, сила, напряжённость электрического поля и т. д. Векторы обозначаются стрелочкой над латинской буквой.
Зачем придумано так много отведений? ЭДС сердца — это вектор ЭДС сердца в трехмерном мире (длина, ширина, высота) с учетом времени. На плоской ЭКГ-пленке мы можем видеть только 2-мерные величины, поэтому кардиограф записывает проекцию ЭДС сердца на одну из плоскостей во времени.
Плоскости тела, используемые в анатомии.
В каждом отведении записывается своя проекция ЭДС сердца. Первые 6 отведений (3 стандартных и 3 усиленных от конечностей) отражают ЭДС сердца в так называемой фронтальной плоскости (см. рис.) и позволяют вычислять электрическую ось сердца с точностью до 30° (180° / 6 отведений = 30°). Недостающие 6 отведений для формирования круга (360°) получают, продолжая имеющиеся оси отведений через центр на вторую половину круга.
6 грудных отведений отражают ЭДС сердца в горизонтальной (поперечной) плоскости (она делит тело человека на верхнюю и нижнюю половины). Это позволяет уточнить локализацию патологического очага (например, инфаркта миокарда): межжелудочковая перегородка, верхушка сердца, боковые отделы левого желудочка и т. д.
При разборе ЭКГ используют проекции вектора ЭДС сердца, поэтому такой анализ ЭКГ называется векторным. Если нарисовать круг и через его центр провести линии, соответствующие направлениям трех стандартных и трех усиленных отведений от конечностей, то получим 6-осевую систему координат. При записи ЭКГ в этих 6 отведениях записывают 6 проекций суммарной ЭДС сердца, по которым можно оценить расположение патологического очага и электрическую ось сердца.
Формирование 6-осевой системы координат.
Электрическая ось сердца — это проекция суммарного электрического вектора ЭКГ-комплекса QRS (он отражает возбуждение желудочков сердца) на фронтальную плоскость. Количественно электрическая ось сердца выражается углом между самой осью и положительной (правой) половиной оси I стандартного отведения, расположенной горизонтально.
Правильное понимание нормальных и патологических векторов деполяризации и реполяризации клеток миокарда позволяют получить большое количество важной клинической информации. Правый желудочек обладает малой массой, оставляя лишь незначительные изменения на ЭКГ, что приводит к затруднениям в диагностике его патологии, по сравнению с левым желудочком.
То есть, простым языком, чем больше отведений мы можем зарегистрировать, тем более полной будет клиническая картина. Регистрируя лишь одно отведение мы сами себя лишаем важной информации. Но об этом подробнее немного ниже.
Касательно точности Электрокардиографы — это средства измерения. А все средства измерения должны проходить поверку, то есть некое исследование, на основании которого можно дать заключение, что конкретный прибор действительно точен в тех результатах, которые он выдает. Не знаю как за рубежом, но в России ЭКГ поверяются устройством по типу Диатест-4, которое является генератором сигналов, удовлетворяющим требованиям, как средство поверки миографов, реографов, электрокардиографов, энцефалографов, обеспечивающим установку параметров сигналов с требуемой точностью.
Что еще влияет на достоверность получаемой ЭКГ, помимо класса точности самого прибора?
- помехи в электрической сети;
- волнение обследуемого;
- некачественный контакт датчика (для улучшения проходимости электро сигнала через электрод используется специальный гель);
- человеческий фактор (небрежное отношение медицинского персонала, который может совершить неправильное наложение электродов).
Есть еще масса нюансов, которые могут повлиять на результат, полученный в результате регистрации ЭКГ.
Кроме того, следует отдельно отметить, что ЭКГ — это не панацея. ЭКГ не способна обнаружить абсолютно все виды патологий и отклонений в работе сердца. Более того, ЭКГ — это отображения работы сердца в реальном времени, а многие отклонения имеют непостоянный и периодически возникающий характер. То есть, имея какое-то отклонение в работе сердца далеко не факт, что оно проявит себя в момент регистрации ЭКГ. И в этом случае ЭКГ будет абсолютно бесполезна, даже если вы используете наиболее широкий анализ с использованием 12 отведений.
И тут подошло время поговорить о портативных устройствах для регистрации ЭКГ.
Appla Watch и аналоги Презентация последней модели Apple Watch наделала много шума. В основном по причине того, что господа представили новую функцию часов, которая позволяет снимать ЭКГ прямо с руки владельца. Чуть ли не каждую неделю на рынке появляется очередное устройство с подобной функцией, и журналисты профильных и не очень изданий величают такие штуковины прорывом инженерной мысли и новым словом в сфере самодиагностики. Но давайте разберемся как это работает и что мы получаем в итоге.
У данных часов с обратной стороны корпуса расположен специальный электрод. Для снятия ЭКГ, необходимо «замкнуть» контур между двумя руками и сердцем, т.е. нажать второй рукой на кнопку сбоку часов, что запустит функцию анализа ЭКГ. Что можно определить на основании одного отведения, измеряя потенциал между правой и левой рукой? Только ритм сердца, что может быть очень полезно для скрининга фибрилляции предсердий. После измерения ЭКГ таким способом единственное, что вы получите это ответ, что у вам нормальный синусовый ритм или фибрилляция предсердий. Фибрилляция предсердий (мерцательная аритмия, устар.) – наиболее часто встречающееся нарушение ритма сердца. Фибрилляция предсердий связана с различными сердечно-сосудистыми заболеваниями, которые способствуют развитию и поддержанию аритмии. Есть несколько форм ФП, но суть в том, что данный тип нарушения ритма может быть периодическим и не отслеживаться периодическим измерением ЭКГ с использованием всего 1 отведения. Само по себе наличие ФП не обязательно обозначает критическую ситуацию. У многих людей с ФП полностью отсутствуют какие бы то ни было симптомы, другие могут периодически испытывать учащение пульса или его нерегулярность. ФП становится опасной, когда на её фоне происходят отклонения жизненно важных показателей, когда давление у человека падает настолько, что он может потерять сознание, он может испытывать одышку, или опасно высокий пульс. Если ваш пульс превышает 100-110 ударов в минуту, вы испытываете ФП с тахисистолией. В этот момент врачи неотложки могли бы контролировать ваш пульс при помощи вводимых внутривенно лекарств. И хотя краткие периоды бессимптомной ФП могут быть неопасными, постоянная ФП увеличивает риск инфаркта, тромбов в лёгких и остановки сердца. В зависимости от факторов риска пациента, некоторым может потребоваться разжижение крови. Чем дольше ваше сердце находится в состоянии неконтролируемой ФП, тем сложнее обратить сердечные изменения.
Чего не могут Apple Watch и аналоги
- В настоящий момент Apple Watch с функцией ЭКГ не предназначены для определения других проблем с сердцем, кроме ФП.
- Они также не подходят для людей, которым уже поставили диагноз ФП – им необходимо регулярно посещать врача.
- Они не могут точно обнаружить риск инфаркта. Даже полная ЭКГ с 12 отведениями может пропустить определённые признаки инфаркта.
- Они не считаются устройством, одобренным Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA). FDA просто выпускает разрешения, «предварительные формы одобрения 510к до выхода продукта на рынок», в которых недвусмысленно написано, что устройство не предназначено для людей моложе 22 лет. Устройство считается аппаратом для домашнего использования класса II – в этот класс входят презервативы и тесты на беременность.
- Они не являются устройством для постоянного отслеживания электрической активности сердца. Они могут отслеживать ЭКГ, только когда вы второй рукой прикасаетесь к колесику.
- ЭКГ с одним электродом построить физически невозможно. Для измерения электрической активности необходимо организовать замкнутый контур, проходящий через сердце. С этим не справится даже беспроводное устройство, надетое на другую руку, поскольку оно не будет частью того же контура.
Все вышесказанное относится абсолютно ко всем портативным устройствам (часам, браслетам, чехлам для телефонов и т.д.) принцип работы которых основан на регистрации изменения потенциала лишь между двумя электродами.
В целом новые Apple Watch (как и аналоги) выглядят как прекрасный инструмент, но они не относятся к аппаратам медицинского класса, и не заменят профессиональной медицинской оценки в случае появления симптомов. И даже если ЭКГ на ваших Apple Watch выглядит нормально, это не означает, что у вас нет ФП или других сердечных аномалий.
Пара мыслей к размышлению. Устройства такого рода не являются средствами измерения, они не проходят поверку, а соответственно нет никакого контроля точности данных, получаемых при таком способе регистрации ЭКГ. Кроме того не используется никаких специальных гелей для улучшения проводимости электрических импульсов через кожу, которая имеет достаточно большое сопротивление.
Так что решение приобретать такого рода устройства или нет — остается за вами.
Что же делать? Помимо обычной ЭКГ я рекомендую проводить ЭКГ под нагрузкой, т.е. на беговой дорожке, эллипсоиде, велоэргометре. Картина под нагрузкой будет еще более полной. Но такой вид анализа тоже не является панацеей. Более информативным видом исследования при паталогиях, имеющих периодический характер является использование суточного монитора или холтера. Есть еще такая штуковина, как Эхокардиогра́фия — метод УЗИ, направленный на исследование морфологических и функциональных изменений сердца и его клапанного аппарата. Основан на улавливании отражённых от структур сердца ультразвуковых сигналов. Данный метод позволяет установить состояние мягких тканей, определить толщину стенок сердца, состояние клапанного аппарата, объем полостей сердца, сократительную активность миокарда, увидеть работу сердца в режиме реального времени, проследить скорость и особенности движения крови в предсердиях и желудочках сердца.
Еще раз хочу подчеркнуть, что делая ЭКГ надо понимать, что различные патологии могут быть не обнаружены. Даже инфаркт миокарда порой не отследить на ЭКГ или ЭхоКГ. В этом случае надо делать анализ крови на маркеры повреждения кардиомиоцитов. Но это уже совсем в крайних случаях. В настоящее время наиболее убедительным маркером является тропонин. Тропонин — это белки, являющиеся компонентом тонких мышечных филаментов и частью тропонинового комплекса, расположенного в поперечно-полосатой мускулатуре.
Как часто необходимо делать ЭКГ? Я бы советовал как минимум раз в год, чтобы отслеживать состояние сердечной мышцы. Если же вы активно занимаетесь спортом, особенно циклическими видами, то лучше всего делать такого рода анализ перед началом нового тренировочного сезона и возможно в его разгар летом. Ну и стараться максимально бережно обращаться со своим сердцем и отслеживать ЧСС и вариабельность сердечного ритма, что очень полезно и информативно в период подготовки.
Как работает электрокардиограф
Электрокардиограф – это прибор, предназначенный для выявления различных патологий и заболеваний сердечной мышцы. Основан метод диагностики на получении разницы электрических потенциалов. При нормальной работе сердца эта разница выражена слабо или отсутствует.
Большинство стандартных аппаратов оснащены 12 кабелями отведений и 10 электродами. Во время проведения процедуры 6 электродов крепятся на грудной клетке больного, остальные 4 на нижних и верхних конечностях. Электрические импульсы проходят по электродам в отведения. При этом прибор фиксирует данные, записывая их в виде графика. Полученная кардиограмма используется для постановки диагноза.
Электрокардиограф – прибор, позволяющий зафиксировать электрические импульсы сердца на бумаге в виде графика
Расшифровка данных проводится врачом, с их помощью определяют следующие показатели:
- частоту сердечных сокращений;
- дефекты сердечной проводимости;
- какая стенка сердца поражена;
- регулярность сокращений;
- обменные нарушения электролитного баланса органа;
- нормальное или патологическое состояние миокарда;
- физическую оценку состояния сердечной мышцы.
Электрокардиография позволяет выявить как серьезные патологии и пороки сердца, так и незначительные нарушения, не требующие серьезного лечения.
Чаще для диагностики используют стандартную схему проведения, но в медицинской практике могут применяться несколько видов электрокардиографии:
- внутрипищеводная – при этом больному вводят активный электрод в пищевод. Данный вид исследования используется для дифференциальной диагностики наджелудочковых нарушений с желудочковыми;
- электрокардиография по Холтеру – процедуру повторяют на протяжении длительного времени, фиксируя и сравнивая полученные данные;
- велоэргометрия – проведение процедуры во время физической нагрузки на организм (с помощью велотренажера);
- электрокардиография с высоким разрешением и другие методы.
Каждый из видов лабораторного исследования назначается врачом в соответствии с особенностями течения заболеваний и показаниями у больного.
Нужна ли подготовка к ЭКГ
Специфической подготовки к проведению ЭКГ не требуется, но для того чтобы получить максимально правильные результаты исследования стоит учитывать несколько аспектов. За день до проведения диагностики специалисты рекомендуют:
- хорошо выспаться;
- постараться исключить чрезмерные эмоциональные переживания;
- внутри-пищевую электрокардиографию проводят исключительно на голодный желудок;
- за несколько часов до исследования рекомендуется сократить прием жидкости и пищи;
- во время диагностики нужно снять одежду, расслабится, не нервничать.
Накануне перед процедурой следует отказаться от курения, употребления алкоголя.
Во время процедуры ЭКГ больному рекомендуется расслабиться, ровно дышать
Не стоит заниматься спортом и тяжелой физической работой. Если необходим прием тех или иных препаратов, это обязательно оговаривается с лечащим врачом. Кроме этого, не рекомендуется посещать сауну, баню, выполнять другие процедуры, связанные с воздействием тепла на организм.
Важно! Особой подготовки перед проведением электрокардиографии не требуется, но соблюдение вышеперечисленных советов поможет получить наиболее точные данные любого из видов ЭКГ.
Как расшифровывается ЭКГ
Анализ кардиограммы расшифровывается исключительно специалистом. Показатели включают зубцы P, Q, R, S, T и сегменты ST и PQ. В свою очередь, зубцы, направленные вверх, называют положительными, вниз – отрицательными.
Основные показатели ЭКГ:
- источник возбуждения при нормальном состоянии сопровождается синусовым ритмом;
- частота ритма – промежуток между R зубцами не более 10%;
- нормальная частота сокращений сердца – 60-80 ударов/мин;
- поворот электрической оси сердечной мышцы – от полугоризонтального до полувертикального;
- R зубец сопровождается положительным характером;
- T зубец – должен быть положительным;
- участок PQ – от 0.02 до 0.09 сек;
- участок ST – проходит по изолинии, в норме могут быть отклонения не более чем на 0.5 мм.
Электрокардиография – это часто используемый в медицинской практике метод, позволяющий за короткий отрывок времени получить подробную информацию о состоянии сердца и некоторых других органов. Данные, полученные во время диагностики, применяются для выявления многих заболеваний, помогают своевременно начать лечение, предотвратить серьезные осложнения.
Стандартная электрокардиограмма
Описание исследования
1. Стандартная ЭКГ ― это запись электрических потенциалов в 12 отведениях:
1) отведения от конечностей ― электроды размещают чуть выше кисти, на внутренней поверхности правого (красный) и левого (желтый) предплечий, а также немного выше наружной лодыжки на левой (зеленый) и правой (черный ― заземление) голени;
а) двухполюсные (стандартные) ― I, II, III;
б) однополюсные (усиленные) ― aVL, aVR, aVF;
2) однополюсные грудные отведения ― V1–V6; расположение электродов на грудной клетке →рис. 25.1-1; отведения Vr3 и Vr4 следует записывать рутинно, если диагностируется инфаркт нижней стенки (вероятным критерием сопутствующего инфаркта правого желудочка является элевация сегмента ST в точке J в отведениях Vr3 и Vr4 ≥0,5 мм).
Рисунок 25.1-1.
Размещение ЭКГ электродов
2. Схема нормальной записи ЭКГ →рис. 25.1-2:
1) отклонения вверх или вниз от изоэлектрической линии ― зубцы P, Q, R, S, T, U; зубцы Q+R+S = комплекс QRS (без R = комплекс QS);
2) горизонтальная линия между зубцами U и P или между зубцами T и P, если зубцы U не обнаруживаются ― это изоэлектрическая линия (изолиния);
3) фрагменты линии между зубцом P и комплексом QRS, а также между комплексом QRS и зубцом T ― это сегменты PQ и ST;
4) фрагменты кривой, состоящие из сегмента и соседнего зубца, называются интервалами PQ и QT.
3. ЭКГ регистрируется на миллиметровой сетке, что позволяет выполнить измерения частоты сердечных сокращений, продолжительности и амплитуды отдельных морфологических элементов записи.
1) при стандартной скорости движения электрографической ленты 25 мм/с промежуток времени между тонкими вертикальными линиями сетки (малая клетка) составляет 0,04 с, а между толстыми линиями (крупная клетка) ― 0,2 с (рис. 25.1-3); при скорости движения 50 мм/с ― 0,02 с и 0,1 с;
2) стандартное отклонение изоэлектрической линии (контрольный милливольт) — это 1 см = 1 мВ, если значение контрольного милливольта больше или меньше 1 см, тогда измерения амплитуды зубцов необходимо скорректировать в соответствии с формулой: скорректированная амплитуда зубца (в мм) = амплитуда зубца (в мм) × 10 мм / амплитуда контрольного милливольта (в мм).
Рисунок 25.1-3.
Использование миллиметровой сетки для определения времени продолжительности (при стандартной скорости записи 25 мм/с) и амплитуды отдельных морфологических элементов электрокардиограммы
Оценка сердечного ритма
1. Уточните скорость записи ЭКГ.
2. Определите частоту сердечного ритма, используя специальную линейку; при отсутствии линейки:
1) если ритм регулярный → необходимо подсчитать длительность интервала между двумя соседними зубцами R (интервал RR) и 60 с разделить на полученный результат, или подсчитать количество крупных клеток, находящихся в интервале RR ― если скорость движения ленты составляет 25 мм/с, тогда 1 клетка = 300/мин, 2 клетки = 150/мин, 3 клетки = 100/мин, 4 клетки = 75/мин, 5 клеток = 60/мин, 6 клеток = 50/мин;
2) если ритм нерегулярный → необходимо подсчитать, сколько комплексов QRS находится в 6-секундном отрезке записи (при скорости движения ленты 25 мм/с это 15 см) и умножить на 10.
3. Оцените регулярность сердечного ритма.
4. Определите происхождение ритма:
1) является ли синусовый ритм основным, если нет, то какой?
2) наблюдаются ли комплексы QRS несинусового происхождения, если да, то каков источник их происхождения (желудочковые или суправентрикулярные) и являются ли они преждевременными?
5. Оцените атриовентрикулярную проводимость ― необходимо измерить интервал PQ, проверить имеются ли зубцы P (синусовые? несинусовые?) без последующих комплексов QRS.
Морфологический анализ ЭКГ
1. Электрическая ось сердца (ЭОС): обычно определяется ориентировочно, основываясь на визуальной оценке направления комплексов QRS в отведениях от конечностей →рис. 25.1-4
1) в I и III положительные ― нормальное положение ЭОС (от +30° до +90°);
2) в I и III направлены друг к другу ― отклонение оси сердца вправо (правограмма)
а) в отведении aVF положительные ― от +90° до ±180°;
б) в отведении aVF отрицательные ― ±180° до –90° (неопределенная ЭОС; согласно рекомендациям Американской ассоциации сердца (АНА), Американского общества кардиологов (АСС) и Ассоциации нарушений ритма (HRS) ― отклонение оси вверх и вправо);
3) в I и III направлены друг от друга (расходящиеся)
а) во II положительные ― нормальное положение ЭОС (от +30° до –30°);
б) во II отрицательные ― отклонение оси сердца влево (левограмма; от –30° до –90°).
2. Зубец P: отображает деполяризацию предсердий:
1) положительные в I и II ― указывают на правильное направление деполяризации предсердий, являются электрокардиографическим признаком синусового ритма;
2) отрицательные во II и III ― указывают на обратное направление деполяризации предсердий (возбуждения и ритмы, исходящие из нижней части правого или левого предсердий, АВ-узла или желудочков);
3) расширенные ≥0,12 с, связаны, преимущественно, с их зазубриванием или расщеплением ― могут ассоциироваться с увеличением (гипертрофия, дилатация) левого предсердия или с нарушениями внутрипредсердной проводимости. Дополнительным, более характерным признаком увеличения левого предсердия являются двухфазные, положительно-отрицательные зубцы P в V1 (отрицательная фаза ≥0,04 с и ≥1 мм); расширенные и расщепленные зубцы P в отведениях от конечностей, а также патологические двухфазные в отведении V1 называются P mitrale.
4) высокие (>2,5 мм в отведениях от конечностей, >3 мм в грудных отведениях) ― повышенная активация симпатической нервной системы или увеличение правого предсердия (P pulmonale). Высокие и расширенные зубцы P в отведениях от конечностей и двухфазные с глубокой и широкой негативной фазой в отведении V1 наблюдаются у больных с гипертрофией обоих предсердий, вследствие врожденных пороков сердца. Такие зубцы называются P cardiale.
5) невидимые ― скрыты за зубцом T во время ускоренного синусового ритма или наслоены на комплексы QRS (одновременная деполяризация предсердий и желудочков может происходить при ритмах, исходящих из желудочков или АВ-узла). Фактическое отсутствие зубцов P встречается в случае замедления пейсмекерной активности синусового узла или в случае синоатриальной блокады. Причиной отсутствия зубцов P, несмотря на нормальную функцию синусового узла, может быть задержка электрической активности предсердий (условием диагностики этой редкой патологии на ЭКГ является одновременное обнаружение отсутствия механической активности предсердий или волн А на электрокардиограмме предсердий и отсутствие ответа на стимуляцию предсердий).
6) двухфазные предсердные волны (волны F) в грудных и стандартных отведениях с частотой, как правило, 250–350/мин → трепетание предсердий →рис. 2.6-10;
7) полиморфные, низкоамплитудные предсердные волны (волны f) с частотой 350–600/мин, которые лучше визуализируются в отведениях V1–V2 ― мерцание (фибрилляция) предсердий →рис. 2.6-10.
3. Сегмент PQ: соответствует периоду реполяризации предсердий:
1) косонисходящая депрессия ― гипертрофия правого предсердия, гиперсимпатикотония;
2) горизонтальная депрессия ― острый перикардит;
3) элевация (редко) ― может быть симптомом инфаркта правого или левого предсердия.
4. Интервал PQ: общая продолжительность зубца P и сегмента PQ; отображает время АВ-проведения, то есть время прохождения импульса через правое предсердие и АВ-узел, в норме 0,12–0,20 с.
1) удлинение (стойкое или перемежающееся) ― АВ-блокада →разд. 2.7.2;
2) укорочение ― проведение импульсов через дополнительный путь АВ проведения (синдром предвозбуждения →разд. 2.6.3), чаще всего, ускоренное проведение через АВ-узел под влиянием гиперсимпатикотонии.
5. Комплекс QRS: отображает деполяризацию миокарда желудочков. Необходимо оценить направление доминирующего отклонения (определение положения электрической оси сердца →см. выше), продолжительность (в среднем ― 0,06–0,11 с), амплитуду зубцов R, S и Q:
1) расширение ≥0,12 с (и деформация) ― патологическая деполяризация желудочков:
а) блокада правой или левой ножек пучка Гиса →разд. 2.7.2;
б) преждевременная деполяризация желудочков за счет дополнительного пути АВ-проведения при синдроме предвозбуждения →разд. 2.6.3;
в) импульсы и ритмы желудочкового происхождения ― отсутствие зубцов Р перед комплексами QRS →рис. 2.1-1, рис. 2.6-14;
г) неспецифические нарушения внутрижелудочкового проведения импульса ― расширение всех зубцов комплекса QRS, при отсутствии признаков блокады правой или левой ножки пучка Гиса;
2) амплитуда зубцов R и S ― используется для диагностики гипертрофии левого и правого желудочков →табл. 25.1-1. Низкая амплитуда комплексов QRS (<5 мм во всех отведениях от конечностей и <10 мм во всех грудных отведениях) ― наиболее типичный признак констриктивного перикардита или перикардиального выпота.
3) патологические зубцы Q: любые зубцы Q ≥0,02 с или комплексы QS в отведениях V2 и V3; зубцы Q ≥0,03 с и глубиной ≥1 мм или комплексы QS в 2 соседних отведениях (I, aVL, и возможно V6; V4–V6; II, III, aVF). Аналогом зубцов Q являются комплексы QS, которые в нормальных условиях могут наблюдаться в отведении aVR, реже в III и V1, спорадически V1–V2. В остальных отведениях их присутствие относится к патологическим симптомам. У больных без субъективных симптомов, у которых на рутинной ЭКГ обнаружены новые патологические зубцы Q, диагностируется немой инфаркт миокарда. Появление в течение 28 дней указывает на рецидив инфаркта, свыше 28 дней — на повторный инфаркт.
Причины патологических зубцов Q и комплексов QS:
а) изменение условий проведения через рабочие кардиомиоциты ― очаговый некроз миокарда левого желудочка (инфаркт миокарда), «оглушенный миокард», кардиомиопатия (преимущественно гипертрофическая, с субаортальным стенозом), синдром предвозбуждения;
б) изменение условий проведения импульса через внутрижелудочковый проводящий путь ― блокада левой ножки (комплексы QS в отведениях V1–V3), блокада передней ветви левой ножки (комплексы qrS в отведении V2);
в) смещение сердца в грудной клетке ― расширение правого желудочка (комплексы qR в V1, V1–V2 или V1–V3), эмфизема легких (комплексы QS в V1–V3), гипертрофия левого желудочка (комплексы QS в V1–V3).
6. Сегмент ST: отображает начальную фазу реполяризации миокарда желудочков; в норме, в отведениях от конечностей и грудных левожелудочковых отведениях находится на изоэлектрической линии. В правожелудочковых грудных отведениях часто наблюдается косовосходящая элевация, плавно переходящая в восходящее колено зубцов T →рис. 25.1-5А:
1) элевация ST (значимая элевация, измеренная в точке J ― элевация в отведениях V2–V3 ≥1,5 мм у женщин и ≥2,5 мм у мужчин в возрасте до 40 лет и ≥2 мм у мужчин после 40 лет, а в остальных отведениях ≥1 мм у мужчин и женщин)
а) элевация точки J с «корытообразной» элевацией ST в грудных, реже — в грудных отведениях и отведениях от конечностей, в исключительных случаях только в отведениях от конечностей ― синдром ранней реполяризации желудочков (вариант нормальной ЭКГ, рис. 25.1-5Б). Согласно современному расширенному определению этот синдром включает случаи с элевацией точки J независимо от положения сегмента ST. Считается, что подъем точки J ≥1 мм в виде зазубренного (рис. 25.1-5В) или закругленного отхождения конечной фазы зубца R в минимум 2 отведениях от конечностей II, III и aVF и/или грудных V4–V6, особенно при сосуществовании горизонтального или косонисходящего сегмента ST, может быть признаком электрической нестабильности миокарда желудочков, которая в свою очередь предрасполагает к появлению жизнеугрожающей желудочковой аритмии и внезапной сердечной смерти.
б) элевация точки J ≥2 мм в V1–V2 (в ≥1 из указанных отведений) с косонисходящей элевацией сегмента ST и плавным переходом в отрицательный зубец T ― синдром Бругада (после исключения других причин);
в) горизонтальная или выпуклая вверх (волна Парди) с депрессией в реципрокных отведениях ― острая трансмуральная ишемия (рис. 25.1-5Г) или острый инфаркт миокарда (рис. 25.1-5Д). Стойкая элевация сегмента ST в отведениях с патологическими зубцами Q или комплексами QS является проявлением нарушения сократимости миокарда в зоне инфаркта.
г) горизонтальная, в большинстве отведений, с дискордантной депрессией только в отведениях aVR и V1 ― подозрение на острую фазу перикардита (повреждение за счет воспалительного процесса в субэпикардиальных слоях миокарда). В пользу данного диагноза свидетельствует сопутствующая депрессия сегмента PQ.
д) косовосходящая ― гиперваготония, нарушения деполяризации желудочков (блокады ножек, синдром преждевременного возбуждения желудочков, желудочковые экстрасистолы и ритмы);
2) депрессия ST (значимая депрессия ST, измеренная в точке J ― депрессия в грудных отведениях V1–V3 ≥0,5 мм, а в остальных отведениях ≥1 мм у мужчин и женщин)
а) косовосходящая (рис. 25.1-6А) ― редко является проявлением ишемии субэндокардиальных слоев левого желудочка, чаще наблюдается при гиперсимпатикотонии; не имеет диагностической ценности для выявления ишемии миокарда;
б) горизонтальная (рис. 25.1-6Б) ― ишемия сердечной мышцы, но может наблюдаться при других заболеваниях и даже у абсолютно здоровых людей;
в) косонисходящая (рис. 25.1-6В) ― может быть связана с субэндокардиальной ишемией, чаще следствие патологического пути деполяризации желудочков (гипертрофия левого желудочка, блокада ножек пучка Гиса или синдром преждевременного возбуждения желудочков).
7. Зубец Т: отображает конечную фазу реполяризации миокарда желудочков. В норме зубцы Т положительные в отведениях I, II, и V2–V6,положительные или отрицательные в III, aVL, aVF и V1, а также отрицательные в aVR. Отсутствует верхний предел длительности и амплитуды нормальных зубцов Т:
1) отрицательные в V2–V3 ― могут считаться вариантом нормы, если амплитуда в отведении V3 меньше чем в V2, а в V2 меньше чем в V1. Глубокие, отрицательные зачастую характерны для инфаркта миокарда, реже ― для миокардита, гипертрофической кардиомиопатии, феохромоцитомы или инсульта.
2) высокие ― могут наблюдаться у здоровых лиц как следствие повышенной активности парасимпатической нервной системы, а также быть симптомом острой ишемии или гиперкалиемии;
3) плоские ― нехарактерный признак, связанный с повреждением миокарда вследствие различных сердечных заболеваний или с внесердечными факторами (электролитные нарушения, гипотиреоз, лекарственные средства, повышенная активность симпатической нервной системы);
4) двухфазные и отрицательные ― блокада ножек, синдром преждевременного возбуждения желудочков, преждевременные или дополнительные желудочковые импульсы и ритмы; патологические отрицательные зубцы Т, остающиеся после разрешения блокады ножек, синдрома предвозбуждения или желудочкового ритма ― могут быть связаны с так называемым явлением «сердечной памяти», если направление их отклонений соответствует направлению комплексов QRS, предварительно деформированных вследствие патологической деполяризации желудочков.
8. Интервал QT: суммарное время деполяризации и реполяризации миокарда желудочков. Может отличаться в отдельных отведениях (измерения в отведении с самым длинным интервалом QT; в случае наслаивания зубца Т на зубец U →рис. 25.1-7), зависит от частоты сердечного ритма, в меньшей степени от пола, возраста и активности вегетативной нервной системы. Для коррекции длительности интервала QT, в зависимости от частоты сердечного ритма, используется формула Базетта:
Рисунок 25.1-7.
Измерение продолжительности интервала QT
корригированный QT (QTc) = измеренный QT (с)/√ интервал RR (с)
Если комплекс QRS является широким (≥0,12 с), интервал JT, рассчитанный от конца комплекса QRS до конца зубца Т, является более надежным, чем интервал QT, показателем продолжительности реполяризации желудочковых мышц. Удлинение интервала JT (рассчитанный по формуле Базетта Jtc > 0,36 с) в этой ситуации является более значимым показателем плохого прогноза, чем удлиненный интервал QT.
1) укороченный интервал QT ― гиперкалиемия, гиперкальциемия, гипотермия, наследственный синдром укороченного интервала QT (QTc <0,34 с или <0,36 с и ≥1 признака: патогенная генетическая мутация, семейный анамнез синдрома укороченного QT или случаев внезапной преждевременной (≤40 лет) смерти, эпизод желудочковой тахикардии или фибрилляции желудочков без сопутствующей органической болезни сердца);
2) удлиненный интервал QT (≥0,45 с ― у мужчин и ≥0,46 с ― у женщин); синдром удлиненного QT (QTc ≥0,48 с, но возможна диагностика при QTc 0,46–0,47 с и обмороками неизвестного происхождения) — причины →разд. 2.6.11.
9. Зубец U: происхождение не выяснено, может быть невидимым на стандартной ЭКГ; если просматривается, то наибольшая его амплитуда в отведениях V1–V3, в норме имеет одинаковое направление с предшествующим зубцом Т; амплитуда <2 мм в правожелудочковых отведениях и <1 мм в стандартных и грудных левожелудочковых отведениях:
1) высокие ― обычно в сочетании с зубцом Т, встречаются у больных с гипокалиемией, феохромоцитомой, инсультом или врожденным синдромом удлиненного интервала QT; высокие, но четко разграничены с зубцом Т, относятся к симптомам гиперваготонии;
2) отрицательные ― наблюдаются редко, причиной может быть ишемия, острый инфаркт миокарда или гипертрофия левого желудочка.
Дифференциальная диагностика раздвоенного зубца Т и наслоения зубцов Т и U: при наслаивании расстояние между верхушками составляет >150 мс.
Влияние электролитных нарушений
1. Гиперкалиемия:
1) ≈5,5 ммоль/л → повышение амплитуды и сужение зубцов Т, укорочение интервала QT;
2) 5,5-7,5 ммоль/л → расширение комплексов QRS, уплощение зубцов Р, удлинение интервала PQ;
3) >7,5 ммоль/л → асинхронная деполяризация и реполяризация миокарда желудочков → асистолия или фибрилляция желудочков.
2. Гипокалиемия:
1) <3,5 ммоль/л (у больных с почечной недостаточностью сразу после гемодиализа, даже при нормальной концентрации, но менее исходного значения) ― снижение амплитуды зубцов Т, повышение амплитуды и расширение зубцов U, депрессия сегмента ST;
2) при более выраженной гипокалиемии ― удлинение интервала PQ, расширение комплексов QRS, желудочковая экстрасистолия, полиморфная желудочковая тахикардия torsade de pointes.
3. Гиперкальциемия: укорочение интервалов QT (связано с укорочением или исчезновением сегмента ST). Сосуществование укороченных QT в сочетании с высокими и расширенными зубцами U наталкивает на мысль наличия электролитных нарушений (гиперкальциемия и гипокалиемия), которые наблюдаются у пациентов с миеломной болезнью.
4. Гипокальциемия: удлинение интервалов QT, связанное с удлинением сегмента ST. Форма зубцов T обычно не меняется, редко имеется уплощение или инверсия зубцов T.
Влияние вегетативной нервной системы
1. Гиперсимпатикотония: ускорение синусного ритма, укорочение интервалов PQ и QT, увеличение амплитуды зубцов P, снижение амплитуды, реже инверсия зубцов T, косонисходящая депрессия сегмента ST.
2. Гиперваготония: замедление синусного ритма, удлинение интервала PQ, увеличение амплитуды зубцов T, косовосходящая элевация сегмента ST, обычно в правожелудочковых грудных отведениях. Признаки гиперваготонии являются типичным изменением ЭКГ во время сна. В периоде бодрствования обычно встречаются у молодых лиц, особенно часто у хорошо тренированных мужчин.