Реоэнцефалография сосудов головного мозга является простым, но эффективным методом диагностирования. В результате проведения этой процедуры выявляются такие патологические процессы, как нарушение кровообращения, а также другие отклонения от нормального функционирования этого важного органа.Метод пользуется популярностью у пациентов и врачей. Это объясняется не столько ценовой доступностью обследования, сколько высокой информативностью, возможностью быстро получить точные результаты.Большим преимуществом перед другими способами обследования сосудов мозга является малоинвазивность, что становится фактором, располагающим к использованию этой диагностики даже для пациентов детского возраста.
Общие сведения о методе
Реоэнцефалография (РЭГ) позволяет выявить нарушения кровообращения в мозге даже на ранних стадиях патологии и тем самым предотвратить возможность развития осложнений, представляющих опасность для здоровья и жизни пациентов.Ее неоценимое преимущество перед МРТ и КТ – возможность обследоваться, не дожидаясь очереди, которая в иных местах составляет около полугода. Не умаляя эффективности магнитно-резонансной и компьютерной томографии, необходимо отметить, что своевременно начатое лечение – залог победы над недугом, а в некоторых случаях – возможность сохранить пациенту жизнь.
Что это за процедура, кому необходимо ее проведение, как подготовиться к обследованию – вот вопросы, которые будут рассмотрены в статье.
С какой целью проводится
Кроме процедур, связанных с необходимостью исследования патологических изменений в артериях и сосудах головного мозга, целесообразно проведение РЭГ с профилактической целью.
Патологии. РЭГ исследование сосудов головного мозга. Часть 15. Лекция для врачей
Лекция для врачей «Патологии. РЭГ исследование сосудов головного мозга» Часть 15
Содержание
РЭГ исследование сосудов головного мозга. Часть 1
УЗИ или РЭГ. Аспекты применения реоэнцефалографии для оценки мозгового кровообращения. Часть 2
Анализ реографической (РЭГ) кривой. Часть 3
Методика проведения реоэнцефалографии (РЭГ). Исследование мозгового кровотока. Часть 4
Изменение РЭГ при артериальной гипертензии. Часть 5
Сосудистая дистония. РЭГ исследование сосудов головного мозга. Часть 6
Изменение РЭГ при атеросклерозе. РЭГ исследование сосудов головного мозга. Часть 7
Изменение венозного кровоснабжения мозга и внутричерепная гипертензия. РЭГ исследование сосудов головного мозга. Часть 8
Внутричерепная гипертензия. РЭГ исследование сосудов головного мозга. Часть 9
Нарушения мозгового кровообращения. РЭГ исследование сосудов головного мозга. Часть 10
Изменения РЭГ при нарушении проходимости артерий головного мозга. РЭГ исследование сосудов головного мозга. Часть 11
Закрытая черепно-мозговая травма. РЭГ исследование сосудов головного мозга. Часть 12
Функциональные пробы в РЭГ. РЭГ исследование сосудов головного мозга. Часть 13
Артефакты при регистрации реограмм. РЭГ исследование сосудов головного мозга. Часть 14
Полушарные (F — М) и затылочные (О — M) РЭГ больного О., с резко выраженным атеросклерозом мозговых сосудов и магистральных сосудов головы, верифицированным на секции
Реограммы больших полушарий (FМ), кожно-мышечного покрова виска (ТT1 справа) и предплечья (справа) больной Б. с выраженным церебральным атеросклерозом
1 — исходные данные: резкое уменьшение и уплощение реографических волн в фронтомастоидальном отведении, особенно справа, а также в височном отведении. Почти полное исчезновение дикротического зубца на полушарных РЭГ
2 — РЭГ через 6 мин
3 — через 14 мин после внутривенного введения папаверина.
B исследования показывают, что снижение и утрата эластичности сосудистой стенки при атеросклерозе мозга проявляются на РЭГ следующими показателями 1) увеличением длительности анакротической фазы кривой и уменьшением крутизны ее наклона 2) различной степенью уплощения вершины кривой 3) сглаживанием дикротического зубца вплоть до его исчезновения 4) уменьшением величины амплитуды кривой Все это приводит к существенному изменению формы реографической волны
Реоэнцефалограммы больного К (гипертоническая болезнь в транзиторной стадии)
Исследовалась группа (38 человек) — начальная, или транзиторная стадия гипертонической болезни. Больные этой группы (большинство в возрасте до 40 лет) характеризуются более или менее длительными (недели, месяцы) периодами нестойкого повышения артериального давления, которое может колебаться от очень высоких цифр до нормы.
Реоэнцефалографические исследования выявили у больны; этой группы нерезкое и нестойкое изменение вершины реографической волны. Смещение дикротического зубца вверх при водило к легкому уплощению вершины, нередко к ее раздвоению с образованием слабо выраженного плато (рис. 40). Угол наклона и длительность анакротической фазы РЭГ не изменялись. Величина амплитуды кривой оставалась в пределах нормы и составляла в среднем 0,13 ± 0,04 ом для полушарных и 0,095 ± 0,031 ом для затылочных РЭГ. Под влиянием небольших доз сосудорасширяющих препаратов реографическая волна быстро нормализовалась.
Реограммы (полушарные и височные) больной Б. (гипертоническая болезнь в переходной стадии).
1 — исходные данные: значительное уплощение пульсовых волн, сглаженный дикротический зубец смещен к вершине, а на полушарных РЭГ превышает ее; 2 — через 2 мин после внутривенного введения 20 мг папаверина: вершина кривых становится острой, дикрота смещается к середине катакроты; 3 — через 5 мин РЭГ-волны приобретают нормальную форму.
На РЭГ у больных в переходной стадии гипертонической болезни выявлялось значительное изменение формы пульсовой волны. Происходило выраженное замедление подъема восходящей части кривой в среднем до 0,16 ± 0,05 сек. Отношение этого времени к длительности всей волны возрастало до 21,8% ± 5,4, что указывает на значительное повышение тонуса мозговых сосудов. Однако крутизна наклона анакротической фазы оставалась неизменной. Дикротический зубец смещался к вершине реографической волны, вершина была значительно закруглена и образовывала выраженное плато. Нередко дикротический зубец даже превышал вершину основной волны, выступая над нею в виде гребешка. Величина амплитуды РЭГ умеренно снижалась в среднем до 0,09 ± 0,028 ом для полушарных и 0,061 ± 0,018 ом для затылочных РЭГ, что свидетельствует о заметном уменьшении кровенаполнения полушарий мозга. После применения вазодилататоров кривая довольно быстро приобретала нормальную форму.
Следовательно, по данным РЭГ, для переходной стадии гипертонической болезни характерно заметное уменьшение крона венаполнения мозга на фоне значительного повышения тонуса мозговых сосудов. Важно отметить, что эти изменения мозговых артерий еще обратимы, так как после лечения и даже после однократного введения вазодилататоров реографическая волна приближается к нормальной кривой.
Реограммы больших полушарий (FM), кожно-мышечного покрова виска и предплечья больной М. (гипертоническая болезнь в склеротической стадии).
а — исходные данные: значительное уменьшение и уплощение реографических волн полушарий и виска, дикротический зубец резко уменьшен и превышает вершину РЭГ; б — после внутривенного введения 30 мг папаверина небольшое увеличение амплитуды полушарных и височных реограмм на фоне заметного снижения пульсовых волн предплечья
Исследовалось 248 человек — склеротическая стадия гипертонической болезни. Больные этой группы (большинство в возрасте от 41 до 60 лет) характеризуются постоянно высоким уровнем артериального давления и постепенным нарастанием общемозговой симптоматики и симптомов органического поражения головного мозга. У больных этой группы наблюдаются микроинсульты — мелкие очажки размягчения в корме и подкорковых образованиях.
На глазном дне выявляются склеротические изменения со судов; данные ЭКГ указывают на значительное ухудшение кровоснабжения миокарда. На рентгенограммах нередко можно отметить склеротические изменения аорты и магистральных артерий головы.
Реоэнцефалографические исследования, у этих больных часто выявляют резкое изменение формы пульсовой волны. Среднее значение длительности анакротической фазы РЭГ возрастало до 0,2±0,05 сек, а ее отношение к длительности всей волны — до 27,8% ± 6,8, что указывает на резкое повышение тонуса и склеротическое изменение мозговых сосудов. О повышении, тонического напряжения и утрате эластичности мозговых артерий свидетельствует значительное уменьшение угла наклона анакротической фазы реографической волны в среднем до 72°± 22,5° вместо 81° в норме. Дикротический зубец значительно уменьшается и смещается к вершине, как правило, превышая ее. Амплитуда реографической волны уменьшается значительно — до 0,068 ± 0,021 для полушарных РЭГ и до 0,51 ± 0,009 ом для затылочных РЭГ. В результате таких выраженных изменений основных реографических параметров существенно изменяется форма пульсовой волны, приобретая часто аркообразную форму. Под влиянием вазодилататоров амплитуда РЭГ лишь незначительно увеличивается, а нередко она даже уменьшается без изменения ее формы и отдельных деталей.
Наиболее характерными и изменчивыми показателями РЭГ в связи с выраженностью клинических проявлений гипертонической болезни, как следует из изложенного выше, являются дикротическая волна и длительность анакротической фазы кривой. Для транзиторной фазы характерно заметное, правда — нестойкое, смещение дикротического зубца к вершине РЭГ с легким ее уплощением и образованием иногда слабо выраженного плато. В дальнейшем по мере углубления заболевания, т. е. по мере повышения тонуса и изменения эластичности артерий, происходит более значительное уплощение вершины РЭГ с образованием выраженного плато в результате смещения дикротического зубца к самой вершине на фоне заметного уменьшения амплитуды кривой. Наконец, в склеротической фазе болезни происходит резкое уплощение, закругление вершины РЭГ при значительном уменьшении ее амплитуды; кривая приобретает аркообразную форму.
Однако изменения РЭГ в склеротической фазе гипертонической болезни отличаются от таковых при общем и церебральном атеросклерозе тем, что при гипертонии высшую точку РЭГ- волны образует дикротический зубец, превосходя вершину систолической волны, тогда как при атеросклерозе дополнительные зубцы чаще отсутствуют, а если они выражены, то никогда не превышают вершины РЭГ. Хотя нередко дикротическая волна слабо выражена, но ее высокое расположение над самой вершиной РЭГ на поздних стадиях, равно как ее хорошая выраженность и смещение к вершине кривой на более ранних фазах гипертонической болезни, является весьма характерным, отличительным признаком изменения реографической волны гипертонического типа.
Полушарные РЭГ (FM) и реограммы кожно-мышечного покрова виска (ТТ) больного Б.
1 — во время гипертонического криза; 2 — полушарные и затылочные РЭГ через 10 мин. после внутримышечного введения сернокислой магнезии
Реограммы больной Л. (гипертоническая болезнь с наклонностью к локальным мозговым сосудистым кризам).
1 — полушарные РЭГ (d — справа, s — слева); 2 — реограммы кожно-мышечного покрова виска и 3 — предплечья
Полушарные (F—М), затылочные (О—М) РЭГ и реэграммы кожно-мышечного покрова РЭГ больного С. с двусторонней закупоркой внутренней сонной артерии. Резкое уменьшение и уплощение реографических волн полушарий (а). б — орбитальные, в — височные плетизмограммы того же больного.
Диаграмма, отражающая динамику полушарных и регионарных РЭГ у различных групп больных во время сдавления общих сонных артерий. В графе «Фоновые РЭГ» первый ряд указывает на частоту отсутствия асимметрии на исходных кривых, второй — на частоту межполушарной асимметрии за счет уменьшения реотрафических волн на стороне пораженного сосуда и третий — на частоту межполушарной асимметрии в связи с большей амплитудой РЭГ на стороне пораженного сосуда.
1 — отсутствие изменений РЭГ во время сдавления каротиды; 2 — одностороннее уменьшение амплитуды РЭГ при сдавлении пострадавшего сосуда и 3 — непострадавшего сосуда; 4 — двустороннее уменьшение и 5 — двустороннее увеличение реографических воли во время сдавления каротиды
Полушарные (FM) и височные (ТТ1) реограммы больного Т. с двусторонней закупоркой внутренней сонной артерии и стенозом левой позвоночной артерии
Межполушарная асимметрия РЭГ у больного Х., 50 лет, со стенозом левой внутренней сонной артерии и явлениями артериита за счет снижения кривых слева. 1 — сдавление левой общей сонной артерии вызывает значительное уменьшение амплитуды полушарных РЭГ только слева; 2— правой: резкое двустороннее уменьшение полушарных реограмм и одностороннее — височных
Сдавление стенозированной сонной артерии у 43 из 56 больных (76,8%) вызывало значительное уменьшение амплитуды РЭГ, в среднем на 61,3± 10,8%, только на одноименной, у 7 больных (12,5%)—двустороннее увеличение реографическйх волн, а у 6 человек (10,7%) изменения кривых не отмечалось. При сдавлении противоположной (интактной) сонной артерии у 30 больных (53,6%) наблюдалось двустороннее уменьшение амплитуды РЭГ в среднем на 54,3 ± 12,7%, у 18 (37,4%)—только одностороннее снижение величины реографических волн на стороне сдавления и у 5 больных (9%) — двустороннее их увеличение. Особенно выраженное уменьшение кровотока в пострадавшем полушарии при сдавлении «здоровой» сонной артерии отмечалось у 13 больных с резко выраженным сужением магистрального сосуда. Такая резко положительная проба указывает на значительную компенсирующую роль прижимаемой сонной артерии и на недостаточность компенсации через вертебробазилярную систему. У 18 больных, у которых «проба здоровой каротиды» оказалось отрицательной (не вызывала ухудшения кровоснабжения пострадавшего полушария), сужение внутренней сонной артерии было небольшим (сегментарным) или коллатеральное кровообращение было достаточно развито не только через переднюю соединяющую артерию, но через задние соединяющие артерии.
Таким образом, в случаях полной закупорки сонной артерии резкое уменьшение амплитуды РЭГ одноименного полушария происходит при затруднении кровотока в основной компенсирующей системе; при стенозе, в зависимости от его выраженности и степени снижения кровотока, уменьшение амплитуды РЭГ в одноименном полушарии возникало в одних случаях при сдавлении самой стенозированной артерии, а в других — при сдавлении интактной сонной артерии, обеспечивающей компенсаторное коллатеральное кровообращение. Основным различием динамики РЭГ вовремя сдавления сонных артерий при стенозе было то, что у большинства больных (30 человек) значительное уменьшение кровенаполнения одноименного полушария наступало при сдавлении как стенозированной, так и «здоровой» артерии. Интересен тот факт, что при сдавлении стенозированной артерии изменения РЭГ нередко возникают не сразу, как при прижатии «здоровой» каротиды (через 1,5—3 сек), а значительно медленнее (через 15—26 сек).
Не менее ценным отличительным признаком неполной окклюзии внутренней сонной артерии от ее полной окклюзии является динамика РЭГ при поворотах головы в стороны. У больных с полной закупоркой поворот головы в обе стороны не вызывает каких-либо изменений церебральной гемодинамики. При стенозе поворот головы в противоположную сторону также не вызывал изменений РЭГ, в то время как поворот головы в сторону стенозированной артерии сопровождался у 37 из 56 больных (66%) значительным уменьшением амплитуды РЭГ одноименного полушария — на 52,8 ± 7,6% (колебания 34,8—68,3%). Еще раз заметим, что до и после функциональных проб необходимо строго следить за балансировкой реографических каналов.
Динамика РЭГ у больной К., с гипоплазией правой позвоночной артерии
1 — исходные полушарные (FM) и затылочные (ОМ) РЭГ; 2 — резкое уменьшение амплитуды затылочных РЭГ справа при пережатии правой позвоночной артерии во время оперативного вмешательства у ее устья; 3 — постепенное увеличение реографическнх волн до исходных кривой на 4-й минуте после пережатия правой позвоночной артерии, d — справа, s — слева. Стрелкой отмечено качало пережатия артерии.
Динамика затылочных РЭГ у больного Д. с преходящим нарушением кровообращения в системе левой средней мозговой артерии во время прижатия затылочных артерий.
Незначительное уменьшение РЭГ-волн во время прижатия затылочных артерий (на 10%).
Отведения: окципито-парентеральное (ОР) и окципито-мастоидальное (ОМ); d1 и s1 — первые производные РЭГ. Стрелками отмечены начало и конец прижатия артерий
Динамика РЭГ у больного А. со стенозом правой позвоночной артерии на уровне остеофита во время прижатия затылочных артерий. Уменьшение амплитуды затылочных РЭГ: справа — резкое в окципито-мастоидальное (ОМ) отведении, значительное — в окципито-мастоидальном (ОР) отведения
Затылочные РЭГ больного С. с окклюзией левой позвоночной артерии. Отведения: окципито-мастоидальное (ОМ) и окципто-париентальное (ОР)
Резкое двустороннее уменьшение амплитуды затылочных РЭГ (0,02 ом) при достаточно высокой амплитуде полушарных РЭГ (0,13 ом) у больного Ш., 68 лет, с полной закупоркой основной артерии.
Отведения: окцнпито-масгоидальное (ОМ) и фронто-мастоидальное (FM), d1 и s2 — первые производные РЭГ
Динамика затылочных (ОМ) и полушарных (FM) РЭГ больного А. с полной закупоркой правой позвоночной артерии под влиянием функциональных нагрузок.
1- выраженная межполушарная асимметрия исходных затылочных РЭГ за счет снижения пульсовых воля справа; 2 — исчезновение этой асимметрии после сублингвального применения нитроглицерина (0,00013). Стрелкой отмечено начало функциональных проб, а — уменьшение амплитуды затылочных РЭГ; резкое справа и значительное слева при повороте головы вправо; б — отсутствие изменений РЭГ при повороте головы влево; в — при разгибании шеи
Затылочные РЭГ больной Ш. с вертебрально-базилярной недостаточностью, вызванной смещением правой позвоночной артерии остеофитом. 1 — резкое уменьшение амплитуды РЭГ в окципито-мастоидальном отведении справа при повороте головы вправо; 2 — значительное уменьшение реографических волн в том же отведении слева при повороте головы влево; 3 — то же справа, при разгибании шеи; d1 и s1 — первые производные РЭГ
Уменьшение затылочных (ОМ) РЭГ у больного Л. с подвывихом суставных отростков шейных позвонков.
I — уменьшение резкое справа и значительное — слева при повороте головы вправо; 2— при разгибании шеи
Уменьшение амплитуды затылочных РЭГ у больной Б. с гипертонической болезнью и остеофитами в области унковертебральных сочленений IV—VI шейных позвонков (больше слева).
I — слева резкое уменьшение амплитуды РЭГ при повороте головы вправо; 2 — значительное уменьшение амплитуды РЭГ при повороте влево.
Выраженная межполушарная асимметрия полушарных (FM), лобно-височных (FT) и затылочных (ОМ, ОР) РЭГ за счет уменьшения и уплощения реографических волн слева у больного А. с полной закупоркой левых внутренней сонной и позвоночной артерий
Динамика РЭГ больного 3. с гипоплазией и аномальным отхождением левой позвоночной артерии
Регионарные РЭГ здорового исследуемого К., 22 лет. Отведения: теменно-затылочное (PC), лобно-центральное (FС), затылочно-теменное (ОР) и лобно-лобное (FF1); d1 и S1 — первые производные РЭГ
Регионарные и полушарные РЭГ больной К. с полной закупоркой ствола левой средней мозговой артерии.
Выраженная межполушарная асимметрия полушарных (FМ) и, особенно, регионарных РЭГ к роландо-темпоральном отведении за счет значительного уменьшения амплитуды кривых слева. Лобные РЭГ (FF1симметричны как по величине, так и по форме
Регионарные и полушарные РЭГ больной К. с полной закупоркой ствола левой средней мозговой артерии.
Выраженная межполушарная асимметрия полушарных (FМ) и, особенно, регионарных РЭГ к роландо-темпоральном отведении за счет значительного уменьшения амплитуды кривых слева. Лобные РЭГ (FF1) симметричны как по величине, так и по форме
Межполушарная асимметрия только регионарных РЭГ больной С, с закупоркой ствола левой средней мозговой артерии.
Резкая асимметрия в роландо-темпоральном отведении (RТ) и небольшая — в парието-нейтральном (PC). Амплитуда полушарных (FM) и лобных (FF1) отведений достаточно высока и симметрична
Полушарные и регионарные РЭГ больной К. с поражением левой передней мозговой артерии, межполушарная асимметрия регионарных РЭГ в фронто-центральном отведении (FC) за счет уменьшения пульсовых волн слева и окцнпито-мастоидальном отведении (ОМ) в связи с увеличением пульсовых волн слева. Полушарные (FМ) и регионарные РЭГ в нарието-центральном отведении (PC) симметричны
Полушарные и регионарные РЭГ больной К. с субарахноидальным кровоизлиянием в передних отделах мозга слева. Заметная асимметрия полушарных (FМ) и резкая асимметрия регионарных лобных (FT) РЭГ. Затылочные РЭГ симметричны, d — справа; s — слева
Синхронно записанные ЭЭГ и РЭГ больной Л. с обширным субарахноидальным кровоизлиянием в области основания мозга и распространением крови по левой сильвиевой борозде на конвекситальную поверхность мозга.
Отведения: ЭЭГ — затылочно-теменное (ОР), лобно-височное (FT); РЭГ — фронтомастоидальное (FM) и окципито-мастоидальное (ОМ), d — слева; s — справа. Стрелкой отмечена венозная волна.
На фоне дизритмии большее подавление альфа-ритма в затылочной области справа. Резкое уменьшение реографических волн затылочной области слева; их увеличение и появление венозной волны справа.
Полушарные и регионарные РЭГ больной Ч. с гематомой, расположенной латерально от внутренней капсулы левого полушария.
Выраженная асимметрия полушарных (FM) РЭГ за счет уменьшения и уплощения пульсовых волн слева при достаточно высокой и симметричной амплитуде регионарных лобных (FF1) РЭГ
Полушарные и регионарные РЭГ больной Б. с кровоизлиянием из разорвавшейся аневризмы правой передней мозговой и передней соединительной артерии
Асимметрия полушарных (FМ) РЭГ за счет уменьшения амплитуды кривой справа и регионарных РЭГ в фронто-темпоральном (FТ) отведении в связи с увеличением амплитуды пульсовых волн справа. Лобные (FF1) РЭГ симметричны.
РЭГ больного Б. с массивным кровоизлиянием в глубокие отделы левого полушария.
Резко выраженная асимметрия полушарных (FМ) и затылочных (ОМ) РЭГ за счет снижения пульсовых волн слева
РЭГ больного Н. с массивным кровоизлиянием в глубокие отделы левого полушария, осложненным проникновением крови в желудочковую систему.
Значительное увеличение амплитуды полушарных и затылочных РЭГ
Реоэнцефалограммы больной К. с диапедезным кровоизлиянием в ствол мозга
Отведения: ЭКГ. фронто-мастоидальное, битемпоральное и бнмастоидальное
ЭЭГ и РЭГ больной М. с массивной опухолью в левой заднелобно-парасагиттальной области.
Межполушарная асимметрия РЭГ за счет снижения амплитуды кривой слева при фронто-мастоидальном и особенно при окципито-мастоидальном отведениях. Диффузные грубые изменения ЭЭГ: наличие медленных волн во всех областях, более выраженных в теменно-сагиттальных и лобно-сагиттальном отведениях сзади
ЭЭГ и РЭГ больной С. с арахноидэндотелиомой правой затылочно-теменной области. а — значительное изменение формы РЭГ в окципито-мастоидальных отведениях (больше справа), коррелирующееся с нерезкими изменениями биопотенциалов в правой теменно-височной области (T — Р); б — продолжение записи РЭГ при малой скорости движения бумаги; заметно проявление дыхательных волн на РЭГ, особенно затылочных справа
Динамика РЭГ и ЭЭГ больного А. с опухолью гипофиза
1 — выраженная асимметрия исходных полушарий РЭГ за счет уменьшения пульсовых волн справа (на стороне большего снижения зрения); 2 — резкое увеличение амплитуды полушарных РЭГ справа и десинхронизация коркового ритма после легкой мышечной нагрузки, что привело к исчезновению асимметрии РЭГ
Динамика РЭГ и ЭЭГ больного Г. с опухолью левой височно теменно-затылочной области.
1 — межполушарная асимметрия затылочных РЭГ за счет снижения пульсовых воля слева; 2 — появление вызванных потенциалов на ЭЭГ сопровождается увеличением РЭГ-волн только справа — на здоровой стороне
ЭЭГ и РЭГ больного Н. с каротидно-кавернозным соустьем справа
Межполушарная асимметрия РЭГ — резкая в фронто-мастоидальном (FМ) и заметная — в окципито-мастоидальном (ОМ) отведениях за счет увеличения амплитуды и крутизны пульсовых волн справа при отсутствии изменений ЭЭГ. Отведения: ЭЭГ — затылочно-сагиттальное, теменно-сагиттальное, лобно-сагиттальное и височно-лобное
ЭЭГ и РЭГ больного Е. с артерио-венозной аневризмой правой средней мозговой артерии.
Межполушарная асимметрия глобальных (А — М) и затылочных (О — М) РЭГ за счет увеличения амплитуды и крутизны кривой справа. Легкие ирритативные изменения в ЭЭГ без признаков очага
РЭГ больного Ф. с артериальной аневризмой (верифицированной на секции), записанная за три недели до смерти от кровоизлияния из разорвавшейся аневризмы. Межполушарная асимметрия РЭГ за счет уменьшения пульсовых волн слева
Динамика РЭГ у больных с закрытой черепно-мозговой травмой
А — больная, 33 лет
1 — острый период; 2 — спустя 1 месяц; 3 — спустя 4 месяца после травмы
Б больной Н.
1 — острый период; 2 — 4 — отдаленный период черепной травмы
Динамика реограмм больших полушарий и кожно-мышечного покрова больной У. с гепатоцеребральной дистрофией при фармакологических пробах.
1- значительное увеличение реографических волн, особенно катакротической фазы через 5 мин после внутривенною введения 50 мг никотиновой кислоты (б), и появление венозной волны (отмечено стрелкой) при опускании головы вниз (в); 2 — небольшое увеличение амплитуды реограмм через 5 мин после внутривенного введения 40 мг папаверина (б) и заметное — после опускания головы вниз (в) на 20° — положение Тренделенбурга
Динамика реограмм больной К. с гепато-церебральной дистрофией во время преходящего нарушения кровообращения в бассейне правой средней мозговой артерии.
1 — выраженная межполушарная асимметрия РЭГ за счет уменьшения амплитуды кривой справа; 2 — небольшое увеличение; 3 – заметное уменьшение амплитудных полушарных РЭГ справа после внутреннего введения 50 мг никотиновой кислоты
Значительное увеличение амплитуды полушарных и регионарных РЭГ больного К. с большими эпилептическими припадками
РЭГ больного П., 56 лет, с судорогами джексоновского типа в правой руке. Заметная асимметрия полушарных (FМ) и затылочных (ОМ) РЭГ за счет заострения вершины пульсовых волн справа. Заметная асимметрия полушарных (FМ) и затылочных (ОМ) РЭГ за счет за острения вершины пульсовых волн справа
ЭЭГ и РЭГ больного М., 15 лет, с фокальной эпилепсией в связи с рубцовыми изменениями после оперативного вмешательства в правом полушарии
РЭГ и реограммы больной П. с мигренью
а — выраженная асимметрия полушарных РЭГ за счет увеличения и уплощения пульсовых волн справа и асимметрия реограмм кожно-мышечного покрова в связи с увеличением амплитуды кривой слева во время приступа болей в области правого виска;
б — РЭГ и реограммы той же больной вне приступа головной боли; амплитудная асимметрия сохранилась, но форма РЭГ-волн несколько нормализовалась
РЭГ больной С. с мигренью
а — резкое уменьшение амплитуды полушарных (ЛИ) РЭГ слева — на стороне мигренозных болей вне приступа: б — выраженная асимметрия РЭГ сохраняется и после сублингвально применения нитроглицерина (0,0002)
Динамика регионарных лобных (FF1) и теменно-центральных (PC) РЭГ больного Г. (гипертоническая болезнь)
1 — до, 2 — после сублингвального применения нитроглицерина
Затылочные РЭГ больного О. с полной закупоркой правой позвоночной артерии Выраженная межполушарная асимметрия формы РЭГ-волн и их первых производных (d1 и s1) в окципито-мастоидальном отведении
Принцип действия аппарата
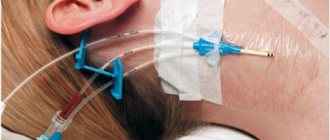
Суть реоэнцефалографии заключается в том, что при помощи специального аппарата – реографа – через головной мозг пропускают электрический ток слабой частоты, в результате чего на мониторе визуализируется сопротивление тканей мозга. Таким образом выявляются нарушения в артериях, венах и мелких сосудах.Наличие в приборе шести каналов обеспечивает возможность обследования одновременно нескольких участков мозга.В проекции исследуемых зон с помощью эластичной резиновой ленты устанавливаются металлические электроды, которые передают изображение на монитор.
Методика процедуры
Для проведения реоэнцефалографии необходим специальный прибор ─ реограф. Пациента укладывают на спину и просят закрыть глаза. Доктор фиксирует электроды на голове у исследуемого при помощи резиновых лент. Далее через них пропускается слабый ток высокой частоты и так фиксируется состояние сосудов. Во время исследования доктор может попросить задержать дыхание или, наоборот, подышать часто.
Главное условие при прохождении РЭГ ─ спокойствие
Основная сложность процедуры состоит в том, что если пациент излишне переживает во время исследования, то это влияет на тонус сосудов и результаты могут оказаться недостоверными.
Визуализируется результат в виде реоэнцефалограммы, которую расшифровывает врач-невролог. Анализ РЭГ может осуществляться как с экрана монитора, так и в бумажном варианте.
Когда назначается проведение РЭГ
- жалобы пациента на головокружение;
- ухудшение состояния при изменении атмосферного давления;
- остеохондроз;
- шум в ушах;
- изнуряющие головные боли;
- подозрение на ишемическую болезнь;
- провалы в памяти;
- ослабление зрения;
- потеря слуха;
- атеросклероз;
- гипертонический криз;
- дистония;
- гипертензия артерий головного мозга.
При всех патологиях, связанных с нарушением состояния сосудов – их кровенаполнением, изменением скорости кровотока и вязкости, необходимо проведение РЭГ.
Стоимость реоэнцефалографии
Оборудование для проведения РЭГ имеется во многих поликлиниках, больницах, диагностических центрах. Если записаться на процедуру заранее, ее можно пройти бесплатно. В противном случае один сеанс обойдется в сумму от 1000 до 3500 рублей в зависимости от медицинского учреждения, необходимости проведения функциональных проб. Некоторые центры оказывают услугу на дому, но в этом случае ее стоимость составит не менее 10000 рублей.
Несмотря на увеличение количества специалистов, относящихся к подходу скептически, РЭГ головного мозга все еще активно используется при диагностировании проблем с сосудами органа ЦНС. Безопасная и доступная манипуляция способна не только выявить существующие проблемы, но и предупредить о потенциальных рисках. В частности, ее рекомендуется хотя бы раз в год проходить пожилым людям, страдающим от гипертонии или атеросклероза сосудов.
Что показывает исследование
- На основании реоэнцефалографии сосудов головы специалисты получают значимую информацию о состоянии объекта обследования. Среди них —возможность изучения тонуса сосудов, их эластичности, скорости кровообращения и притока/оттока крови.
- Использование реоэнцефалографии дает возможность не только выявлять отклонения в сосудах мозга, но и осуществлять контроль кровотока после сложных операций или тяжелых травм.
- С помощью РЭГ обнаруживаются различные патологии, а также устанавливается степень тяжести патологического процесса.
При этом немаловажное значение имеет высокая скорость получения результатов.
Какие проблемы выявляются
- наличие черепно-мозговых травм;
- локализация гематом, образовавшихся вследствие травмы головы;
- предынсультное состояние;
- поражение сосудов атеросклеротическими бляшками (атеросклероз);
- тромбообразование в сосудах мозга;
- предрасположенность к повышению артериального давления;
- болезни, связанные с нарушением кровообращения.
Проведение процедуры облегчает задачу постановки точного диагноза, на основании которого врач назначает адекватный курс лечения. С помощью нее же в дальнейшем он отслеживает эффективность терапии.Благодаря совершенной безопасности такого обследования для здоровья пациента, ее можно проводить неоднократно.Одним из наиболее существенных плюсов энцефалографии является возможность разграничения прединсультных показателей, имеющих определенные различия для мужчин и женщин.
Другие особенности метода
Еще больше информации получают специалисты с помощью проведения функциональных проб.Наиболее простая и доступная из них – с нитроглицерином. Данное вещество способствует понижению тонуса сосудов. Используется эта проба с целью дифференцирования органических и функциональных нарушений.
Электроэнцефалография (ЭЭГ)
Электроэнцефалография (ЭЭГ) – доступный и безопасный метод исследования головного мозга с помощью регистрации биотоков мозга. Нейроны — основные элементы центральной нервной системы (и мозга, в том числе) — способны генерировать и проводить электрические импульсы, которые регистрируются электроэнцефалографом.
Данный метод имеет огромное значение для раннего выявления травм, опухолей, сосудистых и воспалительных заболеваний мозга, эпилепсии. Кроме того, это единственное неврологическое амбулаторное исследование, которое проводится при приступах потери сознания.
В нашей клинике электроэнцефалографию проводят высококвалифицированные неврологи-нейрофизиологи с огромным практическим опытом работы с пациентами различных возрастных групп.
1 Электроэнцефалография (ЭЭГ)
2 Электроэнцефалография (ЭЭГ)
3 Электроэнцефалография (ЭЭГ)
ЭЭГ абсолютно безвредна, не имеет противопоказаний, поэтому применяется для пациентов в любом возрасте, как детском, так и престарелом.
Электроэнцефалография — высоко информативное исследование, отражающее функциональное состояние коры, подкорковых структур мозга, а также сложные корково-подкорковые взаимодействия, в том числе скрытую патологию еще не проявившихся заболеваний на фоне полного клинического здоровья обследуемого.
ЭЭГ позволяет отслеживать течение заболевания в динамике, при необходимости коррегировать лечение, оценивать влияние лекарственной терапии (передозировка или отмена нейролептиков, транквилизаторов, барбитуратов, антидепрессантов) на активность головного мозга. В отличие от КТ и МРТ-исследований, ЭЭГ выявляет структурные и функциональные (обратимые) изменения, которые длительное время сохраняются в мозге, например, после легкой черепно-мозговой травмы.
Роль ЭЭГ в диагностике эпилепсии
ЭЭГ является важнейшим методом диагностики при эпилепсии. Ежегодно регистрируется от 20 до 120 000 новых случаев эпилепсии в год (в среднем – 70 — 100 000). Только в странах СНГ этой болезнью страдает около 2,5 млн. человек. Эпилепсия нередко сочетается с другими заболеваниями, такими как: детский церебральный паралич, хромосомные синдромы, наследственные болезни обмена веществ. Частота эпилепсии, например, у больных ДЦП составляет до 33%.
Опытный врач-невролог/нейрофизиолог по результатам проведенной ЭЭГ может подтвердить диагноз «эпилепсия». Кроме того, в последнее время стали распространенными заболевания, протекающие без клинических проявлений, для которых, однако, характерна патологическая активность в головном мозге, существенно нарушающая его работу (например, эпилептические энцефалопатии). В таких случаях именно ЭЭГ является ведущим методом исследования.
Методика проведения электроэнцефалографии
ЭЭГ совершенно безвредна и безболезненна. Во время обследования пациент удобно располагается в кресле. С помощью специального шлема к его голове прикрепляются маленькие электроды, соединенные проводами с электроэнцефалографом. Аппарат в сотни тысяч раз усиливает биопотенциалы, полученные с датчиков, и записывает их в память компьютера.
1 Электроэнцефалография (ЭЭГ) в МедикСити
2 Электроэнцефалография (ЭЭГ) в МедикСити
3 Электроэнцефалография (ЭЭГ) в МедикСити
Специальной подготовки для проведения ЭЭГ не требуется, но есть несколько рекомендаций. Важно, чтобы пациент не был голодным во время исследования, так как это может вызвать изменения на ЭЭГ. И следует вымыть голову накануне исследования — это позволит добиться лучшего контакта электродов с кожей головы и, соответственно, результаты будут более достоверны. Не стоит отказываться от обычного приема лекарств, поскольку это может спровоцировать приступы и даже эпистатус. Толкование результатов ЭЭГ может зависеть от возраста больного, принимаемых им лекарственных препаратов, наличия тремора головы и конечностей, нарушений зрения, дефектов черепа и пр.
1 Электроэнцефалография (ЭЭГ) в МедикСити
2 Электроэнцефалография (ЭЭГ) в МедикСити
3 Электроэнцефалография (ЭЭГ) в МедикСити
Диагностические возможности ЭЭГ
С помощью ЭЭГ можно:
- отличить эпилептические приступы от неэпилептических и классифицировать их;
- установить участки мозга, отвечающие за провоцирование приступов;
- отследить динамику действия лекарственных препаратов;
- оценить функциональное состояние мозга (даже при отсутствии изменений на КТ мозга);
- решить вопрос о профпригодности (обнаружение эпилептиформных явлений служит основанием для отбора профессий, связанных с вождением транспорта, требующих постоянного внимания и быстрой реакции на внезапно возникающие ситуации и стимулы в условиях повышенного риска).
Показания к проведению ЭЭГ:
- эпилепсия и другие виды пароксизмов;
- опухоли головного мозга;
- черепно-мозговые травмы;
- сосудистые заболевания;
- воспалительные заболевания;
- дегенеративные поражения мозга;
- головные боли;
- дизонтогенетические заболевания;
- наследственные заболевания ЦНС;
- функциональные нарушения нервной деятельности (неврозы, неврастении, невроз навязчивых движений, сомнамбулизм и др.)
- психиатрическая патология;
- энцефалопатии различного генеза (сосудистого, посттравматического, токсического);
- постреанимационные состояния вследствие соматической патологии.
В нашей клинике применяется новейшая методика БОС-ЭЭГ тренинга, включающая в себя снятие электроэнцефалограммы, которая регистрирует основные ритмы головного мозга (альфа-, бета-, дельта-, тетаритмы). Оценка ЭЭГ (электроэнцефалограммы) проводится опытным специалистом неврологом-нейрофизиологом, при этом дается заключение об особенностях мозговой ритмики и распределении биопотенциалов в различных зонах коры головного мозга. В зависимости от показаний, подбирается необходимый курс БОС-ЭЭГ тренинга (расслабляющий, активирующий и т.д.).
Как расшифровать результаты
При оценивании результатов обследования обязательно учитывается возраст пациента. Это объясняется тем, что стенки сосудов с годами утрачивают эластичность, становятся более хрупкими, по-другому реагируют на различные раздражители.Проведение РЭГ показывает графические колебания волн. При этом учитываются следующие показатели:
Специалист считывает результаты диагностики, принимая во внимание регулярность волн, вид и закругление вершины, а также расположение зубца и инцизуры.Норма колебаний изображаемой на экране волны у взрослых людей отличается от проявлений допустимых показателей у ребенка.Реоэнцефалографическое исследование дает возможность классифицировать состояние сосудов по трем типам их поведения:
- Дистонический. Характеризуется частым проявлением изменения сосудистого тонуса. Чаще наблюдается гипотонус с затруднением венозного оттока крови и низким наполнением пульса.
- Ангиодистонический. Его признаки аналогичны таковым у предыдущего типа. Разница заключается в том, что причиной нарушения тонуса является дефект стенки сосуда.
- Гипертонический тип по РЭГ. Существенным образом отличается от описанных выше видов. Тонус сосудов в значительной степени повышен. Венозный отток нарушен.
Эти типы поведения не являются самостоятельными патологиями. Они лишь признаки других заболеваний и делают возможным их выявление на ранних сроках развития.
Не стоит предпринимать попытки самостоятельно расшифровать результаты обследования. Лучше предоставить это квалифицированным врачам, которые сделают это профессионально и установят точный диагноз.
Расшифровка результатов
Для правильной оценки полученных данных врач учитывает возраст пациента, так как у молодых и пожилых людей показатели будут сильно отличаться.
- Мрт сосудов головного мозга — что показывает, показания и противопоказания, как проводится
Изучается полученная реоэнцефалограмма, которая имеет волнообразный вид и состоит из анакроты (растущей части), катакроты (спадающей части), инцизуры (изгиб между ними) и дикротического зубца, возникающего сразу за ней.
По волнам полученного графика врач оценивает работу сосудов
Врач оценивает регулярность волн, характер построения их вершин, внешний вид анакроты и катакроты, расположение инцизуры и глубину дикротического зубца. Так же изучается наличие дополнительных волн.
После оценки полученных данных можно говорить о следующих результатах на основе внешнего вида реограммы:
- дистонический тип РЭГ говорит о возможных гипотонических отклонениях, снижении пульсового наполнения и проблемах оттока крови по венам;
- ангиодистонический тип свидетельствует о снижении тонуса стенок сосудов и снижении скорости кровотока;
- гипертонический тип говорит о повышенном давлении и тонусе сосудов, по которым кровь поступает к голове и их затруднённому оттоку.
Амплитудный показатель реограммы (АПР) говорит об объёмном пульсовом наполнении:
- АПР меньше нормы не более чем на 40% говорит об умеренном снижении пульсового кровенаполнения;
- при 40–60% — значительное снижение;
- при 60–90% — резко выраженное;
- при 90–100% — критическое.
Очень важен для изучения коэффициент асимметрии (КА), который указывает на различия в кровенаполнении разных участков мозга. В зависимости от выраженности КА различают несколько степеней ассиметрии:
- менее 7% — отсутствует выраженная асимметрия;
- 8–14% — слабая асимметрия;
- 15–25% — умеренная асимметрия;
- более 26% — сильно выраженная асимметрия.
Какие отклонения показывают внешние характеристики волн — таблица
| Возможный диагноз | Вид реоэнцефалографии |
| Церебральный атеросклероз | |
| Волны приобретают куполообразную сильно выраженную форму. | |
| Артериальный гипотонус | Увеличенная амплитуда, резкий подъём с острой вершиной, укороченная анакрота. |
| Артериальный гипертонус | Уменьшенная амплитуда, удлинённая анакрота с дополнительными волнами, смещённая вершина. |
| Сосудистая дистония | Плавающие зубцы, дополнительные волны на катакроте. |
| Затруднение оттока крови | Катакрота увеличена, множество небольших волн перед следующим циклом. |
| Спазм сосудистых стенок | Округление вершины волны. |
Как проводится процедура
Описанный метод диагностики является совершенно безболезненным и безопасным. В процессе его проведения на кожу пациента не оказывается никакого воздействия, а также не используются различные инструменты.
Во время процедуры больного укладывают на кушетку или же предлагают сесть на стул. Для получения более точной информации пациенту предлагают наклонить голову вперед, повернуть ее в правую или в левую сторону.Процедура длится 10—15 минут. Результаты исследования выводятся сразу на экран монитора, их оценивает невропатолог.
Рекомендации
Чтобы не допустить искажения результатов, следует учесть некоторые простые советы:
- Перед установкой электродов некоторые области головы обрабатываются спиртом. Желательно при этом не напрягаться и относиться к этому спокойно.
- Глаза во время процедуры следует держать закрытыми.
- Необходимо полностью расслабиться. Волнение может вызвать резкое сужение сосудов. Это повлияет на показатели колебаний волн.
- Перед процедурой желательно отдохнуть 15-20 минут.
- За день до назначенного обследования нельзя принимать лекарственные средства, способные повлиять на скорость кровотока.
- Проведению сеанса не должны мешать какие-либо предметы, поэтому надо снять цепочки, сережки, заколки и распустить волосы.
Если обследовать будут маленького ребенка, следует заблаговременно рассказать ему все о предстоящей процедуре. Можно взять его на руки и сесть вместе с ним на стул. Тогда он не будет бояться и нервничать.
О противопоказаниях
В связи с абсолютным отсутствием вреда для организма у реоэнцефалографии практически нет противопоказаний и побочных действий. Противопоказано такое обследование новорожденным детям. Это объясняется маленькой амплитудой отражаемых волн, большим размером анакроты и полным отсутствием инцизуры. Такие показания не дают точной картины состояния сосудов головы.Реоэнцефалография является эффективным и доступным методом обследования сосудов мозга. Его широкое применение обусловлено наличием аппарата в каждой больнице и, конечно же, отсутствием побочных эффектов и противопоказаний к применению.