Ожидаемая продолжительность жизни после инфаркта миокарда
Иногда возникают осложнения инфаркта миокарда, которые могут повлиять на прогноз. Это кардиогенный шок, острая сердечная недостаточность, тяжелая аритмия. Чаще они развиваются при обширном ИМ 3-6 .
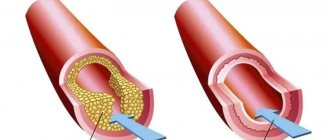
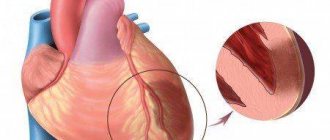
Большинство отдаленных последствий ИМ связано с формированием рубца из соединительной ткани на месте гибели кардиомиоцитов. Если площадь инфаркта миокарда (некроза сердечной мышцы) удается ограничить с помощью тромболитической терапии, начатой в первые 4-6 часов, или кардиохирургического вмешательства (аорто-коронарного шунтирования, чрескожного коронарного вмешательства), то можно уменьшить вероятность неблагоприятных последствий 3-6 .
В противном случае соединительная ткань не дает возможности полноценно сокращаться этому участку миокарда, развиваются различные нарушения проводимости, страдает сердечный выброс. В итоге развивается сердечная недостаточность, органы страдают от недостатка кислорода, что негативно сказывается на работе всего организма.
В процессе реабилитации функции пораженного участка возьмут на себя соседние области. Для этого нужно определенное время, соблюдение этапов реабилитации, непрерывность предписанного лечения и постепенное увеличение физической нагрузки под строгим контролем специалиста здравоохранения.
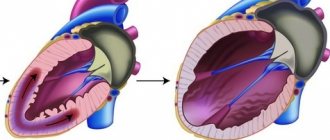
- Аневризма сердца — истончение и выпячивание стенки сердца в виде мешка, которое приводит к уменьшению сердечного выброса и прогрессированию сердечной недостаточности.
- Тромбоэмболические осложнения могут развиваться из-за несоблюдения режима физической активности или отступления от плана лечения, который всегда включает средства, влияющие на свертываемость крови.
- Хроническая сердечная недостаточность развивается из-за нарушения сократительной функции левого желудочка. Проявляется отеками нижних конечностей, одышкой при физической нагрузке и др.
Риск таких осложнений сохраняется в течение всего первого года после ИМ 1 .После года вероятность осложнений меньше в том случае, если пациент придерживается назначенного лечения и регулярно наблюдается у кардиолога 1 .
Многие больные, перенесшие инфаркт, равно, как и их родственники, задают врачу вопрос: сколько лет реально прожить после такого приступа? Но точный ответ дать сложно, здесь существует очень много причин. Аспект первый и немаловажный – возраст. Старики имеют меньше шансов продержаться до 10 лет после инфарктного приступа, ведь нередко ему сопутствуют и другие заболевания. У молодых людей шансы более обнадеживающие. Есть и другие немаловажные моменты, их тоже стоит учитывать.
Аспект второй, который напрямую связан с продолжительностью лет – виды осложнений после инфаркта. Их разделяют на ранние и поздние. Если очаг поражения небольшой, то и осложнений будет меньше.
- Отек легких.
- Сбой сердечного ритма.
- Острая сердечная недостаточность.
- Тромбозы.
Чаще всего болезнь захватывает левый желудочек сердца, потому проявляется недостаточность в этом отделе. Характерный его симптом – проблемы с дыханием. Опасны и формы нарушения сердечного ритма. Медики говорят, что отдаленные осложнения не настолько опасны для здоровья, как острые, но проявляются они намного чаще.
Кардиосклероз – характерная болезнь для всех сердечников, и непосредственно влияет на продолжительность жизни после приступа. Это состояние связано с тем, как быстро заживает сердечный рубец, при диффузной форме начинаются отклонения в деятельности мышцы сердца.
Так что максимум возможностей прожить после инфаркта долгое количество лет остается у больных, чье здоровье не осложняется другими заболеваниями и неприятными последствиями. Если соблюдать рекомендации во время восстановления, вполне реально существенно снизить риск.
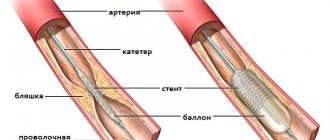
Продлевает жизнь инфарктникам и такая процедура, как стентирование, когда стенки артерий очищают от атеросклеротических бляшек. Кровоток восстанавливается, сердце дальше работает без перенапряжения.
- Осложнения инфаркта миокарда ранние и поздние. Последствия инфаркта миокарда
Первые рекомендации медиков – беречь больного от сильных стрессов. Страх, радость, испуг – любая встряска может стать для организма роковой, даже при положительных прогнозах. Если такие нервные потрясения ранее случались часто, и обещают быть в дальнейшем, о долгой продолжительности жизни больного говорить проблематично. Но в своих оценках медики учитывают и формы заболевания.
После микроинфаркта
Чаще всего случается у мужчин, начиная с 30 лет, женщины держатся дольше. Кроме того, они и редко обращают внимание на симптомы недуга, списывая на общее недомогание или усталость. А между тем, последствия микроинфаркта не менее опасны, поскольку следующим этапом может стать уже инфаркт.
- боль за грудиной, отдающая в левую руку;
- одышка, ощущение нехватки воздуха;
- тошнота;
- нарушения сердечного ритма.
При грамотном лечении реально восстановиться и прожить не один год. Резких ограничений после микроинфаркта больной не ощущает, запрещены лишь сильные физические нагрузки и стрессы.
После инфаркта
После инфаркта восстановиться намного проблематичнее, ведь отмирает часть тканей сердца. При обширном приступе страдает большая часть органа, что сказывается на общем состоянии больного. По статистике, процесс разрушения у большинства инфарктников наблюдается в правом желудочке. Если некроз охватывает до 10 см в ширину, кровоток в русле коронарной артерии сильно нарушается.
Статистика жизни после инфаркта очень печальная. Только если помощь оказали грамотно и на высоком уровне, можно говорить о неплохих шансах. Если человек после приступа прожил 10 лет, то длительность жизни у него приравнивается к здоровым.
Второй приступ намного опаснее, чаще всего случается у страдающих гипертонией. Эта болезнь выявляется у всех инфарктников, нередко сопровождается астмой и сбоями сердечного ритма. На этот раз симптомы будут менее ощутимые, поскольку пораженный орган реагирует намного слабее. В 80% случаев повторный инфаркт провоцирует атеросклероз.
- боль, отдающая в руку;
- сильное удушье;
- снижается давление;
- обмороки.
Прогнозировать, будет рецидив или нет, врачам сложно, поскольку это зависит от общего состояния здоровья больного, и того, насколько он соблюдает диету и режим дня. Различают повторный инфаркт и рецидивирующий. В первом случае, инфаркт может быть через пару месяцев после первого. При рецидиве это может произойти раньше. Причем процент выживания после второго или рецидивирующего инфаркта – низкий.
Чтобы избежать подобных проявлений и прожить не один год, необходимо стараться уменьшить количество плохого холестерина в крови, на языке медицинских терминов – липопротеиды низкой плотности. Поможет в этом диетическое питание, медикаментозное лечение, народные методы.
Факторы риска
Есть ряд факторов, которые влияют на продолжительность жизни человека после приступа.
- Характер заболевания. У одних людей после инфаркта остается один большой рубец на сердце, у других – несколько маленьких.
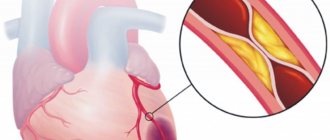
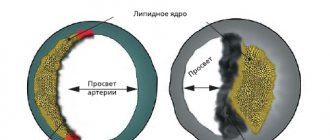
- Возникновение атеросклеротических бляшек, которые перекрывают артерии.
- У мужчин сердечно-сосудистые заболевания провоцирует недостача большого количества эстрогена в крови, потому инфаркты у них случаются чаще, чем у женщин. Но такая ситуация характерна только до 70 лет, потом уровень заболеваемости одинаковый.
- Диабет или лишний вес, что сильно перегружает сердечную мышцу.
- Большие нагрузки в процессе восстановления.
Назвать точную цифру, сколько лет живут после инфаркта, сложно, поскольку учитываются еще личные, характерные особенности организма, тяжесть заболевания, наследственность.
Помогает организму прийти в норму, прожить несколько лет грамотное меню и отказ от алкоголя и сигарет. Также нужно регулярно делать специальные упражнения, способствуют восстановлению занятия плаванием, пешей ходьбой. Но все физические нагрузки – только по рекомендации специалиста.
- Шансы выжить после обширного инфаркта миокарда (сердца), последствия, как улучшить прогноз
Шансы после инфаркта предсказать сложно, все зависит от того, насколько трепетно будет относиться человек к своему здоровью. Очень важно вовремя проходить диагностику, консультироваться у специалистов. Если распознать заболевание на ранней стадии, шансов быстро и без последствий восстановиться у такого больного намного больше.
Возможные осложнения
В первые часы и дни после развития недуга могут появиться осложнения. Они заметно утяжеляют течение болезни и уменьшают шансы на успешное лечение.
Большая часть пациентов жалуется на перебои в сердце (аритмия может быть разной). Они могут сохраняться на протяжении нескольких дней. Особенно опасно в этот период выглядит мерцание желудочков, которое затем переходит в фибрилляцию. У человека существенно возрастает риск смертельного исхода.
Недостаточность левого желудочка имеет следующие симптомы: застойный хрип, отек легких и некоторые проявления астмы. Огромную опасность представляет кардиогенный шок, который стремительно развивается при обширном инфаркте. Часто у врачей попросту не бывает шансов, чтобы спасти умирающего пациента. Основными признаками такого шока являются: резкое падение артериального давления, учащенное сердцебиение, цианоз, нарушение сознания.
Нередко у пациентов фиксируется разрыв мышечных волокон, который впоследствии может спровоцировать тампонаду сердца. Менее чем в 4 процентах случаев у человека наблюдается резкое нарушение кровотока в легких. Это осложнения также характеризуется повышенной смертностью.
Еще одним осложнением является острая аневризма сердца, которая постепенно переходит в хроническую стадию. Как следствие – возникновение сердечной недостаточности.
Отложение фибрина, которое происходит на стенках эндокарда, является прямой угрозой различным внутренним органам, включая почки, мозг и легкие. Из-за этого осложнения признаки инфаркта у мужчин и женщин проявляются особенно сильно.
Более поздний период недуга сопровождается такими осложнениями, как перикардит и эозинофилия. Встречаются и другие серьезные недуги.
После лечения…
После стационарного лечения начинается важный период реабилитации, который длится до 12 месяцев. Врач назначает необходимую медикаментозную терапию, в которую входит комбинированная терапия различными классами препаратов. Некоторые лекарства требуется постоянного принимать, т.е. всю оставшуюся жизнь. При выполнении всех предписаний врача: отказе от курения, соблюдении диеты и постоянного приема медикаментозной терапии люди после инфаркта миокарда долгие годы живут полноценной и комфортной жизнью.
Диагностика заболевания
Особенностью проведения диагностических процедур является то, что они могут быть назначены не только в период обследования, но и в процессе лечения заболевания. Врач должен систематически изучать данные об активности ферментов сыворотки крови, а также показатели электрокардиограммы. Это позволяет в дальнейшем избежать различных осложнений, что в свою очередь повышает шансы пациента на успешное лечение.
Человек может прийти к специалисту с различными жалобами. Они напрямую зависят от степени развития болезни, ее формы и продолжительности. Инфаркт выявляется при сохранении сильных болей в области груди на протяжении 30 минут (приступ длится до одного часа). При этом пациент чувствует острую сердечную недостаточность. Также могут проявляться и другие симптомы инфаркта у женщин и мужчин.
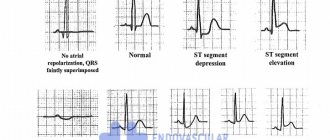
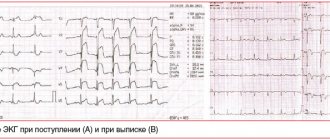
Электрокардиограмма в числе прочего позволяет фиксировать разные изменения в деятельности сердца. Например, врач имеет возможность обнаружить отрицательный зубец T, патологический комплекс QRS и другие негативные явления. После этого врачу необходимо провести ряд других диагностических обследований, либо назначить срочную операцию.
В первые несколько часов после наступления сильного болевого синдрома отмечается резкое повышение миоглобина в крови. Это специальный белок, основная задача которого – подача кислорода внутрь клеток.
Через 8 часов после наступления инфаркта может наблюдаться заметное повышение активности креатинфосфокиназа. Постепенно показатели нормализуются. Процесс стабилизации занимается примерно двое суток, иногда и меньше. Уровень креатинфосфокиназа в крови должен замеряться несколько раз в сутки. Это также следует отнести к диагностическим процедурам, которые имеют особенную важность для пациента.
На поздних стадиях развития недуга врачи также используют разные диагностические методы, несмотря на то, что повышается риск смертельного исхода. В частности, специалисту необходимо определить фермент лактатдегидрогеназы. Показатель приходит в норму только спустя одну неделю. Часто для нормализации и стабилизации показателей фермента лактатдегидрогеназы требуется две недели.
Нестабильная стенокардия может спровоцировать повышение изоформ белка тропонина. Врачи выявляют эти изменения посредством анализов. Симптомы инфаркта у мужчины или женщины вместе с тем могут ослабевать.
Анализ крови, который сдает пациент, позволяет врачу увидеть увеличение уровня СОЭ, лейкоцитов и других элементов. Клиническая картина выглядит более полной, что способствует успешному лечению в дальнейшем.
Многие кардиологи назначают ЭхоКГ, основная задача которого – выявление различных нарушений сократимости желудочка, а также истончение его стеночки.
В более престижных клиниках проводится современная диагностическая процедура – коронарная ангиография. Она позволяет специалисту выявить тромботическую окклюзию артерии. Кроме того, данный диагностический метод дает возможность доктору определить, целесообразно ли проводить операцию на сердце пациента или нет. Иными словами, оценивается вероятность проведения шунтирования или ангиопластики. Такие радикальные методы лечения зачастую являются единственным путем к спасению при обнаружении серьезных сердечных заболеваний.
Клинические проявления
Клиническая картина острого инфаркта миокарда отличается своим многообразием, что затрудняет постановку правильного диагноза в максимально короткий срок и может запутать врача, а сам пациент может думать о совершенно другом заболевании, которое возможно было у него раньше в жизни.
Обычно при инфаркте миокарда выявляются следующие симптомы:
- Длительная (более 30 минут), высокоинтенсивная, сжимающе-давящая боль за грудиной, которая может отдавать в левую руку, шею, спину или область лопаток;
- Боль не проходит после приема нитроглицерина;
- Бледность кожи, холодный пот;
- Обморочное состояние, вплоть до потери сознания;
Далеко не всегда инфаркт миокарда проявляется типичной клинической картиной. Человек может ощущать лишь дискомфорт в груди или перебои в работе сердца. В ряде случаев боль вообще отсутствует. Это так называемая «безболевая форма инфаркта миокарда», о которой человек может узнать совершенно случайно, например, проходя очередной медосмотр. Кроме того, встречаются нетипичные случаи инфаркта миокарда, когда заболевание проявляется затруднением дыхания с одышкой или болью в животе. Такие случаи особенно трудны в диагностике.
Причины развития недуга
Инфаркт сердца представляет собой острую форму ИБС (ишемической болезни). В подавляющем большинстве случаев (более 95 процентов) причиной развития недуга является атеросклеротическое поражение артерий. Оно в свою очередь провоцирует сужение просвета. Довольно часто врачи фиксируют случаи, когда атеросклероз сочетается с острым тромбозом того участка сердца, которое уже было поражено. Все это ведет к полному (либо частичному) прекращению снабжения сердца кровью.
Также инфаркт может развиться из-за следующих болезней и факторов:
- Сахарный диабет.
- Высокое давление.
- Ожирение и неправильное питание.
- Постоянный стресс, депрессия и другие нервные и психические заболевания.
- Постоянное употребление сигарет и спиртных напитков. Они также провоцируют симптомы инфаркта миокарда.
Особенности составления прогноза при инфаркте
Особенность заключается в том, что только при прохождении острого периода недуга врач может дать положительный прогноз. Если же у пациента обнаружены некоторые осложнения, то специалисты дают, как правило, отрицательный прогноз.
Сам по себе инфаркт является очень тяжелым и во многих случаях смертельным заболеванием. Высока вероятность наступления различных осложнений. В большинстве случаев смерть наступает в первые 24 часа после возникновения приступа. Когда повреждается более половины всего участка миокарда, то сердце уже не может нормально функционировать, как следствие – стремительное развитие кардиогенного шока и наступление смерти. Даже если миокард поврежден на 40 и менее процентов, сердце может не справиться с резко возникшими нагрузками, и появляются сильные осложнения, одним из которых является сердечная недостаточность.