Почему развивается инфаркт?
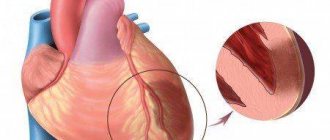
Это частный случай ишемической болезни сердца (ИБС). При ишемической болезни нарушается кровоснабжение какого-либо участка сердца. Лишенный притока крови участок сначала повреждается, а потом может полностью отмереть (некроз). Естественно, что сердечная мышца, работа которой – ритмично сокращаться, не может нормально работать в таком состоянии.
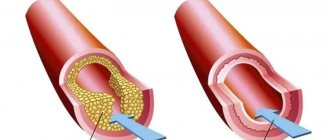
Кровоснабжение может нарушаться из-за атеросклероза сосудов (примерно 95% случаев), в результате осложнений после ангиопластики, из-за эмболизации сосудов или спазма.
У некоторых людей риск развития ИБС выше.
К факторам, повышающим риск, относят:
- Повышенное давление;
- Возраст старше 45 лет;
- Вредные привычки (курение, употребление алкоголя);
- Малоподвижный образ жизни;
- Ожирение;
- Сахарный диабет;
- Случаи ИБС в семье;
- Выявленный атеросклероза или его предшественников (высокий уровень в крови триглицеридов «плохого» холестерина, низкий уровень «хорошего» холестерина);
- Неправильное питание.
Симптомы и признаки инфаркта
Типичные случаи инфаркта связаны с сильной болью в грудной клетке, которая отдает в левое плечо, ключицу, шею, левую половину лица, нижнюю челюсть, межлопаточную зону. Чем больше зона поражения сердечной мышцы, тем более сильнее боль. Боль длится более 30 минут, не купируется приемом препаратов.
При атипичном течении острейшей стадии инфаркта при невыраженном болевом синдроме могут возникнуть острая слабость, липкий пот, бледность кожных покровов, тахикардия, аритмия, кашель и удушье, отеки и искаженное сознание.
В острой стадии инфаркта боль, как правило, проходит. Вследствие некроза может подняться температура, развиться артериальная гипотензия.
В подостром периоде состояние нормализуется, тахикардия и систолический шум исчезают, давление и температура нормализуются.
Как избежать инфаркта миокарда
Нельзя на 100% застраховаться от сердечно-сосудистых заболеваний. Но можно (и нужно!) минимизировать риски. Для этого надо нормализовать питание, стараться больше двигаться и отказаться от вредных привычек. Это особенно важно, если анализы показывают, что у вас есть риск развития атеросклероза.
Предотвратить инфаркт можно, если сократить употребление жирной, жареной, копченой пищи, солений, стараться есть больше овощей и рыбы (например, придерживаться средиземноморской диеты), включать в рацион орехи и продукты, богатые калием. Некоторые исследователи рекомендуют перейти на вегетарианство после 50 лет – это способствует улучшению состояния сосудов и снижению уровня «плохого» холестерина.
Физическая нагрузка – отличная тренировка для сердца и сосудов. Даже если вы раньше не занимались спортом, для сохранения здоровья сосудов стоит начать. Утренняя зарядка и вечерняя прогулка помогут вам покрыть потребность организма в движении, подготовят сердечно-сосудистую систему к нагрузкам и защитят ваше сердце.
Первая помощь при инфаркте
При появлении острой боли необходимо срочно вызвать бригаду скорой помощи
. При отсутствии противопоказаний можно принять ацетилсалициловую кислоту в дозе 150-300 мг, предварительно измельчив таблетку.
До приезда скорой помощи нужно обеспечить пациенту полулежачее положение и покой.
В комнате необходимо открыть окно и расстегнуть тесную одежду и ремень.
Первый час острейшей стадии инфаркта медики называют «золотым», от этого времени чаще всего зависит исход заболевания.
Как предотвратить инсульт
Инсульт – это тоже нарушение кровообращения, но не в сердце, а в мозге. Он может проявляться либо в форме нарушения притока крови к мозгу (инфаркт мозга или ишемический инсульт), либо в форме кровоизлияний (в мозг или же в пространство между мозгом и мозговыми оболочками).
Причины инсульта во многом схожи с причинами инфаркта, однако есть и специфические особенности: например, инсульт часто возникает после эмоционального перенапряжения. Поэтому стресс – это дополнительный фактор риска.
Важно знать: в течение двух лет после перенесенного приступа вероятность повторного инсульта существенно возрастает!
Чтобы сохранить здоровье, правильно питайтесь, обязательно занимайтесь спортом (в особенности аэробными нагрузками – бегом или плаваньем), избегайте нервных потрясений и эмоциональных перегрузок.
Если вы относитесь в группе повышенного риска по развитию сердечно-сосудистых заболеваний или же если вас что-то беспокоит – запишитесь на прием к врачу-терапевту для подробной консультации или вызовите специалиста на дом.
Лечение
При острейшей стадии инфаркта, в первую очередь, медики купируют боль. Для этого внутривенно могут применяться различные анальгетики и наркотические средства (морфин). Для наступления более быстрого эффекта обезболивающие препараты вводятся внутривенно.
После снятия электрокардиограммы для восстановления коронарного кровотока вводятся тромболитики. Для устранения болевого приступа проводится нейролептаналгезия.
Далее больному назначается комплекс препаратов для уменьшения потребности миокарда в кислороде, бета-блокаторы для снижения нагрузки на сердце, медикаменты для разжижения крови и уменьшения уровня ее свертываемости. При необходимости назначают ингибиторы, седативные и снотворные препараты. Комбинация препаратов зависит от наличия у пациента сопутствующих заболеваний и степени тяжести перенесенного инфаркта.
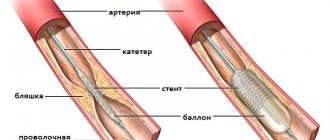
Для лечения инфаркта используются хирургические методы восстановления кровотока (аортокоронарное шунтирование, баллонная ангиопластика).
Первые дни лечения пациенту показан постельный режим, а, начиная с 3-4 дня, пациент может сидеть на стуле около часа два раза в день. При неосложненном инфаркте пациенту разрешают ходить через 5-7 дней после инфаркта. При неосложненной форме инфаркта миокарда пациента выписывают из стационара на 10-12 день, при осложнениях госпитализация может длиться до 4 недель.
Клинические рекомендации
Клинические рекомендации «Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы» были разработаны Российским кардиологическим обществом при участии Ассоциации сердечно-сосудистых хирургов России, одобрены Научно-практическим Советом Минздрава РФ и утверждены Минздравом в 2021 году. Документ содержит информацию о заболевании, формах его диагностики, симптомах, методах лечения, возможных осложнениях, уходе и реабилитации.
Приложение В документа – рекомендации пациентам, перенесшим инфаркт, связанные со вторичной профилактикой заболевания. В рекомендациях сказано, что пациентам следует отказаться от курения, обеспечить регулярную физическую активность, соблюдать диету, разработанную для таких случаев, избавиться от лишнего веса, следуя рекомендациям врача поддерживать низкие значения холестерина в крови с помощью лекарств, обеспечить стойкую нормализацию артериального давления (при наличии артериальной гипертонии), поддерживать нормальный уровень сахара в крови (при наличии сахарного диабета). Кроме того, при обширном поражении сердечной мышцы и/или осложнениях инфаркта миокарда требуется дополнительное лечение, которое назначается врачом. Известно, что преждевременное прекращение приема необходимых лекарств существенно увеличивает риск возникновения повторного инфаркта миокарда и смерти, появления сердечной недостаточности, которая может существенно ограничить вашу ежедневную активность. Отменять лекарства, не посоветовавшись с врачом, нельзя. Для снижения риска повторных событий (инфаркта миокарда, его осложнений) для вас крайне желательно участие в специальной программе реабилитации, включающей регулярные дозированные физические нагрузки, психологическую поддержку, организацию контроля за факторами риска.
«Вылечили — можно жить, как раньше»
Это очень распространенное заблуждение среди пациентов, которых врачи быстро поставили на ноги, они не осознали, насколько серьезно их заболевание. «Сейчас мы можем вылечить человека, перенесшего такое смертельно опасное заболевание, так, что он возвращается в строй, живет активной жизнью и не чувствует себя больным, — поясняет профессор, член-корреспондент РАН Симон Мацкеплишвили. — И тут кроется большая опасность. Потому что, однажды перенеся инфаркт, пациент нередко рискует заполучить еще один, если ведет себя неправильно». Риск повторной катастрофы — от 10 до 20% в первый же год.
Как снизить этот риск? Крайне важна преемственность лечения. «Пациент с инфарктом уже не проводит месяц в больнице, как раньше. Он выписывается через несколько дней, чувствует себя нормально и не считает нужным соблюдать наши рекомендации по продолжению терапии, — говорит профессор Мацкеплишвили. — Особенно сложно убедить, что лекарства нужно принимать длительно, часто, пожизненно».
Виды повторного инфаркта
Существует несколько разновидностей повторного инфаркта.
- Безболевая форма. В этом случае больной может не ощущать боли, а жаловаться лишь на одышку, общую слабость. Если больной недавно перенес инфаркт, даже эти, кажущиеся незначительными, симптомы могут быть угрожающими. Своевременная консультация кардиолога в этом случае жизненно необходима.
- Аритмическая форма. В этом случае больной ощущает одышку, нарушение ритма сердечных сокращений, учащенное сердцебиение.
- Астматическая форма. Одна из самых опасных разновидностей. Главный симптом – кашель с выделением розовой пенистой мокроты.
- Абдоминальный инфаркт проявляется в тошноте и рвоте и может быть ошибочно диагностирован как кишечное расстройство.
Инфаркт с пометкой «срочно»
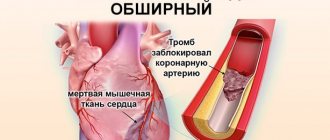
Болезнь действует стремительно. Изменения в сосудистой стенке приводят к тому, что меняется её эластичность, сужается просвет сосуда. Сначала развивается ишемия (уменьшается кровоснабжение), а затем в какой-то момент бляшка разрывается, на пути току крови образуется тромб, он полностью перекрывает просвет сосуда и вызывает некроз участка миокарда. Инфаркт опасен тем, что, если в первые 6–12 часов после прекращения кровотока не восстановить кровоснабжение в зоне миокарда, сердце может остановиться вовсе.
Статья по теме
После инфаркта. Какие упражнения укрепят сердце
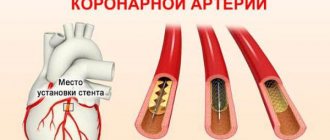
Но даже если инфаркт случился, он не должен быть фатальным. У врачей есть несколько вариантов лечения, позволяющих не допустить того, чтобы человек погиб. Можно восстановить кровоснабжение по тому сосуду, который закрылся тромбом, применив тромболизис (то есть растворить тромб). Другой способ — восстановить проходимость сосуда хирургическим методом, поставив стент. Для этого вводится через артерию специальное устройство, которое в нужном месте раскрывается, как «зонтик», и таким образом расширяет и укрепляет сосудистую стенку, восстанавливая по ней кровоснабжение. Третий метод — аортокоронарное шунтирование. Суть его состоит в том, что в тех артериях, где нарушен кровоток, создаются новые обходные пути. Это делается с помощью здоровых сосудов, которые присоединяют к коронарным артериям.
Причём чем раньше поставлен диагноз и начато лечение, тем лучше прогноз выживаемости. Спасти человека возможно, если врачи действуют незамедлительно — открывают просвет сосуда. Но как уложиться в отведённое «окошко» в 6–12 часов, если поставить диагноз «инфаркт» не всегда удаётся. 30% инфарктов проходит без боли, тошноты, рвоты, головокружения. В четвёртой части случаев нет даже изменений на электрокардиограмме!
Что такое шунтирование?
Подробнее
Реабилитация и восстановление после инфаркта
Главные задачи реабилитации после инфаркта – это восстановление работы системы кровообращения, трудоспособности и нормального образа жизни. Реабилитация включает в себя комплекс мер, последовательно и непрерывно осуществляется под наблюдением врачей.
Меры реабилитации индивидуальны и зависят от состояния пациента, тяжести инфаркта, хронических заболеваний. При этом этапы реабилитации связаны с нахождением в стационаре, в санатории и дома.
В стационаре производится диагностика заболевания, лечение после восстановления проходимости коронарных сосудов, оцениваются риски и формируется прогноз на восстановительный период и рецидив.
Стационарный реабилитационный период – это время острого периода инфаркта, которое пациент проводит в специализированном реабилитационном отделение больницы и затем – в кардиологическом санатории.
Амбулаторный период реабилитации предусмотрен для домашних условий под контролем кардиолога врача ЛФК.
Реабилитация – это медикаментозные и немедикаментозные методы восстановления. В них входят:
- гимнастика для профилактики образования повторных тромбов и усиления кровоснабжения и кислородообеспечения,
- физиотерапия,
- психологическая помощь.
При этом индивидуальный комплекс мер включает постепенное наращивание физических нагрузок. Обычно через две недели после инфаркта пациентам разрешаются прогулки до 2 км в день с оценкой способностей сердца к работе на ЭхоКГ (ультразвуковое исследование сердца), проводят пробы с физической нагрузкой.
В комплекс ЛФК постепенно включают плавание, ходьбу в темпе, занятия на тренажерах. В зависимости от функционального класса ишемии занятия проходят в тренирующем или щадящем режиме.
При реабилитации важны меры психологического восстановления. Возвращение к нормальной жизни, преодоления страха, в том числе и перед физическими нагрузками – важный этап излечения после инфаркта. Формирование депрессивных и тревожных состояний способно надолго оттянуть результаты реабилитации и ухудшить ее качество.
К немедикаментозным методам, кроме физической реабилитации, относят коррекцию образа жизни:
- отказ от курения и алкоголя,
- диета,
- полноценный сон.
Лекарственные средства используются для:
- предупреждения приступов стенокардии,
- контроля артериального давления,
- свертываемости крови,
- липидного обмена,
- лечения аритмии и хронической сердечной недостаточности.
Комплексная программа реабилитации помогает пациентам восстановиться в более короткие сроки, предупредить повторный инфаркт и другие осложнения.
Кто заботится о сердце?
Но есть ещё и другая группа рисков — так называемых поведенческих. Как вы думаете, у кого выше риск развития инфаркта: у бедного или у богатого? Оказывается, у бедняка. Наблюдения, проведённые в США, обнаружили, что чем больше среднегодовой доход в семье, тем ниже вероятность того, что у её членов в ближайшие десять лет разовьются инфаркты и инсульты. Потому что у богатых людей больше возможностей соблюдать правильный образ жизни. Они скорее купят абонемент в фитнесклуб, будут активнее двигаться. При наличии денег легче придерживаться стиля здорового питания — отказаться от фастфуда, сесть на разгрузочную диету, включить в рацион полезные продукты, нужные для безупречной работы сердца. А ещё у обеспеченного пациента всегда есть возможность вовремя навестить кардиолога и провести необходимые исследования.
Правда, есть фактор риска, от которого трудно уберечься человеку с любыми доходами, — это стресс. Современный человек живёт в условиях хронического стресса, а гормоны, выделяемые в этом состоянии, оказывают воздействие, противоположное инсулину, понижающего показатель сахара. Состояние постоянного, повышенного уровня глюкозы в крови приводит к нарушению многих обменных процессов и развитию метаболических болезней, следствие которых — опять же инфаркт.
Поймай, если сможешь. Как предупредить инфаркт
Подробнее