- Что такое атеросклероз сосудов нижних конечностей?
- Симптоматика заболевания
- Факторы риска
- Стадии развития атеросклероза нижних конечностей
- Диагностика
- Лечение
- Консервативное лечение
- Хирургические методики
- Возможные последствия и профилактика
- Популярные вопросы
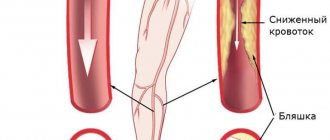
Облитерирующий атеросклероз (ОА) артерий нижних конечностей
— хроническое заболевание сосудов, в основе которого лежат нарушения липидного обмена, приводящие к формированию атеросклеротических бляшек, утолщению стенок артерий и уменьшению сосудистого просвета. В результате этого развивается ишемия – недостаточное поступление кислорода к клеткам и тканям.
Наиболее часто в патологический процесс вовлекаются подколенная, бедренная и большеберцовая артерии.
ОА артерий нижних конечностей находится на первом месте среди заболеваний периферических артерий атеросклеротического генеза. По литературным данным облитерирующие заболевания артерий составляют около 16% всех сосудистых заболеваний Источник: Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье — основа человеческого потенциала: проблемы и пути их решения. — 2012. — С. 576-578. .
Симптомы атеросклероза сосудов ног
Развитие заболевания происходит постепенно и на первых этапах может себя ничем не выдавать. В дальнейшем у больного появляется болезненность в нижних конечностях, особенно при длительной ходьбе, чувство онемения стоп. На ногах ощущается снижение температуры, видна бледность и синюшность, возникают судороги. С течением времени у человека формируется перемежающаяся хромота и возникают трофические изменения в виде расслаивания ногтей и формирования язв на пальцах и пятках.
- при атеросклерозе больной может ощущать и наблюдать у себя следующее:
- мышечные боли в ногах, на поздних стадиях болят даже стопы, и боль нельзя снять обезболивающими;
- ограничение подвижности пораженной ноги;
- боль по ходу пораженной артерии – сначала при физических нагрузках, потом и в покое;
- перемежающаяся хромота – пройдя какое-то расстояние, человек вынужден встать и дать ногам отдохнуть, а потом он идет дальше до следующего приступа слабости;
- покалывание, онемение в области поражения;
- утолщение ногтей;
- выпадение или замедленный рост волос на ногах;
- побледнение при подъеме ног и резкое покраснение при опускании;
- быстрое замерзание ног;
- язвочки на коже;
- багровый цвет пальцев;
- отсутствие пульсации в пораженной артерии;
- участки потемнения на коже – признаки начала гангрены на запущенных стадиях;
- похолодание кожного покрова ноги;
- снижение массы и объема мышц бедер и голеней.
В начале заболевания, как правило, страдает одна конечность, затем процесс приобретает симметричность – это сигнал к тому, что поражены артерии уже с обеих сторон. При объективном осмотре отмечается отсутствие пульсации в подколенной ямке, на бедре и лодыжке.
Осложнения
Заболевания сосудов нижних конечностей приводят к вынужденному ограничению физической активности и потере трудоспособности. Если недуг вызван атеросклеротическими бляшками в кровеносных сосудах, это сопряжено с определенным риском развития осложнений:
- Критическая ишемия нижних конечностей. При этом заболевании появляются открытые язвы, которые не заживают, повреждения или инфекционные поражения тканей ног. Критическая ишемия нижних конечностей возникает, когда повреждения или инфекционные поражения прогрессируют и приводят к омертвению тканей (гангрена). В таком случае проводится ампутации пораженной конечности.
- Инсульт или инфаркт миокарда. Атеросклеротические бляшки не ограничиваются расположением только в артериях ног. Жировые отложения образуются в артериях сердца и головного мозга, вызывая развитие ишемической болезни сердца и других заболеваний.
Даже если не доводить до вышеперечисленных осложнений, заболевания сосудов нижних конечностей сопровождаются весьма неприятными симптомами: боли при ходьбе и в состоянии покоя, хромота, неприятные ощущения озноба и т.д. Если болят сосуды на ногах, это мешает человеку вести нормальную жизнь, ограничивая его в физической активности.
Факторы риска
В основе развития ОА лежат следующие наиболее значимые факторы риска, степень влияния которых может быть различной Источники: 1. Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. — 2008. — № 1. — С. 3-8. 2. Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье — основа человеческого потенциала: проблемы и пути их решения. — 2012. — С. 576-578. 3. Фаттахов В.В. Облитерирующий атеросклероз нижних конечностей в практике поликлинического хирурга / В. В. Фаттахов // Практическая медицина. — 2010. — № 2 (41). — С. 126-130. :
- мужской пол (мужчины болеют в 10 раз чаще);
- возраст (старше 40 лет);
- нерациональное питание;
- избыточный вес (ожирение);
- курение табака;
- гипокинезия (недостаточная двигательная активность);
- гипофункция щитовидной и половых желез;
- наследственность;
- некоторые сопутствующие заболевания (сахарный диабет, ишемическая болезнь сердца, нарушения сердечного ритма, липидного, углеводного обмена, гипертоническая болезнь);
- воздействие неблагоприятных факторов внешней среды.
Группы риска и сопутствующие заболевания при атеросклерозе сосудов нижних конечностей:
- мужской пол (распределение болезни: 85% мужчин, 15% женщин);
- возраст от 50 лет и старше, хотя болезнь молодеет;
- наследственный фактор;
- курение;
- сахарный диабет;
- гипертония (повышенное кровяное давление);
- высокий уровень холестерина (увлечение жирной пищей);
Признаки (симптомы) и стадии заболевания
Основным симптомом, сигнализирующим о начале закупорки артерий нижних конечностей, является так называемая «перемежающаяся хромота». При ходьбе появляется боль в мышцах ног, которая характеризуется как «сковывающая», «сжимающая», нога как бы «деревянеет». Усиление боли происходит при беге или подъеме по лестнице. Расположение болевых зон зависит от локализации сдавленных (пораженных) участков артерий. Наиболее часто болят икроножные мышцы. Но также боль может возникать в мышцах бедер и области ягодиц, что сигнализирует о поражении крупных артерий: подвздошной, брюшного отдела аорты.
Насколько нарушена циркуляция, можно понять по расстоянию, которое больной преодолевает до появления первых приступов боли.
1 и 2 стадии: боль в нижних конечностях через 500-1000 метров ходьбы, пальцы ног немеют, нога мерзнет, кожный покров голени и стопы бледнеет.
3 стадия: боль возникает при кратковременной ходьбе на небольшие дистанции, до 100 метров, на голени, стопе и пальцах ног снижается волосяной покров, кожа приобретает багрово-синюшный оттенок, раны плохо заживают, замедляется рост ногтей, происходит из деформация.
4 стадия: ноги болят в покое, в горизонтальном положении, боль временно стихает при опускании ног вниз, затем усиливается. Начинаются некрозы и омертвение тканей, появляются незаживающие трофические язвы. У мужчин возникает импотенция.
5 стадия: развивается гангрена ноги, начиная со стопы. Помочь спасти жизнь пациента может только оперативное хирургическое вмешательство и ампутация конечности.
Особенно опасен атеросклероз нижних конечностей, протекающий на фоне сахарного диабета. Болезнь стремительно прогрессирует, и приводит к некротическим повреждениям и гангрене буквально за считанные дни и даже часы.
Диагностика атеросклероза нижних конечностей в условиях нашего Центра
Только комплексная диагностика с применением современных систем диагностирования дает достоверные сведения, на каком этапе болезни находится пациент и какие формы и методы лечения будут наиболее результативными.
Во время первичной бесплатной консультации проводится опрос и осмотр пациента, выслушиваются жалобы, отмечаются видимые изменения кожных покровов, выявляются очаги поражения.
Дальнейшая диагностика артерий проводится с помощью неинвазивных безболезненных методов: УЗДС (ультразвукового дуплексного сканирования сосудов нижних конечностей).
Просматриваются и оцениваются специалистом стенки сосудов, устанавливается скорость кровотока, определяются преграды, нарушающие здоровую циркуляцию.
При тяжелых формах заболевания назначают сдачу анализов и проведение дополнительных методов диагностики (кт-ангиография сосудов ног, измерение парциального давления кислорода в тканях), чтобы детально оценить состояние пациента перед операцией.
Современное лечение атеросклероза нижних конечностей
На начальных стадиях возможно совмещение приема медикаментов и применения физиотерапии, которая включает в себя комплекс упражнений ЛФК и дозированную (непродолжительную) ходьбу.
При незначительном частичном сужении участка артерии задействуют стентирование: пораженная артерия прокалывается, вводится катетер со стентом, который, при помощи баллона со сжатым воздухом, раскрывается, расширяя узкий участок и фиксируется, тем самым восстанавливая циркуляцию крови.
При серьезном нарушении кровотока, когда закупоренные участки сосудов продолжительны, применяются хирургические методы для восстановления циркулирования крови:
- протезирование или шунтирование синтетическим протезом (аллопротезом);
- протезирование или шунтирование аутовеной: при помощи собственной вены создается мостик, байпас от проксимального до дистального конца, то есть в обход закупоренного участка;
Профундопластика – эффективная с позиции клинических результатов хирургическая коррекция, которую проводят для пациентов с окклюзией поверхностной бедренной артерии и стенозом глубокой бедренной артерии с хронической ишемией нижних конечностей тяжелых стадий. Для этого применяют эндартерэктомию из глубокой бедренной артерии и ангиопластику с заплатой, в качестве которой может выступать вена или артерия пациента или же специальные искусственные синтетические заменители. На сегодняшний день профундопластика – метод с высокой доказанной эффективностью, с помощью которого можно добиться уменьшения степени ишемии и снижение риска ампутации конечности.
Что делать при атеросклерозе артерий нижних конечностей
Первое, о чем необходимо знать. Атеросклероз – не приговор. Несмотря на то, что сосуды невозможно восстановить в их первозданном виде, при своевременном обращении к сосудистому хирургу у пациента есть все шансы продолжать полноценно жить и работать. Но даже при серьезных изменениях и упущенном времени есть большие надежды на успешную финализацию процесса, которая заключается в сохранении нижних конечностей при соблюдении несложных рекомендаций врача в послеоперационном периоде. В нашей клинике квалифицированные сосудистые хирурги буквально вытаскивают с того света людей, которым отказали в иных медицинских учреждениях. Призываем вас не быть безразличным к своему здоровью, получить бесплатную консультационную помощь, и, при необходимости, остановить атеросклероз, с помощью современных методов сосудистой хирургии. Ваша операция может быть выполнена на бесплатной основе, так как является высокотехнологической помощью и квотируется за счет бюджетных средств.
Стадии развития атеросклероза нижних конечностей
Наиболее подробной является модифицированная классификация хронической артериальной недостаточности нижних конечностей (ХАННК), которая подробно учитывает явления критической ишемии конечности, что необходимо при определении тактики лечебных мероприятий.
| Стадия 1 | Боли в мышцах только при большой физической нагрузке (при ходьбе на расстояние более 1 км). Появляются начальные признаки стеноза – бледнеет кожа, приходит ощущение бегающих мурашек, кажется, что ногам всегда холодно, при ходьбе быстро наступает утомление, наблюдается избыточное потоотделение |
| Стадия 2А | Чувство усталости и скованности в области икроножных мышц, перемежающаяся хромота через 200-1000 м |
| Стадия 2Б | Перемежающаяся хромота менее чем через 200 м |
| Стадия 3А | Перемежающаяся хромота через несколько шагов лили боли в покое при возможности держать нижнюю конечность в горизонтальном положении дольше 2 ч |
| Стадия 3Б | Боль в покое, ишемический отек, невозможность держать нижнюю конечность в горизонтальном положении в течение 2 ч |
| Стадия 4А | Гангрена пальцев или части стопы с перспективой сохранения опорной функции конечности |
| Стадия 4Б | Обширные некротическое изменения конечности без возможности сохранения ее опорной функции |
Облитерирующий тромбангиит (болезнь Бюргера)
Заболевание встречается довольно редко. По течению и клиническим проявлениям сходно с облитерирующим эндартериитом, однако отличается более агрессивным течением. Одним из основных симптомов, отличающих болезнь Бюргера от других облитерирующих заболеваний конечностей, является мигрирующий тромбофлебит, преимущественно, поверхностных вен. заболеванию свойственно хроническое течение с периодическими обострениями и ремиссиями.
Лечение облитерирующего тромбангиита мало чем отличается от терапии при облитерирующем эндартериите. При возникновении венозных тромбозов их лечат по общим правилам (см. лечение венозных тромбозов).
Диагностика
Существует стандартная для данного заболевания диагностическая программа:
- УЗИ сосудов нижних конечностей (дуплексное и допплеровское сканирование);
- коагулограмма (определение свертывающей системы крови);
- определение уровня холестерина и ЛПНП в крови;
- артериография ног;
- установление пульсации на периферических артериях;
- МР-, МСКТ-ангиография.
По назначению врача могут проводиться МРТ и КТ с контрастом, реовазография.
Для своевременного установление диагноза атеросклероза сосудов нижних конечностей необходима консультация сосудистого хирурга или флеболога и ряд диагностических мероприятий.
В связи с системностью атеросклеротического процесса у больных ОА нижних конечностей часто встречается сочетанное поражение различных артериальных бассейнов, поэтому у таких больных неотъемлемой часть инструментальной диагностики служит исследование экстракраниальных и коронарных артерий. Выявление в них патологии может потребовать изменения тактики лечения или очередности выполнения хирургических вмешательств Источник: Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. — 2008. — № 1. — С. 3-8. .
Диагностика при атеросклерозе конечностей
Чтобы поставить правильный диагноз и узнать, есть ли у Вас атеросклероз нижних конечностей, нужно пройти полное обследование. Это поможет выявить степень проходимости сосудов и кровоснабжения ног, определить уровень окклюзии и протяженность патологии сосудов при атеросклерозе.
1 Определение пульсации артерий конечностей
2 Определение пульсации артерий конечностей
3 Определение пульсации артерий конечностей
Для этого нужно:
- получить консультацию врача-сосудистого хирурга;
- измерить артериальное давление на руках и ногах;
- определить пульсацию артерий конечностей;
- пройти МКСТ-ангиографию;
- пройти дуплексное сканирование периферических артерий.
1 Консультация врача-сосудистого хирурга в МедикСити
2 УЗИ артерий в МедикСити
3 УЗИ артерий в МедикСити
Лечение атеросклероза сосудов нижних конечностей
Подход к лечению определяется в зависимости от стадии заболевания и первостепенно заключается в выбореправильного режима. Необходимо придерживаться диеты с ограничением жаренной и жирной пищи, исключение курения и алкоголя, а также борьба с лишним весом. Больному следует соблюдать режим ходьбы и физической нагрузки, выбирать удобную и просторную обувь, обрабатывать даже мельчайшие травмы на коже нижних конечностей. Обязательным является лечение сопутствующих хронических заболеваний.
К медикаментозным методам относятся антикоагулянты, антитромбоцитарные препараты, средства улучшающие микроциркуляцию крови, сосудорасширяющие лекарства, физиотерапевтические процедуры.
В тяжелых случаях возможно возникновение необходимости хирургического лечения.
Общие рекомендации:
- привести в норму вес;
- соблюдать диету с пониженным холестерином;
- отказаться от алкоголя и курения;
- носить обувь по размеру;
- не переохлаждать ноги;
- даже мелкие травмы тщательно обрабатывать и лечить;
- аккуратно подстригать ногти, не травмируя мягкие ткани;
- заниматься умеренной физической активностью – гулять, плавать, ездить на велосипеде или заниматься на велотренажере.
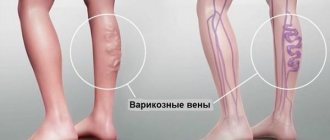
Заболевание вен нижних конечностей: причины, симптомы и стадии болезни
Варикоз достаточно коварное заболевание. На первых стадиях болезнь протекает практически бессимптомно, хотя необратимые внутренние процессы уже начинают прогрессировать. Стенки сосудов истончаются, теряют свою функциональную значимость. Направление тока крови меняется на противоположное. По венам кровь поступает к сердцу и движется вверх против силы тяжести. Система венозных клапанов препятствует обратному току крови, своевременно смыкая свои створки.
В поврежденном сосуде механизм работы дает сбой. Венка приобретает извилистую форму, меняет свой цвет и становится ярко-выраженным пятном на конечности. К визуальной картине добавляется тяжесть и отечность в ногах, усталость, судороги и сильное дрожание икроножных мышц. С развитием последующих стадий варикоз приобретает более глубокий характер, вызывая у больного сильные боли, головокружения, хроническую усталость и отечность конечностей. В случае осложнений могут образоваться трофические язвы и развиться кровотечение.
Варикозное расширение вен нижних конечностей не единственное заболевание сосудистой системы. Болезни венозных сосудов в зависимости от степени тяжести и симптоматики можно разделить на несколько характерных видов расстройств:
- Флебит – заболевание вен, которое характеризуется воспалительным процессом оболочки поверхностных вен и нарушением кровотока. Причинами развития флебита являются осложнения варикоза, инфекция и поражение сосуда химическими веществами. Место воспаления отекает, появляется покраснение. Процесс сопровождается болями и повышением температуры тела. Если не лечить симптомы, то болезнь примет хроническую форму.
- Тромбофлебит – тромбоз глубоких вен представляет собой воспаление венозной оболочки, которое приводит к образованию кровяных сгустков или тромбов. Тромбы полностью перекрывают проходимость сосуда, что может вызвать серьезные последствия с летальным исходом. Основные причины тромбофлебита – механическое повреждение венозного сосуда, инфекция, абсцесс тканей, гнойная рана или нарушение свертываемости крови. Симптомы: отеки, сильные боли, изменение цвета кожи.
- Хроническая или острая венозная недостаточность нижних конечностей – генетически предрасположенные нарушения кровообращения, которые ведут к деформации стенок сосудов и неправильной работе клапанного аппарата. Венозный сосуд начинает расширяться, появляются отеки и тяжесть в ногах. Появляется своеобразный сетчатый рисунок на ногах, который со временем будет выпирать из-под кожных тканей. Также болезнь может быть вызвана малоактивным образом жизни при «сидячей» или «стоячей» работе.
Факторы риска и причины заболевания
Варикозом, как правило, страдают женщины. Дополнительным фактором риска является беременность, когда в организме будущей мамы происходит гормональная перестройка и сбой всех систем организма. Мужчины болеют реже, но симптоматика у них более выраженная и быстротекущая.
Также варикозное расширение может быть вызвано причинами, которые пациент не может контролировать и корректировать. Это плохая генетика (болезнью страдают несколько человек в одной семье), возраст старше 40 лет, пол, наличие иных сосудистых расстройств, которые могут быть провоцирующим фактором. Часто болезнь вызывают бытовые факторы, исключив которые можно привести состояние сосудов в норму и снять все симптомы:
- Монотонная работа в одном положении;
- Малоактивный образ жизни, отсутствие физических нагрузок;
- Лишний вес;
- Злоупотребление алкоголем, курение;
- Неправильный режим питания и нарушенный водный баланс;
- Увлечение саунами и банями, солнечным загаром;
- Тесная одежда и неудобная обувь на высоком каблуке.
Симптоматика заболевания вен
Варикозное расширение конечностей имеет разнообразную симптоматику в зависимости от стадий развития болезни и тяжести их течения
0-1 стадия – симптоматика варикоза практически отсутствует. Внешне никаких признаков варикоза нет. Может наблюдаться легкая усталость в конце рабочего дня. Данные признаки могут свидетельствовать о заболевании варикозом.
2-3 стадии – венозные сосуды становятся заметными, более выраженными. К усталости добавляется отечность, болевой синдром с периодическим усилением боли.
4 стадия – сильно выраженные измененные сосуды в форме извитых жгутов, трофические изменения кожи и подкожных тканей, гиперпигментация зоны варикоза. Возможна атрофия тканей или образование экземы. Характерны сильные боли в конечностях, зуд, жжение.
5-6 стадии – ко всем перечисленным выше симптомам добавляется трофическая язва открытого и закрытого типа, кровотечение поврежденного сосуда.
Занимаются лечением атеросклероза
- Шишкин А.А.
- Волков А.М.
- Кабиров А.В.
- Баранов В.С.
Шишкин Андрей Андреевич
Кандидат медицинских наук. Хирург, проктолог, флеболог в «СМ-Клиника» Владеет всеми современных методиками консервативного и оперативного лечения заболеваний вен нижних конечностей (в том числе склеротерапия, ЭВЛК – эндовазальная лазерная коагуляция, традиционные флебэктомии)
ПодробнееВолков Антон Максимович
Флеболог, хирург «СМ-Клиника». Проводит операции современным авторским методом лечения варикозных вен при помощи лазера (модифицированная эндовенозная лазерная коагуляция. М-ЭВЛК). Хирургическое лечение варикозной болезни любой сложности (флебэктомия, минифлебэктомия)
ПодробнееКабиров Александр Витальевич
Сердечно-сосудистый хирург «СМ-Клиника». Кандидат медицинских наук Владеет всеми современных методиками консервативного и оперативного лечения заболеваний вен нижних конечностей (в том числе склеротерапия, ЭВЛК – эндовазальная лазерная коагуляция, традиционные флебэктомии)
ПодробнееБаранов Владимир Сергеевич
Сердечно-сосудистый хирург «СМ-Клиника». Кандидат медицинских наук Занимается лечением варикозного расширения вен нижних безоперационными и хирургическими методами (эстетическая склеротерапия, ЭХО-склеротерапия, стволовая склеротерапия, флебэктомия, минифлебэктомия, ЭВЛК).
Подробнее
Лечение варикозной болезни
Для устранения варикоза используются как консервативные, так и хирургические методики. Пациенту рекомендуется ношение компрессионных изделий (чулок, колгот или гольфов) и периодический прием препаратов для укрепления стенок венозных сосудов (Троксевазин, Детралекс, Цикло 3 форт и пр.). Для местного нанесения применяются такие средства как Лиотон, Куриозин, Венорутон, Гепариновая мазь и др. Для нормализации состояния вен и кровотока могут назначаться физиопроцедуры: амплипульстерапия, местная дарсонвализация, прерывистая пневмокомпрессия, магнитотерапия, гипербарическая оксигенация, лазеротерапия, бальнео- и гидротерапия.
В качестве малоинвазивных методик при незначительных проявлениях варикоза может выполняться склеротерапия – введение в расширенные участки вен препарата-склерозанта (например, Фибро-Вейн, Этоксисклерол, Натрий тетрадецилсульфат, Склеровейн и др.), вызывающего «склеивание» патологически расширенного сосуда. Для удаления варикозно расширенных вен могут использоваться и другие малоинвазивные методики – абляция при помощи лазерной или радиочастотной абляции. Эти процедуры как бы запаивают расширенные сосуды. В остальных случаях для удаления вен проводятся традиционные хирургические вмешательства, заключающиеся в перевязке или удалении большой, а иногда и малой подкожных вен. Они выполняются по разным методикам (стриппинг, минифлебэктомия, кроссэктомия) и могут дополняться малоинвазивными методами. Так же пациенту могут назначаться некоторые эндоскопические виды вмешательств: эндоскопическая диссекция и транслюминальная флебэктомия.
Консервативное лечение
Больному могут назначаться различные лекарственные препараты:
- препятствующие появлению тромбов, профилактирующие инсульт и инфаркт;
- увеличивающие физическую активность, улучшающие кровоток в нижних конечностях;
- антитромбоцитарные средства, снижающие уровень холестерина в крови;
- антикоагулянты, которые препятствуют свертываемости крови в сосудах и профилактируют тромбы;
- спазмолитики для снятия боли и спазмов;
- антимикробные мази, которыми нужно обрабатывать трофические язвы;
- лекарства, способствующие лучшему питанию тканей;
- сосудорасширяющие;
- витамины.
Также в рамках консервативной терапии проводится физиотерапия – электрофорез с новокаином, дарсонвализация, гипербарическая оксигенация.
Причины
Причинами непроходимости сосудов нижних конечностей является следующее:
- Облитерирующий эндартериит. В результате воспалительного процесса, локализующегося в сосудах, их просвет постепенно сужается, вызывая полную или частичную ишемию.
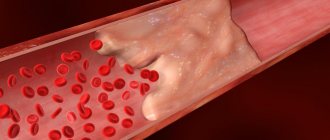
- Облитерирующий атеросклероз. Это заболевание способно вызвать острую артериальную непроходимость магистральных сосудов нижних конечностей. Облитерирующий атеросклероз развивается под влиянием нарушения липидного обмена и характеризуется образованием на стенках артерий бляшек.
Причины непроходимости сосудов ног
- Тромбоз. Образование в сосудах нижних конечностей тромбов (кровяных сгустков) обычно бывает вызвано повышенной вязкостью крови, травмами, варикознои расширении вен.
Хирургические методики
Операция – это крайняя мера и ее назначают обычно при выраженной ишемии и очень сильных осложнениях. Сейчас проводятся разные виды хирургических вмешательств. Некоторые предполагают дневной стационар, некоторые – длительное нахождение в стационаре под наблюдением. Различаются планы реабилитации пациентов и послеоперационный уход. Наши врачи подробно консультируют пациентов по всем аспектам, касающимся оперативного вмешательства и тщательно следят за их здоровьем в до- и послеоперационном периоде.
Хирургическое лечение атеросклероза нижних конечностей:
- шунтирование – вокруг участка сужения артерии создается дополнительные «обходной» путь для кровотока;
- стентирование – в пораженный сосуд помещают специальную распорку трубчатой формы, которая обеспечивает нужный диаметр артерии;
- баллонная ангиопластика – похожа на стентирование, только в полость сосуда вводится не распорка, а баллон, который расширяет его просвет;
- аутодермопластика – если трофические язвы плохо лечатся консервативно, их оперируют и закрывают собственной кожей больного;
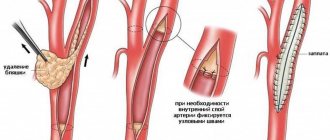
- эндартерэктомия – удаление пораженной части артерии, в которой находится атеросклеротическая бляшка;
- протезирование – замена пораженного сосуда собственной веной пациента, взятой из другого места, либо синтетическим протезом;
- ампутация – назначается в тяжелых случаях при возникновении гангрены, после нее проводится протезирование.
В 75-85% случаев после операции полностью восстанавливается кровообращение в среднем на 5-8 лет.
Показания к операции:
- аневризма, которая может разорваться;
- хроническая ишемия критической стадии;
- гемодинамический значимый стеноз сонной артерии или бляшка, сопровождаемые симптомами ишемии головного мозга;
- декомпенсация кровообращения в ноге при эмболии, травме, тромбозе.
Противопоказания к хирургическому лечению:
- влажная гангрена с сепсисом;
- тяжелые нарушения работы жизненно важных органов – почечная и печеночная недостаточность, нарушение кровообращения в головном мозге, инфаркт миокарда, сердечная недостаточность и др.
Лечение
На ранних стадиях заболевания допустимо медикаментозное лечение, направленное на предотвращение развития атеросклеротических бляшек и улучшение реологических свойств крови. С этой целью применяются статины и антиагреганты (аспирин).
Если просвет сосуда закрыт настолько, что нарушено кровоснабжение конечности, необходимо провести хирургическое лечение:
- баллонная дилятация и стентирование сосуда (расширение суженной части и установка стента для профилактики повторного сужения просвета),
- эндартерэктомия (удаление бляшки с внутренним слоем сосуда),
- шунтирование (создание обходных путей для тока крови вокруг безвозвратно пораженного участка сосуда).
Возможные риски, связанные с заболеванием
Заболевание коварно тем, что нельзя спрогнозировать его течение и симптоматику. Примерно 20% пациентов старше 65 лет, имея выраженные бляшки, не ощущают никакого дискомфорта. Серьезность прогрессирующего течения ОА АНК обусловлена и тем, что после появления первых симптомов у 10-40% больных в течение 3-5 лет развивается гангрена, что приводит к ампутации конечности или летальному исходу Источник: Казанцев А.В. Новый подход к хирургической тактике при облитерирующем атеросклерозе артерий нижних конечностей / А.В. Казанцев, Е.А. Корымасов // Саратовский научно-медицинский журнал. — 2010. — Т. 6. — № 4. — С. 850-856. .
Атеросклероз может осложняться артериальным тромбозом. Это осложнение, если срочно не обратиться к врачу, приводит к потере конечности или эмболии других артерий. Если тромб отсоединится и попадет в коронарную артерию, может развиться инфаркт миокарда, а при миграции в сонную артерию – инсульт.
Данные лабораторных и инструментальных методов обследования
Лабораторное обследование позволяет выявить пациентов с группами риска развития атеросклероза (повышение холестерина крови, индекса атерогенности), выявить пациентов с сахарным диабетом (повышение уровня глюкозы в крови), который значительно осложняет течение заболевания, оценить состояние свертывающей системы крови (коагулограмма). Посев из трофической язвы позволяет выявить возбудителя инфекции и назначить рациональную антибиотикотерапию.
Инструментальные методы.
Наиболее доступным и информативным методом, с успехом применяющимся в амбулаторных условиях, в настоящее время признано ультразвуковое дуплексное ангиосканирование артерий нижних конечностей (УЗАС) – метод ультразвукового исследования, позволяющий оценить состояние сосудистой стенки, выявить атеросклеротические бляшки, определить уровень и протяженность окклюзии артерии, оценить тип кровотока, измерить важные показатели (плече-лодыжечный индекс и др.). Исследование нужно проводить всем больным с подозрением на любую стадию ХАНК.
Реовазографию (РВГ) в настоящее время хирурги в Москве практически не применяют в диагностике ОАСНК, т.к. она позволяет определить только ухудшение артериального кровоснабжения нижних конечностей, что легко диагностируется по клиническим признакам и данным УЗАС.
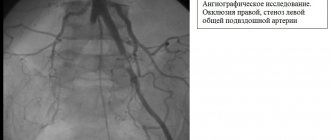
Ангиография – рентгеноконтрастный метод исследования, применяется в условиях стационара, для уточнения локализации процесса и выбора метода оперативного вмешательства. Метод высоко информативен, но так как в амбулаторной практике он не применяется, подробно останавливаться на нем мы не будем.
Нарушения микроциркуляции определяются с помощью капилляроскопии, транскутанного определения напряжения кислорода в поверхностных тканях и лазерной допплерографии – представляют больше научный, чем практический интерес.
Методы профилактики
В целях профилактики нужно как можно раньше начать контроль над уровнем липидов, сахара и холестерина в крови. Даже при небольшом повышении цифр относительно нормы надо обращаться к врачу. Также рекомендуется регулярно делать УЗИ нижних конечностей – раз в 1-2 года.
Важно следить за своим питанием, потому что причиной повышения в крови «плохого» холестерина являются насыщенные жиры, которые мы потребляем с пищей. Это продукты животного происхождения – жирное мясо, сало, сливочное масло. Холестерина много в яйцах, а точнее в желтках. Все эти продукты нужно употреблять в минимально возможных количествах.
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку* |
| Прием (осмотр, консультация) врача-сердечно-сосудистого хирурга первичный, лечебно-диагностический, амбулаторный | 1 750 | — |
| Программа «Риск атеросклероза и ИБС, предрасположенность к дислипидемии» | 19 000 | — |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.