Пункция – это забор биоматериала с помощью прокола органа полой иглой. В кардиохирургии такой метод используют для прокола перикарда – плотной оболочки вокруг сердца, заполненной жидкостью.
Процедура назначается в лечебных целях и для диагностики. Это сложная техника, которую применяют только при острой необходимости.
Она дает врачам полную информацию о состоянии сердца и околосердечной области, иногда даже спасает жизнь пациенту. Об особенностях подготовки и возможных осложнениях лучше узнать заранее.
Описание процедуры
Сердце человека помещено в своеобразную сумку, которую и называют перикардом. Этот плотный мешочек формируется из двух слоев – внутреннего и наружного. Небольшое пространство между стенками сердечной мышцы и перикардом заполнена жидкостью. В этой части тела могут быть воспаления, гнойные процессы, механические травмы.
Содержание:
- Описание процедуры
- Подготовка пациента
- Особенности проведения
- Возможные осложнения
- Восстановление после пункции
- Важные вопросы
Пункцию перикарда (перикардиоцентез) делают для того, чтобы взять на анализ часть жидкости. В некоторых случаях, например при гнойных образованиях или увеличении количества жидкости, пункция становится лечебной мерой.
Техника проведения достаточно сложная, врач должен точно определить нужную область сердца и найти точки для введения иглы.
Для этого процедуру проводят под мониторингом УЗИ или рентгенографии. Методика проведения напоминает мини-операцию: больного сначала обследуют, затем проводят анестезию, после процедуры оставляют для присмотра в стационаре.
Но переносится такая операция намного легче, чем полосное вскрытие грудной клетки. Пункцию назначают в случаях накопления крови, воздуха или жидкости в полости перикарда, травм сердца, перикардита (в целях диагностики).
Как правило, такую манипуляцию проводят при тампонаде сердца – сдавливании органа жидкостью или воздухом. Если есть такие показания, во время перикардиоцентеза откачивают лишнее, что улучшает самочувствие больного, а в неотложных случаях – спасает жизнь. При перикардите забор материала нужен для установления причины накопления экссудата или крови.
Техника перикардиоцентеза по Ларрею
Врач надевает стерильный халат, маску и перчатки. После обработки кожи груди и верхней части живота антисептическим раствором ограничивают место пункции стерильным материалом или используют стерильную плёнку. Место укола обезболивают тонкой иглой. Для этого в точку, расположенную между левой рёберной дугой и мечевидным отростком вводят 2-5 мл 1% раствора лидокаина. Присоединяют десятимиллиметровый шприц с 1% лидокаином к длинной игле размером 16-18 G или к длинному внутривенному «катетеру на игле».
При первом варианте введения иглы осуществляют иглу вкалывают под углом 30° к коже во фронтальной плоскости и направляют вперёд по оси тела. Игла должна пройти впритирку с реберным краем. При использовании второго варианта иглы направляют на левое плечо пациента. Иглу располагают под более пологим углом по отношению к сердцу. Это облегчает проведение проводника и катетера.
После того, как конец илы достиг края реберной дуги, осторожно вводят 0,5-1,0 мл лидокаина. Затем иглу продвигают на 4-5 мм вперёд. При этом поршень шприца все время подтягивают на себя. Затем цикл повторяют. При этом доступе у взрослых среднее расстояние от кожи до перикарда составляет 6-8 см.
Иглу можно проводить под контролем электрокардиограммы. Врач присоединяет провод грудного отведения электрокардиографа или кардиоскопа к игле с помощью зажима. Затем включает режим «грудное отведение» на регистрирующем устройстве или подключает дистальный электрод к проводу правой руки, а проксимальный – к проводу левой руки. Медицинская сестра включает первое отведение на кардиоскопе или кардиографе. Если игла находится в полости перикарда, на ЭКГ появится отрицательный зубец ST.
Проводить иглу можно под контролем ультразвуковой кардиографии. В этом случае врачу легче выбрать оптимальную точку доступа. Используют верхушечный или левый окологрудинный доступ. Измеряют расстояние до выпота и отмечают направление центрального ультразвуковою луча. Направление иглы должно быть таким же.
После получения жидкости отсоединяют шприц с остатками лидокаина и убеждаются, что из иглы поступает не кровь, а перикардиальная жидкость. Набирают 10-15 мл перикардиального выпота в чистую пробирку 10-15 мл для проведения анализов. При тяжёлом состоянии пациента за счёт тампонады сердца до установки катетера аспирируют 50-100 мл выпота через иглу. Устанавливают катетер. Если «катетер на игле», удаляют иглу. Если нет, используют стандартную методику катетеризации по Сельдингеру.
Убедившись, что жидкость свободно аспирируется, капроновым швом или лейкопластырем закрепляют катетер и подключают удлинитель к дренажной ёмкости. Чтобы избежать острого расширения правого желудочка в результате внезапной декомпрессии жидкость из перикарда извлекают частями, одномоментно не более одного литра.
Подготовка пациента
Пункцию проводят в экстренных ситуациях или планово. В зависимости от ситуации, пациенту назначают несколько видов обследования.
При неотложных случаях кардиолог решает, какие нужны анализы перед вмешательством. Для плановой процедуры назначают:
- эхокардиограмму;
- рентген грудной клетки;
- анализы крови (обязательно на свертываемость);
- электрокардиограмму.
Больным, которые проходят систематическое лечение, нужно предупредить своего доктора о всех препаратах, которые принимаются. За 4-6 часов до процедуры запрещается есть и пить. Обязательно нужно сказать доктору о всех лекарствах, которые были приняты в течение последних суток.
Принципы диагностики острых перикардитов
П
ерикардиты являются проявлением или осложнением многих заболеваний, включая инфекционные заболевания, пневмонии, ишемическую болезнь сердца (ИБС) и некоронарогенные болезни миокарда, системные заболевания соединительной ткани, опухоли и аллергические процессы. В некоторых случаях перикардит может быть основным проявлением болезни, как таковой.
Особенности диагностики перикардитов
Развитие инструментальных методов диагностики существенно повысили возможности диагностики перикардитов. Некоторые приемы физикального установления признаков болезни, которые в свое время помогали распознавать перикардиты, утратили свое значение. Особенно большую роль стала играть в верификации изменений со стороны перикарда эхокардиография (ЭХОКГ). Тем не менее возможности инструментального обследования никоим образом не должны вытеснить классические методы диагностики перикардитов – они только полезно дополняют их, иногда опережая клиническое обнаружение болезни и смещая диагностические суждения в нужную плоскость. Так, непредвиденное обнаружение при ЭХОКГ слоя жидкости в перикарде ставит вопрос о природе выпота, само наличие которого так непросто было установить всего 20 лет тому назад. В то же время неправильная трактовка инструментальных данных не только затрудняет установление этиологического диагноза, но и порождает значительное число ошибок, отрицательно сказывающихся на течении болезни и выборе лечебной тактики.
Другая причина, позволяющая ставить проблему диагностики перикардитов применительно к современному этапу ее задач и возможностей, – изменение в последние десятилетия структуры болезней сердца и собственно перикарда, уменьшение удельного веса инфекционных (в особенности гнойных) перикардитов и прогрессирующее увеличение числа аллергических, аутоиммунных, онкологических поражений сердечной сорочки.
Серьезно изменилась степень заинтересованности хирургов, с одной стороны, в определении показаний к оперативному лечению пациентов с заболеваниями сердца и сосудов и, с другой стороны, в своевременном установлении перикардитов после кардиохирургических вмешательств. Расширение технических возможностей хирургии и увеличение числа кардиохирургических вмешательств требует все более надежной и точной характеристики болезней перикарда.
Первичная диагностика сухого перикардита
Жалобы больных сухим перикардитом обычно связаны с ощущением тупой однообразной боли слева от грудины. Боль
при перикардите имеет более постепенное начало, однообразна, продолжается в течение нескольких часов, не снимается нитроглицерином, временно ослабевает при применении ненаркотических анальгетиков. Возможны жалобы на сердцебиение, одышку, сухой кашель, общее недомогание, познабливание, сближающие картину заболевания с симптоматикой сухого плеврита. Характерна зависимость боли от дыхания, движений, перемены положения тела. Больной не может сделать глубокого вдоха, дышит поверхностно и часто.
Большое диагностическое значение имеет шум трения перикарда
, который у больных, находящихся под врачебным наблюдением, позволяет устанавливать даже безболевые формы перикардита. На высоте боли шум трения бывает нежным, ограниченным по протяжению, трудно отличимым от короткого систолического шума. При увеличении фибринозных наложений на листках перикарда шум становится грубым, слышен над всей зоной абсолютной тупости сердца. Он может быть двух- или трехфазным, так как возникает даже при систоле предсердий и в фазу быстрой диастолы. Все компоненты такого шума по характеру и силе сходны, его сравнивают с ритмом паровоза. Шум трения всегда ограничен зоной абсолютной тупости сердца или локализуется в какой-то ее части. Отличительный признак перикардиального шума – его плохая проводимость, он “умирает там, где родился”.
Когда при остром перикардите в воспалительный процесс вовлекаются субэпикардиальные слои миокарда, это находит отражение в изменениях ЭКГ
. Ранним признаком острого перикардита служит конкордантный подъем сегмента ST, за 1-2 дня охватывающий все стандартные отведения (наибольший подъем отмечают во II отведении). Сегмент ST плавно переходит в высокий положительный зубец Т. Через 1-2 дня интервал ST опускается ниже изоэлектрической линии, становится выпуклым кверху, затем в течение нескольких дней возвращается к изоэлектрической линии, несмотря на продолжающийся воспалительный процесс в перикарде. Положительный и даже несколько увеличенный на ранних стадиях перикардита зубец Т затем уплощается и через 10-15 дней становится отрицательным или двухфазным в тех отведениях, в которых происходила динамика сегмента ST.
В зависимости от этиологии сухого перикардита в одних случаях отмечают быструю положительную динамику процесса, шум трения выслушивается всего несколько часов (эпистенокардический), в других – течение перикардита становится затяжным или рецидивирующим, в третьих – происходит трансформация в выпотной перикардит.
Экссудативный перикардит
Экссудативный перикардит означает тотальное вовлечение в воспалительный процесс сердечной сорочки
. Жидкий выпот может накапливаться после стадии сухого перикардита или, минуя ее, при бурно начинающихся тотальных перикардитах (аллергические) и при первично-хронических “холодных” (туберкулезные, опухолевые).
При медленном накоплении жидкости постепенно увеличивается объем околосердечной сумки, заполняются перикардиальные карманы, растягивается наружный листок перикарда, внутриперикардиальное давление иногда не повышается даже при больших выпотах (до 2-3 л).
При больших выпотах перкуторно определяют расширение сердечно-перикардиальной тупости во все стороны. Границы тупости меняются в зависимости от положения тела больного: когда он встает, зона притупления во втором и третьем межреберьях сокращается на 2-4 см с каждой стороны (смещается медиально), а тупость в нижних межреберьях на столько же расширяется. Поэтому, отметив границы тупости сердца, когда больной лежит на спине, повторяют исследование в положении стоя. Абсолютная тупость в нижних отделах вплотную подступает к границам относительной, возникает резкий переход к тимпаниту над поджатым легким.
Тоны сердца даже при накоплении в околосердечной сумке большого выпота нередко остаются четкими и хорошо слышимыми, но только кнутри от верхушечного толчка.
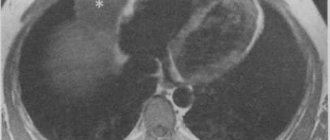
Рентгенолог может заподозрить наличие жидкости в перикарде на основании увеличения размеров “сердечной” тени. Однако поскольку увеличение тени сердца может произойти также вследствие его дилатации, одного установления увеличения “сердечной” тени недостаточно для решения вопроса о накоплении жидкости в перикарде. Сложность заключается в том, что рентгенологически за тенью наполненного жидкостью перикардиального мешка не различима тень самого сердца.
Ранним рентгенологическим признаком накопления экссудата в сердечной сорочке является не столько увеличение размеров, сколько изменение силуэта “сердечной” тени
.
Треугольная форма тени возникает при длительно существующих хронических перикардиальных выпотах в связи с потерей эластичности наружным листком перикарда. Шаровидная форма тени говорит в пользу более свежего и увеличивающегося в объеме выпота. Характерный признак экссудативного перикардита – ослабление пульсации контура тени
. Пульсация аорты остается четкой. При рецидивирующем течении процесса с образованием спаек рентгенологически может выявляться зубчатость сердечных контуров.
Возможности ранней диагностики острых перикардитов возросли с широким использованием ЭХОКГ. Слой жидкости спереди и кзади от контура сердца уверенно визуализируется в виде эхо-негативного пространства. Нередко отмечается также уплотнение листков перикарда и неоднородные тени фибринозных отложений, а при больших выпотах – характерные колебания сердца внутри растянутого перикардиального мешка в зависимости от дыхательных фаз.
Эхокардиографическая гипердиагностика перикардиального выпота наблюдается при левостороннем плевральном выпоте, у лиц с гигантским левым предсердием при выраженном митральном стенозе, когда образуется дубликатура левого предсердия за левым желудочком, при выраженных жировых отложениях около сердца, при локации просвета крупных сосудов.
Тампонада сердца
При быстром накоплении выпота в полости перикарда развивается тампонада сердца, возникает тахикардия, наполнение пульса уменьшается.
Застойных явлений в легких при этом не бывает из-за препятствия кровенаполнению правого сердца. Наличие застойных хрипов в легких противоречит диагнозу тампонады сердца. Левое сердце на вдохе пустеет, наполнение пульса снижается. Этот феномен получил название парадоксального пульса
. Парадоксальный характер пульса имеет решающее диагностическое значение.
ЭХОКГ подтверждает тампонаду сердца
уменьшением размеров его полостей, переполнением печеночных вен, иногда – пролапсом створок митрального клапана (исчезают после разгрузочной пункции). К ЭХОКГ-признакам тампонады сердца относят также прогибание стенки правого желудочка, его диастолический коллапс: стенка правого желудочка прижимается к межжелудочковой перегородке в диастолу. На вдохе может обнаруживаться увеличение размеров правого желудочка и уменьшение размеров левого желудочка, на выдохе имеют место обратные явления – происходят увеличение размеров левого желудочка и уменьшение размеров правого желудочка – ЭХОКГ-эквивалент парадоксального пульса.
Допплерографическое исследование позволяет судить об увеличении давления в правом предсердии и правом желудочке и давления наполнения правого желудочка (иногда равного левожелудочковому давлению наполнения).
Однако ЭХОКГ-признаки тампонады не столь информативны, как клинические симптомы, особенно при отрицательном заключении. Чем выше внутриперикардиальное давление, тем больше показатели венозного давления, набухают периферические и шейные вены. Увеличивается и становится болезненной при пальпации печень, особенно ее левая доля. Поскольку в определенных положениях бассейн верхней полой вены частично разгружается, больной с нарастающей тампонадой сердца принимает характерное положение в постели. Обычно он сидит, туловище наклонено вперед, лбом опирается на подушку (поза Брейтмана), или застывает в позе глубокого поклона. Возникают мучительные приступы слабости с малым, едва ощутимым пульсом, больной испытывает чувство страха смерти. Кожа покрыта холодным липким потом, цианоз нарастает, конечности холодны, периодами нарушается сознание. Возникают жизненные показания к пункции перикарда. Чем быстрее развивается тампонада, тем опаснее промедление, иногда счет идет не на дни, а на часы или минуты.
Выпот в перикард и выпотной перикардит
Эхокардиография позволяет устанавливать инициальные формы перикардита, прежде недоступные для диагностики. Эти небольшие, обычно спонтанно проходящие выпоты никоим образом не следует идентифицировать с экссудативным перикардитом (как иногда описывают в ЭХОКГ заключении): часто это невоспалительный выпот (гидроперикард) или инициальная форма катарального процесса. Стало очевидным, что сухой перикардит не является начальной формой перикардита. Его развитие свидетельствует о переходе воспалительного процесса из катарального в “крупозный” с поступлением в экссудат фибриногена и выпадением фибрина при сохраняющемся эффективном отсасывании жидких фракций через лимфатические сосуды.
Эхокардиографически выявляют увеличение количества внутриперикардиальной жидкости до 100 и даже 500 мл. При целенаправленном обследовании больных с острым инфарктом миокарда выпот удается обнаружить в 1/3 случаев в течение первой недели заболевания – значительно чаще, чем возникают признаки сухого эпистенокардического перикардита.
К возникновению гидроперикарда
могут приводить общие или местные причины. К общим относят заболевания, нарушающие онкотические свойства крови и проницаемость сосудистых мембран, сердечную недостаточность, гидремические, кахетические, марантические состояния. Они, как правило, приводят к скоплению транссудата также в других серозных полостях и к анасарке. При тяжелых формах микседемы в перикарде почти всегда образуется выпот. Обычно он невелик. Описано вовлечение перикарда в процесс при анкилозирующем спондилоартрите, системной красной волчанке, синдроме Рейтера, при ревматоидном артрите.
Болей в области сердца и шума трения при гидроперикарде обычно не бывает, но иногда выслушивается шум касания, сходный с коротким легким трением.
Пункция перикарда
Завершающим диагностическим и высокоэффективным лечебным мероприятием в клинике выпотных перикардитов остается пункция. Она позволяет провести цитологическое исследование, поставить бактериологические, иммунологические и биохимические пробы.
По характеру полученного содержимого устанавливают гидроперикард, холестериновый перикардит, хилоперикард, выявляют супурацию выпота
(начало гнойного воспаления).
Показания к пункции перикарда
: тампонада сердца (жизненные показания, пункцию проводят срочно); гнойный характер процесса и затягивающееся рассасывание экссудата (лечебно-диагностическая); выпотной перикардит, природа которого нуждается в уточнении или верификации (диагностическая).
Предложено несколько путей введения иглы (троакара или катетера со стилетом). В настоящее время сохранили свое значение только два: 1) в углу между хрящом VII ребра и мечевидным отростком слева от него (по Ларрею) или книзу от мечевидного отростка (по Марфану); 2) на 2-3 см кнутри от левой границы абсолютной тупости в пятом или шестом межреберьях (по Куршману), если четко определяется верхушечный толчок медиальнее и выше этой точки.
Целесообразно ввести через иглу струну, а затем по ней – катетер. Это позволяет не только полностью осушить полость перикарда, ввести в нее кислород, но и оставить катетер в полости на 72 часа для последующих манипуляций (только при пункции нижними доступами!).
Категорически противопоказаны пункции через межреберные промежутки, чем бы они ни производились, даже под контролем УЗИ.
Этиологическая диагностика острых перикардитов
Хотя обнаружение даже инициальных форм перикардитов существенно упростилось за счет внедрения инструментальных методов обследования пациентов, этиологическая их диагностика остается сложной, а во многих случаях – только предположительной.
Неспецифические кокковые перикардиты
уверенно диагностируют при гнойном выпоте, по преобладанию в выпоте нейтрофилов, по данным бактериального посева. В остальных случаях диагноз устанавливают предположительно на основании развития перикардита в связи с острой пневмонией или в качестве осложнения сепсиса, инфекционного эндокардита, либо медиастинита.
Специфические бактериальные перикардиты
распознают по общему симптомокомплексу заболевания, они всегда трудны для этиологической диагностики при изолированном поражении перикарда. Между тем в ряде случаев из всех серозных оболочек поражается один перикард.
Туберкулезный перикардит
возникает чаще у лиц с гиперэргическим туберкулезным процессом другой локализации или у перенесших туберкулез в прошлом. Боль в области сердца редка. Наблюдаются субфебрильная температура, потливость ночью, сухой кашель. Течение болезни длительное и торпидное, внутриперикардиальный выпот может быть большим без развития тампонады. Иногда выпот стабильно сохраняется годами, почти не сопровождаясь повышениями температуры и воспалительными изменениями со стороны крови (“холодное” течение). Миокард не вовлекается в процесс, и ЭКГ-изменения не возникают. Придают значение высоким туберкулиновым пробам. В поздние сроки рентгенологически удается обнаружить участки обызвествления.
Тяжело и часто неблагоприятно протекает туберкулез перикарда
– одна из форм органного туберкулеза: высокая температура, лейкоцитоз, ночные поты, быстрое накопление экссудата в полости перикарда, потеря массы тела. Процесс даже при активном лечении нередко уже через 1,5-2 месяца приводит к констрикции и требует тогда неотложного проведения перикардэктомии.
Вирусные перикардиты
– осложнение вирусной инфекции, хотя сравнительно недавно предполагали вирусное происхождение значительного числа острых доброкачественных перикардитов, идентифицируемых в настоящее время по преимуществу, как аллергические и аутоиммунные. Вирусную этиологию перикардита предполагают, когда заболевание начинается с фарингита, ринита, герпеса, очаговой или интерстициальной пневмонии, или герпангины, миалгии, плеврита, серозного менингита (ЕСНО-вирус, вирус Коксаки). Наиболее кардиотропным проявляет себя Коксаки-III. Вызываемый этим штаммом миоперикардит опасен тяжелым течением миокардита, перикардит при этой инфекции всегда протекает сочетанно с миокардитом. Инфекционный мононуклеоз, протекающий с вовлечением перикарда, распознают по увеличению лимфатических узлов, печени и селезенки, полиморфной розеолезной сыпи, характерны лейкопения, мононуклеарная реакция крови. Течение иногда рецидивирующее.
Предположить ревматическую этиологию перикардита
можно на основании сопутствующего миокардита, полиартрита и других клинических проявлений ревматизма, удлинения интервала РQ на ЭКГ, повышения гиалуронидазной активности сыворотки, увеличения содержания g-глобулинов и иммуноглобулинов, высокого титра антистрептолизина.
В пору высокой заболеваемости ревматизмом признаки перикардита появлялись обычно на 1-2 неделе суставной атаки, при рецидивах полиартрита – на 3-4 неделе. При кардиальной форме ревматизма перикардит развивается с первых дней клинических проявлений болезни. Вовлечение перикарда при ревмокардите обозначает высокую степень активности процесса и дает основание диагностировать ее III степень (панкардит). Сухой перикардит встречается при ревматизме втрое чаще, чем экссудативный. Большие перикардиальные выпоты представляют исключение, тампонада сердца у взрослых почти никогда не развивается. Увеличение границ тупости обусловлено не только накоплением выпота, но и дилатацией самого сердца. Выпотной перикардит при ревматизме служит неблагоприятным прогностическим признаком, особенно если выпот становится геморрагическим.
Ревматизм – одна из частых причин внутриперикардиальных сращений. О ревматической этиологии адгезивного перикардита судят не только по анамнезу, но и по наличию у больного ревматического порока сердца.
Аллергические перикардиты
характеризуются острым началом с резкой болью в области сердца и склонностью к рецидивам, возникают через некоторый срок после воздействия разрешающего фактора (введение сыворотки или аллергизирующего лекарства). Протекают обычно в форме миоперикардита с образованием серофибринозного выпота, кожными высыпаниями и другими проявлениями лекарственной болезни или аллергического состояния.
Аутоагрессивные (альтерогенные) перикардиты
связаны с различными повреждениями сердечной сорочки: постинфарктный, посткомиссуротомный, постперикардотомный.
Наиболее часто постинфарктный синдром (синдром Дресслера
) с четкими, иногда бурными проявлениями возникает на 3-й неделе острого инфаркта миокарда, когда обнаруживается наиболее высокий титр циркулирующих антител к антигенам миокарда. Постинфарктный синдром может впервые сформироваться в широком временном диапазоне – от 10 дней до 2 лет после инфаркта в зависимости от характера течения ИБС и ряда привходящих факторов, а при повторном инфаркте возникает часто с первых дней острого коронарного синдрома.
Аналогичные патогенетические механизмы и сходное клиническое течение имеют посткомиссуротомный, постперикардотомный, посттравматический синдромы. Все эти варианты аутоиммунных перикардитов могут протекать с одновременным плевритом и очаговой пневмонией, с высокой температурой в течение нескольких дней. При рецидивах альтерогенного синдрома у больных может отсутствовать центральный его клинический признак – шум трения перикарда, если произошла облитерация сердечной сорочки. В этих случаях об активизации процесса говорят боль, изменения ЭКГ и другие признаки рецидива постинфарктного (или постперикардотомного) синдрома, в том числе процессы внесердечной локализации – очаговая пневмония, плеврит, артрит. В крови обнаруживают эозинофилию, выпот тоже содержит много эозинофилов, стерилен. Эффективно лечение кортикостероидными препаратми (диагностика ех juvantibus).
Волчаночный перикардит
развивается чаще у молодых женщин, протекает в виде сухого, экссудативного (чаще геморрагического) или адгезивного процесса. Как правило, одновременно отмечаются плеврит и пневмонит. Иногда перкардит возникает раньше других проявлений системного заболевания, начинается остро, характеризуется упорным рецидивирующим течением.
Уремический перикардит
бывает сухим, серофибринозным или геморрагическим, протекает малосимптомно, не сопровождается болью в области сердца. Выявляют его по шуму трения перикарда, который считали “похоронным звоном брайтиков”. Проведение планового гемодиализа лишает уремический перикардит мрачного прогностического значения, но он превратился в критерий неотложности проведения гемодиализа.
Причиной перикардита может стать местная лучевая травма
, в частности, при гамма- или рентгенотерапии на область средостения в дозах 25-40 Гр при опухолевых процессах. Возникает непростая задача дифференциальной диагностики опухолевого (рецидив) и пострадиационного перикардита. Последний нередко бывает отсрочен на 1-5 лет после облучения, принимает форму сухого рецидивирующего экссудативного или констриктивного перикардита.
Перикардит на почве опухолей
обычно бывает геморрагическим, но в 50% случаев при первой пункции обнаруживают не окрашенный кровью выпот, он становится геморрагическим позднее. В полости скапливается большое количество выпота. В экссудате при раковом перикардите нередко до 90% лейкоцитов составляют лимфоциты, обнаруживают конгломераты опухолевых клеток. Высокой информативностью обладает цитологическое исследование.
Особенности проведения
Манипуляции проводят несколькими способами, такие техники получили названия в честь своих изобретателей. Чаще всего применяют методику по Ларрею и по Марфану, они различаются только точками ввода иглы. Для самого больного практически не имеет значения, какую будут проводить технику. Какой бы вид перикардиоцентеза не был назначен, для пациента операция будет проходить практически одинаково.
Больной переодевается в стерильную больничную одежду или оголяет верхнюю часть тела. Занимает полусидячее положение на процедурном столе, иногда под спину подкладывают подушку. В вену вводят седативные препараты, все остальные манипуляции проводят спустя 20 минут. Грудную клетку обрабатывают антисептическими средствами.
После определения точки ввода врач обрабатывает инструмент. Игла для пункции тонкая, по ней будет поступать анестезирующее средство для местного обезболивания. Сначала анестетик вводят для обезболивания кожи, затем немного глубже, так до самого перикарда.
Процесс будет проходить под контролем флюороскопии или эхокардиографии. Доктор медленно введет иглу, возьмет пробы и выведет инструмент. Для отвода воздуха или жидкостей в полость иглы вставляют катетер, по которому лишнее выводится наружу.
При перикардите могут промыть полость и ввести в нее антибиотик с кислородом. По окончании операции место прокола обрабатывают антисептиком, иногда заклеивают ксеолом.
Пациент после этого остается под наблюдением медиков не меньше, чем на 2 часа. Если был установлен дренаж, стационар продлевают на несколько дней. Биоматериалы направляют на анализ, проводят еще раз обследование: рентген грудной клетки (чтобы убедиться в целостности органов), проверка пульса и давления.
Методики выполнения пункции перикарда
Пункцию перикарда не выполняют пациентам, страдающим коагулопатией, получающим лечение антикоагулянтами. Относительным противопоказанием к процедуре является ограниченный по объему выпот, содержание тромбоцитов в крови менее 50×109/л. Не выполняют пункцию перикарда при расслаивающей аневризме аорты, постинфарктных разрывах миокарда, травматическом гемоперикарде. Во всех этих случаях в клиниках-партнёрах ведущие кардиохирурги производят хирургическое вмешательство.
Перед проведением пункции перикарда выполняют рентгенографию органов грудной клетки и эхокардиографию. Если пункция будет осуществляться под контролем электрокардиографии или вслепую, врачи убеждаются, что между листками перикарда скопилось не менее 2 см выпота. Пациенту объясняют цель процедуры, получают его согласие.
Для того чтобы перикардиальный выпот переместился в передненижний синус перикарда, пациенту придают полусидячее положение. Налаживают периферический венозный доступ, проводят мониторинг электрокардиограммы, артериального давления, сатурации пульса и кислорода (измерение количества кислорода, связанного с клетками гемоглобина в системе кровообращения). На случай развития осложнений готовят всё необходимое для проведения реанимационных мероприятий, включая дефибриллятор.
Набор для перикардиоцентеза включает:
- иглы интродьюсера;
- расширитель;
- проводник;
- согнутый рентгеноконтрастный катете;
- многоцелевой адаптер трубок.
Точка для пункции перикарда при использовании методики Ларрея соответствует вершине угла между левой реберной дугой и основанием мечевидного отростка слева. При выполнении пункции по Марфану врач осуществляет прокол в специальной точке, расположенной под мечевидным отростком.
Возможные осложнения
Во время таких манипуляций могут быть осложнения. Сердце или легкие могут быть повреждены пункционным инструментом, это считается самым тяжелым последствием процедуры.
Происходит такое при резких движениях больного или самого доктора во время манипуляций, недостаточное обследование тоже приводит к таким последствиям. Больной в этом случае получает неотложную помощь сразу же, особенно сложные ситуации требуют срочного хирургического вмешательства.
Также при вводе иглы возможно инфицирование, если инструменты или грудная клетка не были обработаны антисептиком.
Если экссудат выводился слишком быстро, организм испытывает стресс, сердце не успевает подстраиваться под изменившееся давление. Это чревато нарушенным сердечным ритмом. Важно отслеживать свое самочувствие после перикардиоцентеза, обратиться к кардиологу нужно, если:
- появился озноб и повышенная температура;
- есть боли в груди, которые не проходят;
- наступает беспричинный кашель, одышка, затруднения дыхания;
- из места прокола выделяется кровь;
- сильно кружится голова, тошнит;
- появился отек, покраснение о области пункции.
Увеличивает риск осложнений лишний вес, вредные привычки, шоковое состояние больного. Если пациент не предупредил врача о принимаемых препаратах, свертываемость крови может быть снижена, что приведет к тяжелым последствиям.
Пункция образований в легких под КТ-навигацией
Пункция образований в грудной клетке производится по следующим показаниям:
Биопсия легких
При выявлении объемного образования в легком или средостении часто требуется его биопсия для уточнения диагноза и выработки плана лечения.
Современные компьютерные томографы способны выявлять образования размером менее 1 см, которые не видны при обычной рентгенографии. Единственно возможный способ выполнить пункцию подобного образования — биопсия под контролем компьютерного томографа.
Вначале выполняется обзорная томография, по результатам которой планируется пункционная трасса. Так как в грудной клетке имеется большое количество жизненно-важных органов и структур: сердце, аорта, легочные артерии и вены, верхняя полая вена и т.д.; очень важно при расчете трассы миновать эти структуры и расположить кончик иглы в центре образования.
Далее по намеченной трассе проводится биопсийная игла. Периодически выполняются контрольные томограммы для коррекции направления иглы. При достижении образования выполняется его биопсия.
Точность позиционирования иглы при использовании КТ-навигации составляет 1-2 мм.
Дренирование абсцессов
Абсцессы легких являются одним из осложнений различных заболеваний: пневмонии, бронхоэктатической болезни, эмфиземы, тромбоэмболии и т.д. Несмотря на современную антибиотикотерапию, в ряде случаев больные резистентны к проводимому лечению. Формируется хронический абсцесс, отграниченный соединительнотканной капсулой, препятствующей его спонтанному регрессу. Содержимое абсцесса приводит к хронической интоксикации организма, нарушению функции почек, сердца, других органов.
Радикальным методом лечения таких абсцессов является удаление пораженной части или всей доли легкого.
Другой, менее инвазивный метод лечения — пункция абсцесса под КТ-навигацией (методика описана в разделе «Биопсия легких»). После удаления содержимого абсцесса и промывания его полости раствором антисептика возможна установка дренажной трубки.
Радиочастотная аблация опухолей легкого
Хирургическое удаление первичной или метастатической опухоли легкого является основным радикальным методом лечения. Хирургическое лечение невозможно при наличии серьезных сопутствующих заболеваний, а также при множественном двустороннем поражении легких. Также следует учитывать риск развития дыхательных нарушений при выполнении обширных, в особенности — повторных операций на легких.
Для лечения данной категории пациентов в настоящее время с успехом применяются малоинвазивные методы: радиочастотная аблация, микроволновая и криоаблация.
Электрод или аппликатор под контролем КТ (см. «Биопсия легких») устанавливается в опухолевый узел и выполняется воздействие на опухоль током высокой частоты либо микроволновой энергией, либо крайне низкой температурой. Опухолевая ткань в зоне аблации некротизируется и замещается соединительной тканью.
В результате операции здоровой ткани легкого наносится минимальное повреждение, возможно проведение повторных вмешательств в зоне предыдущих аблаций.
Телефон для консультаций: 8 (985) 146-06-96. Шелеско Андрей Анатольевич
Восстановление после пункции
Некоторое время больной остается в больнице для наблюдений. После выписки врач дает рекомендации для скорого восстановления. В первое время после перикардиоцентеза категорически запрещается поднимать тяжести, перенапрягаться, заниматься сексом. Курение и алкоголь исключается по возможности вообще, в крайнем случае – на протяжении 2 недель.
При выписке с доктором нужно посоветоваться о том, какие препараты можно принимать. Будет выписано обезболивающее, пить его нужно в четко указанной дозировке. При первых же признаках осложнений нужно обратиться к врачу или вызвать скорую.
Для быстрой реабилитации рекомендуется здоровое питание, как правило, прописывают диету №15. Периодически нужно выходить на неспешные прогулки, дышать свежим воздухом. Зимой обязательно тепло одеваться, летом исключить перегрев, загорания на пляже. Стрессовые ситуации особенно нежелательны при болезнях сердца, их стоит максимально избегать. Для особенно чувствительных кардиолог может порекомендовать седативные препараты. Вернуться к активному образу жизни можно после одобрения врача.