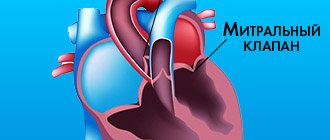
Система клапанов сердца обеспечивает направленный выброс крови из одной камеры в другую, в основные сосуды. От синхронного открытия и закрытия створок зависит правильное распределение потока, сила сокращений миокарда. Через аорту обогащенная кислородом и питательными веществами кровь поступает в общий круг кровообращения.
Сбой в работе аортального клапана ведет к сердечной недостаточности, сопровождается нарушением функции органов.
Врожденный двустворчатый аортальный клапан (синоним — бикуспидальный аортальный клапан) по клиническим проявлениям — небезобидное состояние, представляет опасность осложнениями.
Воспалительные и атеросклеротические изменения створок вызывают сужение (стеноз) отверстия, разную степень недостаточности. Развитие эхокардиодиагностики позволило выявлять патологию в детском возрасте, определять ранние показания для проведения протезирования аортального клапана.
Анатомическое строение
Клапан расположен на границе аорты и левого желудочка. Его главная функция — предупреждение возврата потока крови в желудочек, который во время систолы уже перешел в аорту.
Структура клапана состоит из:
- фиброзного кольца — прочное соединительнотканное образование, четко разделяющее левый желудочек и начальную часть аорты;
- трех полулунных створок — представляют собой продолжение эндокардиального слоя сердца, состоят из соединительной ткани и мышечных пучков волокон, распределение коллагена и эластина позволяет плотно смыкаться, перекрывать просвет аорты и перераспределять нагрузку на стенки сосуда;
- синусы Вальсальвы — находятся за пазухами аорты, сразу за полулунными створками, из них начинается русло правой и левой венечных артерий.
Между собой части клапана соединены спайками (комиссурами)
Нарушение строения приводит к картине порока врожденного (ВПС) или приобретенного характера. Врожденный порок сердца выявляют у ребенка в период новорожденности по симптоматике и аускультативной картине.
Распространенность двустворчатого аортального клапана (АК) колеблется от 0,5 до 2% среди всех врожденных пороков сердца. Среди больных с двустворчатым АК более 80% составляют лица мужского пола [41, 68, 69]. Общепринято, что двустворчатый АК является не вариантом развития АК, а врожденным пороком сердца [5, 6, 12, 13, 20, 30, 36, 40, 45, 56, 59, 62, 68, 70]. У пациентов с двустворчатым АК в 66% случаев имеется аортальная недостаточность различной степени [45]. Показания или противопоказания к хирургическому лечению пациентов с двустворчатым АК четко не определены.
По данным C. Ward, по частоте заболеваемости двустворчатый АК занимает первое место среди всех врожденных пороков сердца [70]. По данным Ю.В. Белоусова [1], в 80% случаев патологические изменения корня аорты обусловлены врожденной патологией АК (двустворчатым и крайне редко моностворчатым АК).
В 1926 г. M. Abbott и W. Hamilton [3] описали взаимосвязь между двустворчатым АК и разрывом аневризмы аорты у взрослого больного. Наиболее часто двустворчатый АК сочетается с такими приобретенными заболеваниями, как аневризма восходящей аорты, стеноз и недостаточность АК, расслоение и разрыв аорты, бактериальный эндокардит [4, 12, 37, 51, 56—58]. Связь между двустворчатым АК и аортальным стенозом, недостаточностью и инфекционным эндокардитом известна уже более 150 лет, а взаимосвязь двустворчатого АК с расслоением и разрывом аорты — более 75 лет [3, 54]. V. McKusick и соавт. [42] в своей работе поддержали теорию о гистопатологии аортальной стенки у больных с двустворчатым АК и расслоением восходящей аорты, в частности связав ее с медионекрозом. Термин «медионекроз» введен О. Gsell [27, 31] в 1928 г., заняв прочную позицию в патогенезе аневризм и расслоений восходящей аорты. Клинические исследования [39], выполненные в последние годы, наглядно доказывают взаимосвязь между двустворчатым АК и дегенеративными изменениями стенки восходящей аорты, которые заключаются в фрагментации эластина и нарушении ориентации гладких мышечных клеток. Данные результаты согласуются с сообщениями других авторов, указывающих на схожие изменения стенки аорты при ее расслоении у больных с двустворчатым АК [26], при аневризмах восходящей аорты [35] и при анулоаортальной эктазии [21, 61]. Подобные гистологические изменения определяются при двустворчатом АК (у 45% больных обнаружены грубые изменения в аортальной стенке) намного ярче, чем при трехстворчатом (только у 9% больных) [39]. В работе M. Bauer и соавт. [8] были проведены морфометрические исследования стенки аорты, полученной во время хирургического вмешательства у 107 пациентов с двустворчатым АК. Было показано, что при двустворчатом АК эластическая пластинка медии аорты тоньше, чем у больных с трехстворчатым АК, при этом общая толщина медии аорты в обеих группах значимо не различалась. Аналогичные данные получили Mauro de Sa [39], M. Nataatmadja [44].
Несмотря на то что двустворчатый АК может нормально функционировать, он является субстратом для возникновения аневризмы и расслоения восходящей аорты [25, 48, 70]. По данным исследования, проведенного R. Beroukhim и соавт. [9], при эхокардиографическом обследовании детей (n=101) с двустворчатым АК и 98 детей с трехстворчатым АК размеры восходящей аорты у первой группы детей оказались больше, чем у второй (2,3±0,6 и 1,8±0,5 cм соответственно; p<0,0001).
При двустворчатом АК аневризмы восходящей аорты локализуются по передней ее поверхности. Кроме того, нередко встречается диффузное расширение восходящей аорты. Расслоение или разрыв стенки аорты при наличии двустворчатого АК встречается в 8—10 раз чаще, чем при трехстворчатом АК [7, 13, 18, 22, 36, 67, 70]. По данным Международного регистра острых расслоений аорты, частота расслоений при диаметре восходящей аорты более 5,5 см статистически значимо больше у больных с двустворчатым АК [65]. При сравнении различных возрастных контингентов больных с двух- и трехстворчатыми АК, в группе с двустворчатым АК показана статистически значимо большая частота развития аневризм восходящей аорты [6, 15, 29, 67, 71]. В возрастном контингенте доминировали больные моложе 40 лет [15, 38]. Даже при нормально функционирующем двустворчатом АК в 50—69% случаев встречаются аневризмы и расслоения аорты [45, 52]. По данным зарубежных авторов, темп увеличения диаметра аорты у больных с двустворчатым АК составляет от 0,2 до 1,9 мм в год [15, 16, 23, 38, 47]. Некоторые исследования [63] продемонстрировали, что расширение восходящей аорты у больных с двустворчатым АК было 2,1 мм в год при исходном диаметре аорты 35—40 мм и даже 5,6 мм в год при диаметре 60 мм.
Диаметр аорты является важным прогностическим критерием расслоения и разрыва аорты [14, 15, 19]. В ходе изучения 1600 случаев аневризмы аорты с расслоением выявлено, что при диаметре аорты более 60 мм частота ежегодных разрывов составила 3,6%, а расслоений — 3,7%. Общая частота развития всех этих осложнений, включая случаи смерти, составила 14,1%, т.е. в 2 раза больше частоты развития аналогичных осложнений у больных с аневризмами диаметром 50 мм [19]. Средний диаметр восходящей аорты при ее расслоении или разрыве у больных с двустворчатым АК в данном исследовании составил 59—60 мм (диапазон от 3,0 до 10 см) [14, 65]. В отдельных исследованиях, посвященных изучению расслоений аневризм аорты у пациентов моложе 40 лет, в 24% случаев расслоение зафиксировано у больных с двустворчатым АК [26].
Несмотря на перечисленное авторы [55] утверждают, что наличие двустворчатого АК не влияет на возникновение аневризмы восходящей аорты. O. Yoshihiro [72], основываясь на аналогичном мнении, проводит пластику двустворчатого АК, демонстрируя неплохие ближайшие результаты. Однако неизвестно, как поведет себя двустворчатый АК в отдаленном послеоперационном периоде.
Еще в 1886 г. W. Osler [49] выдвинул гипотезу о взаимосвязи между инфекционным эндокардитом и двустворчатым АК, в которой не ошибся. Результаты дальнейших исследований, проведенных рядом авторов [10, 24, 48, 50, 64], показывают, что у больных с двустворчатым АК частота развития инфекционного эндокардита варьирует от 10 до 30%. По данным С. Higgins [33] и А. Stewart [66], из всего числа наблюдений субстратом инфекционного эндокардита являлись в 25% случаев створки двустворчатого АК, при этом наибольшая частота поражений была у детей и подростков. В наблюдениях, проведенных R. Grant и соавт. [28], у больных с двустворчатым АК моложе 40 лет причиной смерти в 30% случаев был инфекционный эндокардит. По данным авторов [4, 58], у больных с двустворчатым АК инфекционный эндокардит является причиной тяжелой клапанной недостаточности, перфораций створок с частотой от 43 до 60%.
Доказано, что двустворчатый АК служит триггером в запуске механизма развития аневризм восходящей аорты, стеноза и недостаточности АК, расслоения и разрыва аорты, эндокардита. Однако ни в одной из изученных работ авторы [9, 15, 32, 46, 52, 71, 72] не дают ответа на вопрос, почему у больных с двустворчатым АК аневризмы восходящей аорты встречаются чаще, чем у больных с трехстворчатым АК.
Отсутствие понимания механизма, приводящего к развитию аневризм восходящей аорты при двустворчатом АК, состоит в том, что корень аорты не рассматривается с точки зрении физических процессов во время сердечного цикла. Створки АК и корень аорты в структурно-функциональном отношении должны рассматриваться как единое целое. Составляющими корня аорты являются аортовентрикулярный гребень, комиссуральные стержни и арочное кольцо, соединенные в целостный каркас, который сохраняет стереометрию луковицы аорты и управляет работой створок. Фиброзный каркас АК служит концентратором напряжения, такое конструктивное физиологическое строение обеспечивает уменьшение нагрузок на створки АК за счет перераспределения сил в систолу и диастолу [2].
Рабочий цикл сердца состоит из ритмичных процессов систолы и диастолы, опосредованно сменяющих друг друга. В фазе диастолы левый желудочек наполняется объемом крови, которая в фазу систолы через АК выбрасывается в восходящую аорту. Створки клапана открываются под действием давления объема крови, создаваемого в левом желудочке сердца по закону Франка—Старлинга. Смыкание створок АК происходит под действием силы давления объема крови, которая взаимодействует со створками АК по принципам, описанным B. Bellhouse [11]. Если створки АК не изменены, объем крови задерживается в восходящей аорте до поступления следующего объема. Анатомически единица площади аорты рассчитана на равномерную силу давления определенного объема крови, возникающего в период диастолы левого желудочка и обратного тока крови под действием силы тяжести. Данный объем и данная сила давления жидкости на стенку аорты создаются благодаря распределению объема жидкости между тремя створками АК. Таким образом, гасится сила давления ударной волны, создаваемой обратным током объема крови в восходящей аорте. Для лучшего понимания данных процессов необходимо знать разницу между «давлением жидкости» и «силой давления жидкости», так как данные понятия не равнозначны. Давление жидкости — это постоянная величина, равная произведению плотности жидкости, высоты столба жидкости и ускорения свободного падения. Сила давления — произведение давления жидкости на площадь поверхности, на которую оказывается данное давление. Теперь, рассматривая аорту как сосуд, содержащий жидкость, мы можем понять, что сила давления, оказываемая на его дно, а в частности на АК, равномерно ложится на все 3 створки. Ударная волна обратного тока жидкости «гасится» равномерно и сила давления равномерно распределяется на стенки аорты, перегрузки фиброзного кольца АК, коммисуральных стержней и синотубулярного гребня при этом не происходит. Таким образом, предотвращаются конформационные изменения корня аорты, являющиеся предрасполагающим фактором в развитии аневризмы восходящей аорты и аортальной недостаточности.
При двустворчатом АК пространственное расположение структур корня аорты нарушено. Створки АК формируются как правая и левая или как передняя и задняя [2]. Последние имеют различную площадь [70], в отличие от трехстворчатого АК, у которого площадь створок приблизительно равна или отличается незначительно. Данные анатомические изменения из-за неравномерного распределения силы давления на створки АК ведут к перегрузкам ранее означенных структур и приводят к формированию аневризм восходящей аорты и аортальной недостаточности. Сила давления, создаваемая обратным током жидкости в восходящей аорте в период диастолы, перпендикулярно «опускается» на обе створки двустворчатого АК. Сила давления тем больше, чем больше площадь поверхности, на которую оказывается данная сила. Учитывая размеры неизмененной восходящей аорты, по форме, напоминающей суживающийся кверху цилиндр, при данной форме сосуда на дно действует сила не только налитой жидкости, но и сила давления стенок самого сосуда (в нашем случае аорты). Сила давления обратного тока крови при двустворчатом АК на створку с большей площадью больше, чем на створку с меньшей площадью. Данную силу увеличивает сила давления стенок сосуда, что неминуемо влечет за собой перенапряжение испытывающих максимальные нагрузки структур АК — комиссур и мест прикрепления патологически измененных створок АК — стенок синусов Вальсальвы. В данных зонах происходит наибольшее растяжение и сгибание створок, что приводит к трофическим нарушениям тканей, расширению восходящей аорты, отложению кальция на створках АК, а также к расслоению аорты [2]. При двустворчатом АК происходят не только конформационные изменения, но и изменения потока струи крови, проходящей через аортальное кольцо. У пациентов с двустворчатым АК, независимо от наличия аневризмы восходящей аорты, обнаружены так называемые вложенные «винтовые потоки» в пик систолы в восходящей аорте. Данным потокам отводится триггерная роль в возникновении аневризмы восходящей аорты. У больных с трехстворчатым АК подобных потоков не обнаружено [43].
Учитывая изложенные данные, можно констатировать, что двустворчатый АК является одной из причин формирования аневризмы восходящей аорты. Остается нерешенным вопрос тактики хирурга при обнаружении двустворчатого АК в ходе операции, во время вмешательства по поводу аневризмы восходящей аорты. Если двустворчатый АК состоятелен и возраст больного на момент хирургического вмешательства старше 60 лет, логично сохранить АК, так как срок его службы будет больше ожидаемой продолжительности жизни пациента. Другой вопрос, если мы имеем дело с пациентом молодого возраста, моложе 50—55 лет. Вопрос о целесообразности повторной имплантации двустворчатого АК в протез корня аорты в настоящее время открыт.
Как работает клапан аорты
Трехстворчатое строение аортального клапана от двустворчатого митрального отличает отсутствие папиллярных мышц и хорд сухожилий. Поэтому он открывается и закрывается только под влиянием разницы давления в полости левого желудочка и аорты.
Во время открытия — волокна эластина из желудочка прижимают створки к стенкам аорты, отверстие для тока крови освобождается. Одновременно корень аорты (начальная часть) сжимается и тянет их на себя. Если давление в полости желудочка превышает давление в аорте, то кровь перетекает в сосуд.
Закрываются створки завихряющимися потоками в области синусов. Они отстраняют клапан от стенок аорты к центру. Эластичные створки плотно смыкаются. Звук закрытия прослушивается стетоскопом.
Анатомия сердца
Здоровое сердце представляет собой сильный, непрерывно работающий орган, размером с кулак и весом около полкилограмма.
Помимо того, что он поддерживает устойчивый, нормальный кровоток, он быстро приспосабливается и адаптируется к постоянно меняющимся потребностям организма.
К примеру, в состоянии активности сердце нагнетает больше крови, и меньше — в состоянии покоя. В течение дня сердце производит в среднем от 60 до 90 сокращений в минуту — 42 млн. ударов в год!
Сердце — это двусторонний насос, осуществляющий циркуляцию крови по всему организму. Оно состоит из 4-х камер.
Мышечная стенка, называемая перегородкой, делит сердце на левую и правую половины. В каждой половине находится 2 камеры.
Верхние камеры называются предсердиями, — нижние — желудочками. Правое предсердие получает всю кровь, возвращающуюся из верхней и нижней частей организма.
Затем через трикуспидальный клапан, оно посылает ее к правому желудочку, которое в свою очередь нагнетает кровь через клапан легочного ствола — к легким.
В легких кровь обогащается кислородом и возвращается в левое предсердие, которое через митральный клапан посылает ее в левый желудочек.
Левый желудочек через аортальный клапан по артериям нагнетает кровь по организму, где она снабжает ткани кислородом. Обедненная кислородом кровь, по венам возвращается в правое предсердие.
Четыре клапана (трикуспидальный, клапан легочного ствола, митральный, аортальный) выполняют роль дверцы между камерами, открывающейся в одну сторону.
Эти клапаны способствуют продвижению крови вперед и препятствуют ее движению в обратном направлении.
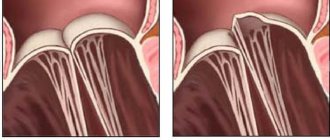
Лепестки здорового клапана представляют собой тонкую, гибкую ткань совершенной формы. Они открываются и закрываются, когда сердце сокращается или расслабляется.
Сердечные клапаны могут иметь патологию из-за врожденных дефектов. Они могут быть повреждены или покрыты рубцами вследствие ревматической атаки, инфекции, наследственных факторов, возраста или сердечных приступов.
Наиболее подвержены подобным изменениям митральные клапаны.
Независимо от случая, сердечный клапан может стать стенозированным (суженное входное отверстие) или недостаточным (закрывается не полностью).
При стенозе клапана сердце должно работать напряженнее, чтобы нагнетать необходимое количество крови через суженное отверстие.
Недостаточность клапана приводит к тому, что кровь вытекает в обратном направлении через клапан после того, как он закроется. И снова сердцу приходится работать напряженнее, чтобы нагнетать достаточное количество крови для нужд организма, чтобы восполнить недостаточность, вызванную обратным оттоком крови.
Оба случая — стеноз и недостаточность — заставляют сердце работать напряженнее для нагнетания необходимого количества крови. Подобная дополнительная работа может ослабить сердце, привести к его увеличению и вызвать различные болезни.
в начало страницы
Врожденные изменения аортального клапана
Точные причины врожденных нарушений до настоящего времени неизвестны. Чаще встречается одновременно с другим ВПС — митрального клапана.
Наиболее частые дефекты развития:
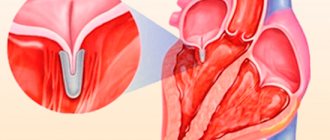
- образование двух створок, а не трех (двухстворчатый аортальный клапан);
- одна из створок по размерам больше других, растягивается и провисает;
- одна створка меньше других, недоразвита;
- отверстия внутри створок.
Недостаточность клапана аорты по частоте занимает второе место после пороков митрального клапана. Обычно сочетается со стенозом просвета аорты. Чаще обнаруживается у мальчиков.
Приобретенные пороки
Причинами приобретенных пороков являются тяжелые хронические заболевания, поэтому они чаще формируются во взрослом состоянии. Установлена наибольшая связь с:
- ревматизмом;
- септическими состояниями (эндокардитом);
- перенесенным воспалением легких;
- сифилисом;
- атеросклерозом.
Характер патологических изменений разный:
- При ревматическом поражении — створки спаиваются у основания и сморщиваются.
- Эндокардит деформирует клапаны, начиная со свободного края. Здесь образуются бородавчатые наросты за счет разрастания колоний стрептококков, стафилококков, хламидий. На них откладывается фибрин и створки срастаются между собой, утрачивая способность полностью сомкнуться.
- При атеросклерозе поражение переходит со стенки аорты, клапаны утолщаются, развивается фиброз, откладываются соли кальция.
- Сифилитические изменения также распространяются на клапаны из аорты, но сопровождаются гибелью эластических волокон, расширением фиброзного кольца. Клапаны становятся плотными, малоподвижными.
Причинами воспалительного процесса могут быть аутоиммунные заболевания (красная волчанка), травмы грудной клетки.
У пожилых людей атеросклероз дуги аорты приводит к расширению корня, растяжению и склерозированию клапанов.
Патологические изменения при поражении клапанов аорты
Результатом врожденных и приобретенных изменений является формирование недостаточного смыкания клапанов, это выражается в возврате части крови в полость левого желудочка при его расслаблении. Полость расширяется и удлиняется в размерах.
Вынужденное усиление сокращений вызывает со временем срыв компенсаторных механизмов и гипертрофию мышечного слоя левого желудочка. За ней следует расширение левого венозного отверстия, соединяющего желудочек с предсердием. Перегрузка с левых отделов передается через легочные сосуды на правое сердце.
Нарушенная способность створок клапана к плотному смыканию приводит к формированию недостаточности, пролапсу под воздействием обратного потока крови. Обычно одновременно образуется стеноз аортального отверстия. В клинической картине можно говорить о преобладании одного из видов порока. Оба увеличивают нагрузку на левый желудочек сердца. Особенности течения обязательно учитываются при выборе способа лечения.
Послеоперационный период и выписка
При поступлении в отделение реанимации состояние тяжелое, соответствует объему оперативного вмешательства.
В послеоперационном периоде восстановился синусовый ритм с последующим срывом в фибрилляцию предсердий. Попытка восстановления с кратковременным эффектом. Рекомендовано выполнение электроимпульсной терапии через три месяца после операции.
На четвёртые сутки после операции пациентка переведена из реанимации в отделение в удовлетворительном состоянии.
Место двустворчатого клапана среди аортальных пороков
Частота выявления двухстворчатого аортального клапана среди детей доходит до 20 случаев на каждую тысячу новорожденных. Во взрослом возрасте составляет 2%. У большинства людей двух створок оказывается достаточно для обеспечения нормального кровообращения в течение всей жизни человека и не требует лечения.
С другой стороны — при обследовании детей с ВПС в виде стеноза устья аорты до 85% выявляют вариант бикуспидального аортального клапана. У взрослых аналогичные изменения находят в половине случаев.
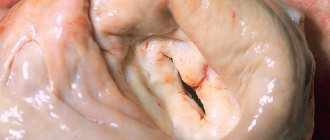
«Пропускная» площадь отверстия аорты зависит от вариантов сращения клапанов.
Обычно одна из двух створок больше другой, открытие имеет асимметричный вид по типу «рта рыбы»
Если на врожденную патологию порока сердца «наслаиваются» причины инфекционного характера, атеросклероз аорты, то клапаны быстрее обычного выходят из строя, подвергаются фиброзу, кальцинозу.
Как проявляется клапанная недостаточность
Симптомы неполного закрытия аортального клапана начинают проявляться, если обратный поток забрасываемой крови доходит до 15–30 % от объема полости желудочка. До этого люди чувствуют себя хорошо, даже занимаются спортом. Пациенты жалуются на:
- сердцебиение;
- головные боли с головокружением;
- умеренную одышку;
- ощущение пульсации сосудов в теле;
- стенокардитические боли в области сердца;
- склонность к обморокам.
При декомпенсации сердечных механизмов приспособления появляется:
- одышка;
- отеки на конечностях;
- тяжесть в подреберье справа (за счет застоя крови в печени).
При осмотре врач отмечает:
- бледность кожи (рефлекторный спазм периферических мелких капилляров);
- выраженную пульсацию шейных артерий, языка;
- изменение диаметра зрачков в соответствии с пульсом;
- у детей и подростков выпячивается грудная клетка из-за сильных ударов сердца в неокостеневшую грудину и ребра.
Усиленные удары ощущаются врачом при пальпации области сердца. Аускультативно выявляется типичный систолический шум.
Измерение артериального давления показывает рост верхней цифры и снижение нижней, например, 160/50 мм рт. ст.
Причины и симптомы
Пороки клапанов сердца могут быть врожденными и приобретенными. Главной причиной развития пороков сердечных клапанов являются ревматизм, инфекции, болезни миокарда и сердечно-сосудистой системы.
Врожденные пороки клапанов сердца развиваются еще до рождения и зависят от того, как протекала беременность. Врожденные пороки клапанов сердца — крайне редкий диагноз, который ставится лишь в 1% случаев. К врожденным дефектам относятся пороки аортального и легочного клапанов, которые лечат путем хирургического вмешательства в первые годы жизни больного.
Приобретенные. К приобретенным порокам клапанов сердца относятся трансформации клапанной структуры из-за инфекций, воспалений, перенесенных инфарктов и т.д. Большинство из них возникает вследствие постепенного изменения структуры сердца, в некоторых случаях к пороку приводит перенесенный ревматизм. У всех врожденных и приобретенных пороков смежные симптомы, которые могут проявиться в любом возрасте:
- учащение сердцебиения,
- одышка,
- отеки,
- другие проявления сердечной недостаточности.
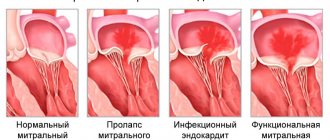
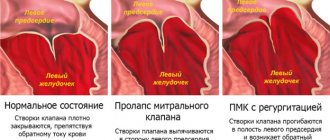
Изначально они появляются во время физических нагрузок, но по мере развития патологий начнут возникать и в спокойном состоянии. Среди видов пороков клапана сердца чаще всего встречается пролапс митрального клапана. Он возникает во время сокращений сердца, когда происходит отвисание клапанных створок в левом предсердии. Стенки клапана теряют эластичность и он «протекает». Пролапс может быть первичным и вторичным:
- Первичный пролапс относится к врожденным клапанным порокам. Патологии соединительной ткани в этом случае являются генетической предрасположенностью.
- Вторичный пролапс — приобретенный порок. Он возникает вследствие травмирования грудной клетки, ревматизма или инфаркта миокарда.
Пролапс не несет тяжелых последствий для здоровья, а его симптомы не мешают жизнедеятельности. Однако они могут не проявляться достаточно долго и чаще всего беспокоят в пожилом возрасте, из-за чего их списывают «на возраст». Если вовремя не обратить внимание на симптомы, то могут возникнуть осложнения, например, аритмия и сердечная недостаточность.
Среди симптомов также наблюдаются жалобы на болезненные ощущения в области сердца. Они возникают на фоне переживаний, не связаны с физической нагрузкой и не снимаются медикаментозно. Боли неинтенсивные, но длительные, сопровождаются тревогой и учащенным сердцебиением.
Роль клапанов в формировании стеноза устья аорты
При повторных ревматических атаках аортальные клапаны сморщиваются, а свободные края настолько спаиваются, что сужают выходное отверстие. Фиброзное кольцо склерозируется, еще более усиливая стеноз.
Симптомы зависят от степени сужения отверстия. Критическим стенозом считается диаметр 10 мм2 и менее. В зависимости от площади свободного аортального отверстия принято различать формы:
- легкую — больше 1,5 см2;
- умеренную — от 1 до 1,5 см2;
- тяжелую — менее 1 см2.
Пациенты жалуются на:
- боли по типу приступов стенокардии вызваны недостаточным поступлением крови в венечные артерии;
- головокружение и обмороки вследствие гипоксии мозга.
Признаки сердечной недостаточности проявляются в случае развития декомпенсации.
Врач во время осмотра отмечает:
- бледность кожи;
- пальпаторно определяется смещение влево и вниз верхушечного толчка, «дрожание» у основания сердца на выдохе по типу «кошачьего мурлыканья»;
- гипотонию;
- склонность к брадикардии;
- типичные шумы при аускультации.
В чем заключается лечение пациентов с двустворчатым аортальным клапаном?
Если пациента ничего не беспокоит, он способен выполнять необходимые ему физические нагрузки и по данным УЗИ нет признаков нарушения функции клапана и перегрузки сердца, то в лечении нет необходимости. Пациент должен регулярно наблюдаться у кардиолога.
Если у пациента появились характерные жалобы и по данным УЗИ сердца выявлено выраженное нарушение функции клапана (например, недостаточность высокой степени или критический стеноз) и признаки перегрузки сердца, то врач может принять решение о протезировании аортального клапана.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Данные обследования
На рентгенограмме (в том числе при флюорографии) хорошо просматривается расширение дуги аорты, увеличенный левый и правый желудочки.
ЭКГ — показывает смещение влево электрической оси, признаки гипертрофии миокарда, возможны экстрасистолы.
Фонокардиографические признаки — позволяют объективно исследовать шумы в сердце.
УЗИ или эхокардиография — указывает на увеличение левого желудочка, наиболее точно характеризует патологию клапанов (изменение строения, дрожание створок, ширину остаточного отверстия).
Допплерография — наиболее информативна
Метод допплерографии позволяет:
- увидеть возвратный поток крови;
- диагностировать степень пролапса клапана (внутреннего прогиба);
- установить компенсаторные возможности сердца;
- определить показания к оперативному лечению;
- оценить тяжесть стеноза по нарушению нормы градиента давления (от 3 до 8 мм рт. ст.).
В функциональной диагностике стеноза аорты с помощью допплерографии принято учитывать следующие отклонения градиента (разницы между давлением в аорте и левом желудочке):
- легкий стеноз — менее 20 мм рт. ст.;
- умеренный — от 20 до 40;
- тяжелый — свыше 40, обычно 50 мм рт. ст.
Развитие сердечной недостаточности сопровождается снижением градиента до 20.
Разновидность эхокардиографии — чрезпищеводный вариант, проводится с помощью введения с пищеводным зондом поближе к сердцу специального датчика. Он дает возможность измерить площадь аортального кольца.
Путем катетеризации камер сердца и сосудов измеряют давление в полостях (по градиенту) и изучают особенности прохождения потока крови. Этот метод применяют в специализированных центрах для диагностики у людей старше 50 лет, если невозможно по-другому решить вопрос о способе оперативного вмешательства.
Врожденный порок предлагают оперировать после 30 лет, раньше — только при быстрой декомпенсации
Диагностика заболеваний клапанов сердца
Выслушав описанные Вами симптомы, изучив медицинскую карту, врач измерит пульс, кровяное давление и с помощью стетоскопа прослушает Ваше сердце.
Если у врача появятся подозрения на наличие у Вас сердечного заболевания, он может попросить Вас пройти ряд специальных диагностических исследований, которые помогут поставить точный диагноз и назначить необходимое лечение.
Одним из таких методов исследования является неинвазивный метод, т.е. при котором не требуется какого-либо внутреннего вмешательства.
Другой вид исследований — инвазивный: с помощью инструментов, введенных внутрь организма, что, как правило, причиняет пациенту лишь незначительные неудобства.
Рентген грудной клетки
Данное исследование позволяет врачу получить ценную информацию о размере сердца, сердечных камер и состоянии легких.
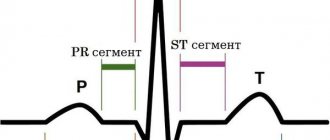
Электрокардиограмма (ЭКГ)
Электрокардиограмма контролирует электрический ток, проходящий через сердце, и стимулирует камеры к сокращению. ЭКГ особенно полезна в диагностировании нарушений сердечного ритма и частоты.
Эти исследования также показывают увеличение мышц или их повреждение, и наличие перегруженности той или иной стороны сердца.
Эхокардиограмма (ЭхоКГ)
Данное исследование проводится с помощью «маленького» микрофончика, помещенного на поверхности грудной клетки, который испускает высокочастотные звуковые волны.
Звуковые волны отражаются обратно (отсюда и термин «эхо») из каждого слоя сердечной стенки и клапанов, а затем изображаются на экране монитора. Изображение «эхо» из разных точек, позволяет увидеть разрез сердца в момент его работы.
Во время «эхо» также записывается скорость кровотока, контролируется направление движения крови: движется ли кровь в нормальном поступательном направлении или наблюдается обратное движение (как в cлучае с недостаточностью клапана).
Суженный клапан (или стенозный) вызывает повышенную скорость кровотока. Степень стенозирования клапана во многих случаях точно определяется по увеличенной скорости кровотока.
Данное исследование позволит увидеть не только работу сердечных клапанов, оно также предоставит полезную и исчерпывающую информацию о размере сердечных камер, а также толщине и работе сердечной мышцы.
Катетеризация сердца и ангиограмма
Эти исследования проводятся следующим образом: тонкая полая трубка (катетер) пропускается через вену или артерию в руке или паховой области и продвигается к сердечным камерам, используя при этом рентген.
В процессе катетеризации измеряется давление в камерах сердца и определяются объемы крови в кровотоке.
Ангиография состоит из инъекции рентгеноконтрастного вещества, которое видно с помощью рентгеновского излучения и позволяет оценить работу сердца по нагнетанию крови, работу клапана и проходимость артерий (коронарных), снабжающих кровью сердечную мышцу.
Несмотря на то, что подобные исследования в обычном порядке проводились и ранее, совсем необязательно, что они нужны в Вашем случае, если информация, полученная методом эхокардиографии является полной и точной.
Во многих случая единственным необходимым инвазивным исследованием перед операцией является коронарная ангиограмма, если установлено, что проходимость одной или нескольких артерий нарушена.
Если есть закупорки коронарных артерий, врач обычно проводит операцию шунтирования одновременно с операцией на сердечном клапане.
в начало страницы
Лечение без хирургии
Лечение сужения отверстия и недостаточности аортального клапана требуется только при подозрении на начало декомпенсации, выявлении аритмии, повреждениях тяжелой степени. Правильное и своевременное применение лекарств позволяет обойтись без операции.
Применяются группы фармакологических препаратов, усиливающие сократимость миокарда, позволяющие предупредить аритмии и проявление недостаточности. К ним относятся:
- антагонисты кальция;
- диуретики;
- β-адреноблокаторы;
- препараты, расширяющие коронарные сосуды.