С возрастом ухудшается состояние здоровья в целом. Но наиболее распространенными патологиями являются именно болезни сердца в пожилом возрасте. По степени распространенности они опережают даже бронхолегочные заболевания, хотя и вызваны общими причинами. Это естественные процессы старения, из-за которых сосуды становятся более жесткими, нарушается регуляция их тонуса, повышается артериальное давление, а внутренние органы получают меньше кислорода. Иногда бронхолегочные заболевания маскируют сердечно сосудистые патологии, и их выявляют уже на тяжелых стадиях. Профессиональный уход и регулярные врачебные осмотры, которые предлагает пансионат для стариков, позволяют вовремя начать лечение.
Возрастные изменения сердца и сосудов
Первые бляшки на стенках коронарных сосудов сердца начинают появляться уже после 25 лет. В молодости этот процесс проходит без последствий, но со временем может привести к атеросклерозу. И это – не единственное изменение из тех, что происходят в пожилом возрасте. Сердце увеличивается в размерах, утолщаются его стенки, меняется объем левого желудочка. Из-за утолщения стенки уменьшается приток крови, медленнее заполняется сердечная камера, и в целом эффективность работы сердца заметно уменьшается. В пожилом возрасте:
Снижается сократительная способность сердечной мышцы. С годами количество клеток миокарда становится меньше, поскольку они не обладают способностью к самообновлению. В результате погибшие клетки заменяются соединительной тканью, а на оставшиеся кардиомиоциты приходится большая нагрузка. Но зачастую они не могут обеспечить нормальные сокращения. Ухудшается работа сердечных клапанов. Больше всего это сказывается на работе клапана аорты и митрального клапана, которые теряют прежнюю гибкость. Если возникают кальциевые отложения, этот показатель снижается еще больше, и клапанный аппарат не может равномерно распределять кровь по сердечным полостям. Сбивается сердечный ритм. Для переливания крови нужны импульсы, их генерируют особые клетки проводящей системы сердца. Поскольку с годами их становится меньше, нарушается сердечный ритм.
Все это приводит к развитию различных заболеваний – от гипертонии до атеросклероза.
Симптомы, на которые обязательно нужно обратить внимание
Аритмия сердца в пожилом возрасте коварна тем, что на первых этапах практически никак себя не проявляет. Каждый случай индивидуален, и люди могут испытывать разные ощущения при одном и том же диагнозе. Среди самых распространенных проявлений — следующие признаки:
- Слабость и одышка;
- Головокружения и тошнота;
- Нехватка воздуха, затрудненность дыхания;
- Повышенная утомляемость;
- Потливость;
- Учащенный пульс (выше 100 ударов в минуту);
- Тревожность, беспричинное беспокойство;
- Боль в груди, покалывания;
- Предобморочное состояние.
На фоне аритмии нередко возникают симптомы недостаточного кровоснабжения мозга. Возбужденность, эмоциональная нестабильность, ухудшение памяти со временем могут прогрессировать и привести к старческому слабоумию, или деменции.
С какими болезнями сердца сталкиваются пожилые люди
Даже у тех, кто ведет здоровый образ жизни, с годами возникают проблемы. Все распространенные болезни сердца у пожилых людей можно разделить на три группы:
- патологии, связанные с нарушением работы клапана (порок сердца);
- нарушение работы сердечной мышцы;
- сосудистые патологии и вызванные ими последствия (это в первую очередь – гипертония, ишемическая болезнь сердца и ее осложнения).
Наибольшую опасность представляют атеросклероз, атерома и ишемическая болезнь сердца (далее – ИБС).
Уход и восстановление, пожилых людей с деменциями
Сотрудники нашего пансионата обладают знаниями и опытом работы с лежачими больными, пожилыми людьми, страдающими различными когнитивными расстройствами. Наши медсёстры и сиделки знают, как ухаживать за пожилыми людьми с нарушениями деятельности головного мозга, обеспечивают их безопасность. Мы обеспечиваем:
- помещения, оборудованные для проживания людей с когнитивными нарушениями;
- постоянный присмотр и уход подготовленного персонала за пациентами;
- диетическое питание с учётом возрастных потребностей и врачебных рекомендаций;
- помощь нуждающимся пациентам в приеме пищи, гигиенических процедурах, тщательный уход за лежачими больными;
- необходимые лечебные процедуры, упражнения для поддержания и развития когнитивных навыков;
- психологическая помощь при проведении реабилитации страдающих болезнью Паркинсона…
Атеросклероз у пожилых людей
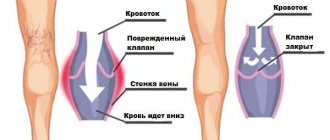
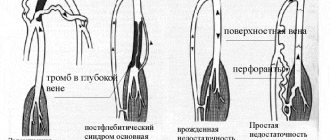
Атеросклероз – это хроническое заболевание, и развивается оно достаточно медленно для того, чтобы можно было успеть принять меры и предотвратить опасные последствия. При атеросклерозе в кровеносных сосудах откладываются липопротеиды. Через какое-то время начинается разрастание соединительной ткани, формируются бляшки, и это приводит к уменьшению просвета сосудов. В результате нарушается кровоснабжение всех тканей. Особую опасность представляют тромбы, поскольку из-за них может произойти закупорка кровотока.
Одной из особенностей атеросклероза является то, что он поражает не только аорту, но и почечные и мозговые артерии. А эти органы у людей пожилого возраста требуют особого внимания.
Факторами риска для атеросклероза являются:
- повышенное артериальное давление выше 140/90 мм рт.ст.;
- сахарный диабет;
- ожирение, причем в основном – абдоминального типа при котором жировые отложения накапливаются в области живота;
- повышенный уровень холестерина.
Там, где артерии испытывают наибольшую гемодинамическую нагрузку, на стенках откладываются жировые бляшки и появляются рубцы. Такое изменение стенок называется атеромой. С годами в ней накапливается кальций, это приводит к истончению стенок сосудов, и при неблагоприятном стечении обстоятельств может произойти разрыв атеромы. Кусочки тромба и жировых отложений с током крови могут перемещаться по всей системе артерий, приводя к повреждению внутренних органов.
Этого можно избежать, если соблюдать лечебную диету, контролировать вес, выполнять комплекс упражнений. Дома за этим проследить трудно. Но частный пансионат, обеспечивающий платный уход за престарелыми, такую возможность дает.
Особенности лечения сердечно-сосудистых заболеваний у пожилых больных
Н
еуклонное старение населения развитых стран увеличивает удельный вес сердечно–сосудистых болезней в общей структуре заболеваемости, а следовательно, приводит к увеличению количества пожилых пациентов в практике врачей многих специальностей. Поэтому знание гериатрических аспектов кардиологии – важный элемент знаний не только современного врача–кардиолога, но и гериатра, семейного врача и врача общей практики.
До недавнего времени бытовало мнение о необходимости лишь симптоматического лечения сердечно–сосудистых заболеваний (ССЗ) у пожилых и престарелых и о незначительном влиянии медикаментозного вмешательства на прогноз жизни в этом возрасте. Между тем крупные клинические исследования убедительно свидетельствуют, что возраст пациента не является помехой к активному медикаментозному и хирургическому лечению многих сердечно–сосудистых заболеваний – ИБС, артериальной гипертонии, стенозирующему атеросклерозу магистральных артерий, нарушений ритма сердца. Более того, поскольку абсолютный риск сердечно–сосудистых осложнений у пожилых выше, лечение ССЗ у пожилых даже эффективнее, чем у лиц молодого и среднего возраста.
Цели лечения сердечно–сосудистых заболеваний у пожилых
Так же, как и в других возрастных группах, главные цели лечения у пожилых – улучшение качества и увеличение продолжительности жизни. Для врача, знакомого с основами гериатрии и особенностями клинической фармакологии у пожилых, обе эти цели в большинстве случаев достижимы.
Что важно знать, назначая лечение пожилым людям?
- Особенности течения заболеваний в пожилом возрасте (иная симптоматика, полиморбидность)
- Особенности обмена веществ у пожилых, влияющие на фармакокинетику и фармакодинамику препаратов (табл. 1)
- Особенности назначения препаратов (табл. 2)
- Особенности контроля за эффективностью и безопасностью лечения (табл. 3)
- Препараты, часто вызывающие побочные эффекты у пожилых
В рамках данной статьи рассмотрены особенности лечения у пожилых больных самых частых сердечно–сосудистых заболеваний:
- Артериальная гипертония, в т.ч. изолированная систолическая АГ
- Сердечная недостаточность
- ИБС
Артериальная гипертония у пожилых
Артериальная гипертония (АГ), по различным оценкам, встречается у 30–50% лиц старше 60 лет. Диагностика и лечение этого заболевания имеют ряд важных особенностей (табл. 4). Пожилым необходимо измерять артериальное давление (АД) особенно тщательно, поскольку у них нередко обнаруживается «псевдогипертония». Причины этого – как ригидность магистральных артерий конечностей, так и большая вариабельность систолического АД. Кроме того, для пожилых больных характерны ортостатические реакции (из–за нарушений барорецепторного аппарата), поэтому настоятельно рекомендуется сравнение АД в положении больного лежа и сразу после перехода в вертикальном положение.
Из–за высокой распространенности АГ, особенно изолированного повышения систолического АД среди лиц пожилого возраста, это заболевание долгое время рассматривалось, как некое сравнительно доброкачественное возрастное изменение, активное лечение которого могло ухудшить самочувствие из–за чрезмерного снижения АД. Также опасались большего, чем в молодом возрасте, числа побочных эффектов лекарственной терапии. Поэтому врачи прибегали к снижению давления у пожилых только при наличии клинических симптомов (жалоб), связанных с повышеным АД. Однако к началу 90–х годов XX века было показано, что
регулярная длительная антигипертензивная терапия достоверно снижает риск развития основных сердечно–сосудистых осложнений АГ
– мозгового инсульта, инфаркта миокарда и сердечно–сосудистой смертности. Мета–анализ 5 рандомизированных клинических исследований, включавших более 12 тыс пожилых больных (в возрасте >60 лет), показал, что активное снижение АД сопровождалось снижением сердечно–сосудистой смертности на 23%, случаев ИБС – на 19%, случаев сердечной недостаточности – на 48%, частоты инсультов – на 34%.
Обзор основных проспективных рандомизированных исследований показал, что у пожилых больных с АГ медикаментозное снижение АД в течение 3–5 лет достоверно уменьшает частоту возникновения сердечной недостаточности на 48%.
Таким образом, сегодня нет никаких сомнений в том, что пожилые больные с АГ получают реальную выгоду от снижения АД. Однако после постановки диагноза и принятого решения о лечении пожилого больного с АГ необходимо учесть ряд обстоятельств.
Пожилые люди очень хорошо реагируют снижением АД на ограничение потребления соли и уменьшение массы тела. Стартовые дозы гипотензивных препаратов составляют половину обычной начальной дозы. Титрование дозы происходит медленнее, чем у других больных. Следует стремиться к постепенному снижению АД до 140/90 мм рт.ст. (при сопутствующем сахарном диабете и почечной недостаточности целевой уровень АД – 130/80 мм рт.ст.). Необходимо учитывать исходный уровень АД, длительность гипертонии, индивидуальную переносимость снижения АД. Сопутствующее снижение диастолического АД у больных с изолированной систолической АГ не является препятствием для продолжения терапии. В исследовании SHEP
средний уровень диастолического АД по группе леченых больных составил 77 мм рт.ст., и это соответствовало улучшению прогноза.
Тиазидные диуретики, b-адреноблокаторы и их комбинации оказались эффективными с точки зрения снижения риска сердечно–сосудистых осложнений и смертности у пожилых больных с АГ, причем диуретики (гидрохлоротиазид, амилорид) имели преимущество над b-адреноблокаторами. Недавно завершенное крупное исследование ALLHAT
со всей очевидностью подтвердило пользу диуретиков в лечении АГ у всех возрастных групп. В 7 Докладе Объединенного Национального Комитета США по выявлению, профилактике и лечению артериальной гипертонии (2003 г.) диуретикам отводится ведущая роль как в монотерапии, так и в комбинированном лечении АГ. В настоящее время проводится клиническое исследование
HYVET
с участием 2100 больных с артериальной гипертонией в возрасте 80 лет и старше. Больные будут рандомизированы на группы лечения плацебо и диуретиком индапамидом (в т.ч. в комбинации с ингибитором АПФ периндоприлом). Целевой уровень АД в этом исследовании – 150/80 мм рт.ст., первичная конечная точка – мозговой инсульт, вторичная – общая смертность и смертность от сердечно–сосудистых заболеваний.
В проведенных исследованиях показана эффективность анатагониста кальция амлодипина (Амловас)
. Показано преимущество использования амлодипина в снижении АД по сравнению с другим антагонистом кальция – дилтиаземом. Длительность действия амлодипина 24 часа, что способствует однократному приему в сутки и обеспечивает удобство в применении. В исследовании
THOMS
отмечено снижение индекса массы миокарда левого желудочка в группе больных, принимавших амлодипин.
Ингибиторы АПФ являются препаратами выбора, по крайней мере, для двух категорий больных пожилого возраста с АГ – 1) с дисфункцией левого желудочка и/или сердечной недостаточностью; 2) с сопутствующим сахарным диабетом. Это основано на доказанном снижении сердечно–сосудистой смертности в первом случае и замедлении развития почечной недостаточности – во втором. При непереносимости ингибиторы АПФ могут быть заменены антагонистами ангиотензиновых рецепторов.
a-адреноблокаторы (празозин, доксазозин) не рекомендуются для лечения АГ у пожилых из–за частого развития ортостатических реакций. Кроме того, в крупном клиническом исследовании ALLHAT
показано повышение риска сердечной недостаточности на фоне лечения АГ a-адреноблокаторами.
Сердечная недостаточность у пожилых
В настоящее время хронической сердечной недостаточностью (ХСН) страдает 1–2% населения развитых стран. Ежегодно хроническая сердечная недостаточность развивается у 1% лиц старше 60 лет и у 10% лиц в возрасте >75 лет.
Несмотря на достигнутый в последние десятиления значительный прогресс в разработке терапевтических алгоритмов лечения ХСН с помощью различных препаратов и их комбинаций, специфика лечения пожилых и престарелых больных остается малоизученной. Основной причиной этого оказалось целенаправленное исключение из большинства проспективных клинических исследований по лечению ХСН лиц старше 75 лет – прежде всего женщин (которые составляют более половины всех пожилых лиц с ХСН), а также лиц с сопутствующими заболеваниями (также, как правило, пожилых). Поэтому до получения данных клинических исследований, специально спланированных для популяции пожилых и престарелых людей с ХСН, следует руководствоваться доказанными принципами лечения ХСН у людей среднего возраста – с учетом вышеизложенных возрастных особенностей пожилых и индивидуальных противопоказаний. Пожилым больным с ХСН назначают ингибиторы АПФ, диуретики, b-адреноблокаторы, спиронолактон
, как препараты, доказанно улучшающие выживаемость и качество жизни. При наджелудочковых тахиаритмиях на фоне ХСН весьма эффективен дигоксин. При необходимости лечения желудочковых аритмий на фоне ХСН предпочтение следует отдавать амиодарону, поскольку он в минимальной степени влияет на сократимость миокарда. При тяжелых брадиаритмиях на фоне ХСН (синдром слабости синусового узла, внутрисердечные блокады) следует активно рассматривать возможность имплантации кардиостимулятора, который нередко существенно облегчает возможности фармакотерапии.
Крайне важное значение для успешного лечения ХСН у пожилых имеет своевременное выявление и устранение/коррекция сопутствующих заболеваний, зачастую скрытых и малосимптомных (истощение, анемия, дисфункция щитовидной железы, болезни печени и почек, обменные нарушения и др.).
Стабильная ИБС у пожилых
Пожилые люди составляют большинство больных ИБС. Почти 3/4 случаев смерти от ИБС происходит среди лиц старше 65 лет, и почти 80% лиц, умерших от инфаркта миокарда, относятся к этой возрастной группе. Вместе с тем более чем в 50% случаев смерть лиц старше 65 лет наступает от осложнений ИБС. Распространенность ИБС (и, в частности, стенокардии) в молодом и среднем возрасте выше среди мужчин, чем среди женщин, однако к 70–75 годам частота ИБС среди мужчин и женщин сравниваются (25–33%). Ежегодная смертность среди больных этой категории составляет 2–3%, кроме этого, еще у 2–3% больных может развиться нефатальный инфаркт миокарда.
Особенности ИБС в пожилом возрасте:
- Атеросклероз сразу нескольких коронарных артерий
- Часто встречается стеноз ствола левой коронарной артерии
- Часто встречается снижение функции левого желудочка
- Часто встречаются атипичная стенокардия, безболевая ишемия миокарда (вплоть до безболевых ИМ)
Риск осложнений при плановых инвазивных исследованиях у пожилых повышен незначительно, поэтому пожилой возраст не должен служить препятствием для направления больного на коронароангиографическое исследование.
Особенности лечения стабильной ИБС у пожилых
Подбирая медикаментозную терапию пожилым больным, следует помнить, что лечение ИБС у пожилых осуществляется по тем же принципам, что и в молодом и среднем возрасте, однако с учетом некоторых особенностей фармакотерапии (табл. 5,6).
Эффективность медикаментозных препаратов, назначаемых при ИБС, с возрастом, как правило, не изменяется. Активная антиангинальная, анитишемическая, антиагрегантная и гиполипидемическая терапия позволяет существенно снизить частоту осложнений ИБС у пожилых людей. По показаниям используют все группы лекарственных средств – нитраты, b-адреноблокаторы, антиагреганты, статины. Однако доказательных исследований, специально посвященных лечению ИБС у людей старшего и преклонного возраста, пока недостаточно. В то же время доказанное преимущество блокатора кальцевых каналов
амлодипина
в дозе 5–10 мг/сут в снижении частоты эпизодов ишемии миокарда (данные Холтеровского мониторирования). Снижение частоты болевых приступов по сравнению с плацебо делают перспективным использование препарата у данной категории больных, особенно у тех, кто страдает АГ. В последние годы проводятся клинические исследования, специально посвященные эффективности медикаментозного лечения ИБС у пожилых.
Обобщенные данные исследований по вторичной гиполипидемической профилактике статинами LIPID
,
CARE
и
4S
свидетельствуют, что при сопоставимом снижении относительного риска сердечно–сосудистых осложнений среди молодых и пожилых больных абсолютная польза лечения статинами (симвастатин и правастатин) выше среди пожилых. Эффективное лечение 1000 пожилых (в возрасте <75 лет) пациентов в течение 6 лет предотвращает 45 смертельных случаев, 33 случая инфаркта миокарда, 32 эпизода нестабильной стенокардии, 33 процедуры реваскуляризации миокарда и 13 мозговых инсультов. Клинические испытания с участием больных старше 75 лет продолжаются. До получения результатов этих исследований вопросы профилактического назначения статинов больным с ИБС самого старшего возраста следует решать индивидуально.
В крупном многоцентровом рандомизированном исследовании PROSPER
изучалось влияние длительного приема правастатина (40 мг/сут) на течение и исходы ИБС и частоту инсультов у пожилых лиц (возраст участников 70–82 лет) с доказанной ИБС или факторами риска ее развития. В течение 3,2 лет лечения правастатин снизил уровень ХС ЛПНП плазмы на 34% и уменьшил комбинированный риск смерти от ИБС и нефатального ИМ на 19% (ОР 0,81 при 95% ДИ 0,69–0,94). Относительный риск инсультов в группе активного лечения достоверно не изменился (ОР 1,03 при 95% ДИ 0,81–1,31), тогда как суммарный относительный риск смерти от ИБС и инсульта, а также нефатального ИМ и нефатального инсульта снизился на 15% (ОР 0,85 при 95% ДИ 0,74–0,97, p=0,0014). Смертность от ИБС среди получавших правастатин снизилась на 24% (ОР 0,76 при 95% ДИ 0,58–0,99, р=0,043). В исследовании отмечена хорошая переносимость длительного приема правастатина в составе комбинированной терапии пожилыми людьми – не было случаев миопатии, дисфункции печени, статистически значимого ухудшения памяти. Среди принимавших статины отмечена более высокая частота выявления (но не повышение смертности!) сопутствующих онкологических заболеваний (ОР 1,25 при 95% ДИ 1,04–1,51, р=0,02). Авторы относят эту находку к более тщательному диагностическому обследованию пожилых людей, включаемых в исследование.
Таким образом, клиническое испытание PROSPER на высоком методическом уровне доказало эффективность и хорошую переносимость длительного приема правастатина пожилыми людьми с ИБС, другими сердечно–сосудистыми заболеваниями и факторами сердечно–сосудистого риска.
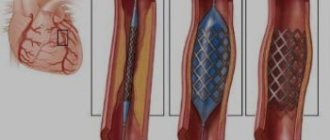
Эффективность операций коронарного шунтирования и стентирования
коронарных артерий у пожилых сравнима с эффективностью этих вмешательств у более молодых пациентов, поэтому возраст, сам по себе, не является препятствием к инвазивному лечению. Ограничения могут быть вызваны сопутствующими заболеваниями. С учетом того, что у пожилых чаще встречаются осложнения после шунтирующих операций, а также симптоматическое улучшение, как наиболее частая желаемая цель вмешательства у пожилых, необходимо учитывать все сопутствующие заболевания во время предоперационной подготовки и при возможности выбора отдавать предпочтение баллонной коронарной ангиопластике и стентированию коронарных артерий.
Литература:
1. Aronow W.S. «Pharmacologic therapy of lipid disorders in the elderly» Am J Geriatr Cardiol, 2002; 11(4):247–256
2. Brookes L. «More antihypertensive treatment trials in the elderly: PROGRESS, Syst–Eur, VALUE, HYVET» Medscape coverage of 1st Joint Meeting of the International and European Societies of Hypertension
3. Jackson G. «Стабильная стенокардия у пожилых». Сердце и метаболизм, 2003;10:7–11
4. Rich M.W. «Heart failure in the elderly: strategies to optimize outpatient control and reduce hospitalizations». Am J Geriatr Cardiol, 2003 12(1):19–27
5. Sander G.E. «High blood pressure in the geriatric population: treatment consideration». Am J Geriatr Cardiol, 2002; 11;(3):223–232
6. The Seventh Report of the Joint National Committee on Prevention, Detection and Evaluation and Treatment of High Blood Pressure. J.A.M.A., 2003; 289: 2560–2572
7. Tresch D.D., Alla H.R. «Diagnosis and management of myocardial ischemia (angina) in the elderly patient» Am J Geriatr Cardiol, 2001 10(6):337–344
8. Беленков Ю.Н., Мареев В.Ю., Агеев Ф.Т. «Национальные рекомендации по диагностике и лечению хронической сердечной недостаточности». «Сердечная недостаточность», 2002, №6: 3–8
9. Лазебник Л.Б., Комиссаренко И.А., Гусейнзаде М.Г., Преображенская И.Н. «Бета–адреноблокаторы в гериатрической практике» РМЖ, 1999, т 7 №16: 66–70
10. Лазебник Л.Б., Комиссаренко И.А., Милюкова О.М. «Медикаментозное лечение изолированной систолической гипертонии у пожилых» РМЖ, 1998, т 6, №21: 25–29
11. Лазебник Л.Б., Постникова С.Л. «Хроническая сердечная недостаточность у людей пожилого возраста» РМЖ, 1998, т 6, №21: 34–38
Особенности ишемической болезни сердца в пожилом возрасте
ИБС – одна из самых распространенных сердечных патологий. Ее развитие обусловлено сужением сосудов, из-за которого со временем нарушается работа сердца. Возможны и его физические повреждения. Причем больше всего страдает сердечная мышца. Но даже если она продолжает работать, пусть и не так эффективно, как у здорового человека, организм начинает страдать из-за нехватки кислорода.
Часто к такой ситуации приводит развитие атеросклероза. Поэтому ишемическую болезнь вызывают те же факторы – повышенное давление, сахарный диабет, лишний вес.
Особенностями проявления ИБС в пожилом возрасте являются:
- Отсутствие яркой эмоциональной окраски приступов.
- Необычные болевые ощущения – они возникают слева, но отдают в шею, затылок и нижнюю челюсть, из-за чего пациент не сразу обращается к кардиологу.
- Отсутствие интенсивных болей. Человек ощущает сдавливание в области сердца, тяжесть с этой стороны, ощущение сдавливания в области грудной клетки и даже плечевого сустава.
- Резкие скачки артериального давления, иногда – неврологические нарушения, появление одышки.
С одной стороны, у пожилых людей картина ИБС часто смазана, нет сильных проявлений. С другом стороны, признаки заболевания в этом возрасте могут проявляться по утрам после незначительной физической активности.
ИБС развивается в различных формах, наиболее распространенными являются инфаркт миокарда, стенокардия и сердечная недостаточность, которые будут рассмотрены ниже.
Профилактика аритмии и образ жизни
Для профилактики аритмии пациентам в пожилом возрасте часто назначают лекарства с калием и магнием в составе. Эти вещества благоприятно влияют на работу сердца. Чтобы улучшить всасывание полезных компонентов, дополнительно можно принимать витамин В6.
Чтобы предотвратить заболевания сердца (и аритмии, в том числе), важно уделить большое внимание образу жизни. Плавание, скандинавская ходьба, даже обычные прогулки на свежем воздухе способны улучшить состояние сердечно-сосудистой системы.
Огромную роль играет питание. В меню обязательно должны присутствовать продукты, богатые магнием и калием (свежие овощи, морепродукты, орехи, сухофрукты). Приветствуется употребление блюд из цельных злаков. Важно избегать переедания. Врачи советуют отказаться от чая и кофе, заменив их свежесваренными компотами или морсами. Вредные привычки недопустимы. Курение и алкоголь повышают кровяное давление, увеличивают содержание холестерина в крови, что влечет за собой аритмию и другие болезни сердца.
От нарушений сердечного ритма сложно избавиться самостоятельно. Однако соблюдение несложных правил и выполнение рекомендаций врача способны сотворить настоящее чудо и вернуть сердцу нормальную работоспособность.
Стенокардия и ее особенности
Рассматривая клинические формы ишемического заболевания сердца у пожилых, стоит начать со стенокардии. Эта патология обусловлена тем, что к миокарду поступает недостаточный объем крови. Это может быть вызвано сужением просвета сосудов из-за атеросклероза. Но иногда причины заключаются в спазме сосудов из-за:
- Резких перепадов температуры или атмосферного давления. Влияет и влажность воздуха.
- Регулярного переедания. Когда желудочно-кишечный тракт переполнен, то диафрагма занимает слишком высокое положение, а из-за вздутия живота кровоснабжение сердца ухудшается.
- Чрезмерные физические нагрузки, не соответствующие возрасту и состоянию здоровья.
- Неправильное питание с преобладанием жирной пищи.
При появлении первых признаков стенокардии (в основном это давящие боли за грудиной слева) нужно обратиться к врачу, который назначит:
- медикаментозную терапию;
- комплекс упражнений для лечебной гимнастики;
- соблюдение диеты, направленной против развития атеросклероза (иногда нужно дополнительно устраивать разгрузочные дни).
Если пациент живет один, проконтролировать соблюдение этих мер трудно. Другое дело – частный дом для пожилых «Добро», где опытный персонал измерит давление и проконтролирует прием таблеток. Кроме того, здесь обеспечивают сбалансированное питание с учетом персональных рекомендаций диетолога.
Инфаркт миокарда в пожилом возрасте
Острый приступ ИБС может привести к инфаркту миокарда. Это заболевание, при котором отмирает участок сердечной мышцы из-за недостаточного поступления крови. В дальнейшем на этом месте возникает рубец. Обычно инфаркт обусловлен закупоркой коронарных сосудов. Это происходит из-за оторвавшегося тромба. Он, в свою очередь, является следствием многолетних жировых отложений.
Классический симптом инфаркта – появление сильной боли по центру грудной клетки. Ее описывают по-разному – как сжимающую, давящую, тупую. Как и при стенокардии, она отдает в левую руку, челюсть или шею. Разница в том, что в этом случае боль сильнее, ее приступы длятся дольше. Иногда возникает ощущение сдавливания самого сердца.
Кожа человека бледнеет, становится влажной. Пульс – слабый, но учащенный. Артериальное давление может быть как пониженным, так и повышенным. Если поврежден большой участок сердечной мышцы, то появляются и другие симптомы – синюшность кожи, возникающая из-за нехватки кислород, одышка.
Предынфарктный период может длиться долго, от нескольких дней до полутора месяцев. Если вовремя обнаружить признаки заболевания, то можно предотвратить его дальнейшее развитие, то есть отмирания клеток миокарда не произойдет. Но для этого пациент должен находиться под постоянным наблюдением – например, в частном пансионате «Добро».
Если предотвратить развитие болезни не удалось, то наступает острый период, который в среднем длится около 10 дней. Затем следуют подострый и постинфрактный период. В это время больному тоже нужен особый уход, поскольку стабилизируется его состояние, но в то же время может произойти и его рецидив. Требуется соблюдать диету, принимать назначенные врачом средства, избегать физических нагрузок и стресса, не совершать резких движений.
В частном пансионате обеспечат профессиональный уход с постоянным контролем артериального давления и пульса – не реже трех раз в день. Через несколько недель, если врач разрешит, можно будет приступать к тренировкам. Важную роль на этом этапе играют психологическая поддержка и социальная реабилитация.
Реабилитация после инсульта и других заболеваний сердечно-сосудистой системы
При своевременной терапии и правильном уходе в условиях специализированного пансионата, многие пациенты после инсульта, инфаркта и других заболеваний сердца и сосудов довольно быстро восстанавливают двигательные навыки и возвращаются к полноценной жизни.
Здачи, которые решают врачи, медсёстры и сиделки нашего пансионата в процессе реабилитации пациентов после инсульта:
- Постоянный контроль состояния здоровья: артериальное давление, уровень сахара и гемоглобина в крови.
- Проведение терапевтических, медикаментозных и восстановительных мероприятий.
- Для лежачих больных — процедуры предупреждающие развитие осложнений – пролежни, контрактура суставов и мышц, застойная пневмония, отеки конечностей, дисфункция кишечника и мочевого пузыря.
- Правильное питание, диеты при гипертонической болезни и атеросклерозе.
- Двигательная и речевая реабилитация: занятия лечебной физкультурой, массаж, постоянный вербальный контакт с пациентами.
- Поддержание бодрости духа и позитивного настроя, исключение негативных эмоций и тревожных состояний, ведущих к апатии и депрессиям, которые, в свою очередь, оказывают отрицательное влияние на эффективность реабилитации.
Сердечная недостаточность
Эта клиническая форма ИБС обозначает состояние, при котором сердце не может обеспечить нормальное кровоснабжение других органов. Сердечная недостаточность развивается в следствие не только ИЮС, но и миокардита – воспалительного заболевания сердечной мышцы, приобретенных пороков сердца, некоторых ревматических патологий.
Для лечения необходимо проводить постоянные мониторинг ЭКГ, регулярно делать нагрузочные тесты и т.д. Лечение предусмотрено в основном медикаментозное, предусмотрены и такие методы как соблюдение специальной диеты и питьевого режима, снижение массы тела, отказ от вредных привычек. Но важную роль играют и сбалансированное питание, и полноценный сон.
Как восстановить сердце ослабленное болезнями
Как укрепить сердце пожилого человека, знают врачи-кардиологи. Их советы особенно нужны людям, перенесшим тяжелые заболевания или патологии, давшие осложнение на главную мышцу. Опытный медик поможет вам скорректировать образ жизни, правильно подобрать питание и препараты. Все это в комплексе существенно продлевает жизнь стариков, а значит, надо:
- Систематически посещать кардиолога.
- Не реже раза в год проходить комплексное обследование сердечно-сосудистой системы – электрокардиограмму, УЗИ сердца, биохимические анализы на состав и качество крови.
- При появлении симптомов сердечных заболеваний, а также при ухудшении результатов анализов принимать меры и увеличить количество посещений специалиста.
- Следить за здоровьем не только сердца, но и других жизненно важных систем. Можно зациклиться на одном и проглядеть серьезные патологии легких, пищеварительной системы и т. д. Эти процессы также могут отрицательно повлиять на состояние сердца пожилого человека.
- Не заниматься самолечением. Лекарства нужно принимать только по согласованию с врачом и придерживаться той дозировки и периодичности, которые назначил специалист. Стихийное применение препаратов (когда стало плохо) в произвольных количествах может дать отрицательный эффект.
Читайте материал по теме: Каким должен быть правильный уход за престарелыми людьми
Аритмия в пожилом возрасте
С годами нарушается сердечным ритм. Он может замедляться (брадикардия) или учащаться (тахикардия), различают такие нарушения проводимости и возникновения электрического импульса. Эта форма заболевания называется экстрасистолией.
Аритмия редко является самостоятельным заболеванием. Но она часто выступает симптомом других проблем в организме, например, порока сердца или заболевания дыхательной системы. При выявлении аритмии врач назначает дополнительную диагностику.



![Рис. 1. Функционирование глимфатической системы мозга (по [11]) Fig. 1. Glymphatic system functioning (according to [11])](https://expert35.ru/wp-content/uploads/ris-1-funkcionirovanie-glimfaticheskoj-sistemy-mozga-po-11-fig-1-330x140.jpg)