Кровь человека – это жидкая субстанция, состоящая из плазмы и находящихся в ней во взвешенном состоянии форменных элементов, или клеток крови, которые составляют примерно 40-45 % от общего объема. Они имеют малые размеры, и рассмотреть их можно только под микроскопом.
Существует несколько видов кровяных клеток, выполняющих определенные функции. Одни из них функционируют только внутри кровеносной системы, другие выходят за ее пределы. Общим для них является то, что все они образуются в костном мозге из стволовых клеток, процесс их образования непрерывен, а срок жизни ограничен.
Все клетки крови делятся на красные и белые. Первые – это эритроциты, составляющие большую часть всех клеток, вторые – лейкоциты.
К клеткам крови принято причислять и тромбоциты. Эти небольшие кровяные пластинки на самом деле не являются полноценными клетками. Они представляют собой мелкие фрагменты, отделившиеся от крупных клеток – мегакариоцитов.
Эритроциты
Эритроциты называются красными кровяными тельцами. Это самая многочисленная группа клеток. Они переносят кислород от органов дыхания к тканям и принимают участие в транспортировке углекислого газа от тканей к легким.
Место образование эритроцитов – красный костный мозг. Живут они 120 дней и разрушаются в селезенке и печени.
Образуются из клеток-предшественниц – эритробластов, которые перед превращением в эритроцит проходят разные стадии развития и несколько раз делятся. Таким образом, из эритробласта образуется до 64 красных кровяных клеток.
Эритроциты лишены ядра и по форме напоминают вогнутый с двух сторон диск, диаметр которого в среднем составляет около 7-7,5 мкм, а толщина по краям – 2,5 мкм. Такая форма способствует увеличению пластичности, необходимой для прохождения по мелким сосудам, и площади поверхности для диффузии газов. Старые эритроциты утрачивают пластичность, из-за чего задерживаются в мелких сосудах селезенки и там же разрушаются.
Большая часть эритроцитов (до 80 %) имеет двояковогнутую сферическую форму. Остальные 20 % могут иметь другую: овальную, чашеобразную, сферическую простую, серповидную и пр. Нарушение формы связано с различными заболеваниями (анемией, дефицитом витамина B12, фолиевой кислоты, железа и др.).
Большую часть цитоплазмы эритроцита занимает гемоглобин, состоящий из белка и гемового железа, которое придает крови красный цвет. Небелковая часть представляет собой четыре молекулы гема с атомом Fe в каждой. Именно благодаря гемоглобину эритроцит способен переносить кислород и выводить углекислый газ. В легких атом железа связывается с молекулой кислорода, гемоглобин превращается в оксигемоглобин, придающий крови алый цвет. В тканях гемоглобин отдает кислород и присоединяет углекислый газ, превращаясь в карбогемоглобин, в результате кровь становится темной. В легких углекислый газ отделяется от гемоглобина и выводится легкими наружу, а поступивший кислород вновь связывается с железом.
Кроме гемоглобина, в цитоплазме эритроцита содержатся различные ферменты (фосфатаза, холинэстеразы, карбоангидраза и др.).
Оболочка эритроцита имеет достаточно простое строение, по сравнению с оболочками других клеток. Она представляет собой эластичную тонкую сетку, что обеспечивает быстрый газообмен.
На поверхности красных кровяных клеток находятся антигены разных видов, которые определяют резус-фактор и группу крови. Резус-фактор может быть положительным или отрицательным в зависимости от присутствия или отсутствия антигена Rh. Группа крови зависит от того, какие антигены находятся на мембране: 0, A, B (первая группа – 00, вторая – 0A, третья – 0B, четвертая – AB).
В крови здорового человека в небольших количествах могут быть недозрелые эритроциты, которые называются ретикулоцитами. Их количество увеличивается при значительной кровопотере, когда требуется возмещение красных клеток и костный мозг не успевает их производить, поэтому выпускает недозрелые, которые тем не менее способны выполнять функции эритроцитов по транспортировке кислорода.
Что такое микроскоп
Это оптический прибор, с помощью которого получают изображения, увеличенные в несколько раз. Исследованию подвергают как видимые, так и невидимые объекты. Чаще всего это микроорганизмы, клетки живых тканей, элементы структуры веществ и многое другое. Микроскопы бывают простыми и сложными. Первое устройство состоит из одной плосковыпуклой линзы (например, обычная лупа), сложное – сочетает в себе комбинацию двух простых линз.
Интересно!
Современные микроскопы могут давать увеличение до 2000 крат, при котором качество изображения будет отличным.
Для исследования крови используют сложный микроскоп, так как он дает большое увеличение и обладает высокой разрешающей способностью. Действие основано на двухступенчатой схеме:
- Один объектив (линзу) подносят близко к объекту. Он увеличивает изображение с необходимым разрешением.
- Второй объектив (окуляр) располагают непосредственно близко к органу зрения наблюдателя.
Две системы линз располагаются на противоположных концах тубуса устройства. Штатив является основной частью тубуса.
Лейкоциты
Лейкоциты – это белые клетки крови, основная задача которых – защищать организм от внутренних и внешних врагов.
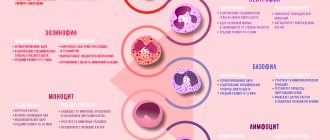
Их принято делить на гранулоциты и агранулоциты. Первая группа – это зернистые клетки: нейтрофилы, базофилы, эозинофилы. Вторая группа не имеет гранул в цитоплазме, к ней относятся лимфоциты и моноциты.
Нейтрофилы
Это самая многочисленная группа лейкоцитов – до 70 % от общего числа белых клеток. Свое название нейтрофилы получили в связи с тем, что их гранулы окрашиваются красителями с нейтральной реакцией. Зернистость у него мелкая, гранулы имеют фиолетово-коричневатый оттенок.
Основная задача нейтрофилов – это фагоцитоз, который заключается в захвате болезнетворных микробов и продуктов распада тканей и уничтожении их внутри клетки с помощью лизосомных ферментов, находящихся в гранулах. Эти гранулоциты борются в основном с бактериями и грибами и в меньшей степени с вирусами. Из нейтрофилов и их остатков состоит гной. Лизосомные ферменты во время распада нейтрофилов высвобождаются и размягчают близлежащие ткани, формируя таким образом гнойный очаг.
Нейтрофил – это ядерная клетка округлой формы, достигающая в диаметре 10 мкм. Ядро может иметь вид палочки или состоять из нескольких сегментов (от трех до пяти), соединенных тяжами. Увеличение количества сегментов (до 8-12 и более) говорит о патологии. Таким образом, нейтрофилы могут быть палочкоядерными или сегментоядерными. Первые – это молодые клетки, вторые – зрелые. Клетки с сегментированным ядром составляют до 65 % от всех лейкоцитов, палочкоядерных в крови здорового человека – не более 5 %.
В цитоплазме находится порядка 250 разновидностей гранул, содержащих вещества, благодаря которым нейтрофил выполняет свои функции. Это молекулы белка, влияющие на обменные процессы (ферменты), регуляторные молекулы, контролирующие работу нейтрофилов, вещества, разрушающие бактерии и другие вредные агенты.
Образуются эти гранулоциты в костном мозге из нейтрофильных миелобластов. Зрелая клетка находится в мозге 5 дней, затем поступает в кровь и живет здесь до 10 часов. Из сосудистого русла нейтрофилы попадают в ткани, где находятся двое-трое суток, далее они попадают в печень и селезенку, где разрушаются.
Базофилы
Этих клеток в крови очень мало – не более 1 % от всего количества лейкоцитов. Они имеют округлую форму и сегментированное или палочкообразное ядро. Их диаметр достигает 7-11 мкм. Внутри цитоплазмы темно-фиолетовые гранулы разной величины. Название получили в связи с тем, что их гранулы окрашиваются красителями со щелочной, или основной (basic), реакцией. Гранулы базофила содержат ферменты и другие вещества, принимающие участие в развитии воспаления.
Их основная функция – выделение гистамина и гепарина и участие в формировании воспалительных и аллергических реакций, в том числе немедленного типа (анафилактический шок). Кроме этого, они способны уменьшить свертываемость крови.
Образуются в костном мозге из базофильных миелобластов. После созревания они попадают в кровь, где находятся около двух суток, затем уходят в ткани. Что происходит дальше до сих пор неизвестно.
Эозинофилы
Эти гранулоциты составляют примерно 2-5 % от общего числа белых клеток. Их гранулы окрашиваются кислым красителем – эозином.
У них округлая форма и слабо окрашенное ядро, состоящее из сегментов одинаковой величины (обычно двух, реже – трех). В диаметре эозинофилы достигают 10-11 мкм. Их цитоплазма окрашивается в бледно-голубой цвет и почти незаметна среди большого количества крупных круглых гранул желто-красного цвета.
Образуются эти клетки в костном мозге, их предшественники – эозинофильные миелобласты. В их гранулах содержатся ферменты, белки и фосфолипиды. Созревший эозинофил живет в костном мозге несколько дней, после попадания в кровь находится в ней до 8 часов, затем перемещается в ткани, имеющие контакт с внешней средой (слизистые оболочки).
Функция у эозинофила, как и у всех лейкоцитов, защитная. Эта клетка способна к фагоцитозу, хотя он и не является их главной обязанностью. Они захватывают болезнетворных микробов преимущественно на слизистых оболочках. В гранулах и ядре эозинофилов содержатся токсичные вещества, повреждающие мембрану паразитов. Их основная задача – защита от паразитарных инфекций. Кроме этого, эозинофилы принимает участие в формировании аллергических реакций.
Лимфоциты
Это круглые клетки с большим ядром, занимающим большую часть цитоплазмы. Их диаметр составляет 7 до 10 мкм. Ядро бывает круглым, овальным или бобовидным, имеет грубую структуру. Состоит их комков оксихроматина и базироматина, напоминающих глыбы. Ядро может быть темно-фиолетовым или светло-фиолетовым, иногда в нем присутствуют светлые вкрапления в виде ядрышек. Цитоплазма окрашена в светло-синий цвет, вокруг ядра она более светлая. В некоторых лимфоцитах цитоплазма имеет азурофильную зернистость, которая при окрашивании становится красной.
В крови циркулируют два вида зрелых лимфоцитов:
- Узкоплазменные. У них грубое темно-фиолетовое ядро и цитоплазма в виде узкого ободка синего цвета.
- Широкоплазменные. В этом случае ядро имеет более бледную окраску и бобовидную форму. Ободок цитоплазмы достаточно широкий, серо-синего цвета, с редкими аузурофильными гранулами.
Из атипичных лимфоцитов в крови можно обнаружить:
- Мелкие клетки с едва просматривающейся цитоплазмой и пикнотическим ядром.
- Клетки с вакуолями в цитоплазме или ядре.
- Клетки с дольчатыми, почкообразными, имеющими зазубрины ядрами.
- Голые ядра.
Образуются лимфоциты в костном мозге из лимфобластов и в процессе созревания проходят несколько этапов деления. Полное его созревание происходит в тимусе, лимфатических узлах и селезенке. Лимфоциты – это иммунные клетки, обеспечивающие иммунные реакции. Различают T-лимфоциты (80 % от общего числа) и B-лимфоциты (20 %). Первые прошли созревание в тимусе, вторые – в селезенке и лимфатических узлах. B-лимфоциты крупнее по размерам, чем T-лимфоциты. Продолжительность жизни этих лейкоцитов до 90 дней. Кровь для них – транспортная среда, посредством которой они попадают в ткани, где требуется их помощь.
Действия T-лимфоцитов и B-лимфоцитов различные, хотя и те, и другие принимают участие в формировании иммунных реакций.
Первые занимаются уничтожением вредных агентов, как правило, вирусов, путем фагоцитоза. Иммунные реакции, в которых они участвуют, являются неспецифической резистентностью, поскольку действия T-лимфоцитов одинаковы для всех вредных агентов.
По выполняемым действиям T-лимфоциты делятся на три вида:
- T-хелперы. Их главная задача – помогать B-лимфоцитам, но в некоторых случаях они могут выполнять роль киллеров.
- T-киллеры. Уничтожают вредных агентов: чужеродные, раковые и мутированные клетки, возбудителей инфекций.
- T-супрессоры. Угнетают или блокируют слишком активные реакции B-лимфоцитов.
B-лимфоциты действуют иначе: против болезнетворных микроорганизмов они вырабатывают антитела – иммуноглобулины. Происходит это следующим образом: в ответ на действия вредных агентов они вступают во взаимодействие с моноцитами и T-лимфоцитами и превращаются в плазматические клетки, продуцирующие антитела, которые распознают соответствующие антигены и связывают их. Для каждого вида микробов эти белки специфические и способны уничтожить только определенный вид, поэтому резистентность, которую формируют эти лимфоциты, специфическая, и направлена она преимущественно против бактерий.
Эти клетки обеспечивают устойчивость организма к тем или иным вредным микроорганизмам, что принято называть иммунитетом. То есть, встретившись с вредоносным агентом, B-лимфоциты создают клетки памяти, которые эту устойчивость и формируют. Того же самого – формирования клеток памяти – добиваются прививками против инфекционных болезней. В этом случае вводится слабый микроб, чтобы человек легко перенес заболевание, и в результате образуются клетки памяти. Они могут остаться на всю жизнь или на какой-то определенный период, по истечении которого требуется прививку повторить.
Моноциты
Моноциты – самые крупные из лейкоцитов. Их количество составляет от 2 до 9 % от всех белых кровяных клеток. Их диаметр доходит до 20 мкм. Ядро моноцита крупное, занимает почти всю цитоплазму, может быть круглым, бобовидным, иметь форму гриба, бабочки. При окрашивании становится красно-фиолетовым. Цитоплазма дымчатая, синевато-дымчатая, реже синяя. Обычно она имеет азурофильную мелкую зернистость. В ней могут находиться вакуоли (пустоты), пигментные зерна, фагоцитированные клетки.
Моноциты производятся в костном мозге из монобластов. После созревания сразу оказываются в крови и находятся там до 4 суток. Часть этих лейкоцитов погибает, часть перемещается в ткани, где дозревают и превращаются в макрофагов. Это самые крупные клетки с большим круглым или овальным ядром, голубой цитоплазмой и большим числом вакуолей, из-за чего кажутся пенистыми. Продолжительность жизни макрофагов – несколько месяцев. Они могут постоянно находиться в одном месте (резидентные клетки) или перемещаться (блуждающие).
Моноциты образуют регуляторные молекулы и ферменты. Они способны формировать воспалительную реакцию, но также могут и тормозить ее. Кроме этого, они участвуют в процессе заживления ран, помогая ускорить его, способствуют восстановлению нервных волокон и костной ткани. Главная их функция – фагоцитоз. Моноциты уничтожают вредные бактерии и сдерживают размножение вирусов. Они способны выполнять команды, но не могут различать специфические антигены.
Клинический анализ крови: от светового микроскопа к гематологическим анализаторам
Общий клинический анализ крови – это самый распространенный диагностический тест, который назначает пациенту врач. За последние десятилетия технология этого рутинного, но очень информативного исследования проделала колоссальный рывок – она стала автоматической. В помощь врачу лабораторной диагностики, орудием труда которого был обычный световой микроскоп, пришли высокотехнологичные автоматические гематологические анализаторы.
В этом посте мы расскажем, что именно происходит внутри «умной машины», видящей нашу кровь насквозь, и почему ей следует верить. Мы будем рассматривать физику процессов на примере гематологического анализатора UniCel DxH800
мирового бренда Beckman Coulter. Именно на этом оборудовании выполняются исследования, заказанные в сервисе лабораторной диагностики LAB4U.RU. Но для того, чтобы понять технологию автоматического анализа крови, мы разберемся с тем, что видели врачи-лаборанты под микроскопом и как они интерпретировали эту информацию.
Параметры анализа крови
Итак, в крови содержится три вида клеток:
- лейкоциты, обеспечивающие иммунную защиту;
- тромбоциты, отвечающие за свертываемость крови;
- эритроциты, осуществляющие транспорт кислорода и углекислого газа.
Эти клетки находятся в крови в совершенно определенных количествах. Их обуславливают возраст человека и состояние его здоровья. В зависимости от условий, в которых находится организм, костный мозг производит столько клеток, сколько их требуется организму. Поэтому, зная количество определенного вида клеток крови и их форму, размер и другие качественные характеристики, можно уверенно судить о состоянии и текущих потребностях организма. Именно эти ключевые параметры – количество клеток каждого вида, их внешний вид и качественные характеристики
– составляют общий клинический анализ крови.
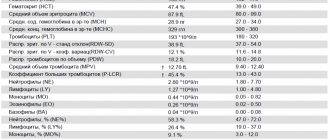
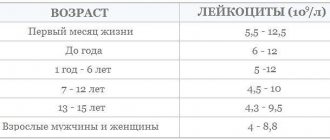
При проведении общего анализа крови производят подсчет количества эритроцитов, тромбоцитов и лейкоцитов. С лейкоцитами сложнее: их несколько видов, и каждый вид выполняет свою функцию. Выделяют 5 разных видов лейкоцитов:
- нейтрофилы, нейтрализующие в основном бактерии;
- эозинофилы, нейтрализующие иммунные комплексы антиген-антитело;
- базофилы, участвующие в аллергических реакциях;
- моноциты – главные макрофаги и утилизаторы;
- лимфоциты, обеспечивающие общий и местный иммунитет.
В свою очередь, нейтрофилы по степени зрелости разделяют на:
- палочкоядерные,
- сегментоядерные,
- миелоциты,
- метамиелоциты.
Процент каждого вида лейкоцитов в их общем объеме называют лейкоцитарной формулой, которая имеет важное диагностическое значение. Например, чем более выражен бактериальный воспалительный процесс, тем больше нейтрофилов в лейкоцитарной формуле. Наличие нейтрофилов разной степени зрелости говорит о тяжести бактериальной инфекции. Чем острее процесс, тем больше в крови палочкоядерных нейтрофилов. Появление в крови метамиелоцитов и миелоцитов говорит о крайне тяжелой бактериальной инфекции. Для вирусных заболеваний характерно увеличение лимфоцитов, при аллергических реакциях – увеличение эозинофиллов.
Помимо количественных показателей, крайне важна морфология клеток. Изменение их обычной формы и размеров также свидетельствует о наличии определенных патологических процессов в организме.
Важный и наиболее известный показатель – количество в крови гемоглобина – сложного белка, обеспечивающего поступление кислорода к тканям и выведение углекислого газа. Концентрация гемоглобина в крови – главный показатель при диагностике анемий.
Еще один из важных параметров – это скорость оседания эритроцитов (СОЭ). При воспалительных процессах у эритроцитов появляется свойство слипаться друг с другом, образуя небольшие сгустки. Обладая большей массой, слипшиеся эритроциты под действием силы тяжести оседают быстрее, чем одиночные клетки. Изменение скорости их оседания в мм/ч является простым индикатором воспалительных процессов в организме.
Как было: скарификатор, пробирки и микроскоп
Забор крови
Вспомним, как раньше сдавали кровь: болезненный прокол подушечки скарификатором, бесконечные стеклянные трубочки, в которые собирали драгоценные капли выжатой крови. Как лаборант одним стёклышком проводил по другому, где находилась капля крови, царапая на стекле номер простым карандашом. И бесконечные пробирки с разными жидкостями. Сейчас это уже кажется какой-то алхимией.
Кровь брали именно из безымянного пальца, на что были вполне серьезные причины: анатомия этого пальца такова, что его травмирование дает минимальную угрозу сепсиса в случае инфицирования ранки. Забор крови из вены считался куда более опасным. Поэтому анализ венозной крови не был рутинным, а назначался по необходимости, и в основном в стационарах.
Стоит отметить, что уже на этапе забора начинались значительные погрешности. Например, разная толщина кожи дает разную глубину укола, вместе с кровью в пробирку попадала тканевая жидкость – отсюда изменение концентрации крови, кроме того, при давлении на палец клетки крови могли разрушаться.
Помните ряд пробирок, куда помещали собранную из пальца кровь? Для подсчета разных клеток действительно нужны были разные пробирки. Для эритроцитов – с физраствором, для лейкоцитов – с раствором уксусной кислоты, где эритроциты растворялись, для определения гемоглобина – с раствором соляной кислоты. Отдельный капилляр был для определения СОЭ. И на последнем этапе делался мазок на стекле для последующего подсчета лейкоцитарной формулы.
Анализ крови под микроскопом
Для подсчета клеток под микроскопом в лабораторной практике использовался специальный оптический прибор, предложенный еще в ХIX веке русским врачом, именем которого этот прибор и был назван – камера Горяева. Она позволяла определить количество клеток в заданном микрообъеме жидкости и представляла собой толстое предметное стекло с прямоугольным углублением (камерой). На нее была нанесена микроскопическая сетка. Сверху камера Горяева накрывалась тонким покровным стеклом.
Эта сетка состояла из 225 больших квадратов, 25 из которых были разделены на 16 малых квадратов. Эритроциты считались в маленьких исчерченных квадратах, расположенных по диагонали камеры Горяева. Причем существовало определенное правило подсчета клеток, которые лежат на границе квадрата. Расчет числа эритроцитов в литре крови осуществлялся по формуле, исходя из разведения крови и количества квадратов в сетке. После математических сокращений достаточно было посчитанное количество клеток в камере умножить на 10 в 12-й степени и внести в бланк анализа.
Лейкоциты считали здесь же, но использовали уже большие квадраты сетки, поскольку лейкоциты в тысячу раз больше, чем эритроциты. После подсчета лейкоцитов их количество умножали на 10 в 9-й степени и вносили в бланк. У опытного лаборанта подсчет клеток занимал в среднем 3-5 мин.
Методы подсчета тромбоцитов в камере Горяева были очень трудоемки из-за малой величины этого вида клеток. Оценивать их количество приходилось только на основе окрашенного мазка крови, и сам процесс был тоже весьма трудоемким. Поэтому, как правило, количество тромбоцитов рассчитывали только по специальному запросу врача.
Лейкоцитарную формулу
, то есть процентный состав лейкоцитов каждого вида в общем их количестве мог определять только врач – по результатам изучения мазков крови на стеклах.
Визуально определяя находящиеся в поле зрения различные виды лейкоцитов по форме их ядра, врач считал клетки каждого вида и общее их количество. Насчитав 100 в совокупности, он получал требуемое процентное соотношение каждого вида клеток. Для упрощения подсчета использовались специальные счетчики с отдельными клавишами для каждого вида клеток.
Примечательно, что такой важный параметр, как гемоглобин, определялся лаборантом визуально (!) по цвету гемолизированной крови в пробирке с соляной кислотой. Метод был основан на превращении гемоглобина в солянокислый гематин коричневого цвета, интенсивность окраски которого пропорциональна содержанию гемоглобина. Полученный раствор солянокислого гематина разводили водой до цвета стандарта, соответствующего известной концентрации гемоглобина. В общем, прошлый век
Как стало: вакуумные контейнеры и гематологические анализаторы
Начнем с того, что сейчас полностью поменялась технология забора крови. На смену скарификаторам и стеклянным капиллярам с пробирками пришли вакуумные контейнеры. Использующиеся теперь системы забора крови малотравматичны, процесс полностью унифицирован, что значительно сократило процент погрешностей на этом этапе. Вакуумные пробирки, содержащие консерванты и антикоагулянты, позволяют сохранять и транспортировать кровь от точки забора до лаборатории. Именно благодаря появлению новой технологии стало возможным сдавать анализы максимально удобно – в любое время, в любом месте.
На первый взгляд, автоматизировать такой сложный процесс, как идентификация клеток крови и их подсчет, кажется невозможно. Но, как обычно, все гениальное просто. В основе автоматического анализа крови лежат фундаментальные физические законы. Технология автоматического подсчета клеток была запатентована в далеком 1953 году американцами Джозефом и Уолессом Культерами. Именно их имя стоит в название мирового бренда гематологического оборудования Bеckman&Coulter.
Подсчет клеток
Апертурно-импедансный метод (метод Культера или кондуктометрический метод) основан на подсчете количества и оценке характера импульсов, возникающих при прохождении клетки через отверстие малого диаметра (апертуру), по обе стороны которого расположены два электрода. При прохождении клетки через канал, заполненный электролитом, возрастает сопротивление электрическому току. Каждое прохождение клетки сопровождается появлением электрического импульса. Чтобы выяснить, какова концентрация клеток, необходимо пропустить через канал определенный объем пробы и сосчитать количество появившихся импульсов. Единственное ограничение – концентрация пробы должна обеспечивать прохождение через апертуру только одной клетки в каждый момент времени.
За прошедшие более 60 лет технология автоматического гематологического анализа прошла большой путь. Вначале это были простые счетчики клеток, определяющие 8-10 параметров: количество эритроцитов (RBC), количество лейкоцитов (WBC), гемоглобин (Hb) и несколько расчетных. Такими были анализаторы первого класса
.
Второй класс
анализаторов определял уже до 20 различных параметров крови. Они существенно выше по уровню в дифференциации лейкоцитов и способны выделять популяции гранулоцитов (эозинофилы + нейтрофилы + базофилы), лимфоцитов и интегральной популяции средних клеток, куда относились моноциты, эозинофилы, базофилы и плазматические клетки. Такая дифференциация лейкоцитов успешно использовалась при обследовании практически здоровых людей.
Самыми технологичными и инновационными анализаторами на сегодняшний день являются машины третьего класса
, определяющие до сотни различных параметров, проводящие развернутое дифференцирование клеток, в том числе по степени зрелости, анализирующие их морфологию и сигнализирующие врачу-лаборанту об обнаружении патологии. Машины третьего класса, как правило, снабжены еще и автоматическими системами приготовления мазков (включая их окраску) и вывода изображения на экран монитора. К таким передовым гематологическим системам относятся оборудование BeckmanCoulter, в частности
система клеточного анализа UniCel DxH 800
.
Современные аппараты BeckmanCoulter используют метод многопараметрической проточной цитометрии на основе запатентованной технологии VCS (Volume-Conductivity-Scatter). VCS-технология подразумевает оценку объема клетки, ее электропроводимость и светорассеяние.
Первый параметр – объем клетки – измеряется с использованием принципа Культера на основе оценки сопротивления при прохождении клеткой апертуры при постоянном токе. Величину и плотность клеточного ядра, а также ее внутренний состав определяют с помощью измерения ее электропроводности в переменном токе высокой частоты. Рассеяние лазерного света под разными углами позволяет получить информацию о структуре клеточной поверхности, гранулярности цитоплазмы и морфологии ядра клетки.
Полученные по трем каналам данные комбинируются и анализируются. В результате клетки распределяются по кластерам, включая разделение по степени зрелости эритроцитов и лейкоцитов (нейтрофилов). На основе полученных измерений этих трех размерностей определяется множество гематологических параметров – до 30 в диагностических целях, более 20 в исследовательских целях и более ста специфичных расчетных параметров для узкоспециализированных цитологических исследований. Данные визуализируются в 2D- и 3D-форматах. Врач-лаборант, работающий с гематологическим анализатором BackmanCoulter, видит результаты анализа на мониторе примерно в таком виде:
А далее принимает решение – надо ли их верифицировать или нет.
Стоит ли говорить, что информативность и точность современного автоматического анализа во много раз выше мануального? Производительность машин подобного класса – порядка сотни образцов в час при анализе тысяч клеток в образце. Вспомним, что при микроскопии мазка врачом анализировалось только 100 клеток!
Однако несмотря на эти впечатляющие результаты, именно микроскопия до сих пор пока остается «золотым стандартом» диагностики. В частности, при выявлении аппаратом патологической морфологии клеток образец анализируется под микроскопом вручную. При обследовании больных с гематологическими заболеваниями микроскопия окрашенного мазка крови проводится только вручную опытным врачом-гематологом. Именно так, вручную, дополнительно к автоматическому подсчету клеток, выполняется оценка лейкоцитарной формулы во всех детских анализах крови по заказам, сделанным с помощью лабораторного онлайн-сервиса LAB4U.RU.
Вместо резюме
Технологии автоматизированного гематологического анализа продолжают активно развиваться. По существу они уже заменили микроскопию при выполнении рутинных профилактических анализов, оставив ее для особо значимых ситуаций. Мы имеем в виду детские анализы, анализы людей, имеющих подтвержденные заболевания, особенно гематологические. Однако в обозримом будущем и на этом участке лабораторной диагностики врачи получат аппараты, способные самостоятельно выполнять морфологический анализ клеток с использованием нейронных сетей. Снизив нагрузку на врачей, они в то же время повысят требования к их квалификации, поскольку в зоне принятия решений человеком останутся только нетипичные и патологические состояния клеток.
Количество информативных параметров анализа крови, увеличившиеся многократно, поднимает требования к профессиональной квалификации и врача-клинициста, которому необходимо анализировать сочетания значений массы параметров в диагностических целях. На помощь врачам этого фронта идут экспертные системы, которые, используя данные анализатора, предоставляют рекомендации по дальнейшему обследованию пациента и выдают возможный диагноз. Такие системы уже представлены на лабораторном рынке. Но это уже тема отдельной статьи.
Тромбоциты
Эти клетки крови представляют собой маленькие безъядерные пластинки и могут иметь круглую или овальную форму. Во время активации, когда они находятся у поврежденной стенки сосуда, у них образуются выросты, поэтому они выглядят как звезды. В тромбоцитах есть микротрубочки, митохондрии, рибосомы, специфические гранулы, содержащие вещества, необходимые для свертывания крови. Эти клетки снабжены трехслойной мембраной.
Производятся тромбоциты в костном мозге, но совершенно другим путем, чем остальные клетки. Кровяные пластинки образуются из самых крупных клеток мозга – мегакариоцитов, которые, в свою очередь, образовались из мегакариобластов. У мегакариоцитов очень большая цитоплазма. В ней после созревания клетки появляются мембраны, разделяющие ее на фрагменты, которые начинают отделяться, и таким образом появляются тромбоциты. Они выходят из костного мозга в кровь, находятся в ней 8-10 дней, затем погибают в селезенке, легких, печени.
Кровяные пластинки могут иметь разные размеры:
- самые мелкие – микроформы, их диаметр не превышает 1,5 мкм;
- нормоформы достигают 2-4 мкм;
- макроформы – 5 мкм;
- мегалоформы – 6-10 мкм.
Тромбоциты выполняют очень важную функцию – они участвуют в формировании кровяного сгустка, который закрывает повреждение в сосуде, тем самым не давая крови вытекать. Кроме этого, они поддерживают целостность стенки сосуда, способствуют быстрейшему ее восстановлению после повреждения. Когда начинается кровотечение, тромбоциты прилипают к краю повреждения, пока отверстие не будет полностью закрыто. Налипшие пластинки начинают разрушаться и выделять ферменты, которые воздействуют на плазму крови. В результате образуются нерастворимые нити фибрина, плотно закрывающие место повреждения.
Функции
Общие функции лейкоцитов следующие:
- Защитная – заключается в формировании иммунитета специфического и неспецифического. Основной механизм – фагоцитоз (захват клеткой патогенного микроорганизма и лишение его жизни).
- Транспортная – заключается в способности белых клеток адсорбировать аминокислоты, ферменты и другие вещества, находящиеся в плазме, и переносить их в нужные места.
- Гемостатическая – участвуют в свертывании крови.
- Санитарная – способность с помощью содержащихся в лейкоцитах ферментов рассасывать ткани, погибшие при травмах.
- Синтетическая – способность некоторых белков синтезировать биоактивные вещества (гепарин, гистамин и другие).
Каждому виду лейкоцитов отводятся свои функции, в том числе специфические.
Нейтрофилы
Главная роль – защита организма от инфекционных агентов. Эти клетки захватывают бактерии в свою цитоплазму и переваривают. Кроме этого, они могут вырабатывать противомикробные вещества. При проникновении инфекции в организм они устремляются к месту внедрения, накапливаются там в большом количестве, поглощают микроорганизмы и погибают сами, превращаясь в гной.
Эозинофилы
При заражении глистами эти клетки проникают в кишечник, разрушаются и выделяют токсические вещества, убивающие гельминтов. При аллергиях эозинофилы удаляют избыточный гистамин.
Базофилы
Эти лейкоциты принимают участие в формировании всех аллергических реакций. Их называют скорой помощью при укусах ядовитых насекомых и змей.
Лимфоциты
Они постоянно патрулируют организм с целью обнаружения чужеродных микроорганизмов и вышедших из-под контроля клеток собственного организма, которые могут мутировать, затем быстро делиться и образовывать опухоли. Среди них есть информаторы – макрофаги, которые постоянно перемещаются по организму, собирают подозрительные объекты и доставляют их лимфоцитам. Лимфоциты делятся на три вида:
- Т-лимфоциты отвечают за клеточный иммунитет, вступают в контакт с вредными агентами и уничтожают их;
- В-лимфоциты определяют чужеродные микроорганизмы и вырабатывают против них антитела;
- NK-клетки. Это настоящие киллеры, которые поддерживают в норме клеточный состав. Их функция – распознавать дефектные и раковые клетки и уничтожать их.