Анемия
или
«малокровие»
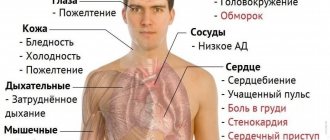
– снижение концентрации гемоглобина в крови ниже установленных норм, чаще всего, при одновременном уменьшении общего объёма эритроцитов (разносящих кислород красных кровяных телец). Анемия, как вторичный симптом, может сопровождать различные заболевания, вызывая развитие кислородного голодания тканей. У пациента отмечаются появление хронической усталости и слабости, постоянная сонливость и упадок сил, головокружения и одышка.
Анемия у мужчин и женщин
Малокровие – одно из самых распространённых на сегодняшний день заболеваний среди взрослого населения Земли. К группам риска развития анемии можно отнести:
- любителей вегетарианской кухни.
- пациентов, страдающих от больших кровопотерь из-за физиологических особенностей организма или ряда хронических болезней.
- беременных женщин.
- профессиональных спортсменов.
Анемия у мужчин диагностируется при наличии злокачественных новообразований или скрытых кровотечений желудочно-кишечного тракта, язвенной болезни, геморрое и других патологиях. Снижение уровня гемоглобина в крови у женщины может быть связано с обильными менструациями, беременностью и кормлением, периодом гормональной перестройки во время климакса. Разная степень выраженности анемии проявляется и у детей из-за отсутствия полноценного питания, нарушения всасываемости железа в ЖКТ, при гастритах или паразитарных болезнях, ограниченном пребывании на свежем воздухе и гиподинамии.
Подробное описание исследования
Анемии — это состояния, которые возникают, когда количество эритроцитов — красных клеток крови — и концентрация гемоглобина в крови человека значительно снижаются.
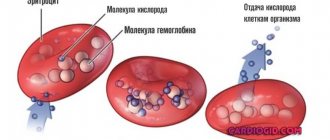
Гемоглобин — сложный железосодержащий белок, который содержится в эритроцитах и необходим для транспортировки кислорода от легких к тканям.
Основные причины развития анемии включают:
- Нарушение или снижение выработки эритроцитов, что может быть связано с дефицитом железа или витаминов группы B, наличием некоторых онкологических заболеваний, угнетением кроветворной функции костного мозга;
- Значительную потерю эритроцитов после массивного кровотечения (постгеморрагическая анемия);
- Усиленный распад (гемолиз) эритроцитов (гемолитическая анемия).
Анемия может протекать остро или хронически. Хроническая анемия, как правило, сопутствует другим заболеваниям (сахарный диабет, онкологические заболевания, хроническая почечная недостаточность) и в большинстве случаев протекает бессимптомно или с минимальными клиническими проявлениями.
Основные клинические симптомы анемии:
- Повышенная утомляемость;
- Одышка;
- Головокружение;
- Тахикардия — учащенное сердцебиение;
- Бледность кожи.
Анемия — достаточно распространенное состояние, диагностируемое как у мужчин, так и у женщин. Однако некоторые факторы увеличивают риск развития патологии:
- Диета с низким содержанием продуктов-источников железа (вегетарианство);
- Острые и хронические заболевания почек;
- Некоторые аутоиммунные заболевания (сахарный диабет);
- Онкологические заболевания;
- Воспалительные заболевания кишечника;
- Генетическая предрасположенность;
- Хронические инфекционные заболевания (туберкулез);
- Состояния после травм и хирургических вмешательств;
- Хронические кровотечения.
Для диагностики анемии используют определение ряда лабораторных показателей. Данное комплексное лабораторное исследование включает все необходимые анализы для диагностики анемии и определения причин ее развития.
Общий анализ крови расширенный с лейкоцитарной формулой и ретикулоцитами.
Анализ позволяет определить концентрацию гемоглобина, оценить количество форменных элементов крови, а также ряд других важных показателей (цветовой показатель, нормобласты).
Данное исследование оценивает три типа клеток крови:
- Красные клетки крови (эритроциты и ретикулоциты) Эритроциты — самая многочисленная группа из всех форменных элементов крови. Они содержат железосодержащий белок – гемоглобин и вместе с ним транспортируют кислород по всему телу. Снижение концентрации гемоглобина — основной показатель наличия анемии. Ретикулоциты – незрелые эритроциты. Количество ретикулоцитов отражает их продукцию костным мозгом. Исследование данного параметра позволяет оценить кроветворную функцию костного мозга.
- Белые клетки крови (лейкоциты) Лейкоциты — это клетки, которые постоянно присутствуют в крови, лимфатической системе и тканях, и являются важной частью естественной защитной (иммунной) системы организма. Они обеспечивают защиту от инфекций, а также участвуют в формировании процессов воспаления и аллергии. Количество лейкоцитов в крови относительно стабильно. Изменение числа лейкоцитов происходит в ответ на изменение состояния организма (инфекционное заболевание, воспаление и пр.).
- Тромбоциты Тромбоциты — форменные элементы крови, которые циркулируют в крови и необходимы для ее нормального свертывания. Когда повреждается сосудистая стенка, тромбоциты помогают остановить кровотечение, прилипая к месту повреждения и образуя временную пробку. Заболевания или состояния, которые связаны с низким уровнем тромбоцитов (тромбоцитопении) или снижением их функции, увеличивают риск развития анемии.
Также при анемии в крови могут обнаруживаться нормобласты — предшественники ретикулоцитов. В норме данные клетки можно обнаружить только в костном мозге, появление их в кровотоке – признак патологии.
- СОЭ по Вестергрену (венозная кровь) Скорость оседания эритроцитов (СОЭ) — показатель, который зависит от соотношения белковых фракций крови и количества эритроцитов. Изменение СОЭ может указывать на наличие воспалительного, аутоиммунного или онкологического заболевания, которое может выступать причиной развития анемии. Увеличение СОЭ в норме отмечают при любых острых или хронических воспалительных процессах.
- Трансферрин, ферритин и ОЖСС Данные показатели отражают обмен железа в организме. Этот микроэлемент в основном включается в гемоглобин эритроцитов и необходим для нормальной их продукции костным мозгом. Человек получает железо в составе пищевых продуктов (печень, красное мясо, шпинат, бобовые). Когда железо всасывается в кишечнике, оно транспортируется трансферрином. Определение уровня трансферрина отражает общие «запасы» железа в организме. ОЖСС (общая железосвязывающая способность сыворотки) — показатель, который отражает количество железа, которое способно связаться странсферрином. У здоровых людей часть железа, поступающего в организм, находится в составе гемоглобина. Другая часть сохраняется в тканях в соединении с ферритином или гемосидерином. Ферритин — это белковый комплекс, который выступает в роли основного «хранилища» железа в организме. Небольшая часть ферритина присутствует в крови, измеряя этот показатель, также можно оценить запасы железа. Данные исследования позволяют косвенно оценить количество железа в организме, чтобы диагностировать его дефицит и определить причину анемии.
- Фолаты и витамин В12 Витамин B12 и фолиевая кислота (витамин В9) — это представители витаминов группы B, которые необходимы организму для выработки эритроцитов, лейкоцитов, синтеза нуклеиновых кислот. Витамин B12 также обеспечивает функциональную активность клеток центральной нервной системы. Фолаты — соли фолиевой кислоты, натуральная форма витамина В9
Дефицит витамина B12 и /или фолиевой кислоты отражает хроническую нехватку одного или обоих этих витаминов. Длительно сохраняющийся дефицит витамина B12 или фолиевой кислоты может привести к макроцитарной анемии. В этом случае продукция эритроцитов костным мозгом снижается, при этом они увеличиваются в размерах, а их способность транспортировать кислород значительно снижается, что вызывает гипоксию (дефицит кислорода в тканях).
К характерным клиническим признакам В12-дефицитной анемии относят:
- Постоянно нарастающую слабость, апатию;
- Учащенное сердцебиение, боли в сердце;
- Слабость в ногах, «онемение» конечностей;
- Отечность и бледный цвет лица.
Наиболее распространенная причина дефицита витамина В12 — нарушение его всасывания в кишечнике. Это может быть связано с хроническими воспалительными заболеваниями слизистой оболочки кишечника (атрофический гастрит), хирургическим удалением части органа или с некоторыми наследственными патологиями всасывания.
Большинство анемий — осложнения других заболеваний, поэтому для того, чтобы подобрать правильную тактику лечения, необходимо выяснить причину спровоцировавшую анемию. Исследования, входящие в данный комплекс, позволяют оценить качественный и количественный состав клеток и биохимических показателей системы крови, а также выявить нарушения в ее работе. По результатам анализов можно провести первичную диагностику анемии, а также дифференциальную диагностику типов заболевания.
Подробное описание исследований, референсные значения представлены на страницах с описаниями отдельных исследований.
Принципы классификации анемии
Существует несколько видов классификаций анемии, основанных на ряде признаков – причине возникновения заболевания, механизме его развития, стадиях, симптоматике и других параметрах. Выделяют следующие группы:
Записаться на обследование при анемии
Записаться на прием
Классификация анемии по степени тяжести
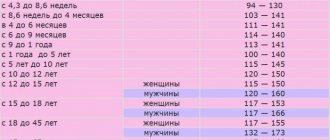
Степень тяжести анемии, определяемую показателями крови в зависимости от возраста и пола пациента, условно делят на лёгкую, среднюю и тяжёлую. Лёгкая форма характеризуется снижением концентрации гемоглобина до 90 г/л (у больного могут наблюдаться общая слабость и повышенная утомляемость). Средняя степень определяется диапазоном от 70 до 90 г/л (больные жалуются на отдышку, тахикардию, головную боль, нарушение сна, шум в ушах, снижение аппетита), а тяжёлая – ниже границы в 70 г/л (главная опасность такого состояния – развитие сердечной недостаточности).
Анемия острая постгеморрагическая
Признаки
Признаки и степень острой постгеморрагической анемии зависят от объема потерянной крови. Прежде всего появляются проявляются признаки коллапса: бледность кожи и слизистых, сердцебиение, головокружение, обморочное состояние, одышка, тошнота, падение артериального и венозного давления, заостренные черты лица, холодный пот, холодные и бледные кисти и стопы, синева под ногтями. Пульс слабый, частый (при больших кровопотерях нитевидный). Может появиться рвота (при желудочных кровотечениях — с алой кровью или цвета кофейной гущи). Состояние больных ухудшается в вертикальном положении. При переходе в горизонтальное усиливается головокружение, темнеет в глазах, возможна потеря сознания. Важный признак внутреннего кровотечения – возникновение во рту внезапной сухости. Но по выраженности этих симптомов нельзя судить о степени кровопотери, так как нередко они являются признаками травмы, вызвавшей кровопотерю.
Кроме признаков коллапса могут появиться и те, что связаны с основным заболеванием, явившимся результатом анемии. Например, острая боль в животе наблюдается при кишечной инвагинации (внедрение одной части кишечника в просвет другой). А если боль сопровождается геморрагическими (в виде красных точек или пятен различной величины и формы) высыпаниями на коже нижних конечностей и болью в суставах, то это результат геморрагического васкулита (болезни Шенлейна-Геноха). Эпигастральная боль возникает при обострениях или перфорации язв желудка или двенадцатиперстной кишки. Боль в нижней части живота с признаками острой кровопотери может сигнализировать о внематочной беременности, разрывах кист яичников, почечной колике. Боль в пояснице — о кровоизлияниях в околопочечную клетчатку. Загрудинная и межлопаточная боль — о расслаивающей аневризме аорты и инфаркте миокарда; острая кратковременная боль в грудной клетке с выраженной одышкой – о гемотораксе или пневмотораксе.
Описание
Острая потеря крови может возникнуть из-за травмы, хирургического вмешательства, внутреннего кровотечения (желудка, двенадцатиперстной кишки), при внематочной беременности и других гинекологических патологиях, заболеваниях легких, из расширенных вен пищевода и т.д.
Она может быть спровоцирована деструктивными опухолями, а также такими поражениями сосудов (наследственными или приобретенными), как ангиомы, артериовенозные аневризмы и другие дисплазии сосудов, бактериальные и иммунные васкулиты.
Причиной могут стать геморрагии (истечение крови из сосудов) женских половых органов и кровотечения разной локализации, связанные с геморрагическими диатезами – например, тромбоцитопения, гемофилия и т.д.), а также длительный прием антикоагулянтов.
Первая помощь
Необходимо как можно быстрее вызвать «Скорую помощь», а до ее приезда предпринять меры для остановки кровотечения: наложение жгута или давящих повязок, прижатие кровоточащих сосудов, тампонада носа и т.д. Это — механические способы. Есть и химические — препараты, локально останавливающие кровотечения: гемостатическая губка или фибринная пленка (с тромбином или без), биоклей, 5% аминокапроновая кислота (ею орошают место кровотечения), 0,025% раствор адроксона (до 5мл).
Диагностика
При постановке диагноза учитывают информацию о произошедшей острой потере большого количества крови при внешнем кровотечении. Если кровотечение значительное, диагноз основывается на клинических признаках в сочетании с лабораторными пробами (Грегерсена, Вебера), повышении уровня остаточного азота при кровотечении из верхних отделов желудочно-кишечного тракта.
В первые часы острой постгеморрагической анемии о тяжести кровопотери можно судить уменьшению объема циркулирующей крови, что можно определить (достаточно приблизительно) по шоковому индексу, который показывает отношение частоты пульса к уровню систолического артериального давления. При значительных кровопотерях этот индекс превышает единицу, а при больших — 1,5.
Лечение
При острой постгеморрагической анемии пациента направляют в стационар, причем только в положении лежа в утепленном транспорте, желательно в специализированной машине, имеющей возможность проведение инфузионной терапии во время перевозки.
В стационаре окончательно останавливают кровотечение. При необходимости хирургического вмешательства вначале проводят интенсивную инфузионно-трансфузионную терапию. После остановки кровотечений и стабилизации состояния больного начинают терапию железодефицитной анемии препаратами железа. При глубокой анемии – внутривенно, при более легкой — внутрь. Иногда комбинируют внутривенные или внутримышечные введения препаратов железа в первые 3-4 дня с последующим назначением их внутрь. К переливанию свежезаготовленной консервированной крови или эритроцитной массы прибегают лишь при тяжелой анемии и только до повышения содержания гемоглобина в крови выше 60-70 г/л. При постгеморрагической анемии противопоказаны витамин В12, фолиевая кислота и другие стимуляторы кроветворения, которые применяются при других видах малокровия.
Профилактика
Лечение основного заболевания и предотвращение кровотечения. Если это сделать не удалось, важно своевременное обнаружение источника кровопотери.
© Доктор Питер
Классификация анемии по цветовому показателю
Цветовой показатель определяет уровень насыщенности эритроцитов гемоглобином. Его рассчитывают в процессе лабораторного анализа крови по специальной формуле. В зависимости от полученных результатов различают:
Введение
Анемия – это клинико-гематологический синдром, который характеризуется снижением числа эритроцитов, гемоглобина и/или гематокрита относительно нормального референтного диапазона. В соответствии с рекомендациями Всемирной организации здравоохранения для мужчины нормальным считается уровень гемоглобина 130–160 г/л, для женщин – 12–150 г/л [1–3].
Анемия развивается при самых разных заболеваниях и состояниях, как физиологических (периоды быстрого роста, беременность, лактация и др.), так и патологических. При патологии органов пищеварения анемия не редкость. Оперировать сведениями о ее истинной распространенности в реальной практике невозможно, поскольку официальная статистика учитывает лишь основное заболевание, а анемия, как правило, выступает в качестве осложнения или сопутствующей патологии [1, 3].
В практической деятельности врачу любой специальности необходимо не только оценивать уровень эритроцитов и гемоглобина, но и анализировать эритроцитарные индексы, которые помогут выстроить первичную диагностическую концепцию.
MCН – среднее содержание гемоглобина в эритроците, в норме составляет 27–31 пг. Этот показатель соответствует ранее определяемому цветовому показателю. Повышенный MCH свидетельствует о гиперхромной, сниженный – о гипохромной анемии.
MCV – средний объем эритроцита, в норме составляет 8–100 фл. По его значениям анемии подразделяют на макро-, микро- и нормоцитарные.
RDW – ширина распределения эритроцитов, показатель, который говорит о том, насколько сильно эритроциты различаются по размерам. Если в крови присутствуют и крупные, и мелкие эритроциты, ширина распределения будет выше нормы и такое состояние называется анизоцитозом – это признак анемий.
Для практикующего врача большое значение имеет классификация анемии по объему эритроцита, в соответствие с которой выделяют макроцитарную (в большинстве случаев это В12-фолиеводефицитная анемия), микроцитарную (чаще всего железодефицитная) и нормоцитарную. Таким образом, по показателю MCV возможно предположить наиболее вероятную причину ане-мии, выстроить дифференциально-диагностический поиск и назначить соответствующую терапию [1–4].
При заболеваниях органов пищеварения причины возникновения и вид анемии многообразны [4, 5]. Постгеморрагическая анемия возникает на фоне кровотечений различной интенсивности из варикозно расширенных вен пищевода и/или прямой кишки при циррозе печени, из язвенных дефектов различных отделов пищеварительной трубки. Она может развиваться за достаточно короткий временной период или формироваться постепенно, как при энтеропатии, обусловленной приемом нестероидных противовоспалительных средств, или при синдроме мальабсорбции. Дефицитарные анемии формируются при атрофических процессах в верхних отделах желудочно-кишечного тракта (ЖКТ), таких как хронический атрофический гастрит и дуоденит, при резекции желудка, двенадцатиперстной и начальных отделов тонкой кишки, реже – при воспалительных заболеваниях кишечника. Гемолитические анемии нередко служат спутником патологии гепатобилиарной зоны. Анемия хронических заболеваний развивается при воспалительных заболеваниях кишечника, печени и ряде других [2, 4, 5].
Как неоднократно подчеркивалось, анемия чаще всего ассоциирована с другими заболеваниями. Она может быть симптомом онкопатологии [4, 5], которая выявляется именно в ходе диагностического поиска. В качестве примера приводим одно из собственных наблюдений.
Клинический случай 1
Пациент Б. 53 лет. Масса тела – 132 кг. Страдает гастроэзофагеальной рефлюксной болезнью, желчекаменной болезнью, ишемической болезнью сердца. С июля 2021 г. с целью снижения веса резко изменил характер питания, в т.ч. полностью отказался от животной пищи. За 4 месяца поху-дел на 16 кг, стал отмечать слабость, уменьшилась толерантность к физической нагрузке, усилилась одышка.
В крови отмечено прогрессивное снижение гемоглобина до 111, а затем до 85 г/л. На этом фоне развился пароксизм фибрилляции предсердий, по поводу чего был госпитализирован.
В ходе обследования для уточнения причины анемии была выявлена опухоль толстой кишки (рис. 1).
Анемия снижает качество жизни, ухудшает течение других имеющихся заболеваний, отягощает прогноз при проведении плановых (а тем более экстренных!) оперативных вмешательств и т.д. [3, 6–8].
Клинические проявления анемии, такие как сидеропенический, гипоксический синдромы и синдром метаболической интоксикации, достаточно полно описаны в литературе [1, 2, 4–6]. Причем симптомы анемии при одинаковых показателях гемоглобина более выражены у мужчин, чем у женщин. То же можно сказать и о возрасте: у пожилых симптомная анемия встречается чаще, чем у лиц молодого возраста.
L. Balducci и C. Beghe (2005) подчеркивают, что нельзя допускать, чтобы уровень гемоглобина у пожилого человека опускался ниже 100 г/л, т.к. это может приводить к потере функциональной самостоятельности пациента и необходимости ухода за ним.
Характер питания играет немаловажную роль при формировании анемии. Известно, что существует ряд продуктов более богатых железом. При этом необходимо помнить, что железо содержится в пище в двух видах: негемовом – в овощах, фруктах, злаках, процент его усвояемости составляет от 1 до 7, и гемовом – в мясе, которое усваивается на 17–22. И набирающее в последнее время популярность вегетарианство не всегда бывает оправданным. В качестве примера приводим собственное наблюдение.
Клинический случай 2
Пациент Т. 70 лет. С молодости страдает гастритом, периодически беспокоит тяжесть в эпигастрии после погрешностей в диете, отрыжка воздухом. По этому поводу не обследовался, не лечился. Наблюдается у кардиолога по поводу ишемической болезни сердца, гиперлипидемии. Всю жизнь работал на мясокомбинате, употреблял преимущественно жирную мясную пищу. В течение последних 2 лет решил полностью отказаться от животных продуктов с целью «разгрузки организма и норма-лизации холестерина», самостоятельно прекратил прием статинов.
По данным амбулаторной карты, исходно гемоглобин составлял 142 г/л. Частота сердечных сокращений (ЧСС) на фоне приема β-адреноблокаторов сохранялась в пределах целевых значений 60 ударов в минуту. В течение последующих 2 лет на жесткой вегетарианской диете гемоглобин снизился до 90 г/л. Уровень ферритина – маркера истощения запасов железа в депо [2, 4] составлял всего лишь 5 мкг/мл, также были значительно снижены другие показатели обмена железа. При этом ЧСС возросла до 80 уд/мин, что служит негативным фактором для кардиологического больного. За тот период несколько раз регистрировались экстрасистолия, пароксизмы фибрилляции предсердий, уменьшилась толерантность к физической нагрузке. Стоит отметить, что уровень холестерина у пациента не снизился (рис. 2).
Обсуждение
Основным методом лечения анемий является заместительная терапия. Однако гемотрансфузии должны использоваться только по строгим показаниям.
Согласно приказу МЗ РФ «Правила клинического использования донорской крови и ее компонентов», № 183н от 02.14.2013 и более ранней его версии № 363 от 26.11.2002, показаниями к гемотрансфузии служат [9, 10]:
- острая анемия вследствие массивной кровопотери при снижении концентрации гемоглобина менее 70–80 г/л, гематокрита до 25% и возникновении циркуляторных нарушений;
- хроническая анемия – только (!) для коррекции важнейших симптомов, обусловленных анемией и не поддающихся основной патогенетической терапии.
К патогенетической терапии относится применение препаратов железа. Их существует достаточно большое количество как в таблетированной, так и в парентеральной форме.
Путь введения препарата железа определяется конкретной клинической ситуацией. Обязательно учитывается состояние ЖКТ, которое лимитирует всасывание принятого внутрь железа. Нельзя назначать железо внутрь при острой патологии верхних отелов ЖКТ. При воспалительной патологии кишечника, при синдроме мальабсорбции эффективность перорального пути доставки также весьма сомнительна [2, 5]. Парентеральные средства не служат средством первой линии, но в некоторых ситуациях начинать надо именно с них.
В приказе МЗ РФ «Правила клинического использования донорской крови и ее компонентов», № 183н от 02.14.2013 и более ранней его версии № 363 от 25.11.2002 отмечено, что анемия при воспалительных заболеваниях кишечника, при синдроме мальабсорбции (гастрэктомия, нарушение всасывания железа в кишечнике) анемия, связанная с опухолью, в т.ч. и с опухолью ЖКТ, служит показанием к парентеральному введению препаратов железа [9, 10].
Из существующих в настоящее время на отечественном фармацевтическом рынке парентеральных препаратов железа все большую популярность приобретает железа карбоксимальтозат. Это высокомолекулярный комплекс, обеспечивающий медленное и физиологическое высвобождение железа, имеет наименьший иммуногенный потенциал [6–8]. По данным некоторых исследований железа карбоксиполимальтозат оказался более эффективным по сравнению с другими внутривенными препаратами [6, 11]. Это может стать решающим аргументом в пользу данного препарата, особенно в ситуациях, когда необходимо как можно быстрее нормализовать уровень гемоглобина и восполнить запасы железа в депо. Кроме того, привлекает простота введения препарата, что позволяет использовать его не только в круглосуточном стационаре, но и в стационарах дневного пребывания и амбулаторно – в процедурном кабинете поликлиники.
В соответствии с инструкцией не требуется введения тест-дозы, одномоментно можно вводить до 1000 мкг железа. Рассчитанную курсовую дозу железа можно вводить внутривенно капельно в 100–250 мл физиологического раствора быстро (от 15 минут на одну инфузию!) или внутривенно струйно. Внутривенно капельно водится 1000 мг железа 1 раз в неделю однократно или в два приема, если пациенту необходима большая доза. Струйно вводится не более 4 мл (200 мг) в день и не чаще 3 раз в неделю [12]. После восполнения дефицита железа (рассчитанного по формуле для каждого пациента) дальнейшего приема пероральных форм не требуется. Это существенно повышает приверженность к данному лечению.
В последующем, если источник кровопотери был устранен, то дополнительных инфузиий карбоксимальтозата железа, как правило, не требуются. Если источник кровопотери устранен быть не может, необходимо монитороровать показатели обмена железа, в первую очередь ферритин, МСН, МСV, RDW. При начальных признаках железодефицита введение железа карбоксимальтозата повторяется (обычно 1 раз в 3–4 месяца).
Важнейшим критерием эффективности считается прирост уровня гемоглобина >10 г/л в течение 4 недель [2]. Увеличение уровня ферритина >100 мкг/л при регулярном контроле пероральной терапии железом указывает на адекватные запасы железа в организме. В случае парентерального введения препаратов железа содержание ферритина сыворотки оценивают через 4–6 недель после внутривенного введения последней дозы препарата железа.
Вернемся к клиническому случаю 2.
В ходе проведенного обследования у пациента Т. выявлены хронический гастрит, дуоденит с элементами атрофии, подтвержденной морфологически. Со стороны других органов ЖКТ патологии не обнаружено. Была предложена терапия карбоксимальтозатом железа, от которой пациент отказался. Он начал употреблять в пищу продукты животного происхождения и в течение двух месяцев самостоятельно принимал сульфат железа внутрь. За это время субъективно стал чувствовать себя лучше, гемоглобин повысился на 9 г/л. С учетом низкого уровня ферритина, наличия атрофических изменений в желудке и двенадцатиперстной кишке, недостаточного ответа на терапию пероральным железом вновь был поставлен вопрос о введении железа карбоксимальтозата. Расчетная курсовая доза составила 1500 мг. Осуществлено 2 инфузии: 1000 мг в первую неделю и 500 мг – во вторую. На фоне проводимой терапии достигнута клиническая и лабораторная ремиссия (рис. 3).
Заключение
Таким образом, анемия при патологии ЖКТ встречается достаточно часто и имеет неоднородный характер. Своевременное ее распознавание и коррекция позволяют улучшить качество жизни пациента. Железодефицитная анемия обязательно требует не только восполнения функционального железа в эритроцитах, но и пополнения депо, маркером чего является ферритин. Железа карбоксимальтозат позволяет быстро решать эти задачи, удобен в применении, в т.ч. в условиях дневного стационара и процедурного кабинета. Отсутствие необходимости приема препаратов железа внутрь после его введения повышает приверженность терапии.
Классификация анемии по механизму развития патологического процесса
Выделяют следующие состояния:
Железодефицитная анемия
– название свидетельствует о причине возникновения патологии. Вследствие дефицита важного микроэлемента происходит нарушение синтеза гемоглобина в организме. От уровня железа зависит поступление кислорода к клеткам тканей, стабильность окислительно-восстановительных процессов, функционирование иммунной, нервной и сердечно-сосудистой систем. Клинические проявления железодефицитной анемии – головокружения, обморочные состояния, слабость и вялость, одышка при любой нагрузке, сердцебиение. Типичными для данного заболевания также являются бледность кожных покровов, ломкость ногтей, истончение волос, трещины в уголках губ.
Гемолитическая анемия
возникает в результате ускоренного разрушения эритроцитов (красных кровяных телец) и быстрого накопления продуктов их распада в организме. Основные проявления – повышенное количество непрямого билирубина в крови. У пациента наблюдается развитие анемического и желтушного синдромов с увеличением селезёнки и печени, а также характерное окрашивание кала и мочи.
Постгеморрагическая анемия
– гематологические изменения, появляющиеся после острой или длительной хронической кровопотери в результате наружных или внутренних кровотечений (травмы, обильные менструации, геморрагические заболевания, желудочно-кишечные и лёгочные кровотечения). Основные проявления постгеморрагической анемии – сердцебиение, одышка, сильное головокружение, потемнение в глазах, заторможенность. В тяжёлых случаях – потеря сознания.
Сидеробластная (сидероахрестическая) анемия
возникает в результате нарушения синтеза железа, вызывающего его дефицит в эритроцитах. Вследствие сбоя процессов попадания данного микроэлемента в молекулу гемоглобина железо в клетках замещается сидеробластами (клетками-предшественниками эритроцитов с вкраплениями железа в виде кольца). Такое состояние может быть врождённым или приобретённым. Специалисты считают, что главной причиной развития подобной анемии является недостаток вещества протопорфирина. Этот органический компонент, соединяясь с железом, превращается в гем – часть молекулы гемоглобина. Основные симптомы заболевания – нарушения в работе сердца и сосудов, расстройство пищеварения, бледность кожных покровов, головокружения, снижение памяти. Существует опасность накопления железа в разных органах, что способствует возникновению серьёзных осложнений (цирроз печени, сахарный диабет).
B12-дефицитная анемия
– нарушение кроветворения в результате недостатка в организме человека витамина B12. Основные причины развития подобной анемии – отсутствие полноценного питания, нарушение всасывания B12 из-за воспалительных процессов в ЖКТ, алкоголизм, наследственная предрасположенность. Патология развивается постепенно, вызывая поражения органов пищеварения и нарушения в работе нервной системы.
Публикации в СМИ
Анемия — снижение содержания Hb в единице объёма крови, чаще при одновременном уменьшении количества эритроцитов (или общего объёма эритроцитов). Термин «анемия» без детализации не определяет конкретного заболевания, а указывает на изменения в анализах крови, т.е. анемию следует считать одним из симптомов патологических состояний. Частота. 157 на 100 000 населения в 2001 г.
Общие признаки • Содержание Hb <100 г/л, количество эритроцитов <4,0´1012/л, содержание железа сыворотки крови <14,3 мкмоль/л • Возможно изолированное существование одного признака или их сочетание. Например, для талассемии не характерно снижение количества эритроцитов.
Классифицирующие критерии • По морфологии эритроцитов различают микроцитарные, нормоцитарные и макроцитарные анемии (-цитарный указывает на размер эритроцитов). Объективный критерий оценки — средний эритроцитарный объём (СЭО); в норме составляет 80–94 фемтолитра (фл) • По степени насыщения эритроцитов Hb (или по содержанию сывороточного железа) различают гипохромные, нормохромные и гиперхромные анемии (-хромный указывает на цвет эритроцитов). Объективный критерий оценки — среднее содержание Hb в эритроците (ССГЭ); в норме составляет 27–33 пикограмма (пг).
По сочетанию первого и второго критериев различают анемии: •• Гипохромные микроцитарные (низкие СЭО и ССГЭ) •• Макроцитарные (увеличенный СЭО) •• Нормохромные нормоцитарные (СЭО и ССГЭ в пределах нормы) • По степени регенерации эритроцитов различают анемии гипорегенераторные (арегенераторные) и гиперрегенераторные. Определяют по количеству ретикулоцитов крови или ретикулоцитарному индексу • По степени гемопоэтического эффекта эритропоэтина. Учитывают как содержание эритропоэтина, так и чувствительность к нему незрелых клеток эритроидного ряда.
Патогенетическая классификация • Анемии вследствие нарушений синтеза Hb и обмена железа (гипохромные микроцитарные) •• Железодефицитная анемия (ЖДА) •• Талассемии •• Анемии сидеробластные •• Анемии при хронических заболеваниях (в 60% нормохромные нормоцитарные) • Анемии вследствие нарушения синтеза ДНК (гиперхромные макроцитарные с мегалобластным типом кроветворения) •• Анемия пернициозная и другие В12-дефицитные анемии •• Анемия фолиеводефицитная • Прочие патогенетические механизмы (как правило, нормохромные нормоцитарные анемии) •• Анемии, сочетающиеся со снижением реакции костного мозга на эритропоэтин ••• Анемия апластическая ••• Нарушения, характеризующиеся клеточной инфильтрацией костного мозга (миелофтизные анемии) ••• Анемия вследствие недостаточности эритропоэтина •• Гиперрегенераторные анемии ••• Анемия постгеморрагическая острая ••• Анемии гемолитические.
Сокращения • ССГЭ — среднее содержание Hb в эритроцитах • СЭО — средний эритроцитарный объём.
МКБ-10 • D50–D53 Анемии, связанные с питанием • D55–D59 Гемолитические анемии • D60–D64 Апластические и другие анемии
ПРИЛОЖЕНИЯ
Анемия дизэритропоэтическая врождённая • Тип I (*224120, 15q, ген CDAN1, r). Клиническая картина: умеренная задержка развития, макроцитарная дизэритропоэтическая анемия, умеренный гемохроматоз, похожие на клетки Гоше макрофаги костного мозга. Лабораторные исследования: недостаточность N-ацетилглюкозаминил трансферазы II • Тип II (*224100, 20q, ген CDAN2, HEMPAS, r). Клиническая картина: дизэритропоэтическая анемия, многоядерные эритробласты, лизис эритроцитов при подкислении сыворотки, похожие на клетки Гоше макрофаги костного мозга. Лабораторные исследования: недостаточность N-ацетилглюкозаминил трансферазы II (КФ 2.4.1.138) • Тип III (*105600, 15q21, ген CDAN3, Â, r). Клиническая картина: врождённая дизэритропоэтическая анемия, макроцитоз, гигантские многоядерные эритробласты костного мозга, желтуха; повышенный риск возникновения миеломы или моноклональной гаммапатии. Лабораторные исследования: гемосидеринурия, аномальные ядра и интрацитоплазматические включения в эритробластах, высокополиплоидные гигантские мононуклеарные эритробласты, повышенный уровень тимидин киназы в сыворотке. МКБ-10 • D64.4 Врождённая дизэритропоэтическая анемия
Анемия мегалобластная тиамин-чувствительная (*249270, 1q23.2–q23.3, ген TRMA, r) сочетается с СД и нейросенсорной тугоухостью. Клиническая картина: мегалобластная анемия, чувствительная только к тиамину, кольцевидные сидеробласты, СД, нейросенсорная тугоухость, дисфония, прогрессирующая атрофия зрительных нервов, транспозиция внутренних органов, генерализованная отёчность, врождённые септальные пороки сердца. Лабораторные исследования: аминоацидурия, недостаточность a-кетоглутарат дегидрогеназы, накопление железа в митохондриях эритробластов. МКБ-10. D53.1 Другие мегалобластные анемии, не классифицированные в других рубриках
Анемия миелофтизная — нормохромная нормоцитарная анемия, возникающая при замещении нормального костного мозга патологической тканью. Этиология • Лимфома • Лейкоз • Множественная миелома • Туберкулёз • Гранулематоз • Метастазы злокачественной опухоли в костный мозг. Диагностика. Появление незрелых лейкоцитов и ядросодержащих эритроцитов в периферической крови в непропорционально большом количестве относительно тяжести анемии, метастатические клетки (метастазы солидной опухоли). Пункция костного мозга и трепанобиопсия подтверждают диагноз. Лечение этиотропное и симптоматическое. Синонимы • Миелопатическая анемия • Лейкоэритробластоз. МКБ-10 • D61.9 Апластическая анемия неуточнённая
Анемия вследствие дефицита эритропоэтина — нормохромная (иногда гипохромная) нормоцитарная гипорегенераторная анемия. Недостаточность эритропоэтина возникает при ХПН, когда возрастает содержание в крови конечных продуктов азотистого обмена и клиренс креатинина составляет менее 45 мл/мин. Выраженность анемии обычно зависит от тяжести почечной недостаточности (наиболее тяжело протекает при первичном поражении клубочкового аппарата). Этиология и патогенез • Синтез эритропоэтина подавляется высоким содержанием уремических токсинов (при анемии в результате хронических заболеваний этот эффект опосредован цитокинами), что приводит к подавлению эритропоэза • Снижена чувствительность костного мозга к эритропоэтину • Срок жизни эритроцитов укорачивается (незначительный гемолиз) • Возможен алиментарный дефицит фолиевой кислоты или железа • Уремический геморрагический диатез; возможны кровоизлияния в плевру, перикард, мозг •• При повреждении эндотелия сосудов почек (злокачественная артериальная гипертензия, узелковый периартериит, острая ишемия) возникает микроангиопатическая гемолитическая анемия с фрагментацией эритроцитов и тромбоцитопенией (у детей протекает остро в виде гемолитико-уремического синдрома). Лечение этиотропное и патогенетическое • Рекомбинантный эритропоэтин — препарат выбора. Начальная доза — 50–100 ЕД/кг в/в или п/к 3 р/нед. Через 2–3 мес лечения содержание эритроцитов повышается у большинства пациентов. Необходимо контролировать концентрации железа и фолиевой кислоты в крови, т.к. их дефицит может привести к вторичным осложнениям • Гемотрансфузии (применять осторожно). МКБ-10. В63.8 Анемия при хронических болезнях, классифицированных в других рубриках (указать причину ХПН)
Микроангиопатическая гемолитическая анемия — вторичная или врождённая анемия, развивающаяся вследствие сужения или обструкции мелких кровеносных сосудов, что приводит к механическому повреждению эритроцитов при их взаимодействии с эндотелием сосудов. Этиология • Артериальная гипертензия • Хронические заболевания почек • Протезы сердечных клапанов • Гемолитико-уремический синдром • Диссеминированное внутрисосудистое свёртывание (ДВС) • Врождённая микроангиопатическая гемолитическая анемия (276850, r): полиморфная симптоматика, возможно вовлечение ЦНС; возникает вследствие отложения фибрина или образования тромбоцитарных тромбов в артериолах и капиллярах большинства органов; характерны тромбоцитопения, эпизоды лихорадки и петехиальной сыпи, гломерулопатия, мегакариоцитоз (костный мозг). Клиническая картина определяется основным заболеванием. Диагноз подтверждают выявлением фрагментированных эритроцитов в мазке периферической крови в виде шизоцитов, шпороклеточных и других аномальных форм эритроцитов. Лечение этиотропное и общеукрепляющее. МКБ-10 • D59.4 Другие неаутоиммунные гемолитические анемии
Острая постгеморрагическая анемия — нормохромная нормоцитарная гиперрегенераторная анемия, возникающая вследствие острой кровопотери в течение короткого периода времени. Минимальная потеря крови, представляющая опасность для здоровья взрослого человека, — 500 мл. Тяжесть клинической картины определяется количеством потерянной крови, скоростью и источником кровотечения. Этиология • Травмы • Оперативные вмешательства • Внематочная беременность • Нарушение гемостаза • Различные заболевания внутренних органов, сопровождающиеся острым кровотечением (например, язвенная болезнь желудка и двенадцатиперстной кишки). Клиническая картина • Общие признаки анемии (тахикардия, одышка, падение АД и венозного давления, бледность кожных покровов и слизистых оболочек). Выраженность этих изменений не соответствует тяжести анемии, т.к. нередко они появляются в ответ на причину кровотечения (например, боль или травму) • Внезапная сухость во рту — важный признак острого кровотечения. Лечение направлено на восстановление ОЦК • Хирургическая остановка кровотечения • Гемотрансфузии. МКБ-10 • D62 Острая постгеморрагическая анемия
Анемии при хронических, инфекционных и онкологических заболеваниях (как правило, нормохромные нормоцитарные гипорегенераторные анемии, в 40% случаев — гипохромные микроцитарные) занимают второе место по частоте после ЖДА. Этиология и патогенез • Укорочение срока циркуляции зрелых форм эритроцитов в крови • Нарушение утилизации железа (нарушается его высвобождение из депо) • Относительная недостаточность эритропоэтина (эффект опосредован подавлением его продукции цитокинами — b- и g- ИФН) • Изменённая реакция костного мозга на эритропоэтин. Клиническая картина определяется основным заболеванием (например, ревматоидный артрит, туберкулёз, рак). Диагностика • Умеренная анемия (концентрация Hb 80–100 г/л) • Концентрация ферритина в сыворотке крови нормальная или немного повышена (в отличие от ЖДА) • Содержание Fe2+ в сыворотке крови снижено, но ОЖСС также уменьшена (в отличие от ЖДА) • Количество ретикулоцитов снижено (гипорегенераторная анемия). Лечение этиотропное. МКБ-10 • D63* Анемия при хронических болезнях, классифицированных в других рубриках •• D63.0* Анемия при новообразованиях (C00-D48+) •• D63.8* Анемия при других хронических болезнях, классифицированных в других рубриках
Индекс ретикулоцитарный. Метод вычисления: 0,5´(содержание ретикулоцитов´Ht больного/нормальный Ht). Содержание ретикулоцитов выражают в процентах от числа эритроцитов; 0,5 — поправочный коэффициент, учитывающий тяжесть анемии; вместо Ht можно использовать объём клеточной массы (ОЦК).
Стоимость консультации при анемии?
| Наименование услуги | Цена (руб.) |
| Прием врача-кардиолога первичный | 2000 руб. |
| Приём врача кардиолога повторный | 1500 руб. |
| Прием врача-терапевта первичный | 2000 руб. |
| Прием врача-терапевта повторный | 1500 руб. |
| Назначение лечения (составление индивидуальной схемы лечения) | 1500 — 3000 руб. |
Все наши услуги и цены
Диагностические мероприятия
Для лечения анемии необходимо определить её вид и причину развития. Основным диагностическим методом данного заболевания являются лабораторные исследования анализа крови (общий и биохимический).
Изменения, которые наблюдаются в общем анализе крови:
эритроциты небольшого размера (микроцитоз).
Изменения, которые наблюдаются в биохимическом анализе крови:
Помимо этого требуется визуальный осмотр больного и составление подробного анамнеза. Среди наиболее распространённых симптомов – бледность кожи и слизистых оболочек, трещинки в уголках рта, «глянцевый» язык, увеличенная селезёнка.
Для эффективной коррекции состояния могут также потребоваться инструментальные методы обследования:
компьютерная томография пищевода, желудка, двенадцатиперстной кишки. колоноскопия. УЗИ печени, селезёнки, почек, половых органов. рентген лёгких.
Постгеморрагическая анемия
Основными факторами развития постгеморрагической анемии выступают явления сосудистой недостаточности, гиповолемия с уменьшением общего объема плазмы и циркулирующих форменных элементов, в частности, эритроцитов, осуществляющих транспорт кислорода. Этот процесс сопровождается снижением артериального давления, кровенаполнения внутренних органов и тканей, гипоксемией, гипоксией и ишемией, развитием шока.
Степень выраженности защитно-приспособительных реакций организма определяется объемом, скоростью и источником кровотечения. В раннюю рефлекторно-сосудистую фазу компенсации кровопотери (первые сутки) благодаря возбуждению симпатико-адреналовой системы наблюдается вазоконстрикция и усиление сопротивления периферических сосудов, стабилизация гемодинамики за счет централизации кровообращения с первоочередным кровоснабжением головного мозга и сердца, уменьшение возврата крови к сердцу и сердечного выброса. Концентрация эритроцитов, Hb и гематокрит пока близки к норме («скрытая» анемия).
Вторая гидремическая фаза компенсации (2-3 сутки) сопровождается аутогемодилюцией — поступлением в кровеносное русло тканевой жидкости и восполнением объема плазмы. Усиление секреции катехоламинов и альдостерона надпочечниками, вазопрессина – гипоталамусом способствует стабильности уровня электролитов в плазме крови. Происходит прогрессирующее снижение показателей эритроцитов и Hb (общего и в единице объема), гематокрита; значение цветового показателя в норме (постгеморрагическая нормохромная анемия).
В третью, костномозговую фазу компенсации (4-5 сутки) из-за недостатка железа анемия становится гипохромной, усиливается образование эритропоэтина почками с активацией ретикулоэндотелиальной системы, эритропоэза костного мозга, очагов экстрамедуллярного кроветворения. В красном костном мозге наблюдается гиперплазия эритроидного ростка и увеличение общего числа нормоцитов, в периферической крови — значительное повышение количества молодых форм эритроцитов (ретикулоцитов) и лейкоцитов. Уровни Hb, эритроцитов и гематокрит понижены. Нормализация уровня эритроцитов и Hb при отсутствии дальнейшей кровопотери происходит через 2-3 недели. При массивной или длительной кровопотере постгеморрагическая анемия приобретает гипорегенеративный характер, при истощении адаптационных систем организма развивается шок.
Лечение анемии
Курс лечебной терапии проводится на основе поставленного диагноза и включает в себя назначение специальной диеты и медицинских препаратов, а также, в случае, необходимости – хирургическое вмешательство для устранения причин кровопотери.
Большое значение при анемии имеет сбалансированное питание. Оно восполняет недостаток железа и участвующих в кроветворении микроэлементов. Диетологи рекомендуют употреблять продукты, богатые витамином В12, фолиевой кислотой и железом. В рационе должны обязательно присутствовать мясо, субпродукты (печень, сердце, язык), рыба, яичные желтки, грибы, гречка, бобовые, чёрная смородина, гранат, клубника, орехи, яблоки, отвар шиповника, сухофрукты. Витамин С ускоряет усвоение организмом железа, а крепкий чай, кофе, кальций – затрудняют. Больному анемией вредны крепкие спиртные напитки.
Препараты железа считаются наиболее эффективными для борьбы с малокровием. Они лучше всасываются, быстрее повышают уровень гемоглобина, восстанавливают его запасы в организме, устраняют слабость и утомляемость. На основе данных анализа крови для каждого пациента в зависимости от ряда показателей (вид анемии, степень тяжести заболевания и причина его развития, возраст больного) рассчитывается индивидуальная суточная доза, продолжительность курса, профилактические мероприятия. В тяжёлых случаях возможно внутримышечное и внутривенное введение ампульных препаратов железа в условиях стационара, чтобы избежать побочных реакций и аллергий.
Препараты железа желательно принимать за час перед едой или через два часа после приёма пищи. Лекарственные средства запрещается запивать чаем или кофе. Эти напитки снижают всасываемость железа. Необходимо использовать воду или сок.
Прогнозы при железодефицитных анемиях в большинстве случаев благоприятны. Состояние пациентов значительно улучшается, повышается сопротивляемость организма, нормализуется сон и аппетит. Основа профилактики анемии – это сбалансированное питании. Не стоит увлекаться белковой пищей и сладостями. Круглый год на столе должны быть овощи, зелень и фрукты. Еще одно правило – ведение здорового образа жизни, занятия спортом, прогулки на свежем воздухе, полноценный отдых и хороший сон.
Записаться на обследование при анемии
Записаться на прием
Анемия — симптомы и лечение
Лечение в первую очередь должно быть направлено на выявление и устранение первопричины, поэтому терапия анемий длится долго, зачастую сопровождается несколькими врачами-специалистами.
Показание к лечению
Показание для медикаментозного лечения — это снижение уровня гемоглобина менее 120 г/л у женщин и ниже 130 г/л у мужчин.
В основном лечение подразумевает восстановление запасов гемоглобина, увеличение количества эритроцитов, нормализацию гематокрита. Основным эффективным методом лечения железодефицитных анемий является применение препаратов железа внутрь или парентерально (внутривенно или внутримышечно)
Чтобы восстановить уровень гемоглобина у больного железодефицитной анемией нужно, чтобы доза двухвалентного железа в сутки (эффективно всасывается только оно) составляла 100-300 мг, учитывая истощённые запасы железа (около 1,5 г).
| Название препарата | Компоненты, входящие в состав препарата | Дозировка Fe, мг | Лекарственная форма выпуска | Суточная доза, г |
| Конферон | Янтарная кислота | 50 | Таблетки | 3-4 |
| Хеферол | Фумаровая кислота | 100 | Капсулы | 1-2 |
| Гемофер пролонгатум | Сульфат железа | 105 | Драже | 1-2 |
| Ферроградумет | Пластическая матрица – градумент | 105 | Таблетки | 1-2 |
| Актиферрин | Д, L-серин | 113,8 34,8 | Капсулы Сироп | 1-2 1 чайная ложка на 12 кг массы тела |
| Ферроплекс | Аскорбиновая кислота | 10 | Драже | 8-10 |
| Сорбифер Дурулес | Железа сульфат + Аскорбиновая кислота | 100 | Таблетки | 1-2 |
| Тардиферон | Железа сульфат +мукопротеаза | 80 | Таблетки | 1-2 |
| Фенюльс | Аскорбиновая кислота, никотинамид, витамины группы В | 50 | Капсулы | |
| Ировит | То же + аскорбиновая кислота, цианкобаламин, L-лизин | 100 | Капсулы | 1-2 |
| Иррадиан | Аскорбиновая кислота, фолиевая кислота, цианкобаламин, L-цистеин, Д-фруктоза, дрожжи | 100 | Драже | 1-2 |
Эффективнее назначать препараты с более высоким содержанием двухвалентного железа, их нужно принимать перорально (через рот) 1-2 раза в сутки. Для больных это самый удобный подход, следовательно, увеличивается их приверженность к терапии. В состав многих лекарственных форм железа входит аскорбиновая и янтарная кислоты, фруктоза, цистеин и др., они помогают наилучшему всасыванию железа в желудочно-кишечном тракте. Препараты железа лучше всего переносятся, если принимать их с пищей.
Лечение железодефицитной анемии парентеральными формами препаратов железа
Существуют чёткие показания для такой терапии:
- при нарушенном всасывании из кишечника (синдром недостаточности всасывания, резекция тонкой кишки, энтериты и др.);
- обострение хронических заболеваний желудочно-кишечного тракта, таких как язвенная болезнь желудка или двенадцатиперстной кишки, болезнь Крона, неспецифический язвенный колит;
- плохая переносимость железосодержащих препаратов при приёме внутрь;
- при необходимости быстрого восполнения запасов железа в организме.
С целью парентерального введения используют препараты железа, такие как «Феринжект» (вутривенно) «Эктофер» (внутримышечно), «Фербитол» (внутримышечно), «Феррум Лек» (внутримышечно, внутривенно), «Ферковен»(внутривенно) [2].
Относительно лечения послеродовой анемии нет чётких выводов о методах. Согласно исследованиям, пероральный приём железа не имеет существенного преимущества по сравнению с внутривенным введением железа или плацебо. Однако пероральное употребление железа не приводит к развитию опасных для жизни аллергических реакций, как внутривенное введение железа. Клиническое значение переливания крови остаётся неопределённым, в частности из-за имеющихся рисков. Этот метод можно использовать при лечении послеродовой анемии в случае острого или сильного кровотечения во время родов. Однако он не рекомендуется после небольших и умеренных кровотечений у стабильных пациентов с лёгкой или бессимптомной анемией. В любом случае необходимо оценить степень тяжести анемии и рассмотреть применение диеты, богатой железом, в качестве метода профилактики и дополнения к лечению [7].
Железодефицитная анемия — самый распространённый тип анемии. Однако лечение других типов малокровия отличается от лечения ЖДА. При других разновидностях анемии для нормализации показателей крови необходимо, например, восполнять запасы витамина В12, фолиевой кислоты, контролировать сопутствующие хронические заболевания и другие факторы, которые явились первопричиной анемии. Для этого необходимо своевременное обращение к врачу, который займётся диагностикой и определением тактики ведения.
Как улучшить лечение. Диета
В пищевой рацион при всех видах анемий следует добавить употребление продуктов с высоким содержанием железа: свиная и говяжья печень, телятина, говядина, гречневая крупа, зеленые яблоки, гранаты, грибы, капуста, фасоль и другие бобовые, горький шоколад и др.
Питаться нужно 4-6 раз в день. Для нормального переваривания еда должна быть комнатной температуры, слишком холодная или слишком горячая пища раздражают слизистую желудка, что препятствуют всасыванию полезных элементов. Количество выпитой воды в день — 30 мл на 1 кг веса, включая чай, сок, суп и т. д. Категорически запрещёно принимать алкоголь и курить. Алкоголь не только негативно сказывается на здоровье ЖКТ, но и вымывает полезные компоненты с мочой, что вредно даже для здоровых людей. Курение повышает кислотность желудка, что может спровоцировать развитие гастрита или язвы. В этом случае нарушится всасывание полезных микроэлементов.
При железодефицитной анемии необходимо включить ферментированные продукты питания (кефир, квас, квашеная капуста и др.). Кислота, содержащаяся в таких продуктах, легко вступает в контакт с железом и не даёт образоваться плохо всасывающимся фитатам железа, вследствие чего улучшается проникновение железа в энтероциты (клетки, выстилающие внутреннюю поверхность кишечника). Образование фитатов железа также уменьшается, если растительные продукты измельчить или подвергнуть термической обработке [10].
Ежедневные курсовые добавки железа у менструирующих женщин являются эффективной клинической стратегией здравоохранения для облегчения анемии и устранения дефицита железа, а также для увеличения запасов гемоглобина и железа. Ежедневное добавление железа также улучшает физическую работоспособность у женщин. Кроме того, имеются данные о том, что добавление железа снижает усталость [8].
Беременным женщинам рекомендуются ежедневные пероральные добавки железа и фолиевой кислоты: 30-60 мг элементарного железа и 400 мкг (0,4 мг) фолиевой кислоты для предотвращения малокровия, послеродового сепсиса, преждевременных родов и низкого веса ребёнка при рождении [9].
Противопоказания при анемии
При анемии противопоказаны жёсткие диеты, рацион питания должен включать продукты с высоким содержанием железа, витамина В12 и фолиевой кислоты. Также развитие анемии возможно на фоне приёма некоторых лекарств (противоопухолевые, ряд антибактериальных, противопротозойных, противовирусных, противовоспалительных, противоревматических, противоэпилептических и антипсихотических препаратов). Поэтому приём данной группы лекарств при анемии должен проходить под контролем специалиста.
Можно ли лечить анемию народными средствами
На сегодняшний день эффективных народных средств лечения анемии не существует, потому что коррекция дефицита железа не может быть достигнута только изменением питания или использованием каких-либо трав, отваров и соков. Причина этого состоит в том, что усвоение железа из пищи ограничено (не более 3-5 % из растительной пищи), а в лекарственных препаратах оно содержится в большей концентрации.