Капиллярная ангиодисплазия (сосудистое родимое пятно, «винное пятно») — заболевание, известное людям на протяжении многих веков. В данной статье мы расскажем о данной патологии и о том как она лечится.
Сосудистое родимое пятно («винное пятно») — порок развития мелких сосудов кожи. Это заболевание проявляется в виде розовых, ярко-красных или багрово-фиолетовых пятен, которые, как правило, не выступают над кожей. Эти пятна зачастую имеют довольно крупные размеры и занимают значительные участки лица или тела. «Винное пятно» увеличивается в размерах пропорционально росту ребенка. Эти изменения на коже практически никогда не исчезают самостоятельно, напротив, зачастую приобретают более темную окраску, а также неровную узловатую поверхность.
До определенного момента не существовало приемлемой методики избавления человека от сосудистых пятен. В основном применялись такие методы лечения заболевания, как хирургическое иссечение, криодеструкция, электрокоагуляция. Такие методики избавляли пациента от самого заболевания, но оставляли заметные косметические дефекты. Появление лазеров в медицине позволило эффективно бороться с подобного рода изменениями кожи и получать отличный косметический эффект.
Именно благодаря появлению лазерного оборудования стало возможно избирательно коагулировать сосуды в глубине кожи без повреждения других тканей. Другими словами, после лазерного лечения не наблюдается каких-либо разрушений на коже ребенка.
Лазерное удаление «винных пятен»
В Первом детском медицинском у детей используется медицинская установка на основе лазера на парах меди. Лазерное лечение кожи позволяет за несколько сеансов избавить пациента от дефекта без боли и без повреждения окружающих тканей. Селективный лазерный фототермолиз при ангиодисплазиях – это процедура которая имеет максимальный косметический эффект! Удаление «винных пятен» лазером – оптимальная методика на сегодняшний день. Процедура выполняется безболезненно, быстро, без косметических дефектов, амбулаторно. После воздействия лазером пятно начинает постепенно бледнеть и полностью исчезает. В подавляющем большинстве случаев наркоза не требуется.
Как заподозрить порок вен?
Сама по себе венозная болезнь предполагает недостаток кровотока. В зависимости от зоны поражения (мозг и ноги) дисплазия может сопровождаться:
- дискомфортом/болями/распиранием в зоне развития (это может быть связано с утолщением стенок сосудов или венозным удвоением);
- часто при венозной дисплазии наблюдается пигментация кожи;
- из-за сдавливания венозной системы тяжами фиброзных тканей возможно вытягивание одной ноги относительно второй;
- нередко дисплазию сопровождает варикоз.
Встречается венозная дисплазия примерно у 2–3 младенцев из 100. Доподлинно причины ее зарождения остаются неизвестными. Болезнь может протекать без признаков (примерно 30% случаев). Наиболее сложные случаи венозной болезни связаны со средоточием пораженных сосудов глубоко в мышцах.
Основную угрозу несет не, собственно, дисплазия, которая де-факто является пороком венозной системы (локализованным или генерализованным), а возможные осложнения, на лечение которых и должны быть направлены усилия. К таким последствиям венозной недостаточной активности относятся:
- разные формы сосудистых мальформаций (патология связей вен с артериями, которая может привести к недостаточному кровоснабжению частей тела);
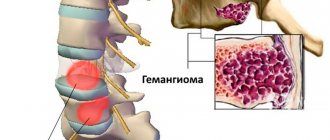
- кавернозные гемангиомы (сосудистые образования, заметные на коже);
- тромбоз;
- тромбофлебия;
- тромботические язвы;
- аневризмы.
Как проходит лазерное лечение «винных пятен»?
Процедура лазерного удаления «винных пятен» довольно простая и не требует применения наркоза. В некоторых случаях процедура выполняется с использованием местного обезболивания в виде крема. Во время самой процедуры ребенок может чувствовать небольшое покалывание. В целом операция очень легко переноситься детьми разных возрастов и не требует длительной реабилитации. В большинстве случаев проводится серия из нескольких процедур. По итогу каждого сеанса, как правило, пятно изменяет окраску (становится менее заметным), а в конечном итоге исчезает полностью.
Распознавание дисплазии вен
Нередки случаи перерастания венозной во флебоангиозную дисплазию. В этом случае инвалидности не избежать. В случае сепсиса или разрыва аневризмы при венозной болезни возможен и летальный исход.
По этой причине диагностика дисплазии должна проводиться как можно раньше – при первых подозрениях на венозную недостаточность. В современной практике флебологии применяются различные тактики распознавания дисплазии глубоких вен. Поскольку наружные признаки болезни позволяют достаточно точно определить ее локализацию, в проблемной зоне проводится:
- КТ/МРТ/УЗИ;
- ангиография и другие флебологические манипуляции.
Часто для подтверждения проводят исследование мозга (МРТ).
Удаление капиллярной ангиодисплазии («винного пятна»): преимущества лазерного лечения
Можно выделить следующие преимущества применения лазерного оборудования при удалении «винных пятен»:
- лазерное излучение с определенными параметрами способно проникать в кожу, не повреждая ее.
- используемая в лазере длина волны совпадает с пиком поглощения гемоглобина, поэтому максимально поглощается гемоглобином и заметно меньше — другими тканями. За счет этого глубокие слои кожи не повреждаются.
- излучение лазера на парах меди почти не поглощается водой, что предотвращает перегрева окружающих тканей.
- фокусировка лазерного луча в маленькое пятно позволяет ограничивать область воздействия патологическим участком, избегая облучения нормальной ткани.
- импульсный характер излучение и система дозировки лазерного излучения позволяют контролировать поглощенную энергию и избегать перегрева.
Таким образом, высокотехнологичное лазерное оборудование позволяет выполнять процедуры без повреждения окружающей ткани с максимальным косметическим эффектом, что чрезвычайно важно, так как большинство операций проводятся на косметически значимых участках лица или тела.
Для получения более подробной информации, касающейся вопросов лечения кожных патологий или для записи на консультацию, обратитесь по телефону 8 (8452) 244-000.
Здоровье детей – спокойствие родителей!
Записаться к хирургу
Выбрать врача
Капиллярная мальформация — симптомы и лечение
Лазерная терапия — основной метод лечения капиллярной мальформации. Она проводится только на селективных лазерах, так как их волны воздействуют исключительно на гемоглобин крови [2][3][4][10].
Лазерное излучение затрагивает верхние слой капилляров, при котором происходит резкий нагрев эритроцитов. В результате капилляр либо разрывается, либо резко сужается.
Лазерную терапию можно начинать в любом возрасте, но оптимальнее — с 1-го месяца жизни. Если лечение проводится под наркозом, лазерную обработку выполняют в среднем три раза в год, но не больше четырёх. Считается, что для успешной социализации в обществе нужно достичь максимального результата лечения до начала обучения в школе.
Лазерное лечение имеет свои осложнения: временные (обратимые) и постоянные (необратимые). Все они возникают из-за теплового воздействия лазерного излучения на ткани.
Отёк, покраснение и «синячки» относятся к временным осложнениям. Они свидетельствуют об эффективности проведённой процедуры и проходят, как правило, через 7-10 дней после лечения.
Необратимые изменения возникают при чрезмерном воздействии излучения на кожу. Полученный ожог может приводить к появлению рубца. Избежать этих осложнений можно при выборе грамотного специалиста и правильного лазера.
Другим аппаратным методом лечения является IPL — intensivepulselight, т. е. интенсивный импульсный свет. В отличие от лазера, IPL представляет широкополосный свет. По сути, это мощная лампа, для отсечения ненужных диапазонов которой используют специальные фильтры. Такая технология часто используется в косметологии для лечения кожных заболеваний, в том числе для лечения капиллярной мальформации.
До появления лазерных технологий основным методом лечения винных пятен было хирургическое удаление изменённой кожи с пластической коррекцией образовавшегося дефекта. Проводились многочасовые травматичные операции, которые часто оставляли уродующие шрамы, причинявшие больший дискомфорт, чем само пятно.
Склерозирование — ведение лекарственного препарата (склерозанта) через укол — используется при лечении комбинированных мальформаций, например капиллярно-венозной. В лечении простых винных пятен этот метод не используется из-за отсутствия полости, в которую нужно ввести препарат.
Применение бета-адреноблокаторов в виде системной (пропранолол, атенолол) или местной терапии (тимолол, арутимол) в лечении капиллярной мальформации неэффективно, так как они не действуют на капиллярную ангиодисплазию.
Помимо прочего, сейчас проводятся экспериментальные работы по использованию препарата сиролимуса в качестве системной и местной терапии, но пока широкого применения этот метод не получил.
Процедура лазерного удаления гемагниом
Интенсивный импульсный свет и лазерный луч кратковременно повышает температуру в обрабатываемой зоне на заданной глубине – его спектр соответствует спектру поглощения гемоглобином. Это вызывает разрушение гемоглобина в расширенных капиллярах, в результате стенки сосудов спадаются.
Лечение сосудистых образований кожи большинство взрослых пациентов переносят без анестезии. Детям дополнительно проводится аппликационная анестезия кремом ЭМЛА.
Побледнение гемангиомы и ангиодисплазии видно уже после первой процедуры, но до полного исчезновения сосудистого образования требуется провести несколько сеансов с интервалом в 1 мес.
Результаты до и после лечения:
Цены на удаление гемангиом. Для записи к специалисту заполните форму.
Другие процедуры лазерной коррекции косметических недостатков в Байкальском центре многопрофильной медицины (Иркутск):
- Удаление лазером нежелательных сосудов на лице, ногах (купероз, варикоз);
- Удаление лазером доброкачественных образований на коже;
- Лазерная коррекция рубцовых поражений кожи;
- Сведение лазером татуировок.
Наверх
Удаление гемангиом, «винных пятен» на лице лазером
Сегодня используют несколько типов лазеров для лечения и удаления гемангиом и ангиодисплазий. Однако не все они одинаково хороши. Многочисленные научные исследования выявили, что в большинстве случаев самым эффективным для лечения поверхностных форм сосудистых образований кожи (капиллярные гемангиомы и ангиодисплазии) является лазеры и IPL – системы, которые излучают свет длиной волны 532 — 600 нм (зеленый или желтый свет). В лечении же глубоких и инвазивных сосудистых образований таких, как кавернозная гемангиома дают отличные результаты Nd-Yag лазеры с длиной 1064нм. Поэтому важно перед лечением правильно определить тип и глубину расположения сосудистого образования.
Возможности установки Quantum позволяют проводить обработку сосудистых образований кожи на любой глубине, поскольку включает в себя полный диапазон длин волн интенсивного импульсного света от 515нм до 1200нм и лазер с длиной волны 1064нм.
Например: для удаления капиллярных гемангиом и ангиодисплазий используется IPL- насадка cо сменными светофильтрами 560, а для удаления кавернозных гемангиом лучше применять контактную лазерную насадку с длиной волны 1064 нм.
Гемангиомы
Ангиодисплазии (?) и гемангиомы (?) относятся к порокам развития сосудов. Они встречаются соответственно у 2–12 % и 0,3–1,0 % новорожденных детей и в 70 % случаев располагаются на лице и шее (в зоне иннервации тройничного нерва), что нередко создает косметический дефект и существенно влияет на формирование негативного психосоциального статуса.
Кавернозная гемангиома
Является результатом дальнейшего развития капиллярных гемангиом. В процессе роста и увеличения размеров, в результате переполнения капилляров кровью, происходит расширение и разрыв некоторых из них с последующим кровоизлиянием в ткань гемангиомы. Следствием этого процесса является образование небольших, заполненных кровью полостей (каверн), внутренняя поверхность которых выстлана эндотелиальной тканью.
Капиллярные ангиодисплазии («винные пятна»)
Относятся к диспластическим порокам развития сосудов. В отличие от капиллярных гемангиом они не растут, увеличиваясь лишь пропорционально росту тела ребенка, и не регрессируют с возрастом. В ряде случаев, независимо от длительности существования, выраженности и распространенности поражения, течение сосудистых невусов может осложняться изъязвлением, вторичным инфицированием, кровотечением. А обширные регрессирующие гемангиомы могут оставлять после себя участки резидуального западения, атрофические изменения кожи и рубцы.
Капиллярные гемангиомы
Относятся к самым распространенным доброкачественным сосудистым опухолям и составляют более 50 % всех опухолей детского возраста. Имея высокую митотическую активность в клетках опухоли, гемангиомы активно растут в первый год жизни ребенка. И всего лишь в 7–8% могут самостоятельно регрессировать к 5 – 10 годам. Другая часть может оставаться и даже прогрессировать с возрастом, создавая значительные косметические дефекты. Несмотря на свою доброкачественность, гемангиомы с прогрессирующим ростом могут разрушать окружающие ткани и не только усугублять косметические проблемы, но и при локализации на слизистой полости рта, носа, на веках или ушной раковине приводить к нарушениям функций органов и систем (дыхание, зрение, слух). Гемангиома у зрелого человека, не может проявиться, без присутствия врожденного очага. Зачастую опухоль не видна, так как она не находится на коже.
Сенильная гемангиома
Гладкий узелок красного цвета, образовывающийся на коже. Чаще всего сенильные гемангиомы появляются на туловище, но их возникновение возможно и на коже других частей тела. Причина появления сенильных гемангиом неизвестна, чаще всего такие узелки возникают на коже людей, достигших сорокалетнего возраста.