Почему возникает гипотонус
Гипотонус может быть как результатом адаптации нервной системы к стрессу, так и признаком более грубых (органических) нарушений. Для выявления причины и предотвращения возможных более тяжелых нарушений родителям необходимо посетить врача-невролога, который проведет все необходимые исследования.
Возможные причины гипотонуса:
- Осложнения во время родов, асфиксия плода;
- Тяжелое течение беременности;
- Неправильно организованное питание малыша;
- Генетические заболевания и различные пороки развития;
- Недостаточная масса тела при рождении, недоношенность;
- Вредные привычки матери во время беременности;
- Вирусные и/или инфекционные заболевания новорожденного;
- Переизбыток в организме витамина D.
Более раннее обращение к неврологу поможет максимально быстро и эффективно решить проблему, не дожидаясь возможных осложнений.
Диагностика артериальной гипотензии
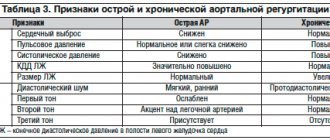
Основная цель диагностики – установление наличия самого заболевания и состояний, вызвавших его. Чтобы поставить верный диагноз, осуществляется трехкратное измерение артериального давления (интервал от трех до пяти минут). Также проводится суточное мониторирование АД, направленное на определение колебаний в величине и суточном ритме.
Чтобы исключить либо подтвердить наличие у пациента вторичной артериальной гипотензии, необходимо комплексное обследование нервной, эндокринной и сердечно-сосудистой систем. Для этого используются результаты:
- биохимического анализа крови (глюкоза, электролиты, липидные фракции, холестерин);
- электрокардиограммы (с нагрузочными тестами и в покое);
- эхокардиографии;
- электроэнцефалографии;
- ортостатической пробы.
Больным гипотензией показаны консультации невролога, кардиолога, эндокринолога и окулиста.
Симптомы
Заподозрить гипотонус родители могут, просто наблюдая за ребенком. Сразу после рождения у новорожденного отмечается физиологический гипертонус, поэтому пониженный тонус мышц сразу заметен. В более старшем возрасте нарушения тонуса также бросаются в глаза.
Возможные признаки:
- В период новорожденности ручки и ножки ребенка не поджаты к туловищу; он лежит в позе «лягушки» с выпрямленными ручками и ножками;
- Отказ от грудного вскармливания;
- Частые срыгивания;
- Не поворачивает головку, не держит головку в 3-4 месяца;
- Не переворачивается в 5-6 месяцев;
- Не садится самостоятельно в 6-7 месяцев;
- Не ползает на четвереньках в 7-9 месяцев;
- Не удерживает предметы в руках (в 3-4 месяца);
- Вялый, неэмоциональный.
Дополнительную диагностику проводит врач при осмотре. Смотрит наличие или отсутствие неврологических признаков гипотонуса, наличие патологических рефлексов, в случае необходимости назначает дополнительные методы исследования: УЗИ, нейросонографию, ЭЭГ, МРТ и другие.
Причины артериальной гипотензии
Причины артериальной гипотензии могут быть разными. Первичную форму заболевания в 80% случаев вызывает нейроциркуляторная дистония. Ее провокаторы – длительные психотравмирующие ситуации и сильные стрессы, депрессивные расстройства, недосыпание, психологические травмы.
Причина ортостатической гипотензии – вегетативная недостаточность. Во время изменения позы тела количество крови, поступающей к сердцу по венам, резко снижается. Соответственно, сердце начинает перекачивать меньше крови, давление в системном кровотоке падает.
Вторичная артериальная гипотензия всегда обусловлена другими болезнями, например:
- язвой желудка;
- анемией;
- гипотиреозом;
- миокардитом;
- аритмией;
- остеохондрозом шейного отдела позвоночника;
- диабетической нейропатией;
- опухолевыми новообразованиями;
- сердечной недостаточностью;
- инфекциями.
Причины острой гипотензии:
- травмы;
- одномоментные кровопотери;
- обезвоживание организма;
- отравление;
- нарушения работы сердца;
- анафилактический шок.
Также проблема может быть вызвана нехваткой витаминов С, Е, В, соблюдением строгих диет, бесконтрольным приемом лекарств, предназначенных для лечения артериальной гипертензии.
Если говорить про физиологическую форму заболевания, то она наблюдается в период адаптации к новым климатическим условиям, при повышенных физических нагрузках, у лиц с наследственной предрасположенностью.
Механизм развития артериальной гипотензии
Патогенез артериальной гипотензии, вне зависимости от причин, вызвавших заболевание, всегда связан с одним из следующих факторов:
- Уменьшение объема циркулирующей крови. Возникает при внутреннем/наружном кровотечении.
- Снижение минутного и ударного выброса сердца. Диагностируется при болезнях сердечно-сосудистой системы, например, при атеросклеротическом и миокардитическом кардиосклерозе.
- Уменьшение притока венозной крови к сердцу. Развивается при передозировке ß-адреноблокаторами, инфаркте (дисфункция миокарда), тяжелых формах аритмии.
- Снижение сопротивления и тонуса периферических сосудов. Является следствием коллапса инфекционной либо токсической природы, анафилактического шока.
Если не лечить
Важно выявить гипотонус вовремя. Мамам, у которых не было опыта обращения с младенцами, могут не увидеть нарушения у первого ребенка. Хорошо, когда рядом будет находиться опытный человек или нарушение выявит врач. Если пониженный тонус не лечить, это повлияет на дальнейшее развитие ребенка. Он значительно позже начнет держать головку, ползать, ходить.
Нарушение появления этих умений вызывают задержку психического и речевого развития у ребенка. Развитие у него центральной нервной системы происходит через активацию двигательных функций. Лучше перестраховаться и обратиться к врачу-неврологу напрасно, чем пропустить тревожные симптомы.
Стоит учесть еще одну деталь: гипотонус способен проявляться в разном возрасте. Его могут диагностировать практически сразу после рождения — при проверке рефлексов. В этом случае причина расстройства обычно кроется в родовой травме. Также нарушение мышечного тонуса может появиться в любом возрасте, но особенно опасно его появление в первые 2 года жизни, так как это чаще всего свидетельствует о нарушении в развитии ЦНС. В более старшем возрасте гипотонус обычно — признак осложнений после перенесенных инфекционных или вирусных заболеваний.
Очень часто у малышей в возрасте до одного года внимательная мама определяет слишком сильное напряжение мышц в ручках и ножках, или наоборот мышцы слишком расслаблены. При осмотре невролога определяется нарушение мышечного тонуса.
Сразу возникает множество вопросов: что это такое, как определяется, по какой причине возникает, чем опасно для малыша и как это можно исправить.
Тонус мышечный (лат. tonus от греч. tonos – натяжение, напряжение), состояние легкого физиологического сокращения мышцы в покое, обеспечивающее ее готовность к работе. (Г. Г. Шанько). Другими словами тонус-это напряжение мышц, которое необходимо для поддержания позы тела и обеспечения его движений.
До рождения внутриутробно ребенок находится в позе эмбриона, когда ручки и ножки согнуты и прижаты к телу. После рождения в течение первых трех месяцев жизни сохраняется физиологический гипертонус мышц сгибателей. К 3-м месяцам тонус мышц сгибателей и разгибателей выравнивается и наступает состояние, которое мы характеризуем как нормотония. При этом ручки и ножки малыша разгибаются гораздо легче, пальчики кистей рук уже редко зажаты в кулачок.
Изменения мышечного тонуса могут проявляться в виде
- мышечной гипертонии или мышечного гипертонуса,
- мышечной дистонии,
- мышечной гипотонии или мышечного гипотонуса.
Появились вопросы к детскому неврологу? Звоните: +375 (29) 333-88-77 с 9.00 до 18.00 без выходных
Если ручки и ножки малыша сильно прижаты к телу, трудно их разогнуть, малыш плачет, запрокидывает голову назад – это связано с чрезмерным мышечным напряжением. Количество импульсов, которое поступает из центральной нервной системы к мышцам значительно увеличено.
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности, повышением сухожильных рефлексов, расширением их зоны, клонусами стоп.
Выраженность синдрома мышечной гипертонии может варьировать от легкого повышения сопротивления пассивным движениям до полной скованности. Если мышечный гипертонус выражен не резко, не сочетается с патологическими тоническими рефлексами и другими неврологическими нарушениями, его влияние на развитие ребенка может проявляться в легкой задержке двигательных навыков. А также бывает, что моторное развитие идет по возрасту и ребенок вовремя начинает сидеть, вставать и ходить, но при этом упор ног у ребенка осуществляется на носочек, что приводит к нарушению походки. Длительная ходьба на носочках может привести к укорочению ахилловых сухожилий, что исправляется только оперативным лечением.
Синдром мышечной гипотонии характеризуется снижением сопротивления пассивным движениям и увеличением их объема. Ограничена спонтанная и произвольная двигательная активность. Сухожильные рефлексы могут быть нормальными, повышенными, сниженными или отсутствовать, в зависимости от уровня поражения нервной системы. Гипотония может трансформироваться в нормотонию, дистонию, гипертонию или оставаться ведущим симптомом на протяжении всего первого года жизни.
Синдром двигательных нарушений у детей первого года жизни может проявляться мышечной дистонией – состоянием, когда мышечная гипотония чередуется с гипертонией, то есть мышечный тонус постоянно меняется. О мышечной дистонии также говорят, когда у ребенка одни мышцы слишком расслаблены, а другие наоборот, слишком напряжены.
Выраженный синдром мышечной дистонии может привести к задержке моторного развития или к двигательным нарушениям (например нарушение походки). Синдром преходящей мышечной дистонии не оказывает существенного влияния на возрастное моторное развитие ребенка.
Нарушения мышечного тонуса часто обусловлены возникновением проблем в работе центральной нервной системы – головного или спинного мозга, и чаще всего являются следствием гипоксии и ишемии. Гипоксия – это состояние, при котором организм малыша, центральная нервная система испытывают недостаток кислорода. Ишемия – это нарушение кровоснабжения тканей, ведущее к гипоксии.
Нарушение мышечного тонуса встречаются при серьезных тяжелых заболеваниях нервной системы, таких как различные формы миопатий, спинальные мышечные атрофии, миастения, а также быть следствием воспалительных, сосудистых и травматических заболеваний нервной системы, всегда отмечается при детском церебральном параличе.
Выявление нарушений мышечного тонуса требует наблюдения детского невролога.
Наблюдение детского невролога с выездом на дом Звоните: +375 (29) 333-88-77 с 9.00 до 18.00 без выходных
При необходимости специалист назначит дополнительные методы исследования:
- Нейросонография
- Доплерографическое исследование мозгового кровотока
- Консультация окулиста.
Лечение нарушений мышечного тонуса
- Лечебный массаж и гимнастика.
- Физиотерапевтические, в том числе тепловые и электро- процедуры.
- Водные процедуры, расслабляющие или тонизирующие ванны, плавание.
- Упражнения на фитболе.
- Медикаментозное лечение: препараты из группы ноотропов, сосудистые, седативные, нейрометаболические, витаминные препараты.
В большинстве случаев у детей с легкими нарушениями мышечного тонуса удается восстановить работу центральной нервной системы и достичь нормотонии.
Иванова М.И. врач-невролог первой категории.
Лечение гипотонуса
Сначала врач проводит тщательную диагностику, чтобы выяснить причину гипотонуса. Если он не является симптомом более тяжелых нарушений, то в зависимости от тяжести состояния возможно назначение следующих лечебных мероприятий:
- массаж;
- лечебная физкультура;
- рефлексотерапия;
- остеопатическое лечение;
- коррекционные занятия с педагогами (упражнения подбираются индивидуально с учетом возраста пациента, тяжести нарушений и других особенностей и проводятся регулярно — только так можно получить результат);
- назначение медикаментозной терапии и нутрицефтиков.
Терапия расстройства подразумевает комплексный подход и активную помощь родителей — их участие в развитии ребенка.
Гипотония у детей
Существуют себя немедикаментозные и медикаментозные методы лечения гипотонии у ребенка. При лабильной артериальной гипотензии лучше проводить терапию без применения медикаментов. Если гипотония стойкая и продолжительная, используют сочетание немедикаментозной терапии и лекарственных средств.
Немедикаментозное лечение заключается в:
- нормализации режима ребенка
- полноценном сне в ночные часы
- пребывании ежедневно на свежем воздухе около 2 часов
- зарядка утром
- водные процедуры после зарядки для сосудистого тонуса
- прием пищи 4-6 раз в день без ограничения соли на оптимальном водном режиме
Также лечение без медикаментов включает массаж:
— шейно-воротниковой зоны
— общий
— икроножных мышц
— кистей рук
При гипотонии применяют физиотерапевтические методы лечения – электрофорез по Вермелю на воротниковую зону с растворами кофеина, сульфата магния, бромкофеина, мезатона. Для детей и подростков актуальны в качестве лечения и водные процедуры — веерный и циркулярный души, подводный душ-массаж. Врачи могут посоветовать лечебные ванны, психотерапию и пр.
Если немедикаментозная терапия эффекта не дает, применяют такие препараты:
- антихолинергические
- адаптогены
- церебропротекторы
- ноотропы
- антиоксиданты
- антидепрессанты
- транквилизаторы
В большинстве случаев лечение гипотонии у детей медикаментами начинают с адаптогенов, чаще всего растительных. Эти препараты дают ребенку 1 раз в 24 часа утром. Курс – до 3 недель. Применение ноотропных препаратов необходимо детям с артериальной гипотензией, поскольку у них часто бывает церебральная недостаточность и незрелость корково-подкорковых взаимосвязей. Эффективны такие препараты:
- пирацетам
- глицин
- кортексин
- фенибут и пр.
Если есть необходимость в улучшении мозговой гемодинамики и микроциркуляции, курсами дают ребенку циннаризин, винпоцетин. Оптимизирующий метаболический эффект оказывают актовегин и оксибрал. Врачи могут прописать ребенку антиоксидантную терапию и коррекцию энергодефицитного диатеза. Транквилизаторы назначают детям с эмоциональными напряжениями, невротическими проявлениями, скрытой тревогой и фобиями. В основном применяют транквилизаторы активирующего действия, дневные анксиолитики (грандаксин, триоксазин и проч.)
В любом случае, для лечения необходим комплексный подход. Потому самостоятельный выбор препаратов и прочих методов может не оказать желаемого эффекта. Обязательно обращайтесь к опытному врачу.
Дигностика артериальной гипотонии
Появление одного или сразу нескольких симптомов артериальной гипотензии – повод для посещения врача-терапевта и кардиолога. Для постановки диагноза врач собирает полный анамнез пациента и проводит комплекс исследований. В первую очередь несколько раз измеряется артериальное давление с небольшим интервалом времени. Низкие показания АД (100/60 и ниже) свидетельствуют о наличии патологии. При необходимости врач проводит замер давления при нагрузочном тесте, имитирующем высокую физическую активность. Среди обязательных типов обследования при гипотензии также присутствует снятие ЭКГ. При необходимости и подозрении на структурные патологии может потребоваться проведение допплерографии сосудов. Все это требует определенной оснащенности клиники и соответствующих навыков у персонала.
В нашем медицинском центре все диагностические процедуры проводят врачи, имеющие большой опыт в устранении сосудистых патологий. Здесь вас всегда ждет профессиональный подход к вопросам диагностики и лечения артериальной гипотензии любой этиологии, протекающей самостоятельно или на фоне других нарушений.
Симптомы артериальной гипотонии
Низкое артериальное давление, как правило, не приводит к ухудшению самочувствия человека и часто проходит незамеченным. Но в ряде случаев, особенно при резких перепадах артериального давления, пациенты ощущаюn следующие симптомы:
- головокружение, особенно при резком подъеме из сидячего или лежачего положения;
- обморочные состояния или ортостатический коллапс –при резком перераспределении крови от головы к нижним конечностям;
- потеря сознания из-за кислородного голодания мозга;
- головная боль – чаще возникает после физической нагрузки и может продолжаться от нескольких часов до нескольких дней;
- эмоциональная дестабилизация и частые стрессы, которые могут провоцировать симптомы неврозов со стороны ЖКТ: тошнота, потеря аппетита, вздутие.