Все о холестерине
Светлана Филипповна, так что же такое холестерин и насколько он необходим организму?
Как таковой холестерин – это водонерастворимый спирт и он так же необходим организму, как и углеводы, поскольку клетки используют холестерин для строительства мембран и производят из него гормоны, желчные кислоты и витамин Д3. Проблема возникает только тогда, когда образуется его избыток.
Каким образом холестерин попадает в наш организм?
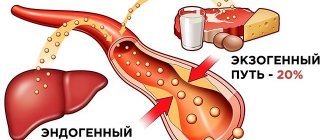
Холестерин содержится в продуктах животного происхождения, поэтому рекламы, кричащие о том, что «в нашем подсолнечном масле нет холестерина» можно пропускать мимо ушей – его там не может быть априори. Но надо сказать, что усваивается организмом из того, что мы употребляем в пищу, дай бог 10%! Печень сама синтезирует холестерин, причем около 80%. Он ей нужен! Ведь с его помощью обновляются эритроциты, тромбоциты, соединительные ткани. Иногда по высокому уровню холестерина можно предположить опухолевидное образование, потому что при его росте организм начинает синтезировать очень большое количество холестерина, так как холестерин является строителем даже такой ткани.
А какой уровень холестерина приносит вред организму?
Все дело в том, что холестерин соединяется в крови с липопротеидами высокой и низкой плотности. Липопротеиды высокой плотности, соединяясь с холестерином, переносятся в печень и благополучно там перерабатываются, а вот липопротеиды низкой плотности вместе с холестерином переносятся в сосуды и оказывают повреждающее действие на эндотелий сосудистой стенки. Получается, что высокое содержание холестерина не полезно для организма. Вообще у каждого свой индивидуальный уровень холестерина, нельзя классифицировать всех в группы, так как у всех разный метаболизм, поэтому лечение, при необходимости, назначается только после полного обследования. Ведь у человека могут существовать и врожденные проблемы. Приведу пример. Холестерин переносится транспортным белком, который находится в составе липопротеида низкой плотности, а в этом транспортном белке, допустим, существует какой-то генетический дефект, значит он не перенесется туда с той скоростью, которая необходима, значит он не построит эту мембрану так, как нужно, раз он не построит эту мембрану так как нужно, все это будет накапливаться в организме. В этом случае к определенному возрасту это может привести к самым плачевным результатам. Каждый должен понимать, что к холестерину необходимо относиться очень настороженно, следить за его уровнем. Если у человека повышенный уровень холестерина, он не должен оставаться равнодушным к этому факту, не оставлять это без внимания. В случае его повышения доктора обычно прописывают статины. Что такое статины? Представим себе вещество, из которого начинает образовываться холестерин – пройдет 22 реакции прежде чем он окончательно сформируется, а статины действуют на фермент в самом начале, тем самым уничтожая холестерин.
А низкий уровень холестерина оказывает влияние на организм?
Хороший вопрос и одновременно непростой. Низкий уровень холестерина значительно повышает риск смерти пожилых людей. К такому выводу пришли ученые из Гавайского университета. Пока ученые не могут объяснить полученные данные. Однако уже сейчас понятно, что в борьбе с холестерином у пожилых людей следует проявлять осторожность.
Высокий уровень холестерина опасен для тех, кто молод?
Первые признаки атеросклероза уже могут быть обнаружены в 25-30 лет, Кроме того, нарушения обмена холестерина могут быть врожденными. И тогда необходим постоянный контроль за его уровнем. Поддержание нормального уровня холестерина является одним из главных путей профилактики болезней сердца. Это положение в кардиологии остается в силе и на сегодняшний день.
Светлана Филипповна, так каково же потенциальное оружие против холестерина?
Следить за массой тела. Чем вы полнее, тем больше холестерина производит организм. Прием витаминов С, Е, кальция значительно повышает уровень липидов высокой плотности. Не стоит забывать о чае, рисовых и овсяных отрубях.
Факторы риска сердечно-сосудистых заболеваний
Факторы риска — это не причина заболевания. Факторами риска называют внешние воздействия и внутренние особенности организма, которые способствует развитию заболевания. Выделяют модифицируемые факторы — те, которые человек может изменить. И немодифицируемые, на которые повлиять невозможно.
| Модифицируемые факторы риска | Немодифицируемые факторы риска |
|
|
В последние годы все большее внимание уделяют психологическим факторам. Тревога, социальная изоляция, депрессия и низкий уровень социальной поддержки оказывают неблагоприятное воздействие на формирование и течение заболеваний сердечно-сосудистой системы.
Внимание! Гомоцистеин!
В последнее время стали много говорить о гомоцистеине и особенно о его роли в развитии атеросклероза. Что это за гомоцистеин?
Можно сказать, что у холестерина появился конкурент – гомоцистеин. В отличие от холестерина он не содержится в продуктах, а образуется в нашем организме из незаменимой аминокислоты — метионина. Гомоцистеин повышается при недостатке витаминов группы В и фолиевой кислоты. А вот избыток его в организме создает проблемы: он первым внедряется в эндотелий (стенку) сосудов и повреждает ее и только потом «за дело» берется холестерин.
Какие факторы, помимо недостатка витаминов, способствуют повышению гомоцистеина?
Это генетические факторы, обусловленные патологией ферментов. В связи с этим нарушается метаболизм гомоцистеина и его уровень повышается. Нельзя забывать и пациентов, у которых с возрастом нарушена функция почек, так как гомоцистеин выводится в основном почками.
А какое влияние оказывает высокий уровень гомоцистеина на организм?
Помимо маркера витаминной недостаточности, высокий его уровень оказывает влияние на свертывающую систему, создавая предпосылки для возникновения тромботического состояния, тормозя работу противосвертывающей системы. Возникает порочный круг самых разнообразных взаимоотношений гомоцистеина со свертывающей системой, что в дальнейшем требует тщательного клинического и лабораторного обследования. Согласитесь с тем, что гомоцистеин не так уж прост!
Скажите, существуют ли какие-то нормы содержания гомоцистеина в крови?
Ввиду того, что даже маленькие количества гомоцистеина могут оказать достаточно сильное действие на сосуды, нормы практически не существует. Ведь концентрация его в крови в 1000 меньше, чем холестерина, а вреда больше почти во столько же раз Хотя, конечно, лабораторные нормы есть.
Что такое холестерол
Холестерол это органическое соединение, компонент мембран клеток. Его название происходит от греческих слов «chole» (желчь) и «stereo» (твердый). По химической структуре холестерол — полициклический липофильный спирт. Окончание «стерол» и «стерин» — это синонимы, означающие принадлежность к стероидам, поэтому холестерол и холестерин означают одно и то же соединение.
Особенно много холестерола содержится в мозговой ткани, нервной системе, жировой ткани и в желчи. Только пятая часть его попадает в организм с пищей (мясо и субпродукты, рыба, яйца, молочные продукты), а основное количество образуется в печени, почках, кишечнике, надпочечниках и половых железах.
Печень также получает и холестерол из пищи, она является главным хранилищем этого соединения. По крови холестерин переносится особыми транспортными комплексами — липопротеинами. При этом липопротеины низкой плотности транспортируют его из печени к тканям, а высокой — в обратном направлении, то есть в печень.
Задумаемся о диагностике
Поскольку речь шла о проблемах свертывающей системы, то на какие лабораторные параметры следует обратить внимание пациенту в первую очередь?
На протромбиновый индекс, тромбин и тромбоциты. Если эти показатели в пределах нормы, то можно спокойно жить дальше, а если нет, то вместе с клиницистом попытаться проанализировать, с чем это могло быть связано. У гомоцистеина есть одна особенность – угнетать действие естественного антикоагулянта (антитромбина – Ш), тем самым способствовать увеличению тромбина в крови и активации процессов свертывания. А вот приведет ли это к тромботическому состоянию, надо анализировать дальше. Вообще любой пациент, особенно старше 45-50 лет, должен быть заинтересован в подробном лабораторном обследовании, а также своевременном определении уровня холестерина в крови. В многопрофильной Клинике ЦЭЛТ вы всегда можете пройти все необходимые обследования. По самой современной расширенной схеме мы можем полностью представить вам полный спектр липидного профиля, который включает в себя: холестерин, липиды низкой плотности, высокой плотности, аполипротеиды, также вы всегда можете узнать уровень гомоцистеина. Напоминаю вам, что эти биохимические анализы следует сдавать натощак, желательно с утра, анализы вы получите уже на следующий день. Желаю всем крепкого здоровья и хороших показателей крови. Не шутите с ними, проявите к ним внимание и проживете до 100 лет!
Принцип образования холестерола
Около 80% всего холестерина образуется клетками печени. В день его синтезируется около 2,5 г, а 0,5 г поступает из продуктов животного происхождения. Биосинтез проходит через 30 последовательных реакций. Сырье для образования — жиры, глюкоза и аминокислоты.
Регуляция скорости образования холестерина происходит по принципу обратной связи — чем больше холестерина в крови, тем меньше его образуется и наоборот. Также инсулин и гормоны щитовидной железы тормозят выработку холестерина, а глюкагон и гормоны коры надпочечников — стимулируют.
Банальная диета: долой транс-жиры, даешь авокадо!
Вредные в данном случае насыщенные и транс-жиры содержатся в жирном мясе и жирных молочных продуктах. Их потребление стоит ограничить до умеренного. Заменить эти продукты хорошо бы источниками полиненасыщенных жиров. Стоит также ограничить потребление кондитерских изделий и не злоупотреблять яичными желтками (не более 2-х в неделю).
Рекомендуемые продукты питания:
- растительные масла;
- жирная рыба (лосось, тунец, скумбрия);
- плоды авокадо и миндаль;
- свежий чеснок (2-3 зубчика с пищей);
- фрукты, овощи и бобовые в размере 5 порций в день.
Биотрансформация холестерола
Биотрансформация (превращение) в желчные кислоты — это основной этап метаболизма и выведения холестерина из организма. Желчные кислоты необходимы для:
- переваривания жиров (эмульгируют, переводят в растворимое состояние);
- активизации пищеварительных ферментов поджелудочной железы;
- всасывания жиров в кишечнике.
Первичные жирные кислоты (холевая и хенодезоксихолевая) образуются в печени. Они поступают из гепатоцитов в желчные капилляры, накапливаются в желчном пузыре и выделяются в двенадцатиперстную кишку при приеме пищи. Ферменты полезных микрооганизмов кишечника превращают первичные желчные кислоты в дезоксихолевую и литохолевую.
Первичные и вторичные желчные кислоты участвуют в переваривании жиров, потом основное количество (около 98-99%) возвращается обратно в печень по системе воротной вены. Небольшое количество желчных кислот выводится с калом, это и является основным способом выведения холестерола из организма. На смену выведенным желчным кислотам образуются новые из запасов холестерина.
К менее значимым (по количеству) процессам биотранформации холестерола относится его превращение в гормоны и витамин Д.
Здоровый образ жизни: снижение избыточного веса, регулярные упражнения, диета с низким содержанием жиров ликвидируют нарушения обмена холестерина. Однако, если положительные изменения образа жизни не оказывают существенного влияния на уровни ЛПНП, ЛПОНП, врачом назначаются лечебные препараты, снижающие уровень холестерина.
Биологическая роль холестерола в организме
Холестерол участвует во многих биологических процессах организма:
- придает прочность мембранам клеток;
- создает защитную оболочку для нервных волокон (входит в состав миелина);
- «ремонтирует» повреждения внутренней стенки сосудов («ставит заплатку»);
- участвует в образовании стероидных гормонов — коры надпочечников (кортикостероидов), мужских и женских половых ( эстрогенов, прогестерона, тестостерона);
- в коже из него образуется витамин Д под действием ультрафиолетовых лучей;
- в печени из холестерола синтезируются желчные кислоты.
Комплексы с этим исследованием
Мониторинг сахарного диабета Мониторинг состояния больных сахарным диабетом (раз в 6 месяцев) 1 900 ₽ Состав
Расширенный госпитальный комплекс Расширенный инфекционный скрининг для профилактики и госпитализации 5 030 ₽ Состав
Печень и поджелудочная железа Диагностика возможных патологий печени на ранней стадии 1 810 ₽ Состав
В ДРУГИХ КОМПЛЕКСАХ
- Вступление в ЭКО 16 850 ₽
- Биохимия крови. 13 показателей 2 460 ₽
- Обследование во время беременности. 3 триместр 6 430 ₽
- Планирование беременности. Клинические показатели 4 310 ₽
- Биохимия крови. 19 показателей 4 040 ₽
Последствия избыточного количества холестерола в крови
Нарушения метаболизма (обмена) холестерола ранее считали главной причиной развития атеросклероза. Особое внимание врачей направлено на повышение общего холестерина крови, триглицеридов и липопротеинов низкой плотности. Учитывается также снижение липопротеинов высокой плотности. Для этого проводится анализ крови с определением показателей липидного обмена (общий холестерин, триглицериды, ЛПВП, ЛПНП, ЛПОНП).
В настоящее время избыток холестерина в крови, несомненно, относится к факторам риска, но есть случаи развития атеросклероза и при нормальном количестве этого липофильного спирта в крови. Важно учесть и другие провоцирующие патологии: диабет, ожирение, гипертонию, повреждение сосудистой стенки, а также гиподинамию (недостаток движений), курение, возраст, мужской пол, наследственность и др.
Под воздействием нескольких из этих факторов, холестерин откладывается в стенке сосудов, формируется атеросклеротическая бляшка. Из-за этого стенки сосудов уплотняются и теряют эластичность, просвет сосуда сужается, ток крови затруднен. Это становится причиной нарушения питания органов. При закупорке артерий сердца развивается инфаркт, мозговых артерий — ишемический инсульт, артерий конечностей — гангрена.