В зоне риска
- Больные острым инфарктом миокарда, особенно в первый час развития инфаркта (следует заметить, что внезапная смерть, наступившая в ранней (острейшей) фазе инфаркта миокарда, верифицированного клинически или на аутопсии, расценивается как “смерть от инфаркта”. Тем не менее, по своим механизмам, клинической картине и комплексу необходимых реанимационных мероприятий она полностью соответствует внезапной сердечной смерти, развивающейся при других формах ишемической болезни сердца, и поэтому рассматривается в данном разделе).
- Больные с сердечной недостаточностью
- Пациенты, перенесшие в прошлом инфаркт миокарда, особенно лица с кардиомегалией и застойной сердечной недостаточность
- Больные ишемической болезнью сердца с желудочковыми аритмиями высоких градаций
- Больные ишемической болезнью сердца, имеющие несколько основных факторов риска: артериальная гипертензия, гипертрофия левого предсердия, курение, нарушения углеводного и жирового обменов и др.
- Пациенты с любыми заболеваниями сердца, сопровождающимися выраженной гипертрофией миокарда (например, ГКМП, стеноз устья аорты и т.п.)
- Пациенты с кардиогенным шоком любого генеза (помимо острого ИМ)
- Пациенты с тампонадой сердца любого генеза (например, при экссудативном перикардите и т.п.)
- Пациенты с тромбоэмболией легочной артерии
- Пациенты с синдромом удлиненного интервала Q–Т и другими каналопатиями
Медицинские интернет-конференции
Введение
Болезни сердечно — сосудистой системы занимают одно из ведущих мест в структуре заболеваемости населения России и определяют уровень его смертности, временной и стойкой утраты трудоспособности. В 50 % случаев смертельные исходы при таком распространенном заболевании, как ишемическая болезнь сердца (ИБС), носят внезапный, прежде всего аритмогенный характер [1].
Внезапная сердечная смерть (ВСС) – это ненасильственная смерть, характеризующаяся внезапной потерей сознания в течение одного часа от момента появления острых симптомов. ВСС стоит в ряду актуальных проблем нашего времени. В Российской Федерации по расчетным данным, частота ВСС составляет 450 — 600 тысяч человек ежегодно. В странах Европы ежедневно умирают от ВСС около 2500 человек, в 2 – 5 % случаев возникают в медицинских учреждениях. Около 1/3 больных ИБС умирают внезапно, но наиболее часто ВСС регистрируется в течение первого года после развития инфаркта миокарда (ИМ) [2-5].
Оценки для Соединенных Штатов Америки, во многом основаны на ретроспективном анализе смерти и базе данных скорой помощи (от 200 до 450 тысяч ВCC в год). Этим и объясняется частота 0,1 – 0,2 % в год среди населения в возрасте более 35 лет [6]. Наиболее неблагоприятные районы в отношении эпидемиологии ИБС отмечались в Европейской части России и Сибири. На юге России ИБС выявлялась в 3 — 4 раза реже [7].
В одном из регионов земного шара – восточной части Финляндии зарегистрирована самая высокая в мире частота внезапной коронарной смерти (ВКС), это связано с дефицитом в почве и питьевой воде содержания магния и селена. Магний известен своим спазмолитическим действием на гладкую мускулатуру. Биологический эффект селена связан с его антиокислительными свойствами, опосредуемые через фермент глутатионпероксидазу, в состав простетической группы включен селен.
По данным Фремингемского исследования более половины случаев смерти от первичного сердечного приступа у лиц в возрасте 45 — 74 лет являются внезапными. ВСС является основным видом смерти мужчин в возрасте 20 — 64 лет и составляет 32 % всех случаев смерти [8]. Около 50 % всех смертей от ВСС являются внезапными и неожиданными и происходят за очень короткое время, после начала изменений в клиническом статусе больного [9].
Факторы риска ВСС
Наиболее важными факторами риска ВСС является наличие злокачественных желудочковых аритмий и снижение сократительной способности левого желудочка. Из желудочковых аритмий наиболее опасны фибрилляция предсердий и трепетание желудочков, которые вызывают остановку кровообращения [10].
Факторы риска ВСС: семейный анамнез коронарной болезни сердца, пожилой возраст, мужской пол, повышение уровня общего холестерина, липопротеидов низкой плотности, артериальная гипертония, курение и сахарный диабет, а так же злоупотребление алкоголем.
Возраст
Как известно, атеросклеротический процесс начинается в детском возрасте. Данные аутопсических исследований подтверждают, что с возрастом атеросклероз прогрессирует. Уже в молодом возрасте коронарная болезнь сердца — одна из 10 основных причин смерти в США. В возрасте 55 — 65 лет причиной смерти мужского пола является коронарная болезнь сердца.
Пол
В одном из крупных исследований в возрасте 30 — 39 лет атеросклероз коронарных артерий выявлен у 5 % мужчин и у 0,5 % женщин, в возрасте 40 — 49 лет частота атеросклероза у мужчин втрое выше, чем у женщин, в возрасте 50 — 59 лет у мужчин вдвое больше, после 70 лет частота атеросклероза и ИБС одинакова и у мужчин и у женщин. У женщин в возрасте 40 — 60 лет атеросклеротические изменения встречаются в 3 раза реже, чем у мужчин. Это связано с тем, что нормальная функция яичников «защищает» женщин от атеросклероза. У женщин в постменопаузе снижается уровень эстрогенов и одновременно повышается уровень липопротеидов низкой плотности.
Генетические факторы
Для людей, чьи родители или члены семьи имеют симптоматическую коронарную болезнь сердца, характерен повышенный риск развития заболевания. Ассоциированное увеличение относительного риска в значительной степени колеблется и может быть в 5 раз выше, чем у лиц, чьи родители и близкие родственники не страдали сердечно-сосудистыми заболеваниями. Наследственные факторы способствуют развитию дислипидемии, артериальной гипертензии, сахарного диабета, ожирения, приводящих к развитию заболевания сердца.
Курение
Доказано, что курение является одним из факторов риска ВСС. Курение имеет большое значение не для ближайшего, а отдаленного прогноза. Курение влияет как на развитие атеросклероза, так и на процессы тромбообразования. В сигаретном дыме содержатся никотин и оксид углерода, которые оказывают отрицательное влияние на деятельность сердечно-сосудистой системы.
Механизмы повышенного риска:
- повышенные потребности миокарда в кислороде;
- снижает кислородтранспортную функцию крови, а также доставку кислорода к сердцу вследствие образования карбоксигемоглобина;
- нарушает аэробный метаболизм в миокарде;
- оказывает отрицательное инотропное воздействие.
- снижает уровни холестерина липопротеидов высокой плотности в плазме;
- повышает адгезивность тромбоцитов и тенденцию к тромбообразованию.
Перенесенный инфаркт миокарда
ИМ является важным фактором риска ВСС. Потенциальный риск наступления ВСС в первые 72 часа от начала ИМ. Самый высокий риск ВСС наблюдается у больных ИМ в период первых трёх дней до 8 недель, если течение ИМ осложнялось желудочковой тахикардией, мерцанием предсердий, парными, залповыми, ранними желудочковыми экстрасистолами. В постинфарктном периоде важными предикторами внезапной сердечной смерти являются нарушение сократительной функции миокарда и сердечного ритма (величина фракции выброса < 30% и желудочковые экстрасистолы с частотой 10 — 30 в час). Комбинация этих факторов приводит к увеличению риска внезапной сердечной смерти до 20 % в год. Так же увеличивает риск ВСС наличие аневризмы левого желудочка, его выраженная гипертрофия, а также имевшая место в остром периоде инфаркта миокарда фибрилляция желудочков.
Нарушение функции миокарда левого желудочка
Снижение сократительной функции миокарда левого желудочка является одним из основных факторов риска внезапной сердечной смерти. Критичным является снижение фракции выброса менее 40%. После наступления застойной сердечной недостаточности различного генеза риск ВСС очень высок, может составить 35 – 40 % [11].
Генетические основы ВСС
В ряде последних исследований большое внимание уделяется генетическим детерминантам развития ВКС [12, 13]. ВСС может быть обусловлена наследуемыми генетическими аномалиями, влияющими на синтез белков, участвующих в формировании и работе ионных каналов и насосов, ответственных за электрофизиологические процессы, протекающие на клеточной мембране. К таким заболеваниям относятся некоторые врожденные варианты синдрома длинного интервала Q-T (синдром Jervell – Lange — Nielson, синдром Romano — Ward, синдром Бругада, гипертрофическая и дилатационная кардиомиопатии, аритмогеннная дисплазия правого желудочка, катехолергическая полиморфная желудочковая тахикардия). Это наиболее известные на сегодняшний день наследственные заболевания, связанные с дефектом одного гена (моногенные заболевания), предрасполагающие к развитию ВСС [14-16].
Причины ВСС у пациентов с синдромом Марфана является расслоение и разрыв аорты. Около 2 % смертельных случаев связано с разрывом и расслоением аорты [17,18].
Пациенты с разрывом аорты составляют не более 7 % от общего количества пациентов с диссекцией аорты. В одном из них включавшем 500 человек, переживших остановку сердца, было показано, что наличие в семейном анамнезе ВСС, является независимым фактором риска ВСС, увеличивающим ее вероятность в 1,75 раза [19].
Формула ВСС
Роль в генезе ВСС играют и нарушения ритма, но отнюдь являются не единственными. Кроме того, должна быть и инвалидизация сердечной мышцы, а также необходимо воздействие фактора, который приводит к возникновению ВСС.
Формула ВСС: ВСС = субстрат + триггерный фактор.
Субстрат является анатомическим и электрическим отклонением, связанный с приобретенными или врожденными заболеваниями сердца. Триггерные факторы представляют из себ: метаболические, ишемические, механические воздействия. Эта формула может способствовать выявлению пациентов с повышенным риском развития ВСС, и тем самым снижению частоты ВСС.
Диагностика ВСС
По данным монографии В.Г. Кудряшова [20] «Внезапная остановка сердца», основными «симптомами – предвестниками» остановки сердечной деятельности являются:
- Внезапная бледность или цианоз кожных покровов, особенно лица;
- Остро возникшая артериальная гипотензия (артериальное давление ниже 60 мм рт.ст.);
- Внезапная редкая брадикардия (частота сердечных сокращений менее 40 в минуту);
- Наджелудочковая и желудочковая тахикардия (частота сердечных сокращений более 120 в минуту, возникающая пароксизмами);
- Желудочковая экстрасистолия: единичные или групповые экстрасистолы, аллоритмии по типу бигеминий;
Групповая экстрасистолия создает все условия для развития ФЖ, встречаются ситуации, когда даже единичная желудочковая экстрасистола способна вызвать ФЖ.
Клинические проявления этого осложнения почти всегда одинаковы:
- Отсутствие пульса на центральных артериях (сонной или бедренной).
- Утрата сознания и развитие судорожного синдрома (через 10 — 20 секунд).
- Остановка дыхания (через 15 — 30 секунд).
- Двухсторонний мидриаз (через 60 — 90 секунд) [20].
ВСС и физические нагрузки
Представляет интерес два момента данной проблемы – развития осложнений при проведении функциональных проб и реабилитации больных [21]. Смерть от ВСС регистрируется у больных, которые могут выполнить небольшую нагрузку. По данным ретроспективного анализа параметров частотного спектра R — R — распределения, при проведении стресс — теста в группе пациентов, у которых была отмечена ВСС, но при исследовании не выявлено структурных изменений в миокарде, не отличались от значений в группе условно здоровых лиц. Помимо депрессии сегмента ST, так же обнаружено удлинение комплекса QRS, как фактор риска развития фибрилляции желудочков [22].
Патоморфологические изменения при ВСС
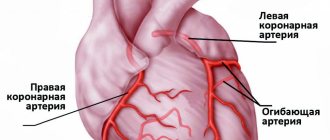
У большинства внезапно умерших от ИБС выявляется значительное стенозирование двух — трёх коронарных артерий. Поражение одного сосуда обнаруживается редко – в основном у лиц моложе 40 лет. Атеросклеротический процесс захватывает экстрамуральные артерии, интрамуральные поражаются редко. Вместе с тем у больных, длительно страдавших артериальной гипертонией, просвет интрамуральных артерий, как правило уменьшается из — за гипертрофии мышечных волокон медии и пролиферации внутренней эластической мембраны стенки.
Окклюзирующий тромбоз коронарных артерий выявляется 10 – 15 % случаев. У большинства внезапно умерших при морфологическом исследовании не выявляются острые изменения в сосудах сердца. При гистологическом изучении поперечных разрезов коронарных артерий З. И. Янушкевичус с соавт. обнаружили свежие окклюзионные поражения в 84 случаев. В 52 % случаев свежий тромбоз сочетался с организованным тромбом, при этом выявлялись изъязвления разрывы атероматозной бляшки, пристеночные и обтурирующие тромбы [23].
Профилактика ВСС
Профилактические мероприятия осуществляются у пациентов с повышенным риском ВСС. Поскольку ВСС представляет мультифакторный синдром, для его профилактики используют различные направления, обеспечивающие адекватный уровень реперфузии, ограничение зоны рубца, модуляцию нейро — гуморальных влияний, стабилизацию атеросклеротической бляшки, антиаритмическую и антифибрилляторную активность. Существуют направления в профилактике ВСС — это лекарственные средства без собственной электрофизиологической активности, сегодня к ним относят ингибиторы АПФ, блокаторы рецепторов альдостерона и липидоснижающие средства, содержащие высокую концентрацию гамма — 3 полиненасыщенных жирных кислот. Другое направление связано с применением препаратов, обладающих определенным электрофизиологическими свойствами, в том числе бета — блокаторов и амиодарона [24].
Профилактическое применение антиаритмических препаратов основано на способности препаратов подавлять желудочковые аритмии, способствующие запуску ФЖ, и повышать электрофизиологическую устойчивость миокарда [25].
Первичная профилактика
Первичная профилактика ВСС проводится с целью профилактических мероприятий у пациентов с выявленными предикторами развития ВСС [23].
Ингибиторы ангиотензинпревращающего фермента (иАПФ)
Эффетивность иАПФ изучалась у пациентов, недавно перенесших инфаркт миокарда (ИМ). Лечение иАПФ приводит к снижению частоты прогрессирования сердечной недостаточности и смертности от нее, а так же риска ВСС. Следует отметить, что степень снижения частоты ВСС под влиянием и АПФ составляет от 30 до 54 %.
Ингибиторы АПФ предотвращают ВСС, воздействуя на ремоделирование сердца, электролитный баланс, гемодинамические нарушения. Значение иАПФ для уменьшения риска летальных исходов и основных сердечно — сосудистых осложнений у пациентов с хронической сердечной недостаточностью, асимптоматической систолической дисфункцией левого желудочка и у пациентов с острым ИМ было выявлено во многих рандомизированных клинических исследованиях [26- 30].
Блокаторы рецепторов альдостерона
Повышенная активность РААС при застойной сердечной недостаточности приводит к повышению уровня ангиотензина 2 и альдостерона. Было доказано, что применение спиронолактона в сочетании с диуретиками, ингибиторами АПФ и дигоксином сопровождалась снижением смертности и частоты ВСС.
Тромболитические и антитромботические средства
Было доказано, что тромболитическая терапия в остром периоде ИМ снижает риск смерти на 18 — 50 %. Благоприятный эффект тромболизиса в определенной степени связан со снижением частоты ВСС. Эффект тромболитической терапии возрастает до 25 %, если в раннем периоде инфаркта больным одновременно назначают аспирин внутрь. Длительное лечение аспирином после ИМ вызывает снижение общей смертности на 25 %. Хотя этот факт подтверждается скорее объединенными данными, а не результатом одного исследования, тем не менее широкое применение аспирина оправдывается также его благоприятным влиянием на риск не фатального повторного инфаркта и инсульта. Длительная антикоагулянтная терапия уступает антитромботическим средствам эффективности в профилактике смерти, но не сердечно — сосудистых осложнений.
Бета – блокаторы
По данным исследований Carvedilol Or Metoprolol European Trial (Comet) абсолютное уменьшение смертности более чем на 5 лет в группе больных, принимающих карведилол, было на 5,7 % больше по сравнению с больными, принимающими метопролол. Из исследования MERIT-HF видно, что в группе метопролола СRXL случаи ВСС были реже, чем в группе плацебо, RR 0,59 (0,45-0,78). Исследование Post hoc analysis from the MUSST продемонстрировало, что с использованием бета — блокаторов отмечалось у пациентов с тахикардией и без неё, но на частоту аритмогенной смерти или остановки сердца использование бета -блокаторов существенно не влияло. По данным исследований при ишемической кардиомиопатии в состоянии гибернации может пребывать до половины всего жизнеспособного миокарда. И именно бета — блокаторы решают задачу «пробуждения» и активного включения в функционирование участков гибернирующего миокарда, что было продемонстрировано в эксперименте, в котором применение бета-блокаторов в комбинации с ингибиторами АПФ у больных с наличием жизнеспособного миокарда в зонах нарушенной сократимости сопровождалось повышением фракции выброса левого желудочка, уменьшение степени дилатации левого желудочка, тяжести декомпенсации и зон асирнергии. В исследовании MERIT HF (Metoprolol CRXL Randomized Intervention Trial in Congrestive Heart failure) целью явилось решение вопроса о влиянии липофильного бета — блокатора метопролола на общую смертность. В исследовании участвовал 3991 пациент. Ведущими характеристиками пациентов были: низкая фракция выброса, пожилой возраст, перенесенный инфаркт миокарда, умеренная или средней тяжести сердечная недостаточность. Это исследование показало, что метопролол снижает не только частоту внезапной смерти, но и частоту смерти от прогрессирования сердечной недостаточности (риск смерти снижался не 41 – 49 %). Количество побочных эффектов в группе метопролола составляло 13,9 %, а в группе плацебо – 15,3 %. Клиническое значение этого исследования заключалось в том, что оно поставило окончательную точку в 25 — летнем споре: использовать ли бета – блокаторы в лечении больных с сердечной недостаточностью? Установлено, что липофильный бета1 – блокатор метопролол – новый стандарт в лечении сердечной недостаточности с точки зрения доказательной медицины. При приёме один раз в сутки метопролол достоверно улучшал выживаемость пациентов с хронической сердечной недостаточностью и сниженной фракцией выброса: наблюдалось снижение общей смертности на 34 %, кардиоваскулярной смертности – на 38 %, снижение случаев внезапной смерти на 41 % и снижение случаев смерти от недостаточности кровообращения – на 49 % [31- 33].
Амиодарон
Это антиаритмический препарат, который обладает свойствами препаратов I, II, III, IV классов. Считается, что амиодарон не действует на степень выживаемости пациентов с сердечной недостаточности и низкой фракцией выброса левого желудочка, но некоторые исследования показали, что амиодарон уменьшает частоту ВСС и увеличивает фракцию выброса левого желудочка. Несмотря на его побочные эффекты, такие как повреждение щитовидной железы, пульмональная токсичность, гепатотоксичность, невропатии (за счёт ионов иода) и др., амиодарон остаётся самым часто используемым препаратом для тахиаритмий. Другие антиаритмические препараты, такие как соталол, могут использоваться для профилактики ICD – шока (implantable cardiodefibrillator shock) в случаях, когда амиодарон не эффективен, не переносится или его применение противопоказано из – за побочных эффектов. Согласно исследованию DIAMOND – CHF (Danish Investigations of Arrhythmia and Mortality on Dofetilide Congrestive Heart Failure), не наблюдалось различия уровня ВСС между пациентами, рандомизированными в группу больных, получающих дофетилид, и больными в группе плацебо. Клиническое исследование дофетилида было ограничено из – за межмедикаментозного взаимодействия и наличия у пациентов почечной недостаточности. Несмотря на значительное подавление желудочковой эктопической активности, препараты антиаритмического IC класса – флекаинид и энкаинид – увеличивали общую и аритмогенную смертность у пациентов с ишемической кардиомиопатией. Для оценки влияния амиодарона на общую смертность у больных с застойной сердечной недостаточностью (ЗСН) и бессимптомными желудочковыми аритмиями на клинической базе 24 медицинских центров США были обследованы 674 больных (средний возраст 66 лет, 99 % из них – мужчины) с ЗСН, кардиомегалией, частотой желудочковых экстрасистол 10 в час и более и фракция выброса левого желудочка 40 %. В группе амиодарона умер 131 (39 %) больной, в группе плацебо – 143 (42,3 %), общая выживаемость за 2 года составила 69,4 % в группе плацебо. Количество случаев ВСС составило 15 – 19 %. Через 6 месяцев в группе амиодарона отмечено более значительное увеличение фракции выброса левого желудочка, чем в группе плацебо (33,7 % против 29,2 %). Частота бессимптомных желудочковых аритмий у пациентов в группе была ниже, чем в группе плацебо. У больных с хронической сердечной недостаточностью и бессимптомными желудочковыми аритмиями амиодарон подавляет аритмии и улучшает функцию левого желудочка, но не снижает риска внезапной смерти и не увеличивает выживаемость [31].
Антагонисты кальция
Данная группа препаратов, замедляет ритм сердца, снижает риск развития инфаркта миокарда, но не влияют на общую смертность. В то же время применение препаратов, вызывающих учащение сердечного ритма, в тех же группах больных сопровождается повышением общей смертности.
Вторичная профилактика
Основным средством вторичной профилактики ВСС у больных, перенесших ранее остановку кровообращения из — за желудочковой тахикардии или ФЖ, либо имеющих приступы устойчивой желудочковой тахикардии, используют имплантируемые кардиодефибрилляторы (ИКД). С развитием проблемы лечения аритмий сердца посредством имплантируемых приборов возник вопрос о необходимости нанесения электрического разряда с устройством для устранения жизнеугрожающих аритмических эпизодов, однако создание имплантируемого устройства связано с большими техническими сложностями. Около одиннадцати лет подобные приборы совершенствовались и проводились исследования по имплантации их собакам. В Johns Hopkins Medical Center в Балтиморе при участии М. Mirowski, и М. Mower доктора V.Gott, P.Reid, M. Weisfeldt, L. Watkins в феврале 1980 года впервые имплантировали ИКД пациентке, которая страдала пароксизмами желудочковой тахикардии. В России впервые в НЦССХ имени А.Н. Бакулева РАМН была выполнена операция по имплантации ИКД, выполнена академиком Л.А. Бокерия в 1990 году. Внедрение в клиническую практику в течение последних десятилетий ИКВД вызвало революцию в лечении жизнеугрожающих аритмий. Эти исследования продемонстрировали превосходство данного подхода по сравнению со стандартными вариантами лечения, в снижении частоты ВСС и общей летальности. Результаты трех рандомизированных исследований, в которых изучалась эффективность ИКВД в профилактике ВСС у больных высокого риска, примерно 80 % страдали коронарной болезнью сердца (в половине случаев имелся инфаркт миокарда в анамнезе), 10 % неишемической кардиомиопатии, у 5 % отсутствовали признаки заболевания сердца.
В одном из исследований (AVID) при использовании дефибрилляторов выявлено значимое снижение смертности на 31 %. Недавно результаты трех исследований были объединены в общую базу данных (в целом 934 больным был установлен ИКД, а 934 больных получали амиодарон). Наиболее явным преимуществом ИКД перед амиодароном было снижение относительного риска смерти в течение 6 лет наблюдения. Данные клинических исследований так же поддерживали использование ИКВД — терапии у пациентов с хронической сердечной недостаточностью, низкой фракцией выброса левого желудочка [34-37].
Инвазивное электрофизиологическое исследование (ЭФИ): роль в прогнозе ВСС
ЭФИ — инвазивное исследование, которое позволяет зарегистрировать с помощью специальных электродов — катетеров эндокардиальные электрограммы различных отделов сердца. Электроды проводят в полость сердца по методике Селдингера, чаще через левую бедренную вену.
Во время ЭФИ определяют исходную длительность цикла (ДЦ), время восстановления функции синусового узла, время проведения синоатриального узла, время внутрипредсердного проведения возбуждения (P — A4), проведение внутриузлового проведения (A4 — H), оценивают время проведения по внутрижелудочковой проводящей системе Гиса – Пуркинье (H — V), эффективный рефрактерный период правого предсердия, антеградный и ретроградный эффективный период АВ — соединения, функциональный рефрактерный период АВ — соединения, эффективный рефрактерный период правого желудочка.
На сегодняшний день инвазивное ЭФИ является общепринятым и широко используемым методом диагностики и определения факторов риска ВСС, связанной с жизнеугрожающими аритмиями [30].
Заключение
Болезни сердечно — сосудистой системы занимают одно из ведущих мест в структуре заболеваемости населения России и определяют уровень его смертности, временной и стойкой утраты трудоспособности. При этом на долю ВСС приходится около половины всех летальных исходов. В 50 % случаев смертельные исходы при таком распространенном заболевании, как ишемическая болезнь сердца (ИБС), носят внезапный, прежде всего аритмогенный характер.
Внезапная сердечная смерть – это заболевание сердечно-сосудистой системы, которое является одной из причин смертности в большинстве экономически развитых стран мира.
Внезапная сердечная смерть стоит в ряду актуальных проблем нашего времени. В данный момент проводятся много различных исследований по изучению данной проблемы.
На основе проведенных рандомизированных исследований созданы программы, нацеленные на профилактику внезапной сердечной смерти для пациентов и врачей.
В наше время активно ведется профилактика внезапной сердечной смерти имплантируемыми кардиодефибрилляторами. Внедрение в клиническую практику в течение последних десятилетий которых, вызвало революцию в лечении жизнеугрожающих аритмий. Эти исследования продемонстрировали превосходство данного подхода по сравнению со стандартными вариантами лечения, в снижении частоты внезапной сердечной смерти и общей летальности. Проблема остается ещё не решенной, продолжаются различные мероприятия для понятия и решения данного вопроса. При лечении пациентов с сердечно — сосудистыми заболеваниями основные усилия врачей должны быть направлены на активное предупреждение внезапной сердечной смерти с помощью лекарственных средств, обладающих максимальной эффективностью и безопасностью.
Симптомы внезапной сердечной смерти (ВСС)
- Резкая слабость
- Головокружение
- Потеря сознания, возможно появление тонических сокращений скелетных мышц, шумного дыхания
Через 2,5–3 мин. дыхание прекращается совсем. Следует помнить, что примерно через 3 мин. с момента наступления фибрилляции желудочков или асистолии в клетках коры головного мозга происходят необратимые изменения. Именно в связи со столь скоропостижными изменениями при ВСС необходимо вовремя установить диагноз и провести ряд профилактических мероприятий (назначение фармакологических препаратов, эндоваскулярное лечение, интервенционное лечение в объеме имплантации кардиовертера-дефибриллятора).
Проявления и течение коронарной смерти
На вскрытии больных, умерших внезапно, как правило, обнаруживается поражение коронарных артерий атеросклеротическими бляшками. При этом просвет сосуда суживается на 70% и более. Очень часто на поврежденной поверхности сосуда находится тромб, который полностью прекратил кровоток в довольно большой области сердечной мышцы.Обычно, признаков инфаркта миокарда выявить не удается, так как прошло слишком мало времени с момента начала заболевания. При гистологическом исследовании можно обнаружить признаки начавшегося некроза и перестройки клеток.
В связи с электрической нестабильностью миокарда возникает жизнеугрожающая аритмия (асистолия или фибрилляция желудочков). Прекращается кровоток, в том числе по мозговым артериям. В связи с этим, человек довольно быстро теряет сознание и падает. Может появиться шумное хрипящее дыхание, пена изо рта. Через несколько минут мышцы начнут непроизвольно подергиваться. Кожа становится бледной, наблюдается цианоз губ и конечностей. Пульс и дыхание полностью прекращаются, зрачки расширяются и перестают реагировать на свет.
Диагностика ВСС
- Для подтверждения диагноза необходимы дополнительные методы диагностики:
- Снятие электрокардиограммы (ЭКГ)
- Проведение нагрузочных тестов (тредмил-тест или проба на велоэргометре, сцинтиграфия миокарда с нагрузкой)
- Выполняется круглосуточная запись ЭКГ (холтеровское мониторирование ЭКГ)
- По показаниям требуется проведение контрастного исследования артерий сердца – мультиспиральная компьютерная коронарография амбулаторно или селективная коронарная ангиография в условиях стационара.
- В некоторых случаях необходимо проведение генетического исследования с целью исключения наследственных каналопатии
- Иногда приходится прибегать к инвазивному электрофизиологическому исследованию с целью проведения провокационных проб и фармакологического тестирования
Центрально сонное апноэ
Обычно говорят про два типа остановки дыхания во сне (апноэ). Оно бывает обструктивным, то есть вызвано обструкцией (закупоркой) верхних дыхательных путей. Вторым типом как раз и является центральное сонное апноэ, которое обуславливается уменьшением образования импульса в центральной нервной системе, стимулирующего дыхательную мускулатуру, отмечает Татьяна Шалыгина, врач-терапевт, кардиолог. Специалист отмечает, что у некоторых людей могут встречаться оба механизма остановки дыхания одновременно.
«Причиной такой формы патологии является левожелудочковая сердечная недостаточность. Возникает на фоне нарушения поступления импульсов из центральной нервной системы в дыхательные мускулатуры. Вообще, апноэ тесно связано с сердечно-сосудистой системой, с дыхательной системой и с нормальным сном, а значит, с нервной системой тоже», — отмечает терапевт.
Люди с такой патологией жалуются на сложности с засыпанием, на неполноценный и прерывистый сон, сонливость в течение дня из-за того, что ночью они не смогли отдохнуть. Есть и те, кто просыпается с ощущением нехватки воздуха, одышкой, которые облегчаются, если человек принимает необходимое полусидячее положение или добавляет под голову несколько подушек.
Также в числе причин развития центрального апноэ сна называют:
- нарушения мозгового кровообращения;
- почечную недостаточность;
- пребывание на большой высоте.
«Такое состояние чревато такими последствиями, как ишемия миокарда, стенокардия, аритмия, от которой человек также может просыпаться по ночам. Нередко у таких пациентов могут во сне случаться судорожные сокращения мышц нижних конечностей, это может стать причиной плохого сна. В результате образуется замкнутый круг», — говорит Татьяна Шалыгина.
Для определения проблемы и выделения ее из списка других схожих человеку рекомендуют пройти полисомногрфию. Это несложное и популярное сейчас исследование. По итогам ее уже назначают терапию с помощью сипап-аппаратов. Игнорировать же проблему нельзя, так как она может привести к летальному исходу.
Убийственный храп. Чем опасны ночные трели Подробнее
Отрыв тромба
«Отрыв тромба, или тромбоэмболия — грозное осложнение большого количества заболеваний», — отмечает терапевт. При этом, говорит она, есть определенные факторы риска, приводящие к такой проблеме. Среди них:
- крупные хирургические вмешательства;
- масштабная травма;
- длительная иммобилизация, т. е. пребывание человека в вынужденном неподвижном состоянии;
- онкопатология;
- химиотерапия и лучевая терапия, а также препараты для лечения — все это вызывает сгущение крови и приводит к повышению рисков развития тромбов.
Также негативное влияние может оказать и компрессия, когда происходит сдавление гематомой или опухолью. Рискуют по развитию такой патологии те, у кого уже была зафиксирована тромбоэмболия ранее, а также негативным фактором является и возраст. Беременность, прием ряда контрацептивов, ряд инфекционных патологий тоже могут становиться причиной сбоев в работе свертывающей системы крови. Для проверки состояния кровеносной системы достаточно сдать коагулограмму.
«Если у пациента резко возникла одышка и ощущение нехватки воздуха, следует как можно скорее обратиться к врачу. Также иногда врача может что-то насторожить на кардиограмме. Это острая ургентная ситуация, требующая немедленного вмешательства», — советует терапевт. При этом отрыв тромба нередко становится причиной внезапной смерти людей в трудоспособном возрасте.
Поймай, если сможешь. Как обнаружить и уничтожить тромб Подробнее
Профилактика неотложной ситуации: что нужно делать?
Учитывая основные причины развития внезапной кардиогенной смерти, профилактика состоит из мероприятий, направленных на раннюю диагностику и должное лечение заболеваний сердца, сосудов, сопутствующих патологических состояний. Также особое внимание следует уделять предотвращению возникновения таких патологий:
- Атеросклероза и дислипидемии, соблюдая правильное питание, уменьшая количество жирной пищи, приема алкоголя.
- Ожирения, метаболического синдрома на фоне диабета, сокращая употребление сладкого, простых углеводов, насыщенных жиров.
- Сердечной патологии, снижая употребление соли, отказ от курения.
Дополнительно рекомендовано:
- Своевременное лечение злокачественной аритмии, прогрессирующей стенокардии.
- При наличии кардиальной патологии регулярное обследование с проведением ЭКГ, ЭхоКГ, холтеровского мониторирования.
- Госпитализация в клинику при первичном ухудшении состояния.
Алгоритм помощи пострадавшему
При ВКС состояние развивается крайне стремительно. Реанимация требуется, если у человека отсутствует сознание, дыхание и пульс, расширенные зрачки не реагируют на свет. Определение признаков жизни и вызов скорой помощи должны быть произведены в течение 10- 15 секунд, иначе спасти от остановки сердца не удастся. Порядок выполнения согласно стандартной схеме сердечно-легочной реанимации по алгоритму САВ:
- Восстановление кровообращения методом непрямого массажа сердца.
- Обеспечение доступа к дыхательным путям и их проходимости.
- Возобновление доступа кислорода методом искусственного дыхания.
Ранее начало и соблюдение рекомендаций повышает риск спасения после остановки сердца. Более детально представлены алгоритмы действий в статье «Правила выполнения сердечно – легочной реанимации».
Врачебная реанимация включает регистрацию деятельности сердца на кардиограмме, дефибрилляцию при наличии показаний, интубацию и искусственную вентиляцию легких с подачей кислорода, катетеризацию, проведение массажа сердца и коронарографии под контролем состояния пациента.