Атеросклероз: факторы риска, профилактика
Обновлено: 13.12.2016, 10:42 Опубликовано: 13.12.2016, 10:42
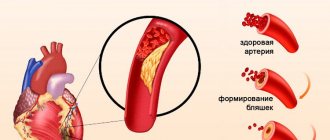
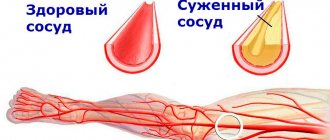
Атеросклероз— это хроническое заболевание кровеносных сосудов, при котором на внутренней стенке артерий откладываются холестерин и другие жиры в форме налетов и бляшек, а сами стенки уплотняются и теряют эластичность. Сосуды постепенно становятся твёрдыми из-за оседания жиров и извести на стенках, лишаются упругости и, как следствие, сужаются, что, как известно, снижет доступ крови к органам. В конце концов сосуд может полностью закрыться. А когда этому сопутствует нарушение свертываемости крови, то появляется склонность к тромбозам и возникают ишемические повреждения органов.
В развитии и прогрессировании атеросклероза играют роль факторы риска
:модифицируемые (которые можно устранить или откорректировать) и не модифицируемые (изменить их нельзя).
К модифицируемым факторам относят:
1.Образ жизни:гиподинамия,злоупотребление жирной, богатой холестерином пищей,особенности личности и поведения – стрессовый тип характера, злоупотребление алкоголем, курение.
2. Артериальная гипертензия, артериальное давление 140/90мм.рт.ст. и выше.
3. Сахарный диабет, уровень глюкозы в крови натощак более 6ммоль/л.
4. Гиперхолестеринемия (уровнь холестерина в крови более 5 ммоль/л).
5. Абдоминальное ожирение (объем талии у мужчин более102см и более 88см у женщин).
К не модифицируемым факторам относят:
1. Возраст: мужчины старше 45 чет и женщины старше 55 лет или с ранней менопаузой.
2. Мужской пол (мужчины раньше женщин на 10 лет заболевают атеросклерозом).
3. Наличие в семейном анамнезе случаев раннего атеросклероза. Семейныегиперхолестеринемии, имеющие генетическую основу. Инфаркт миокарда, инсульт, внезапная смерть у ближайших родственников в возрасте до 55 лет мужчины и 65 лет женщины.
К чему он приводит?
Атеросклеротическая бляшка или ее часть могут оторваться и вместе с током крови начать путешествие по артериям. Бляшки застревают в более мелких сосудах, блокируют движение крови по ним и вызывают нарушение кровоснабжения
целых участков ткани. Если закупоривается сосуд конечности, из-за отсутствия питания и кислорода гибнут мышцы, и начинается
гангрена
. А если бляшка достигает артерий мозга и застревает в них, развивается инсульт. В некоторых случаях атеросклеротические бляшки растягивают отдельные участки артерии, вызывая образование
аневризмы
– выпячивания стенки артерии из-за ее истончения и растягивания. Симптомы атеросклероза незаметны до тех пор, пока бляшки не ограничивают или не блокируют кровоток в артериях. О возможном начале атеросклеротического процесса говорит только
повышение систолического (верхнего) давления
. В зависимости от места расположения артерии недостаток кровотока может проявиться в виде
разных симптомов
. Голодание сердечной мышцы приводит к болям в сердце – стенокардии. Недостаток кровоснабжения мозга ухудшает память. Закупоренные сосуды конечностей приводят к болям в мышцах сначала во время ходьбы, а потом и в состоянии покоя.
Симптомы атеросклероза
Сосудистые изменения чаще локализируются в аорте, сердечных, мозговых, почечных артериях и артериях конечностей, чаще нижних. Картина болезни и жалобы больного зависят от поражения тех или иных артерий.Так атеросклероз коронарных артерий (сосудов сердца) очень часто проявляется в форме стенокардии, инфаркта. В основе патологического процесса, т.е. заболевания, лежит нарушение соответствия между потребностью сердца в кровоснабжении и его реальным осуществлением. Нередко тяжелые формы атеросклероза аорты могут протекать бессимптомно. У больного могут возникать давящие или жгучие боли за грудиной, отдающие в обе руки, шею, спину, верхнюю часть живота. Но в отличие от стенокардии эти боли держатся длительно, то усиливаясь, то ослабевая.
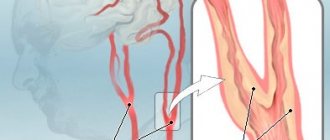
При поражении почечных сосудов наступает тяжелая артериальная гипертония. Атеросклероз артерий головного мозга проявляется снижением работоспособности (особенно умственной), снижением памяти, активного внимания, быстрой утомляемостью. Со временем появляется головокружение, бессонница, больные становятся суетливыми, навязчивыми, придирчивыми. У них снижается интеллект. Осложнением атеросклероза мозговых артерий является нарушение мозгового кровообращения кровоизлияния (инсульт), тромбозы. Атеросклероз артерий конечностей, чаще нижних, проявляется в икроножных мышцах при ходьбе («перемежающаяся хромота»). Появляются зябкость и похолодание конечностей. Таким образом, атеросклероз приводит к развитию большинства современных «болезней цивилизации».
При подозрении на атеросклеротические изменения показана консультация специалистов:
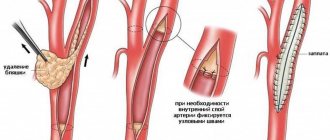
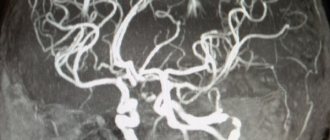
кардиолога (при ишемической болезни сердца); окулиста (атеросклероз сосудов глазного дна);невролога (церебральный атеросклероз);нефролога (атеросклероз почечных артерий);сосудистого хирурга (атеросклероз сосудов нижних конечностей, аорты).Для уточнения степени атеросклеротического поражения могут быть назначены дополнительные инструментальные методы исследования: электрокардиография, ангиография, коронарография, внутрисосудистое ультразвуковое исследование, дуплексное и триплексное сканирование, магнитно-резонансная томография и другие.
Профилактика атеросклероза
Антиатеросклеротическая диета.Рекомендации по соблюдению диеты даются всем пациентам с учетом уровня холестерина и других факторов риска: ожирения, артериальной гипертензии, сахарного диабета. Пищевой рацион должен быть разнообразным, в соответствии с культурными традициями пациента. Калорийность суточного рациона должна быть достаточной для достижения и поддержания нормального веса.
Потребление общего жира не должно превышать 30% калорийности пищевого рациона.Рекомендуется ограничить потребление животных жиров (масло, сливки, мясо, сало), заменяя их растительными жирами. Ежедневное потребление свежих овощей и фруктов должно составлять не менее 500г в сутки.
Рекомендуется потребление нежирного мяса и птицы без кожи, кисломолочные продукты, нежирный творог, хлеб зерновой, с отрубями, продуктов, обогащенных ненасыщенными жирными кислотами (морская и океаническая рыба – лосось, скумбрия, тунец и др.). Ограничение потребления поваренной соли до 6г в сутки, что соответствует 1 чайной ложке. Соблюдение диеты позволяет снизить уровень холестерина до 10%.
Отказ отупотребление алкоголя.
Безопасное для здоровья потребление алкоголя (не более 20-30 мл чистого этанола в сутки для мужчин и не более 20 мл в сутки – для женщин)допустимо только для практически здоровых лиц.Употребление 5 порций алкоголя (60г в сутки) повышает риск кардиоваскулярных осложнений на 65%.
Нормализация показателей массы тела. Избыточная масса тела и ожирение, особенно абдоминальное (объем талии у мужчин более102см и более 88см у женщин), повышают риск развития кардиоваскулярных заболеваний. Для снижения веса подбирается индивидуальная диета с учетом возраста и сопутствующих заболеваний.
Физические нагрузки при атеросклерозе. Увеличение физической активности дает положительный эффект для больных атеросклерозом. Пациентам без клинических проявлений атеросклероза показаны физические нагрузки в течение 30 мин, ежедневно. Больным сердечно — сосудистыми заболеваниями необходим постоянный режим динамических физических нагрузок с учетом результатов нагрузочных тестов. Полезны ходьба, плавание, танцы умеренной интенсивности 60-90минут в неделю. Недопустимы изометрические (силовые) нагрузки. Рекомендовано использовать любые возможности для физических нагрузок: ходить пешком, реже пользоваться автомобилем.
Самое важное
Основные причины развития атеросклероза – закупоривания артерий жировыми бляшками – это курение, алкоголь и употребление большого количества жирной пищи. Атеросклероз приводит к инфарктам, инсультам и нарушению кровотока в различных органах тела. Избежать появления этого заболевания поможет здоровый образ жизни. Курильщик может позвонить по телефону 8-800-200-0-200
(звонок для жителей России бесплатный), сказать, что ему необходима помощь при отказе от табакокурения, и его переключат на специалистов Консультативного телефонного центра помощи в отказе от потребления табака (КТЦ). Если все специалисты КТЦ в этом момент заняты, его номер телефона будет прислан в КТЦ по электронной почте, и в течение 1-3 дней ему перезвонят. Обратившимся в КТЦ консультативную помощь оказывают психологи и врачи. Психологи помогают подготовиться ко дню отказа от курения, помогают найти замену ритуалам курения, вместе с обратившимся определят оптимальные пути преодоления зависимости, поддержат в трудные минуты борьбы с никотиновой зависимостью. Врачи проконсультируют о наиболее эффективных лечебных способах отказа от курения, дадут совет пациентам с различными заболеваниями о том, как лучше подготовиться к отказу от курения с учетом имеющихся проблем со здоровьем. Иллюстрация: The Junk Food
Теги:
- Курение
- Сердце и сосуды
- Алкоголь
- Холестерин
Чтобы оставить комментарий — необходимо быть авторизованным пользователем
Статистика
Статистика по атеросклерозу очень разочаровывает. Уже после 30-35 лет атеросклерозом страдают 75% мужчин и 38% женщин. В возрасте 55-60 лет эти показатели близки к 100%. Однако смертность от атеросклероза составляет в среднем 58% (в основном от острых инфарктов и инсультов), хотя в некоторых странах она достигает 69%. Понятно, что не каждый человек, страдающий атеросклерозом, умирает от него, не успев закончить свою жизнь от рака, сахарного диабета или другого заболевания цивилизации. Многие из пострадавших от инсульта остаются на всю жизнь прикованными к кровати или инвалидному креслу. Атеросклероз развивается постепенно, в среднем за 15-20 лет до появления первых клинических симптомов. Сегодня в ряде случаев кардиологи отмечают наступление атеросклероза уже в подростковом возрасте, что еще 100 лет назад считалось невероятным фактом. Кстати, смертность от этого заболевания тогда составляла не более 5-6%. А во времена ведической цивилизации — это был всего лишь признак старости.
Атеросклероз наиболее развит в технократических странах, особенно в США, Германии, Швеции, Англии, Финляндии и Дании. В последнее время они быстро стали догонять крупные города России и Украины. В Москве, Санкт-Петербурге, Екатеринбурге, Киеве и Днепропетровске, например, смертность от острых инфарктов и инсультов сейчас достигла 65%. Специализированные кардиологические программы по борьбе с сердечно-сосудистыми заболеваниями в США, начатые около 25 лет назад, позволили снизить смертность от атеросклероза с 69% до 45%. Смертность от этой патологии самая низкая в Японии, Индии, Непале, Бирме и некоторых латиноамериканских странах.
Патогенез
Патогенез атеросклероза называется атерогенезом. Это происходит в несколько этапов. Развитие атеросклеротического поражения представляет собой сочетание процессов поглощения и выделения липопротеинов и лейкоцитов в интиму, пролиферацию и гибель клеток, формирование и перестройку межклеточного вещества, а также сосудистый рост и сосудистую кальцификацию. Эти процессы управляются несколькими сигналами, часто в разных направлениях. Появляется все больше данных о сложной патогенетической связи между изменениями функций клеток сосудистой стенки и мигрирующими лейкоцитами и факторами риска атеросклероза.
Накопление и модификация липопротеинов. Как правило, артериальная интима образуется одноклеточным эндотелиальным слоем, под которым находятся гладкие мышечные клетки, погруженные в межклеточное вещество. Первыми проявлениями болезни являются так называемые липидные пятна. Их появление связано с локальными отложениями липопротеинов в интиме. Не все липопротеины обладают атерогенными свойствами, а только липопротеины с низкой (LDL) и очень низкой плотностью (VLDP). Первоначально они накапливаются в интиме главным образом путем связывания с межклеточными компонентами — протеогликанами.
Там, где образуются липидные пятна, сульфаты гепарана преобладают над двумя другими гликозаминогликанами, кератановыми сульфатами и хондроитиновыми сульфатами. В интиме липопротеины, особенно связанные с протеогликанами, могут реагировать химически. Главную роль играют две: окисление и неферментативное гликозилирование. В отличие от плазмы, интима содержит мало антиоксидантов. Образовывается смесь окисленных липопротеинов, в результате чего окисляются как липидные, так и белковые компоненты.
В процессе окисления липидов образуются гидропероксиды, лизофосфолипиды, оксистеролипиды и альдегиды (в процессе перекисного окисления жирных кислот). Окисление апопротеинов приводит к разрыву пептидных связей и соединению боковых цепей аминокислот (в основном лизина аминогруппы) с продуктами расщепления жирных кислот (4-гидроксиноненал- и малоновый диалдегид). Стойкая гипергликемия при сахарном диабете способствует неферментативному гликозилированию апопротеинов и белков интимы, что также нарушает их функции и ускоряет атерогенез.
Миграция лейкоцитов и образование ксантомов (клеток пены) Кальцификация стенки сосуда. Миграция лейкоцитов, в основном моноцитов и лимфоцитов, является второй стадией развития окрашивания липидов. Их миграция в интиму обеспечивается эндотелиальными рецепторами — молекулами адгезии. Особого внимания заслуживают молекулы VCAM-1 и ICAM-1 (из суперсемейства иммуноглобулинов) и Р-селектин.
Синтез молекул адгезии может увеличить количество цитокинов. Например, интерлейкин-1 (IL-1) и фактор некроза опухоли (FNO?) вызывают или усиливают синтез эндотелиальных клеток VCAM-1 и ICAM-1. В свою очередь, высвобождение цитокинов клетками стенки сосуда стимулируется модифицированными липопротеинами. Сформировался порочный круг. Он играет роль и характер кровотока. В большинстве участков инвариантной артерии кровоток ламинарного потока и возникающие при этом силы уменьшают экспрессию (проявление) молекул адгезии на поверхности эндотелиальных клеток. Ламинарный кровоток также способствует образованию оксидов NO в эндотелие.
Помимо сосудорасширяющего эффекта, NO при низких концентрациях, поддерживаемых эндотелием, обладает противовоспалительным действием, например, за счет снижения синтеза VCAM-1. Но в точках разветвления часто нарушается ламинарное течение, и там обычно встречаются атеросклеротические бляшки.
После адгезии лейкоциты проходят через эндотелий и попадают в интиму. Липопротеины могут непосредственно усиливать миграцию: окисленная ЛПНП способствует хемотаксису лейкоцитов. Моноциты участвуют в дальнейшем окрашивании липидов. В интиме моноциты превращаются в макрофаги, из которых образуются липопротеиноиндуцированные ксантом-заполненные (пенные) клетки благодаря липопротеиновым рецепторам эндоцитоза, опосредованным липопротеиновыми клетками. Ранее считалось, что известные рецепторы ЛПНП участвуют в эндоцитозе, но когда эти рецепторы неисправны, как у подопытных животных, так и у пациентов (например, при семейной гиперхолестеролемии) все еще обнаруживаются многочисленные ксантомы и атеросклеротические бляшки, заполненные клетками, наполненными ксантомами.
Кроме того, экзогенный холестерин тормозит синтез этих рецепторов, а при гиперхолестеролемии их всего несколько. В настоящее время роль макрофагов (которые в основном связывают модифицированные липопротеины) и других рецепторов для окисленных ЛПНП и малых атерогенных ЛПНП берет на себя. Некоторые ксантомные клетки, которые взяли липопротеины из межклеточного вещества, выходят из стенки артерии и таким образом предотвращают накопление липидов в артерии. При интуитивном введении липопротеинов в интуитивно превосходное выделение макрофагами (или другими способами) липиды накапливаются и образуют атеросклеротические бляшки. В растущей бляшке некоторые клетки ксантомы подвергаются апоптозу или некрозу. В результате в центре бляшки образуется полость, заполненная богатыми липидами массами, что характерно для более поздних стадий атерогенеза.
Про- и анти-атерогенные факторы. При поглощении модифицированных липопротеинов макрофаги секретируют цитокины и факторы роста, способствующие образованию налета. Только цитокины и факторы роста стимулируют деление гладкомышечных клеток и синтез межклеточного вещества, которое накапливается в бляшке. Другие цитокины, особенно интерферон, из активированных Т-лимфоцитов, препятствуют делению гладкомышечных клеток и синтезу коллагена. Такие факторы, как IL-1 и FNO, вызывают образование фактора роста тромбоцитов и фактора роста фибробластов в интиме, которые играют роль в будущей судьбе бляшек.
Поэтому существует сложное взаимодействие факторов, которые как ускоряют, так и подавляют атерогенез. Важна также роль небелковых посредников. Активированные макрофаги и клетки сосудистой стенки (эндотелиальные и гладкомышечные клетки) вырабатывают свободные кислородные радикалы, которые стимулируют пролиферацию гладкомышечных клеток, улучшают синтез цитокинов и связывают NO. С другой стороны, активированные макрофаги способны синтезировать индуцированный NO-синтез.
Этот высокоактивный фермент вырабатывает NO в высоких, потенциально токсичных концентрациях — в отличие от низких концентраций NO, вырабатываемых составляющей формой фермента — эндотелиальной NO-синтазой. Помимо макрофагов, липопротеины высокой плотности (ЛПВП) также участвуют в удалении холестерина из пораженной интимы и отвечают за так называемый обратный транспорт холестерина. Продемонстрирована четкая обратная связь между концентрацией холестерина ЛПВП и риском образования CBS. У женщин детородного возраста концентрация холестерина ЛПВП выше, чем у их коллег-мужчин, и это является основной причиной того, что женщины реже страдают от атеросклероза. Эксперимент показывает, что PAPs способны удалить холестерин от клеток ксантомы.
Вовлечение гладкомышечных клеток. Из липидного пятна развивается атеросклеротическая бляшка, но не все пятна становятся бляшками. Если липидные пятна характеризуются накоплением клеток ксантомы, то в бляшках — фиброз. Межклеточное вещество в бляшке в основном синтезируется гладкомышечными клетками, миграция и пролиферация которых, вероятно, является критическим моментом в образовании волокнистого бляшка в месте накопления клеток ксантомы. Миграция в липидный участок гладкомышечных клеток, их пролиферация и синтез межклеточного вещества вызваны цитокинами и факторами роста, высвобождаемыми под воздействием модифицированных липопротеинов и других веществ макрофагами и клетками сосудистой стенки.
Таким образом, фактор роста тромбоцитов, высвобождаемый активированными эндотелиальными клетками, стимулирует миграцию гладкомышечных клеток из среды в интиму. Местные факторы роста вызывают деление как собственных гладкомышечных клеток интимы, так и клеток, поступающих из средств массовой информации. Одним из мощных стимуляторов синтеза этими коллагеновыми клетками является трансформирующий фактор роста р. Кроме паракрина (факторы, исходящие от соседних клеток) существует также аутокринная (факторы, продуцируемые самой клеткой) регуляция гладкомышечных клеток. В результате происходящих в них изменений ускоряется переход липидного пятна в атеросклеротическую бляшку, содержащую большое количество гладкомышечных клеток и межклеточного вещества. Как и макрофаги, эти клетки могут попасть в апоптоз, который вызывается цитокинами, способствующими атеросклерозу.
Этиология
Поэтому нет единой теории о происхождении этого заболевания.
Предлагаются следующие варианты, а также их комбинации:
- теория липопротеиновой инфильтрации — первичного накопления липопротеинов в стенке сосуда,
- теория эндотелиальной дисфункции — первичное нарушение защитных свойств эндотелия и его медиаторов
- Аутоиммунное — первичное нарушение макрофаговой и лейкоцитарной функции, инфильтрация ими сосудистой стенки,
- моноклональный — первичное возникновение патологических клонов гладкомышечных клеток,
- вирусный — первичное вирусное поражение эндотелия (герпес, цитомегаловирус и др.),
- Пероксид является основным нарушением антиоксидантной системы,
- генетически — первичный наследственный дефект сосудистой стенки,
- Хламидия — первичное поражение сосудистой стенки при хламидии, в основном хламидии пневмонии.
Из всего этого, однако, можно выделить две основные теории.
Согласно первому, атеросклероз развивается путем осаждения липидов на стенку сосуда в результате увеличения абсолютного содержания липидов в крови или нарушения метаболизма липопротеинов (ЛП).
Вторая теория основана на том, что для возникновения заболевания необходимо повреждение стенки сосуда (механически, химически или иммунологически) и что отложение липидов, хотя и играет важную роль в прогрессировании повреждения, является вторичным. Накопление холестерина (ХЦ) в зонах с атеросклеротическим поражением сосудистой стенки было выявлено в конце прошлого века, но этот факт приобрел особое значение после опытов Н. Н. Аничкова и С. В. Аничкова и С. В. Аничкова. С. Халатов, в котором добавление XS в корм кроликам привело к образованию аортальных поражений, напоминающих атеросклеротические поражения сосудов человека.
Факторы, способствующие атеросклерозу:
- Унаследованная конституционная предрасположенность;
- Фактор питания — нездоровое питание с избытком жиров и углеводов и недостатком витамина С;
- Психо-эмоциональное напряжение;
- Высокое давление;
- Метаболический фактор (при таких заболеваниях, как диабет, ожирение, снижение функции щитовидной железы);
- Сосудистый фактор, связанный с нарушением нервной регуляции кровеносных сосудов, их поражением при различных инфекционных и инфекционно-аллергических заболеваниях.
Разрешенные и запрещенные продукты при атеросклерозе
А теперь давайте перейдем непосредственно к меню, которое можно рекомендовать людям с атеросклерозом.
Список разрешенных продуктов:
- Мясо (в небольших количествах!): куриное и индюшиное филе, крольчатина, нежирная телятина, курица без кожицы, перепела.
- Рыба: вся белая рыба (треска, камбала), сельдь, сардины, тунец, лососевые (кета, горбуша, семга).
- Жиры: оливковое, подсолнечное, соевое, кукурузное масло, орехи, семена (кунжут, лен, чиа).
- Молочные и кисломолочные продукты: снятое молоко, низко жировые сыры (прессованный творог), кефир, простокваша, натуральный йогурт, сыр с низким содержанием жира, айран.
- Бобовые: горох, фасоль, чечевица, спаржа, соя.
- Овощи и фрукты: морковь, свекла, помидоры, огурцы, лук, чеснок, кабачки, перец, баклажаны, капуста, отварной картофель (или в мундире).
- Злаки: гречка, овсянка, бурый рис, макаронные изделия и хлеб из муки грубого помола.
- Выпечка: низко жировые пудинги, желе, щербет.
- Напитки: зеленый чай, натуральные фреши без сахара, компот или узвар без сахара, столовая минеральная вода без газа.