Зачем делать ЭКГ ребенку?
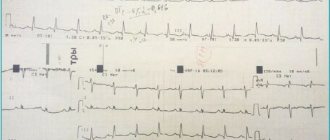
Электрокардиография (ЭКГ) – диагностический метод, основанный на регистрации и исследовании электрических импульсов, образующихся при работе сердца. К телу пациента подключаются специальные датчики, которые фиксируют электрические импульсы и записывают полученные данные в виде зубцов на бумажную пленку. Полученная кардиограмма дает возможность специалисту получить информацию об электрической активности сердца и структуре миокарда. Это, в свою очередь, позволяет установить сбои в работе сердечно-сосудистой системы, поставить точный диагноз и назначить правильное лечение с учетом индивидуальных особенностей пациента.
ЭКГ – один из наиболее простых, доступных и информативных методов диагностики заболеваний сердца. Метод абсолютно безопасен, поэтому может использоваться, как у взрослых, так и у детей. ЭКГ ребенку назначается, как при подозрении на наличие патологий сердца, так и в качестве профилактического обследования.
При помощи ЭКГ можно выявить:
- нарушение ритмичности частоты сердечных сокращений (аритмию);
- тахикардию;
- органические изменения сердечной мышцы;
- порок сердца;
- нарушение обмена веществ;
- наличие блокад, нарушающих проводимость электрического импульса;
- острые и хронические заболевания легких;
- электролитные и иные изменения миокарда;
- недостаток калия и магния;
- воспалительные процессы в миокарде;
- увеличение отдельных частей органа.
Заболевания сердечно-сосудистой системы у детей – не редкость, поэтому не стоит пренебрегать диагностикой. Обнаружение данных заболеваний в раннем возрасте дает возможность вовремя начать лечение и свести к минимуму риск развития серьезных осложнений и предупредить их негативное влияние на рост и развитие ребенка.
Архів
Скорочений виклад
David F Dickinson Heart 2005;91:1626–1630.
Реєстрація електрокардіограми (ЕКГ) — важливий елемент обстеження пацієнтів з різними дитячими захворюваннями, у тому числі без клінічних ознак ураження серця. Базисні принципи інтерпретації ЕКГ у дітей і дорослих не відрізняються. Утім, поступові зміни анатомії та фізіології, які відбуваються в період від моменту народження до підліткового віку, зумовлюють деякі особливості ЕКГ, які залежать від віку дитини. Тому коректна інтерпретація ЕКГ вимагає знання змін, залежних від віку, для уникнення помилок, які трапляються в лікарських висновках і в комп’ютерній інтерпретації ЕКГ.
Нормальні діапазони клінічно вагомих вікових змін 12-канальної ЕКГ у спокої
Зубець P
Амплітуда зубця P в дитячому віці істотно не змінюється. У будь-якому віці збільшення цього показника понад 0,025 мВ у II відведенні слід розглядати як перевищення межі норми. Вольтажні критерії гіпертрофії передсердь треба застосовувати лише при збереженому синусовому ритмі, коли вісь зубця Р у фронтальній площині лежить у межах 0–90°.
Зубець Q
У більшості відведень з виразним зубцем Q (II, III, aVF, V5, V6) існує тенденція до подвоєння його амплітуди протягом перших кількох місяців життя, з досягненням максимуму у віці приблизно 3–5 років і подальшим зменшенням до вихідної величини. У дослідженні Rijnbeek (2001) верхня межа амплітуди нормального зубця Q суттєво більша, ніж у раніше здійсненому дослідженні Davignon (1979) (табл. 1). Отже, амплітуда зубця Q до 0,6–0,8 мВ лежить у нормальному діапазоні в дітей віком від 6 місяців до 3 років.
Величини в таблиці Rijnbeek наведені лише для пацієнтів чоловічої статі, тоді як у таблиці Davignon — для обох статей.
Taблиця 1. Амплітуда зубця Q у відведеннях III і V6 за таблицями Rijnbeek (2001) і Davignon (1979)
| Медіана за Rijnbeek (98% центиль) | Медіана за Davignon (98% центиль) | |||
| III | V6 | III | V6 | |
| 0–1 місяць | 0,15 (0,26) | 0,11 (0,22) | – | – |
| 1–3 місяці | 0,29 (0,50) | 0,16 (0,31) | 0,12 (0,55) | 0,03 (0,26) |
| 3–6 місяців | 0,31 (0,71) | 0,17 (0,35) | 0,13 (0,65) | 0,04 (0,26) |
| 6–12 місяців | 0,35 (0,79) | 0,20( 0,60) | 0,17 (0,6) | 0,04 (0,3) |
| 1–3 роки | 0,30 (0,74) | 0,20 (0,56) | 0,13 (0,52) | 0,05 (0,3) |
| 3–5 років | 0,19 (0,46) | 0,15 (0,42) | 0,09 (0,40) | 0,07 (0,33) |
| 5–8 років | 0,15 (0,36) | 0,12 (0,39) | 0,09 (0,31) | 0,07 (0,45) |
| 8–12 років | 0,10 (0,28) | 0,12 (0,43) | 0,05 (0,28) | 0,06 (0,28) |
| 12–16 років | 0,10 (0,29) | 0,11 (0,43) | 0,04 (0,3) | 0,04 (0,28) |
Комплекс QRS
Відносна гіпертрофія правого шлуночка у новонароджених піддається регресу протягом перших кількох місяців життя. Це призводить до змін комплексу QRS на ЕКГ. Вісь комплексу QRS у фронтальній площині в новонароджених у середньому становить від 60 до 160°. Протягом першого року життя відбувається досить швидка зміна осі, і з цього віку вона звичайно становить близько 65–70°, хоча може коливатися від 0 до 110°. Амплітуда зубців R у правих грудних відведеннях у здорових дітей зменшується з віком, а в лівих грудних відведеннях збільшується. Зміни амплітуди зубця S подібні, але протилежні. Швидкість, з якою настають ці зміни, відрізняється в деяких осіб. У середньому співвідношення R/S у відведенні V1 залишається >1 до досягнення віку 3 років, а в деяких здорових осіб — до віку 8–12 років. Абсолютні величини амплітуди зубців R і S загалом більші у дослідженнях Macfarlane (1989) і Rijnbeek (2001) порівняно з Davignon (1979) (табл. 2). Наприклад, верхня межа зубця R у відведенні V6 у віковій групі 12–16 років становила 3,05 мВ (Rijnbeek) порівняно з 2,3 мВ (Davignon). Але в деяких відведеннях, особливо V4, амплітуда зубця R була більшою в раніше проведеному дослідженні.
Taблиця 2. Амплітуда зубця R (мВ) у відведеннях V1 і V6, взята з таблиць Rijnbeek і Davignon
| Медіана за Rijnbeek (98% центиль) | Медіана за Davignon (98% центиль) | |||
| V1 | V6 | V1 | V6 | |
| 0–1 місяць | 1,1 (2,05) | 1,0 (1,78) | – | – |
| 1–3 місяці | 1,23 (2,07) | 1,55 (2,23) | 0,9 (1,8) | 1,2 (2,15) |
| 3–6 місяців | 1,32 (2,20) | 1,65 (2,73) | 1,0 (2,0) | 1,3 (2,25) |
| 6–12 місяців | 1,12 (2,14) | 1,7 (2,79) | 0,9 (2,0) | 1,25 (2,25) |
| 1–3 роки | 1,08 (2,11) | 1,79 (2,96) | 0,85 (1,75) | 1,3 (2,25) |
| 3–5 років | 0,95 (1,78) | 1,98 (3,14) | 0,8 (1,75) | 1,5 (2,5) |
| 5–8 років | 0,63 (1,48) | 1,97 (2,98) | 0,7 (1,4) | 1,65 (2,8) |
| 8–12 років | 0,54 (1,14) | 2,18 (3,24) | 0,5 (1,25) | 1,6 (2,5) |
| 12–16 років | 0,48 (1,18) | 2,02 (3,05) | 0,4 (1,0) | 1,5 (2,3) |
Порівняно з золотим стандартом — ультразвуком ЕКГ у дітей є відносно неінформативним методом діагностики гіпертрофії лівого шлуночка, з низькою специфічністю та чутливістю. У нещодавно здійсненому дослідженні ЕКГ критерії гіпертрофії лівого шлуночка були наявні у 15% дітей з нормальною масою лівого шлуночка при ультразвуковому дослідженні (специфічність 85%), тоді як лише у 12 з 62 дітей з патологічно збільшеною масою лівого шлуночка були виявлені ЕКГ критерії його гіпертрофії (чутливість 19,4%). У цьому дослідженні були використані нормальні стандарти за Davignon. Подібних порівнянь з використанням нормальних величин за Macfarlane або Rinjbeek не здійснювали. Усе це дозволяє припустити, що традиційні амплітудні критерії гіпертрофії міокарда в дітей повинні бути переглянуті і, якщо це необхідно, змінені.
Величини в таблиці Rijnbeek наведені лише для пацієнтів чоловічої статі, тоді як у таблиці Davignon — для обох статей.
Зубець T
У дітей конфігурація зубця T дуже відрізняється від конфігурації в дорослих, особливо у грудних відведеннях. Спостерігається поступова зміна осі зубця Т від моменту народження до раннього дорослого віку. Швидкість, з якою відбуваються ці зміни, дуже відрізняється в деяких осіб, але можна зробити певні узагальнення.
У перші 2–3 дні життя позитивні зубці T у правих грудних відведеннях (V1 і V3R) розглядаються як норма. Звичайно протягом першого тижня життя зубці T у цих відведеннях інвертуються в більшості немовлят. З огляду на те що прогресуючі зміни зубця T в неонатальному періоді вивчали лише в незначної кількості пацієнтів, неможливо вказати точний вік, в якому позитивні зубці T можна розглядати як патологію; утім, у дослідженні Davignon амплітуда зубця T у 98% центилі була позитивною у віці 0–7 днів і негативною у віці 7–30 днів. Тому при персистуванні позитивного зубця T у відведеннях V1 або V3R після першого тижня життя потрібно запідозрити наявність патології. Зубець T залишається інвертованим у цих відведеннях у більшості дітей до досягнення віку 12–16 років.
У проміжних відведеннях V2 і V3 зубець T часто інвертований у ранньому дитинстві і спостерігається прогресування до позитивного зубця T у послідовності відведень V3, V2, V1. Встановлено, що в 50% здорових дітей у віці 3–5 років спостерігаються інвертовані зубці T у відведенні V2, тоді як у віковій групі 8–12 років інвертовані зубці T у відведенні V2 наявні лише в 5–10% обстежених.
Зубець T у відведеннях V5 і V6 повинен бути позитивним у всіх вікових групах; у дуже незначної кількості новонароджених зубець T в цих відведеннях може бути сплощеним або інвертованим протягом 1–3 днів.
Відхилення від синусового ритму
Проведення амбулаторного моніторування ЕКГ у здорових немовлят і дітей всіх вікових груп засвідчило, що правильний синусовий ритм може інколи перериватись різноманітними відхиленнями ритму, які в певних випадках можуть вважатися патологічними. Досить часта поява цих змін свідчить про важливість розуміння діапазону нормальних коливань серцевого ритму в дітей і встановлення зв’язку симптомів із змінами ритму при дослідженні особливих подій. Певні зміни серцевого ритму є досить поширеними. Вони трапляються у багатьох обстежених, хоча й не обов’язково часто. Більшість видів порушень ритму з високою ймовірністю повинні бути повністю доброякісними. Утім, це припущення не було підтверджене у жодному проспективному тривалому дослідженні.
Зміни інтервалу P-P
Фазові зміни інтервалу P-P майже завжди трапляються в дітей. Інколи вони є дуже очевидними, що породжує тривогу щодо наявності нерегулярного серцевого ритму. У більшості випадків діагноз синусової аритмії легко підтверджується шляхом встановлення зв’язку із фазами дихання (сповільнення під час видиху, прискорення на вдиху).
Досить поширеними (у 50% новонароджених) є окремі епізоди раптового подовження інтервалу P-P. У дітей старшого віку частота таких епізодів зменшується (у підлітків — до 16%). Хоча такі синусові паузи спостерігаються в багатьох обстежених, вони трапляються нечасто (2–3 за 24 години) і майже завжди — лише в ізольованих серцевих циклах. І в новонароджених, і в старших дітей тривалість найбільших зареєстрованих пауз не перевищувала 1,8–1,9 секунд. Оскільки при синусовій аритмії в багатьох дітей нелегко виміряти тривалість синусового циклу у спокої, у більшості випадків точний механізм виникнення цих пауз залишається невизначеним. Вони можуть відповідати характеристикам синоатріальної блокади або зупинки синусового вузла, але без прямої реєстрації потенціалів синусового вузла точний діагноз встановити неможливо. Але незалежно від точного механізму зрозуміло, що вказані паузи поширені у будь-якому віці. Хоча захворювання синусового вузла трапляється у малих дітей і може призводити до синкопе, у переважної більшості дітей синусові паузи доброякісні.
Зміни морфології зубця P та інтервалу PR
Зміни морфології зубця P, асоційовані зі сповільненням частоти серцевих скорочень і зменшенням тривалості інтервалу PR, трапляються у 20–30% немовлят і дітей. Такі епізоди вузлового ритму звичайно настають після поступового сповільнення частоти синусового ритму під час сну, але можуть виникати також протягом активного періоду. У більшості осіб епізоди короткі, тривають не більше кількох секунд або приблизно до однієї хвилини. Інколи реєструють триваліші епізоди — протягом кількох годин. Досить часто під час сну протягом кількох годин реєструються часті нетривалі епізоди.
Інтервал PR на 12-канальній ЕКГ у спокої коливається в дітей переважно щодо частоти серцевого ритму. Тому його тривалість менша у молодших дітей. У немовлят із частотою серцевих скорочень 100–150 за хвилину інтервал PR повинен бути в діапазоні 80–110 мс, в окремих осіб — до 150 мс. У підлітків, у яких частота серцевих скорочень менша, верхня межа норми становить приблизно 180 мс. Амбулаторне моніторування ЕКГ свідчить, що у всіх вікових групах у деяких осіб з нормальним інтервалом PR у спокої спостерігаються періоди подовження інтервалу PR до більш ніж 200 мс. Зокрема, такі особливості виявляли у 8–12% дітей у віці 10–16 років. Епізоди АВ блокади першого ступеня були більш поширеними під час сну, а їх тривалість коливалась від кількох секунд до кількох годин. У деяких осіб АВ блокада першого ступеня є звичайною знахідкою у спокої.
| Поширені зміни серцевого ритму, які можуть траплятися в нормі: • Виразна синусова аритмія • Короткі синусові паузи тривалістю менше 1,8 секунди • АВ блокада першого ступеня • АВ блокада другого ступеня типу Мобітц 1 • Вузловий ритм • Шлуночкові або суправентрикулярні екстрасистоли |
Приблизно в 10% здорових дітей виявляють епізоди АВ блокади другого ступеня типу Мобітц 1 (періодика Венкебаха). У деяких, але не всіх цих осіб наявні епізоди АВ блокади першого ступеня. Кількість епізодів може коливатись від окремих ізольованих подій до багатьох сотень за 24 години. У деяких обстежуваних протягом кількох секунд після першої послідовності Венкебаха зберігається АВ блокада з проведенням 2 :1. Дуже рідко виявляють прогресування АВ блокади типу Мобітц 1 до повної АВ блокади. Проте таке прогресування є дуже незвичайним, що зумовлено досить частою появою блокади Мобітц 1 у здорових безсимптомних дітей.
У підлітків, які виконують інтенсивні фізичні тренування, зміни інтервалу PR з’являються навіть частіше, з епізодами АВ блокади першого ступеня і другого ступеня типу 1. Їх періодично виявляли у 20% обстежених.
Екстрасистоли
Ізольовані шлуночкові передчасні скорочення можна реєструвати на звичайній ЕКГ в спокої у 0,2–2,2% здорових дітей. При амбулаторному моніторуванні вони є поширеними і трапляються у 20–30% дітей молодшого віку і в близько 40% хлопців-підлітків. Звичайно екстрасистоли є ізольованими, однакової морфології і асоціюються з періодами більш повільного серцевого ритму. Інколи спостерігають багатофокусні екстрасистоли, а в деяких осіб — парну ектопічну активність. Частота екстрасистол звичайно не перевищує 1–5 за годину. У деяких осіб спостерігають значно більш часту ектопічну активність або тривалі періоди шлуночкової бігемінії. Екстрасистоли такого типу, які зникають під час навантаження, майже завжди є доброякісними. Це підтверджується дуже обмеженими даними тривалого спостереження. Утім, потрібна певна обережність. Нещодавно засвідчено, що в дітей з доброякісною шлуночковою ектопією дисперсія коригованого інтервалу QT більша, ніж у випадково обраних контрольних осіб. Патологічно збільшена дисперсія інтервалу QT є характерною рисою пацієнтів із синдромом подовженого інтервалу QT. Її значення у дітей з доброякісною шлуночковою ектопією потребує подальшого дослідження.
У старших підлітків, які беруть участь в атлетичних тренуваннях, ектопічна активність спостерігається приблизно в 50% випадків, подібно до її частоти у здорових дорослих осіб. У цих випадках ектопічна активність не пов’язана зі зменшенням частоти серцевих скорочень. Ектопічні комплекси рідше спостерігаються під час сну і виникають при більшій частоті серцевого ритму, ніж у здорових осіб такого ж віку в контрольній групі.
Ізольовані суправентрикулярні передчасні скорочення досить поширені в усіх вікових групах. У новонароджених їх виявляли в 14% випадків, а у старших дітей — у 15–40%. Звичайно ізольовані ектопічні комплекси спостерігаються з частотою менше одного за годину, а в деяких обстежених (часто в новонароджених) — частіше, до 10 за годину. Інколи реєструються парні ектопічні скорочення, але стійка суправентрикулярну тахікардію, навіть нетривалу, не виявляли у здорових дітей.
Тривалість комплексу QRS
Нормальні межі тривалості комплексу QRS, визначені Davignon, вираховували у відведенні V5. У пізніших дослідженнях максимальну тривалість комплексу QRS визначали в усіх відведеннях, і цим можна пояснити суттєві відмінності даних більш ранніх і пізніше здійснених досліджень. З віком спостерігаються суттєві зміни тривалості комплексу QRS. Згідно з таблицями Rijnbeek, вона коливається в нормі від 70–85 мс у новонароджених до 90–110 мс у дорослих. У перші три роки життя спостерігаються відносно незначні зміни, а пізніше тривалість комплексу QRS збільшується лінійно до досягнення підліткового віку.
Інтервал QT
Виявлення подовження інтервалу QT має важливе значення для пошуку осіб із підвищеним ризиком життєво небезпечної аритмії. З огляду на залежність інтервалу QT від частоти серцевого ритму, а також істотні коливання частоти серцевих скорочень у педіатричній віковій групі оцінка інтервалу QT пов’язана з певними обмеженнями. Загалом прийнято принцип корекції залежно від частоти серцевого ритму, але дискутують щодо способу цієї корекції. Обговорюють також, чи потрібно брати до уваги інші фактори, такі як вік і стать. З огляду на практичні завдання найчастіше для оцінки коригованого інтервалу QT (QTc) використовують формулу Bazett: співвідношення виміряного інтервалу QT до кореня квадратного з тривалості інтервалу. Її застосовували в дослідженнях Davignon і Rijnbeek. В обох цих дослідженнях середня тривалість QTc у дітей становила приблизно 410 мс, а верхня межа норми досягала 450 мс.
| Поширені показання для реєстрації ЕКГ у дітей • Діагностика і лікування вроджених серцевих захворювань • Діагностика і лікування аритмій • Діагностика і лікування ревматичної гарячки, хвороби Кавасакі, перикардиту, міокардиту • Синкопе, судоми і ‘‘funny turns’’ • Епізоди ціанозу • Біль у грудній клітці або інші симптоми при навантаженні • Сімейний анамнез раптової смерті або життєво небезпечної події • Електролітні порушення • Застосування препаратів |
ВПЛИВ СТАТІ
Вплив статі на деякі параметри ЕКГ, помічений раніше, систематично досліджений Rijnbeek і колегами. У всіх вікових групах очевидними були деякі відмінності амплітуди зубців Q, R і S у хлопчиків і дівчат. Ці відмінності найбільші в підлітковому віці, коли амплітуди зубців Q, R і S більші в осіб чоловічої статі у більшості грудних відведень. У віковій групі 12–16 років чимало з цих відмінностей є достовірними (табл. 3). Хоча вказані відмінності помітили багато років тому, ця інформація нечасто використовується у повсякденній практиці. Очевидно, урахування статевих відмінностей дозволить поліпшити чутливість і специфічність діагностичних критеріїв гіпертрофії шлуночків у підлітків.
У віковій групі 12–16 років 95% довірчі інтервали центилів у хлопчиків і дівчат не накладаються один на одного.
Taблиця 3. Амплітуда зубця R (мВ) у хлопчиків і дівчат у відведеннях V1 і V6 за таблицями Rijnbeek
| Медіана у хлопчиків (98% центиль) | Медіана у дівчат (98% центиль) | |||
| V1 | V6 | V1 | V6 | |
| 0–1 місяць | 1,1 (2,05) | 1,0 (1,78) | 1,35 (2,2) | 0,93 (1,64) |
| 1–3 місяці | 1,23 (2,07) | 1,55 (2,23) | 1,17 (1,99) | 1,51 (2,67) |
| 3–6 місяців | 1,32 (2,20) | 1,65 (2,73) | 1,14 (2,04) | 1,6 (2,8) |
| 6–12 місяців | 1,12 (2,14) | 1,7 (2,79) | 1,01 (1,92) | 1,68 (2,74) |
| 1–3 роки | 1,08 (2,11) | 1,79 (2,96) | 1,01 (1,91) | 1,68 (2,67) |
| 3–5 років | 0,95 (1,78) | 1,98 (3,14) | 0,77 (1,38) | 1,89 (2,91) |
| 5–8 років | 0,63 (1,48) | 1,97 (2,98) | 0,55 (1,24) | 2,05 (3,25) |
| 8–12 років | 0,54 (1,14) | 2,18 (3,24) | 0,49 (1,14) | 2,0 (3,04) |
| 12–16 років | 0,48 (1,18) | 2,02 (3,05) | 0,35 (1,10) | 1,65 (2,52) |
У дитинстві вік не має істотного впливу на інтервали ЕКГ, хоча можна побачити деякі незначні відмінності. Таблиці Rijnbeek свідчать, що тривалість комплексу QRS у хлопчиків всіх вікових груп більша, ніж у дівчаток. Але абсолютні відмінності є незначними — приблизно 2–5 мс для медіани тривалості QRS — і, очевидно, не є важливими для повсякденної практики. У дітей допубертатного віку стать істотно не впливає на тривалість інтервалу QT. У підлітковій віковій групі відмінності малі, але, напевно, достовірні. У дослідженні Rijnbeek верхні межі норми щодо QTc лише незначно збігалися у хлопчиків і дівчат. Засвідчено, що тривалість QTc достовірно більша у дівчат віком від 14 років, що, очевидно, зумовлено її зменшенням у хлопчиків, а не збільшенням у дівчат. У дівчат цієї вікової групи тривалість QTc 460 мс слід розглядати як верхню межу норми.
ВИСНОВКИ
Стандарти нормальних величин, необхідні для інтерпретації ЕКГ у дітей, існують протягом багатьох років. Нещодавно здійснені дослідження дають підставу думати, що ці стандарти потребують перегляду через зміни устаткування для реєстрації ЕКГ, а також, можливо, внаслідок фізіологічних змін у дітей. Зміни серцевого ритму, які спостерігаються у здорових дітей під час 24-годинної реєстрації ЕКГ, добре відомі, але довготривалих наслідків цих змін (якщо вони є) систематично не досліджували.
Підготував Олег Жарінов
ЭКГ ребенку: особенности процедуры
ЭКГ ребенку проводится точно также, как и взрослому. Единственное отличие – используются датчики меньшего размера. Для проведения обследования ребенка укладывают на спину на кушетку, датчики подсоединяются в области груди, запястий и голеней. Перед подсоединением к телу датчики обрабатываются обезжиривающим средством. После подсоединения всех датчиков включается аппарат, который записывает кардиограмму, выдавая ленту с графиком. Продолжительность процедуры – около пяти минут. Обследование не требует специальной подготовки, единственная рекомендация – за 15 минут до снятия кардиограммы воздержаться от физических нагрузок и стрессов.
Первое ЭКГ обычно проводится ребенку на первом году жизни в рамках обязательного медицинского обследования. Чем раньше будет проведена диагностика, тем раньше можно выявить патологии и принять меры по их устранению. При проведении ЭКГ важно лежать неподвижно в состоянии покоя, поэтому в случае с маленьким ребенком желательно иметь под рукой игрушки или книжку с яркими картинками – эти предметы помогут занять кроху на время обследования и отвлечь от неудобств. Профилактическое ЭКГ также проводится в дошкольном возрасте и при поступлении в первый класс.
Среди показаний к неплановому проведению электрокардиограммы:
- отставание в развитии;
- повышенное артериальное давление;
- эндокринные нарушения;
- боли в области сердца;
- обнаружение шумов при прослушивании сердца стетоскопом;
- головокружение;
- одышка;
- быстрая утомляемость и сонливость;
- частые ОРВИ;
- отеки конечностей;
- бледность кожных покровов при физической нагрузке.
Также поводом для назначения обследования является наследственная предрасположенность к сердечно-сосудистым заболеваниям. ЭКГ сердца – безболезненный и абсолютно безопасный диагностический метод, поэтому обследование можно проводить часто без каких-либо опасений.
Неподготовленному человеку кардиограмма ничего не расскажет – это просто график с зубцами, поэтому после снятия кардиограммы необходимо обратиться к специалисту. Расшифровкой кардиограмм занимаются кардиологи и врачи функциональной диагностики. Процесс расшифровки предусматривает изучение форм и интервалов всех зубцов, а также комплексную оценку кардиограммы. Опытный специалист сможет расшифровать кардиограмму, выявить все отклонения от нормы и поставить точный диагноз.
Расшифровка показателей
У маленьких детей есть особенности работы сердца. Оно бьется намного чаще, чем сердце взрослого человека. При проведении ЭКГ показатели могут отличаться от принятых норма. Однако, небольшие отклонения допустимы, поэтому врач ставит диагноз с учетом размеров отклонений, который имеют определенные границы в каждом возрасте.
У детского организма также есть ряд особенностей, которые принимает во внимание специалист при расшифровке кардиограммы, чтобы не поставить ошибочный диагноз.
Опытные врачи центра “Гераци” проводят ЭКГ с максимальным комфортом для ребенка и родителей, возможно проведение такой функциональной диагностики на дому. Расшифровка проводится врачом с ученой степенью. Узнать цену кардиограммы сердца, расписание врачей и другую информацию можно на сайте медицинского центра или по телефону круглосуточной горячей линии +7-863-333-20-11.
Где сделать ЭКГ в Волгограде
Сделать ЭКГ ребенку в Волгограде, Волжском и Михайловке можно в клиниках «Диалайн». У нас Вы сможете пройти обследование в удобное для себя время без очередей, выбрав наиболее подходящий адрес. Обследование ЭКГ проводится на современном высокоточном оборудовании в комфортных условиях. Сделав кардиограмму, Вы можете сразу ее расшифровать, обратившись к нашим специалистам. Высокая квалификация и большой опыт работы позволяют нам гарантировать точность диагностики. Для удобства пользования медицинскими услугами зарегистрируйтесь в личном кабинете на нашем сайте.