Чаще всего болезни сердца становятся следствием воспаления, опухоли или поражения сосудов. Во многих случаях, когда причина сердечной патологии слишком размыта или не может быть установлена, ставится диагноз «кардиомиопатия». Речь идет о целой группе заболеваний, поражающих людей независимо от возраста и пола, которая была классифицирована и достаточно изучена только к 2006 году. Сейчас разработаны эффективные методы диагностики и лечения различных видов кардиомиопатии. Новейшие технологии в данной сфере применяет и Центр патологии органов кровообращения CBCP.
Что такое кардиомиопатия сердца?
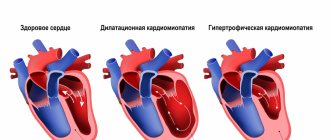
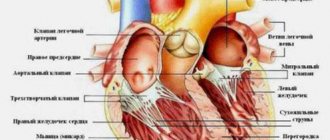
Это группа поражающих миокард заболеваний с неясными причинами. Чтобы поставить диагноз, необходимо удостовериться в отсутствии врожденных пороков сердца, клапанов, сосудов, артериальной гипертонии, перикардита и др. В зависимости от типа поражения сердечной мышцы классифицируют дилатационную, гипертрофическую, рестриктивную и аритмогенную формы данного заболевания. Классификация зависит от особенностей нарушения кровообращения в сердце. На качественном оборудовании все типы кардиомиопатии диагностируются уже на начальном этапе.
Причины кардиомиопатий первичных и вторичных
В зависимости от причин различают первичную и вторичную кардиомиопатию. Причины первичного заболевания разделяются на 3 группы.
- Врожденные развиваются еще на этапе закладки тканей миокарда у эмбриона из-за вредных привычек матери, нарушений питания, стрессов.
- Приобретенные являются следствием воздействия вирусов, нарушения обменных веществ, ядовитых веществ.
- Смешанные комбинируют одну или несколько вышеуказанных причин.
Нередко встречается первичная кардиомиопатия у детей. Она может быть не только врожденной, но и приобретенной под воздействием причин, приводящих к нарушению развития клеток миокарда.
Вторичное заболевание развивается вследствие воздействия внутренних или внешних факторов, другой патологии. К таковым относят:
- накопление клетками различных патологических включений;
- лекарственные препараты, в частности отдельные противоопухолевые;
- алкоголь в больших количествах и при длительном употреблении;
- нарушения обмена веществ в миокарде в результате эндокринных патологий;
- неправильное питание, ожирение, сахарный диабет, болезни ЖКТ;
- длительные диеты, вызывающие недостаток витаминов и питательных веществ.
В России смертность по причине вторичной кардиомиопатии – чрезвычайно распространенное явление. А так как сами причины очень разнообразны, то в каждом отдельном случае необходимо качественное и профессиональное обследование.
Кардиомиопатия: симптомы
Вы можете не заметить симптомы этого заболевания, так как зачастую они не выражены явно, а в ряде случаев становятся заметными уже осложнения. Однако если кардиомиопатия сердца уже проявила себя, не заметить ее сложно.
- При сильной физической нагрузке вы чувствуете одышку и нехватку воздуха.
- Появляется длительная ноющая боль в груди.
- Заметны слабость, головокружение.
- Постоянные отеки ног, расстройства сна, частые предобморочные состояния.
Эти симптомы говорят о нарушениях сокращения сердца и проблемах с его кровоснабжением. Немедленно обращайтесь к кардиологу при первых их появлениях!
Классификация кардиомиопатий и прогнозы
Как сказано выше, выделяют 2 основных типа кардиомиопатии – первичную и вторичную. В свою очередь, первичная патология классифицируется следующим образом:
- При дилятационной полости сердца расширяются, нарушаются систолическая функция, сердечный выброс и развивается сердечная недостаточность. Данный вид еще называют «ишемическая кардиомиопатия».
- При гипертрофической стенка желудочков утолщается на 1,5 см и более. В зависимости от характера поражения, различают симметричную и асимметричную, обструктивную и необструктивную формы.
- Рестриктивная кардиомиопатия может быть облитерирующей и диффузной. Форма зависит от характера нарушений сократительной функции сердечной мышцы, которые приводят к недостатку объема крови в камерах органа.
- Аритмогенная дисплазия – явление нечастое и вызывается крупными отложениями жира, приводящими к аритмии. Эту патологию еще называют болезнью Фонтана.
Вторичная кардиомиопатия сердца классифицируется в зависимости от вызвавших ее причин:
- алкогольная;
- диабетическая;
- тиреотоксическая;
- стрессовая.
Как ясно из самих названий, причинами данных форм болезни являются алкоголь, сахарный диабет или ожирение, патологии щитовидной железы или стрессы.
Диагностика
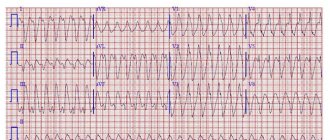
Диагностика кардиомиопатии в обязательном порядке включает описание клинической картины и данные дополнительных исследований. Самый распространенный способ – электрокардиография (ЭКГ) – позволяет зафиксировать признаки гипертрофии сердечной мышцы, выявить различные формы нарушений ритма и проводимости. Особенно информативна эхокардиография (ЭхоКГ), которая помогает определить дисфункцию миокарда. Благодаря данным рентгенографии обнаруживаются дилатация (стойкое увеличение просвета), гипертрофия (увеличение объема и массы) сердечной мышцы, а также застойные явления в легких. В некоторых случаях в рамках диагностики кардиомиопатии показано проведение вентрикулографии (рентгенологического исследования желудочковой системы), магнитно-резонансной томографии (МРТ) сердца и мультиспиральной компьютерной томографии (МСКТ), а также зондирование полостей сердца с целью забора биоматериалов для дальнейшего морфологического исследования.
Дилатационная кардиомиопатия (ишемическая)
Этот вид кардиомиопатии также называют «застойная» или «ишемическая» – по причине значительного ухудшения циркуляции крови в расширенных сердечных камерах. Частой причиной (до 20% случаев) развития патологии являются:
- изменения на генетическом уровне;
- различные сбои иммунной системы;
- интоксикации и инфекции.
В ряде случаев считается, что это семейное заболевание. А проявиться оно может уже к 30 годам.
Симптоматика дилатационной (ишемической) кардиомиопатии совпадает с общими симптомами сердечной недостаточности. Если у вас появляется одышка при нагрузках, вы быстро утомляетесь, замечаете отеки, побледневшую кожу, посиневшие кончики пальцев – необходимо немедленно отправляться на УЗИ сердца (эхокардиографию). Именно этот метод является наиболее информативным в данном случае. При обследовании также выявляется мерцание предсердий.
При запущенном заболевании прогноз неутешителен: смертность при ишемической кардиомиопатии достигает 70% в первые 5 лет после появления патологии. Только своевременное вмешательство кардиологов, грамотно составленная программа лечения, качественная лекарственная терапия (ингибиторы АПФ, бета-блокаторы и др.) способны значительно продлить жизнь.
В дальнейшем образ жизни придется скорректировать. В частности женщинам с дилатационной ишемической кардиомиопатией категорически не рекомендуется беременеть, так как это одна из наиболее частых причин резкого ухудшения здоровья.
Причины
Этиология данной патологии на сегодняшний день изучена не до конца. Существует ряд вероятных причин, способных вызвать развитие кардиомиопатии:
- наследственная предрасположенность (генетический дефект, который обуславливает неправильное формирование и функционирование мышечных волокон миокарда);
- различные вирусные инфекции (Коксаки, герпес, грипп и др.);
- ранее перенесенный миокардит;
- поражение клеток сердца токсинами и аллергенами;
- нарушения эндокринной регуляции (негативное действие соматотропного гормона и катехоламинов);
- нарушения иммунной системы.
Гипертрофическая кардиомиопатия
Этот вид патологии проявляется увеличением, гипертрофией сердечной ткани в левом желудочке (может произойти увеличение и правого желудочка, но крайне редко).
- При этом в сердце развивается явная асимметрия: например, полость желудочка значительно уменьшается, а левое предсердие расширяется.
- Диастолическое заполнение желудочка происходит с нарушениями и диастолическая функция выполняется недостаточно.
- Часть желудочка, а также межжелудочковая перегородка может гипертрофироваться.
- Из-за увеличения диастолического давления в легочных венах в легких нарушается газообмен.
Заболевание также весьма часто проявляется у 30-летних пациентов. Для поздних стадий характерны одышка (в 90% случаев), аритмия и стенокардия, а давление на выходе левого желудочка может подниматься до 185 мм рт.ст. Поэтому основными диагностическими методами для данного вида кардиомиопатии являются ЭКГ различных типов и УЗИ сердца.
Среди характерных признаков – продолжительные боли в груди, являющиеся типичными для стенокардии. При физической нагрузке больной может упасть в обморок. Страдает и кровообращение головного мозга, что проявляется краткими ухудшениями внимания, памяти, речи.
Прогноз кардиомиопатии достаточно негативный, если стадия заболевания уже не позволяет внести положительные изменения в работу сердца. Если же диагностика пройдена вовремя и лечение начато на ранних стадиях, то посредством лекарственной терапии (бета-адреноблокаторы, мочегонные средства и т.д.) можно продлить жизнь больного на достаточно долгий срок.
Кардиомиопатии у детей
Т.А. РУЖЕНЦОВА
, к.м.н.,
Центральный научно-исследовательский институт эпидемиологии Роспотребнадзора, МоскваВ статье обобщены данные о современной классификации, причинах и методах диагностики кардиомиопатий у детей. Рассмотрены различные варианты клинической симптоматики, электрокардиографических, эхокардиографических и биохимических изменений. Дана оценка значимости результатов дополнительных методов обследования при кардиомиопатии.
Введение
В настоящее время некоронарогенная патология сердца остается одной из наиболее сложных проблем в педиатрии и кардиологии. С развитием высокотехнологичных методов диагностики и лечения на протяжении прошлого столетия были отмечены существенные улучшения прогнозов и увеличение продолжительности жизни у больных ишемической болезнью сердца и головного мозга. Однако заболеваемость и смертность от миокардитов и кардиомиопатий остались на прежнем уровне [1]. По данным патолого-анатомических исследований, при жизни диагностируется лишь около четверти случаев [2]. Среди умерших от синдрома внезапной смерти в возрасте от рождения до 18 лет некоронарогенные изменения в миокарде находят с частотой 20–40% [2–6]. Существенным препятствием к своевременной постановке правильного диагноза является широкое распространение как в практике, так и в литературе терминов, отсутствующих в международной классификации болезней Х пересмотра (МКБ Х), таких как «кардиопатия» и «миокардиодистрофия». Отсутствие однозначных общепринятых диагностических алгоритмов и схем ведения этой категории больных приводит к прогрессированию заболевания без адекватного лечения и у части пациентов – к летальным исходам.
Вопросы терминологии
Термин «кардиомиопатия» впервые был применен в 1957 г. для обозначения заболеваний миокарда неясной этиологии, сопровождающихся сердечной недостаточностью, кардиомегалией, прогрессирующим течением и фатальным исходом [7]. Позднее к этой патологии были отнесены и сочетанные поражения сердца с вовлечением в процесс перикарда и/или эндокарда. В 1961 г. Гудвин предложил выделять острое, подострое и хроническое течение. В 1980 г. комитетом экспертов ВОЗ была утверждена классификация, подразделяющая кардиомиопатии на дилатационную, гипертрофическую и рестриктивную. Для обозначения вторичных изменений миокарда, не связанных с поражением коронарных артерий, в отечественной литературе широкое распространение получил термин «миокардиодистрофия». Однако с накоплением результатов высокотехнологичных методов диагностики заболеваний миокарда за последние десятилетия представления об этих нозологиях претерпели существенные изменения. Во многих случаях, ранее считавшихся идиопатическими, по данным эндомиокардиальной биопсии, была установлена инфекционная, аутоиммунная или дисметаболическая природа изменений [7]. Вирусные агенты и воспалительную инфильтрацию обнаруживают у большинства больных дилатационной кардиомиопатией и у части пациентов с другими формами. Дистрофические изменения миокарда, определяемые по снижению активности сукцинатдегидрогеназы, уменьшению гликогена, деструкции миофибрилл и митохондрий, нередко сопровождают типичную лейкоцитарную инфильтрацию в соседних участках. Иногда типичные признаки дистрофии спустя несколько дней или недель сменяются на воспалительные [8–10]. Эти данные позволили выделить в отдельную группу инфекционные кардиомиопатии. Обнаруженные другие изменения кардиомиоцитов при соответствующих нозологиях продиктовали необходимость добавить в классификацию аритмогенную, перипартальную (послеродовую), метаболическую, аутоиммунную, токсическую кардиомиопатии. Таким образом, на сегодняшний день, согласно действующей МКБ Х, выделяют следующие виды кардиомиопатии [7, 11]:
I. Идиопатические (дилатационная – I42.0, обструктивная гипертрофическая – I42.1, необструктивная гипертрофическая – I42.2, рестриктивная – I42.5). II. Специфические (инфекционные – I43.0, метаболические – I43.1, при нарушениях питания – I43.2, алкогольная – I42.6, при воздействии лекарственных средств и других внешних факторов – I42.7, при других болезнях – I43.8). К кардиомиопатиям относят эндомиокардиальную (эозинофильную, эндокардит Леффлера, эндомиокардиальный, или тропический, фиброз) болезнь (I42.3) и фиброэластоз эндомиокарда (I42.4). В отдельную категорию вынесены послеродовая – O90.3 и кардиомиопатия при беременности – О99.4.
Идиопатические процессы в миокарде чаще всего обусловлены передающимися по наследству генетическими аномалиями или спонтанными мутациями, приводящими к нарушению структуры и функции миофибрилл.
На сегодняшний день многими специалистами, занимающимися проблемами некоронарогенных заболеваний сердца, признан факт стадийности инфекционно-воспалительных изменений с трансформацией миокардиодистрофии в острый миокардит, а затем при неблагоприятном течении в дилатационную кардиомиопатию [12–16]. Между различными видами кардиомиопатий далеко не всегда можно определить четкую границу, поскольку имеются признаки двух или более влияющих факторов. При специфических процессах часто ультразвуковая картина соответствует дилатационной, гипертрофической или рестриктивной кардиомиопатии. Один вид с течением времени может переходить в другой. Во многих случаях практически невозможно провести четкую грань между миокардитом и кардиомиопатией.
В связи со сложностью диагностики некоронарогенных заболеваний миокарда не только в России, но и в других развитых странах Европы и Америки, неспецифичностью симптомов и отсутствием на сегодняшний день общепринятых критериев диагноза комитетом экспертов ВОЗ в 1997 г. было предложено в практике использовать термин inflammatory cardiomyopathy – «воспалительная кардиомиопатия» [11, 17]. Им рекомендовано обозначать все случаи инфекционных поражений миокарда, их последствия, все острые и хронические миокардиты, в т. ч., аутоиммунные, все случаи дилатационной кардиомиопатии [11, 14, 17, 18]. Воспалительную кардиомиопатию в зависимости от преобладающего звена патогенеза было предложено подразделять на три формы: инфекционную, аутоиммунную и идиопатическую. При хронических процессах, которые в соответствии с рекомендациями ВОЗ следует относить к вторичным кардиомиопатиям, выявляют заместительный и интерстициальный фиброз, гипертрофию мышечных волокон с участками деструкции и очаговыми мононуклеарными инфильтратами.
Клиническая картина заболевания у детей
Манифестация кардиомиопатии может быть в любом возрасте. Все проявления могут быть выражены в разной степени. Некоторые дети чувствуют себя вполне удовлетворительно, не предъявляя никаких жалоб и не вызывая тревогу у родителей [7]. Из общих симптомов может быть вялость, слабость, утомляемость, нарушения сна, отсутствие аппетита, потливость, головокружения, головные и мышечные боли. Нередко родители отмечают излишнюю капризность ребенка, а иногда и существенные нарушения поведения и восприятия [19, 20]. Недостаточность кровоснабжения головного мозга, развивающаяся вследствие низкой фракции выброса, может сопровождаться судорожным синдромом и обморочными состояниями. Есть единичные сведения о том, что при длительном течении миокардита или кардиомиопатии у детей отмечают задержку психомоторного развития [13].
Пациенты могут жаловаться на одышку при физических нагрузках, а иногда и в покое, сердцебиение. Присоединяющиеся нарушения ритма, которые могут давать ощущения перебоев и пауз в работе сердца, эпизоды тахикардии или тахиаритмии ведут к нарастанию симптомов сердечной недостаточности [13, 21]. Боли имеют различный характер: колющие, ноющие, а при присоединении недостаточности кровоснабжения миокарда – давящие. У некоторых пациентов болевой синдром может быть слабо выражен, ощущаться как дискомфорт. Поражение заднедиафрагмальных отделов левого желудочка может вызывать боли в верхних отделах живота, тошноту, рвоту, что нередко представляет собой достаточно сложную дифференциально-диагностическую задачу, особенно при сочетании абдоминальной и кардиологической патологии. Снижение кровоснабжения органов брюшной полости вследствие уменьшения фракции выброса левого желудочка приводит к учащению стула до 5 раз, а у детей в возрасте до 1 года до 10 раз в сутки [13, 19]. Стул, как правило, становится неоформленным, при тяжелом течении миокардита или кардиомиопатии возможно появление прожилок крови. Болевой синдром может распространяться на все отделы живота. При продолжительном течении могут возникнуть запоры в результате развития ишемического колита. Повышение давления в сосудистом русле малого круга кровообращения на фоне снижения насосной функции левых отделов сердца приводит к появлению у этих детей кашля, который может быть как сухим, так и влажным с отхождением небольшого количества мокроты беловатого цвета [13]. Выраженность проявлений сердечной недостаточности, как правило, определяет прогноз у подобных детей.
При осмотре больного выявляют изменения кожных покровов, характерные для сердечной недостаточности: бледность, акроцианоз, мраморность. В тяжелых случаях могут быть отеки ног. Если ребенок преобладающую часть времени находится в горизонтальном положении, то отечность распространяется на область поясницы, переднюю брюшную стенку, руки и лицо [22, 23]. При пальпации области сердечного толчка отмечается его смещение влево и ослабление, что указывает на расширение полостей сердца. Перкуторно определяется увеличение абсолютной тупости, преимущественно вправо, за счет правого желудочка, который чаще бывает вовлечен в инфекционный процесс у детей, и/или расширение границ относительной тупости влево на 1–2 см вследствие гипертрофии или дилатации левого желудочка. Увеличение границ вверх свидетельствует о вовлечении в процесс левого предсердия. В некоторых случаях правая граница относительной тупости сердца определяется в виде крутой дуги со смещением вправо, что указывает на изменения правого предсердия. Дистрофические и гипоксические повреждения миокарда могут, так же как и воспалительные, приводить к снижению сократимости желудочков и расширению камер сердца. На фоне адекватной терапии у этих больных происходит быстрая нормализация размеров. Однако отсутствие своевременной коррекции нарушений может вести к разрушению кардиомиоцитов и формированию необратимых очагов кардиосклероза. Аускультативные симптомы могут быть различными. В начальном периоде инфекционно-воспалительного процесса в миокарде характерна выраженная громкость и четкость тонов, что нередко трактуется как признак хорошего состояния сердечной мышцы. Однако при анализе фонокардиограмм было установлено, что в основе этих изменений лежит ослабление вибрации миокарда и выход на первый план звука, образующегося в результате движений створок клапанов. Прогрессирование изменений вызывает ослабление первого тона на верхушке и в проекции трехстворчатого клапана на фоне акцентуирования второго тона над легочной артерией за счет снижения работоспособности сердечной мышцы и понижения артериального давления. Возможно появление трехчленного ритма галопа. Дальнейшее развитие заболевания вызывает приглушение или глухость всех тонов. Исключение составляет гипертрофическая кардиомиопатия, для которой ослабление I тона не характерно.
Различные формы поражений сердца часто сопровождаются появлением или изменением ранее существовавшего систолического или/и диастолического шума [13, 19, 24]. Шум, возникающий в результате относительной недостаточности митрального клапана при расширении левого желудочка и растяжении левого атриовентрикулярного кольца, лучше всего выслушивается в четвертом межреберье слева от грудины. Систолический шум во втором – третьем межреберье справа от грудины, как правило, менее интенсивный, связан с регургитацией на трикуспидальном клапане в результате расширения правого желудочка. Он отличается скребущим характером, малой областью распространения и четкой зависимостью от фаз дыхания: ослаблен при вдохе и усилен при выдохе. Диастолические шумы выслушиваются реже, характеризуются малой интенсивностью. При дилатации они возникают за счет растяжения фиброзных колец аортального и легочного отверстий и, как следствие этого, вторичной недостаточности одного или обоих полулунных клапанов.
Кардиомиопатии часто сопровождаются различными нарушениями ритма: экстрасистолией; тахикардией, не соответствующей температуре тела и эмоциональному состоянию ребенка; брадикардией. Более тяжелые формы сопровождаются выраженными тахиаритмиями или брадиаритмиями, характер которых необходимо уточнять по результатам электрокардиографического исследования. Иногда небольшие очаги в области водителей ритма или проводящих путей способны вызывать тяжелые жизнеугрожающие нарушения ритма. Возможна пароксизмальная тахикардия, трепетание и фибрилляция предсердий, групповая и политопная экстрасистолия, полная атриовентрикулярная блокада, фибрилляции желудочков. Независимо от этиологии, эти состояния всегда сопровождаются в той или иной степени выраженности сердечной недостаточностью и в ряде случаев кардиогенным шоком.
К симптомам поражения миокарда относится недостаточность кровообращения, проявляющаяся гипотонией и застоем в легких при снижении сократимости левого желудочка, а также гепатомегалией при вовлечении в процесс правого желудочка. Аускультативная картина застойной левожелудочковой недостаточности характеризуется ослаблением дыхания в нижних отделах легких с появлением там же влажных хрипов, что нередко диктует необходимость дифференциальной диагностики миокардита, кардиомиопатии и пневмонии. При преимущественно горизонтальном положении больного в течение суток хрипы могут выслушиваться в небольшом или умеренном количестве во всех участках аускультации.
Диагностика заболевания
Для уточнения диагноза и определения тактики лечения необходимо использование дополнительных методов обследования. На электрокардиограммах (ЭКГ) регистрируются различные нарушения возбудимости, проводимости, де- и реполяризации, признаки перегрузки или гипертрофии одной или более камер сердца. Суточное мониторирование позволяет выявить преходящие нарушения ритма, косвенно оценить степень недостаточности кровоснабжения миокарда при физических нагрузках.
По результатам эхокардиографии диагноз кардиомиопатии может быть подтвержден при наличии гипертрофии, снижении показателя сократимости левого желудочка – фракции выброса и расширении камер сердца с увеличением конечно-систолического и/или конечно-диастолического размеров и/или объемов левого желудочка [11, 18]. Наиболее ранним проявлением нарушений функции миокарда является диастолическая дисфункция одного или обоих желудочков [11, 23, 24]. Однако ряд авторов отмечает тот факт, что нормальная эхокардиографическая картина на сегодняшний день не исключает диагноз кардиомиопатии [19, 25].
При биохимическом анализе крови у некоторых больных может отмечаться повышение МВ-фракции креатинфосфокиназы, α-гидроксибутиратдегидрогеназы, аспарагиновой трансаминазы, тропонина I или Т. При аутоиммунных процессах могут быть обнаружены антитела к миокарду.
Золотым стандартом для диагностики кардиомиопатии считается эндомиокардиальная биопсия [11–13, 23]. Но полной гарантии точного диагноза, по мнению большинства зарубежных и российских исследователей, она не дает, поскольку высока вероятность попадания для гистологического исследования неизмененных участков, неправильного выбора времени исследования или затруднений при интерпретации полученной картины. По рекомендациям ведущих кардиологов этот метод нельзя считать безусловно необходимым для диагностики кардиомиопатий, особенно в детской практике.
Результаты современных высокотехнологичных методов: магнитно-резонансной томографии с контрастированием парамагнитными препаратами, томосцинтиграфии миокарда, позитронно-эмиссионной томографии – могут быть полезны в сомнительных ситуациях.
Таким образом, кардиомиопатия у большинства пациентов имеет вторичный характер, различные формы имеют сходную симптоматику. Диагноз может быть поставлен на основании клинической картины, результатов ЭКГ, эхокардиографии и лабораторных данных. . Список литературы
1. Gaziano JM. Global burden of cardiovascular disease. Braunwald E, Zipes P, Libby P, eds. Heart Disease: A Textbook of cardiovascular Medicine. Philadelphia, 2005: 1–19. 2. Basso C, Calabrese F, Corrado D, Thiene G. Postmortem diagnosis in sudden cardiac death victims: macroscopic, microscopic and molecular findings. Cardivasc. Res. 2001. 50: 290–300. 3. Dancea А, Cote D, Rohlicek C et al. Патология сердца при неожиданной внезапной смерти у детей раннего возраста. Вопросы современной педиатрии. 2002. 1. 6: 15–20. 4. Doolan A, Langlois N, Semsarian C. Causes of sudden cardiac death in young Australians. Med. J. Aust. 2004. 180: 110–112. 5. Larsson E, Wesslen L, Lindquist O et al. Sudden unexpected cardiac death among young Swedish orienteers-morphological changes in heart and other organs. APMIS. 1999. 107 (3): 325–336. 6. Matturi L, Ottaviani G, Kamos SG, Rossi L. Sudden infant death syndrome (SIDS); a study of cardiac conduction system. Cardiovascular Pathology. 2000. 9 (3): 137–145. 7. Мутафьян О.А. Кардиомиопатии у детей и подростков. О.А. Мутафьян. СПб.: Диалект, 2003. 8. Максимов В.А., Финогеев Ю.П., Балябин А.А. Инфекционные поражения миокарда. Тезисы докладов научной конференции III съезда итало-российского общества по инфекционным болезням «Инфекционные болезни: новое в диагностике и терапии». СПб., 1998. 60. 9. Gravanis M.B., Sternby N.H. Incideence of myocarditis. A 10-year autopsy study from Maimo, Sweden. Arch. Pathol. Lab. Med. 1991. 115: 805–812. 10. Hauck AJ, Kearney DL, Edwards WD. Evaluation of postmortem endomyocardial biopsy specimens from 28 patients with lymphocytic myocarditis: implications for role of sampling error. Mayo Clinic Proc. 1989. 63: 1235–1245. 11. Дерюгин М.В., Бойцов С.А. Хронические миокардиты. Санкт-Петербург: [ЭЛБИ-СПб], 2005. 288 . 12. D’Ambrosio A, Patti G, Manzoli A et al. The fate of acute myocarditis between spontaneous improvement and evolution to dilated cardiomyopathy: a review. Heart. 2001. 85: 499–504. 13. Calabrese F, Rigo E, Milanesi O et al. Molecular diagnosis of myocarditis and dilated cardiomyopathy in children: clinicopathologic features and prognostic implications. Diagn. Mol. Pathol. 2002. 11. 212–221. 14. Mason JW et al. Myocarditis. Willerson JT, Wellens HJJ, Cohn JN, Holmes DR. Cardiovascular Medicine, 3rd edition Springer. 2007. 1: 1313–1347. 15. Burian J, Buser P, Eriksson U. Myocarditis: the immunologist’s view on pathogenesis and treatment. Swiss Med. Wkly., 2005, 135 (25–26): 359–364. 16. Коваленко В.М., Ілляш М.Г., Базика О.Є. Міокардит: сучасні аспекти патогенезу та діагностики. Укр. ревматол. журн., 2001, 1: 56–61. 17. Karatolios K, Pankuweit S, Kisselbach C, Maisch B. Inflammatory cardiomyopathy. Hellenic. J. Cardiol. 2006. 47 (2): 54–65. 18. Бойцов С.А., Дерюгин М.В. Неревматические миокардиты. Руководство по кардиологии: уч. пособие в 3 томах под ред. Г.И. Сторожакова, А.А. Горбаченкова. М., 2008. 2: 116–145. 19. Park MK, Troxler RG. Pediatric cardiology for practitioners. 4th ed. St. Louis, Mosby: 2002: 289–290. 20. Wang ZX, Xu L, Wang YL et al. Mentality and behavior of children suffering from viral myocarditis. Zhonghua Er Ke Za Zhi (Chinese journal of pediatrics). 2006. 44: 122–125. 21. Басаргина Е.Н. Кардиомиопатии. Избранные лекции по педиатрии. Под ред. Баранова А.А., Шиляева Р.Р., Касанова Б.С. М., 2005: 201–208. 22. Белозеров Ю.М. Детская кардиология. М., 2004. 597. 23. Tobias JD, Deshpande JK, Johns JA, Nichols DG. Inflammotary heart disease. Nichols DG, Ungerleider RM et al, Critical Heart Disease in Infant and Children. 2nd ed., Philadelphia, PA: Mosby. 2006: 899–925. 24. Руженцова Т.А., Горелов А.В. Значение острых респираторных вирусных инфекций в развитии хронической патологии сердца у детей. Эпидемиология и инфекционные болезни. 2012, 3: 42-46. 25. Рыбакова М.К., Алехин М.Н., Митьков В.В. Практическое руководство по ультразвуковой диагностике. Эхокардиография. М., 2008. 544.
Рестриктивная кардиомиопатия
Этот вид в медицинской практике встречается достаточно редко, поэтому мало изучен. В данном случае стенки миокарда становятся чересчур жесткими, не растягиваются и теряют способность к переходу в стадию расслабления. При этом не наблюдается утолщения стенок миокарда или увеличения желудочка, как при других видах кардиомиопатии сердца.
Растяжимость сердечных мышц снижается. В организме начинает задерживаться избыточная жидкость. Вследствие этого кислород вместе с кровью хуже и в недостаточном количестве поступает в левый желудочек. Патология приводит к нарушению общего кровообращения, плохому снабжению кровью различных органов.
Встречается она у молодых людей и детей, зачастую в комплексе с другими заболеваниями, вызванными нарушениями обмена веществ. Диагностика затруднительна, так как патология проявляет себя уже в стадии, когда развивается сердечная недостаточность с ее типичными симптомами. Именно по этой причине далеко не всегда лечение начинается вовремя, поэтому прогноз в ряде случаев может быть не слишком оптимистичным.
Для диагностики наиболее ценной является информация, полученная в процессе УЗИ сердца (эхокардиографии). При лабораторных исследованиях в крови могут обнаруживаться эозинофилы (белые клетки), отложения во внутренних органах амилоида (комплекса белка и углевода).
Аритмогенная кардиомиопатия
Эту кардиомиопатию также называют правожелудочковой – из-за специфического расположения патологических изменений. Она развивается, в основном, на фоне брадикардии, тахикардии или других видов хронической аритмии. Заболевание достаточно редкое, его частота составляет 1:5000 всех случаев кардиомиопатии сердца, а причины медицине до конца не ясны.
Патология состоит в том, что миокард правого желудочка постепенно замещается жиром или соединительной тканью. В редких случаях может частично поражаться и левый желудочек, при этом межжелудочковая перегородка остается здоровой.
Этот вид патологии также зачастую носит семейный характер, может наследоваться ближайшими родственниками и проявляться уже в подростковом возрасте. Существует своя классификация аритмогенной кардиомиопатии:
- заболевание в чистой форме;
- болезнь Naxos, сопровождающаяся злокачественной желудочковой аритмией;
- венецианская форма с вовлечением левого желудочка и проявлением в детском возрасте;
- болезнь Поккури с изменениями в ЭКГ;
- доброкачественные правожелудочковые экстрасистолы;
- аномалия Уля с полным отсутствием мышечных волокон в миокарде;
- бивентрикулярная дисплазия с поражением обоих желудочков;
- дисплазия с осложнением в виде миокардита.
Большинству пациентов при своевременно начатом лечении предстоит пожизненный контроль кардиолога с медикаментозной терапией.
Вторичные кардиомиопатии сердца
В эту группу объединены патологии, причины возникновения которых кроются в физических и химических нарушениях в организме, провоцирующих изменения в сердечной мышце.
- Алкогольная кардиомиопатия является следствием воздействия на миокард этанола, составляющего основу спиртных напитков. В итоге в миокарде появляется жировая ткань.
- Тиреотоксическая вызывается нарушением функции эндокринной системы, отсутствием лечения при тиреотоксикозе. Одно из частых проявлений – дисгормональная кардиомиопатия в период полового созревания или при гормональной терапии.
- Токсическая — ещё один вид вторичной кардиомиопатии, связанный с воздействием на ткани сердца различных ядовитых веществ: лития, кобальта и др. Они вызывают воспаления и микроинфаркты.
- Стрессовая сопровождается снижением сокращений миокарда и его слабостью вследствие эмоциональных, психических воздействий, потрясений.
- Диабетическая появляется при диагнозе «сахарный диабет» и ведет к биохимическим изменениями в миокарде, накоплению различных полисахаридов.
Прогнозы при каждом виде вторичной кардиомиопатии зависят от успешности лечения не только самой патологии, но и заболеваний, ставших ее причиной: сахарного диабета, тиреотоксикоза, алкогольной зависимости и др. Это чрезвычайно сложные случаи, однако при профессиональном подходе длительность жизни пациента может быть максимально увеличена.
Лечение
В связи с отсутствием специфической терапии лечение кардиомиопатии направлено на предотвращение несовместимых с жизнью осложнений. Если заболевание находится в стабильной фазе, все мероприятия назначаются и проводятся амбулаторно. Обязательно под наблюдением кардиолога. Показанием для периодической плановой госпитализации является наличие тяжелой сердечной недостаточности, для экстренной – развитие некупируемых пароксизмов аритмий, а также тромбоэмболия и отек легких.
Медикаментозное лечение. При различных проявлениях кардиомиопатии целесообразно назначение:
- диуретиков, которые уменьшают легочные и системные венозные застои;
- сердечных гликозидов, помогающих бороться с нарушениями сократимости и насосной функции миокарда;
- антиаритмических препаратов, помогающих скорректировать сердечный ритм;
- антикоагулянтов и антиагрегантов, позволяющих предотвратить возникновение тромбоэмболических осложнений кардиомиопатии.
Хирургическое лечение. Показано в исключительно тяжелых случаях. Среди практикуемых на сегодняшний день методов можно выделить септальную миотомию (резекцию увеличенного участка межжелудочковой перегородки) и протезирование митрального клапана, а также трансплантацию сердца целиком.
Кроме того, специалисты подчеркивают необходимость снижения физической активности, соблюдения диеты, важным условием которой является ограничение потребления животных жиров и соли. Настоятельно рекомендуется исключить вредные привычки и воздействие негативных внешних факторов. Соблюдение этих рекомендаций позволит существенно снизить нагрузку на миокард и замедлить прогрессирование сердечной недостаточности.
Осложнения
- Основными являются сердечная недостаточность и аритмии в их явных клинических проявлениях.
- При расширении стенок желудочка перестают нормально работать сердечные клапаны.
- Из-за большого скопления жидкости в тканях и внутренних органах (легких) появляются отеки.
- Эмболия (образование кровяных сгустков и тромбов) – чрезвычайно опасное осложнение, приводящее к инфаркту и инсульту.
- Внезапная остановка сердца – наиболее сложное следствие кардиомиопатии, которое при отсутствии своевременных реанимационных действий имеет летальный характер.
Для того чтобы прогноз был максимально оптимистичным, следите за образом жизни, питанием. А чтобы избежать негативных последствий, как можно чаще посещайте квалифицированного кардиолога и проходите диагностику на современном оборудовании.
Последствия и осложнения
Для всех видов кардиомиопатии характерным осложнением является прогрессирующая сердечная недостаточность. Кроме того, могут развиваться артериальная и легочная тромбоэмболии, нарушения проводимости сердца, тяжелые формы аритмии. Велик риск внезапной сердечной смерти. При наличии у больного вредных привычек, таких как табакокурение и употребление алкоголя, прогноз существенно ухудшается. На продолжительность жизни также может оказать влияние наличие тромбоэмболии и тахикардии, особенно на фоне отсутствия лечения кардиомиопатии. На сегодняшний день облегчение течения заболевания для таких больных становится возможным благодаря современным технологиям ранней диагностике.