Имеет ограничения при беременности
Запрещен при грудном вскармливании
Имеет ограничения для детей
Имеет ограничения для пожилых людей
Имеет ограничения при проблемах с печенью
Имеет ограничения при проблемах с почками
Перепады давления в сосудах увеличивают нагрузку на миокард, что часто заканчивается инфарктом и летальным исходом. Чтобы предотвратить прогрессирование гипертензии и разгрузить миокард, кардиологи используют гипотензивные средства разных фармакологических групп. Для лечения патологий сердца препараты назначают при комплексном лечении и монотерапии. Довольно часто врачи назначают Анаприлин и Эналаприл для понижения индекса АД.
В данной статье, мы разберемся, в чем разница между Эналаприлом и Анаприлином.
Обзор Анаприлина и Эналаприла
Активным действующим компонентом Анаприлина является пропранолол. В состав одной таблетки входит пропранолола 10, 40 мг. Анаприлин – это неселективного типа бета-адреноблокатор. Свойства данного медпрепарата:
- антигипертензивные;
- антиаритмические;
- антиангинальные.
Данные свойства медпрепарата позволяют использовать его в лечении кардиологических патологий с нарушениями сердечного ритма и проводимости сердца, отягощенных гипертензией.
Фармакологические эффекты препарата
На первоначальном этапе терапии β-адреноблокаторами сопротивляемость периферических отделов системы кровотока увеличивается, но в течение 2-3 суток возвращается на первоначальный вариант и постепенно начинает снижаться. Данный медикамент назначают при нестабильной гипертензии невыясненной этиологии, когда скачки АД совершаются хаотично и без выраженных причин.
Нормализация давления улучшает самочувствие пациента и снижает риски развития инфаркта миокарда и ишемического инсульта.
Эналаприл относится к фармакологической группе антигипертензивных медпрепаратов – ингибиторов АПФ (ангиотензинпревращающего фермента). Активный действующий компонент в данном средстве – это эналаприл в дозировке 5, 10 и 20 мг. Это синтетический медпрепарат, направленный на понижение индекса АД.
Эналаприл на протяжении десятилетий остается одним из самых эффективных медикаментов, которые назначаются в комплексном лечении кардиологических и сосудистых патологий. Данный препарат не предназначен для самолечения, его можно принимать только по назначению лечащего врача с четко установленной дозировкой приема. Препарат имеет диуретические свойства.
Анаприлин (Anaprilin)
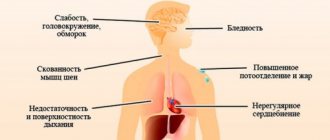
Мониторинг пациентов, принимающих пропранолол, должен включать наблюдение за частотой сердечных сокращений и артериальным давлением (в начале лечения — ежедневно, затем 1 раз в 3-4 месяца), электрокардиограммой, концентрацией глюкозы крови у пациентов сахарным диабетом (1 раз в 4-5 мес.). У пожилых пациентов рекомендуется контролировать функцию почек (1 раз в 4 — 5 мес).
Следует обучить пациента методике подсчета частоты сердечных сокращений и проинструктировать о необходимости врачебной консультации при частоте сердечных сокращений менее 50 уд/мин.
Перед применением пропранолола пациентам с сердечной недостаточностью (ранние стадии) необходимо применять сердечные гликозиды и/или диуретики.
У курильщиков эффективность бета-адреноблокаторов ниже.
Пациенты, пользующиеся контактными линзами, должны учитывать, что на фоне лечения возможно уменьшение продукции слезной жидкости.
Пациентам с феохромоцитомой пропранолол назначают только после приема альфа-адреноблокатора.
При тиреотоксикозе пропранолол может маскировать определенные клинические признаки гипертиреоза (например, тахикардию). Резкая отмена у пациентов с тиреотоксикозом противопоказана, поскольку способна усилить симптоматику.
При применении бета-адреноблокаторов пациентам, получающим гипогликемические препараты, следует соблюдать осторожность, поскольку во время продолжительных перерывов в приеме пищи может развиться гипогликемия. Причем такие ее симптомы, как тахикардия или тремор, будут маскироваться за счет действия препарата. Пациентов следует проинструктировать в отношении того, что основным симптомом гипогликемии во время лечения бета-адреноблокаторами является повышенное потоотделение.
При одновременном применении клонидина его прием может быть прекращен только через несколько дней после отмены пропранолола.
Возможно усиление выраженности реакции гиперчувствительности и отсутствие эффекта от обычных доз эпинефрина на фоне отягощенного аллергологического анамнеза.
За несколько дней перед проведением общей анестезин хлороформом или эфиром необходимо прекратить прием препарата. Если пациент принял препарат перед операцией, ему следует подобрать анестезирующее средство с минимальным отрицательным инотропным действием.
Реципрокную активацию блуждающего нерва можно устранить внутривенным введением атропина (1-2 мг).
Препараты, снижающие запасы катехоламинов (например, резерпин), могут усиливать действие бета-адреноблокаторов, поэтому пациенты, принимающие такие сочетания препаратов, должны находиться под постоянным наблюдением врача на предмет выявления артериальной гипотензии или брадикардии.
В случае появления у пациентов пожилого возраста нарастающей брадикардии (менее 50 уд./мин), артериальной гипотензии (систолическое АД менее 100 мм рт.ст.), атриовентрикулярной блокады, бронхоспазма, желудочковых аритмий, тяжелых нарушений функции печени и/или почек необходимо уменьшить дозу препарата или прекратить лечение. Рекомендуется прекратить терапию при развитии депрессии, вызванной приемом бета-адреноблокаторов.
Перерыв в лечении между приемом ингибиторов моноаминооксидазы и пропранолола должен составлять не менее 14 дней.
Следует отменять препарат перед исследованием содержания в крови и моче катехоламинов, норметанефрина и ванилилминдальной кислоты, титров антинуклеарных антител.
Прекращение лечения осуществляют постепенно, под наблюдением врача: резкая отмена может резко усилить ишемию миокарда, ангинозный синдром, ухудшить толерантность к физической нагрузке. При отмене препарата дозу снижают постепенно в течение 2 недель и более (на 25% каждые 3-4 дня).
Принцип действия препаратов
Существует ошибочное мнение, что Анаприлин и Эналаприл – это одно и то же. Однако эти 2 препарата относятся к разным фармакологическим группам и имеют разный принцип воздействия на организм.
Анаприлин – это бета-адреноблокатор неселективного типа. Пропранолол блокирует β1-адренорецепторы и β2-адренорецепторы, что способствует ингибированию образования в предсердиях эктопических очагов, а также блокирует очаговые новообразования в желудочках и атриовентрикулярном узле. Препарат замедляет проход импульса по пучку Кента, что понижает скорость прохождения возбуждения. Данный принцип способствует снижению:
- ЧСС, что уменьшает потребность кардиомиоцитов в кислороде;
- секреции ренина;
- клиренса в почках, а также нагрузки на клубочковую фильтрацию;
- сердечного выброса, что является основанием для понижения АД.
Также медикамент ингибирует процесс липолиза в подкожной клетчатке и предотвращает повышение концентрации в крови свободных молекул холестерина (происходит увеличение коэффициента атерогенности).
У пациентов с ИБС снижается частота и интенсивность приступов стабильной и нестабильной стенокардии, а также повышается выносливость организма, улучшается самочувствие и снижается потребность в приеме нитратов. Препарат назначается в качестве вторичной профилактики инфарктов. Кардиопротекторное воздействие предотвращает от приступа повторного инфаркта и снижает риск летального исхода на 50%.
Однократный прием таблеток снижает систолическое АД и диастолическое АД, но гипотензивное действие медикамента проявляется после 2-недельного приема.
Абсорбция происходит в пищеварительном тракте – 90% от принятой дозировки, метаболизм на 99% происходит в клетках печени. Максимальная концентрация в плазме – спустя 1-2 часа после приема таблетки, связывание с плазменными белками – 90- 95%. Проходит сквозь плацентарный барьер и диагностируется в грудном молоке. Временной промежуток полувыведения – от 3 до 5 часов, выводится на 90% в виде метаболитов посредством почек.
Воздействие Эналаприла направлено на ингибирование активности ангиотензина и увеличение активности ренина. Эффективное ингибирование активности АПФ достигается через 2-4 часа, после того, как была принята таблетка.
Показания к применению и дозировки Эналаприла
Процесс понижения начинается спустя час после приема лекарства, а пик воздействия медикамента происходит через 4-6 часов. Длительность терапевтического воздействия зависит от дозировки препарата, а также от длительности медикаментозного курса. Гипотензивный эффект сохраняется в пределах 24 часов.
Абсорбируется лекарство на 60% в пищеварительном тракте, метаболизм происходит в клетках печени. 90% действующего компонента выводится посредством почек с уриной, а 10% с каловыми массами.
Современные подходы в терапии фибрилляции предсердий
Стенограмма лекции
XXVI Всероссийской Образовательной Интернет Сессии для врачей
Общая продолжительность: 22:08
Оксана Михайловна Драпкина, исполнительный директор Интернет Сессии, секретарь межведомственного совета по терапии РАМН:
— Следующая лекция вводит нас в интересный мир аритмии. Профессор Дощицын Владимир Леонидович. «Современные подходы к терапии больных с фибрилляцией предсердий».
00:13
Дощицын Владимир Леонидович, профессор:
— Уважаемые коллеги!
В проблеме решения больных с фибрилляцией предсердий очень много аспектов и спорных вопросов. Позвольте мне сегодня остановиться именно на спорных вопросах, которые во многих своих аспектах не имеют общепринятой трактовки.
Прежде всего, напомню, что фибрилляция предсердий – одна из наиболее значимых аритмий. Распространенность ее по современным данным в общей популяции достигает 2%. У людей преклонного и старческого возраста составляет до 10%. Эта аритмия относится к таким, которые всегда требуют какого-то вмешательства.
Эта аритмия вызывает значимое повышение риска эмболических осложнений. Эмболия, связанная именно с фибрилляцией предсердий, составляет более половины всех кардиальных эмболий. В основном это инсульты. Но могут быть фибрилляции предсердий, связанные и с эмболией артерий: почечных, нижних конечностей, мезентериальных, в том числе из малого круга кровообращения – эмболией легочных артерий.
Наличие мерцательной аритмии увеличивает риск тромбоэмболии в 5 раз. У больных с ревматическими пороками, особенно митральными – в 20 раз.
Новые аспекты классификации, которая в прошлом году была предложена Европейским кардиологическим обществом. Хорошо известная, впервые выявленная аритмия еще неизвестно куда выльется. Она может стать постоянной. Может быть пароксизмальной, персистирующей.
Наиболее спорный вопрос – это отличие пароксизмальной от персистирующей. Было предложено два критерия отличия. Первый – временной – 7 суток (меньше пароксизмальная, больше персистирующая). Второй – способность к самостоятельному купированию (якобы свойственен пароксизмальной и не свойственен персистирующей).
Тут получилась довольно большая путаница. Короткие менее семи дней эпизоды, проходящие от приема лекарств, инъекции и так далее, некоторые относили к персистирующей. Более длительные и самостоятельно прекращающиеся – к пароксизмальной.
Сейчас Европейское кардиологическое общество предлагает в основном ориентироваться на временной критерий. Меньше семи дней – пароксизм, больше – персистирующая. Предложено выделять еще одну форму – длительно персистирующую. Она может длиться много месяцев и даже более года. Но допускает тактику восстановления ритма (контроля ритма), если удается, например, воздействовать на причину мерцательной аритмии заболевания, лежащего в основе.
Постоянная форма – когда мы уже не говорим о такой возможности, а говорим только о тактике контроля частоты ритма.
03:35
Хорошо известно, что мы можем придерживаться двух тактик ведения больного с рецидивирующей, то есть пароксизмальной или персистирующей фибрилляцией. Первая тактика наиболее импонирует больному и врачу. Это восстановление и удержание синусового ритма. Но правомочна и другая стратегия – поддержание числа сердечных сокращений (антикоагулянтная, антиагрегантная терапия) при сохранении фибрилляции предсердий при условии приемлемого качества жизни.
Было очень много исследований по сравнению этих двух стратегий. В конечном итоге на сегодняшний день эти исследования не показали принципиальной разницы (в смысле основного жизненного прогноза) в этих двух тактиках ведения. Правомочно и то и другое. Врачу приходится самому выбирать тактику.
На основании чего конкретный врач, конкретный больной определяет, будет он восстанавливать у больного ритм с мерцательным предсердием или не будет.
Я хотел бы здесь начать с последней строчки. Субъективная переносимость аритмии пациентом. Хочет ли пациент восстанавливать ритм. В одном случае он этого просто жаждет, категорически настаивает. В другом случае он аритмии не чувствует и критически настроен к настоятельному желанию врача восстановить ему синусовый ритм. Это один из важнейших критериев. Если больной не хочет, не ощущает аритмии, его качество жизни для него приемлемо, то это один из важнейших моментов выбора тактики контроля частоты ритма, а не контроля самой аритмии.
Вторая снизу строчка. Возможность воздействия на этиологию. Если такая возможность есть (а очень часто она есть), то мы этой возможностью пользуемся. Это является важнейшим условием эффективного воздействия на качество жизни и на возможность удержания синусового ритма. Если такой возможности нет (врожденный какой-то порок, где невозможно хирургическое вмешательство), нет и реальных шансов на удержание синусового ритма. Более приемлема тактика контроля частоты и качества жизни.
Третий пункт снизу. Риск «нормализационных» тромбоэмболий (допустим, инсульта при восстановлении синусового ритма). Когда такой инсульт наиболее высок. Если есть тромбы в левом предсердии. Если уже были эпизоды тромбоэмболических осложнений (в частности, инсульт, транзиторные ишемические атаки и так далее). Высокий риск «нормализационных» тромбоэмболий заставляет предпочитать тактику не восстановления ритма, а тактику контроля частоты при сохраняющейся аритмии. Не всегда есть возможность уменьшить риск «нормализационных» тромбоэмболий с помощью активной антикоагулянтной терапии.
07:06
Насколько легко удается с помощью антиаритмических препаратов удержать и восстановить синусовый ритм. Если удается легко, то это в пользу того, что мы можем применять тактику контроля ритма. Если приходится делать с большим трудом, очень часто, использовать большие дозы, то это, скорее, данные в пользу того, что придется избрать тактику контроля частоты ритма.
Далее. Частота и продолжительность эпизодов аритмии. Вообще насколько длительный анамнез. Со временем устанавливается стойкая аритмия. Обычно аритмия течет так, что приступы, эпизоды учащаются, удлиняются, хуже купируются. Этому способствует наличие выраженных органических изменений сердца. Вот те факторы, которые приходится учитывать врачу в вопросе, будет или не будет он восстанавливать ритм. Но все-таки естественно желание и врача и пациента восстановить и удержать ритм.
Какие возможности у нас для этого есть. Европейское кардиологическое общество издало рекомендации в прошлом году. Препараты с доказанной эффективностью. Здесь показаны те, которые зарегистрированы в России. На самом-то деле их перечислено больше. Но среди них много таких, которых у нас не применяют.
Препараты первого ряда с доказанной эффективностью. «Пропафенон» («Propafenone») («Пропанорм» («Propanorm») и «Амиодарон» («Amiodarone») («Кордарон» («Cordarone»). В принципе, и тот и другой можно применять и перорально и внутривенно. Но внутривенного пока еще «Пропафенона» у нас нет. Пероральный «Кордарон» («Cordarone») не очень удобен для купирования, так как он действует медленно и приходится давать достаточно большие дозы. Реально это «Таблетка в кармане» «Пропафенона» и внутривенное введение «Кордарона».
Кроме того, менее эффективные и более токсичные препараты. Насчет недостаточно изученных – это, пожалуй, не совсем точно. Особенно для нашей страны, потому что уже много десятилетий применяется «Новокаин-амид» («Novokain-amid») и «Хинидин» («Chinidinum»). Они используются реже. Класс рекомендаций и уровень доказательств ниже.
09:49
Что мы имеем реально. Помимо того, что названо («Кордарон» и «Пропафенон» внутривенный), есть еще «Нибентан» («Nibentan»), который сейчас используется достаточно редко. Пероральный «Пропафенон», «Кордарон» и «Хинидин».
Есть ли что-нибудь помимо этого. Врачи используют для купирования еще и «Таблетку в кармане». Допустим, есть «Ритмилен», раньше довольно часто использовался. Есть бета-блокаторы «Обзидан», «Анаприлин» («Anaprilin»), которые тоже используются (во всяком случае, практическими врачами нередко рекомендуются).
Но доказано, что эти препараты все-таки менее эффективны. В основном сегодня реально рекомендуются два препарата. Это «Пропанорм» и «Кордарон».
Существует несколько схем. Я хочу обратить особое внимание на стратегию «Таблетка в кармане», потому что это позволяет в амбулаторных условиях купировать пароксизмы без госпитализации.
Итальянскими авторами предложены две возможные схемы. Одна из них активная (справа). Это однократный прием 3-4-х таблеток «Пропафенона» (450 — 600 мг внутрь). Эффективность тут расценивается под 88%.
И другая, более осторожная схема, когда врач по какой-то причине опасается сразу давать такую большую разовую дозу. Первый прием – две таблетки внутрь. Через час, если нет эффекта, еще одна таблетка (150 мг). Еще через 4-6 часов при отсутствии эффекта еще одна таблетка. Общая эффективность ниже 56%.
Я хочу подчеркнуть, что если больному не знаком этот препарат, то в самый первый его прием следует давать не 300 мг, а одну таблетку – 150 мг. Возможны на любой антиаритмический препарат непредсказуемые эффекты.
12:08
Сохранение синусового ритма. В последних рекомендациях Европейского кардиологического общества названы пять препаратов. Среди них «Кордарон», «Дронедарон» («Dronedarone») или «Мультаб» или «Кавенит», который у нас не зарегистрирован. «Пропанорм», «Соталол» («Sotalol») и «Соталекс» («Sotalex»).
По сути четыре препарата, которые мы можем применять, они у нас есть в аптеках. «Кордарон», «Пропанорм», «Соталекс», и появился сейчас «Мультаб» («Дронедарон»). С «Мультабом» мы еще пока большого опыта не имеем. Только имеем достаточно солидный опыт международных исследований. У нас в стране он еще недостаточно изучен.
«Кордарон», «Пропафенон» и «Соталол» изучены достаточно хорошо. Они имеют примерно сопоставимую эффективность. Доказано, что эти три препарата имеют значимый профилактический эффект.
На практике врачи иногда применяют и другие препараты. В нашей стране существует опыт использования «Этацизина» («Ethacyzin»), «Аллапинина» («Allapinin»). Раньше довольно широко применяли Ритмилен (Дизопирамид», «Disopyramide»).
«Дизопирамид» сейчас применяется очень редко в Европейских странах, что связано, в основном, с его частыми побочными действиями. «Аллапинин» и «Этацизин» имеют существенно меньшую международную доказательную базу. Может быть, со временем эта база появится, и они займут какое-то место. Но на сегодняшний день это не входит в международные рекомендации и лишь упоминается в отечественных рекомендациях.
Большой спорный вопрос. Можем ли мы применять препараты первого класса (в частности, «Пропафенон») для купирования и профилактики эпизодов мерцания предсердий у больных артериальной гипертонией и хроническими формами ишемической болезни сердца.
Были исследования «CAST-1», «CAST-2» и другие, которые показали, что у больных острым инфарктом миокарда, перенесших инфаркт миокарда, у больных с сердечной недостаточностью было отмечено ухудшение жизненного прогноза при длительном применении этих препаратов.
Фактически было доказано, что острый инфаркт миокарда, низкая фракция выброса и выраженная сердечная недостаточность по Нью-Йоркской классификации 3-4-ой стадии – это противопоказания для назначения препаратов 1-го С-класса.
Мета-анализы этих же исследований «CAST» показали, что если эти препараты эффективны в малых дозах и в виде коротких курсов (так называемое «легкое подавление»), причем это касается и желудочковых ари сопровождается улучшением прогноза. Не ухудшением, а, наоборот, улучшением. Если эти препараты (1С-класс) даются в комбинации с бета-блокаторами, то риск смерти уменьшается, то есть нивелируется негативный эффект.
15:45
На сегодняшний день такое положение еще остается действительным. Антиаритмики 1-го класса рекомендуются в основном больным без выраженных органических изменений сердца.
Однако остается вопрос: что такое выраженные органические изменения сердца. Разъяснение, данное в ряде авторитетных литературных источников. Под этим понимают острые формы ишемической болезни сердца, выраженные признаки сердечной недостаточности со снижением фракции выброса и выраженная гипертрофия левого желудочка (ГЛЖ) с увеличением толщины стенок более 14 мм.
Если ничего этого нет, а есть просто артериальная гипертония и стабильное течение хронической формы ИБС, то это не является категорическим противопоказанием к назначению препаратов 1-го класса для купирования и в небольших дозах для профилактики.
В связи с этим в прошлом году в России было проведено очень крупное исследование «Простор». Оно ставило целью изучение эффективности и безопасности «Пропонорма» у больных с проходящей мерцательной аритмией при наличии умеренно выраженных признаков сердечной недостаточности с сохраненной систолической функцией левого желудочка.
Центры Москва, Московская область, Новосибирск, Иркутск, Рязань, Челябинск, Нижний Новгород. Показаны имена руководителей, было очень много исполнителей. В исследование было включено более ста человек. Рандомизация 4-6 недель базовой терапии, артериальной гипертонии и ишемической болезни сердца, которая включала тиазидные диуретики, ингибиторы АПФ, бета-адреноблокаторы, статины, дезагреганты, если нужно, непрямые антикоагулянты. Потом рандомизация либо «Пропанорм» либо «Кордарон» в течение 12-ти месяцев.
17:53
Группы рандомизаций либо «Пропанорм» либо «Кордарон» были сопоставимы. Примерно одинаковый процент и степени артериальной гипертонии, и степени сердечной недостаточности, и характеристик фибрилляции предсердий.
Результаты. Профилактическая эффективность «Пропанорма» и «Кордарона» через 6 и 12 месяцев. Высота столбиков сопоставима, статистически незначимо отличается. И тот и другой препарат были эффективны.
Частота отмены из-за побочных действий, досрочное выбывание. В целом 26 больных на «Кордароне», 25,2% на «Пропафеноне». Основное побочное действие – удлинение интервала QT и отмена из-за угрозы проаритмического эффекта.
На основании этого исследования были сделаны выводы. «Пропафенон» — антиаритмик 1-го класса не ухудшает показатели гемодинамики у больных с умеренно выраженной сердечной недостаточностью и сохраненной систолической функцией левого желудочка.
Антиаритмическая эффективность «Пропафенона» не уступает антиаритмической эффективности «Кордарона». Статистически незначимо отличает.
Таким образом, при отсутствии постинфарктной кардиопатии со сниженной фракцией выброса «Пропафенон» может быть использован в качестве аритмического препарата. Желательно его использование в сочетании с бета-блокаторами. При этом повышается безопасность и увеличивается эффективность. Наконец, «Пропафенон» лучше переносим по сравнению с «Кордароном».
Это исследование показывает принципиальную возможность применения препаратов 1-го класса у больных с умеренно выраженной органикой, в том числе и с ишемической болезнью сердца. Я хочу подчеркнуть, что речь идет о применении умеренных доз. Это не подразумевает непременно длительный, непрерывный прием препаратов. Хотя в исследовании эти препараты давались непрерывно.
20:11
Помимо того, что изучено, для профилактики рецидивов используются бета-адреноблокаторы, блокаторы кальциевых каналов, в частности «Верапамил» («Verapamil»). Это доказано. Блокаторы кальциевых каналов (то есть «Верапамил»), ингибиторы АПФ – это препараты, которые имеют серьезную доказательную базу как реально действующие, уряжающие частоту рецидивов аритмии.
Менее изученные группы препаратов, которые тоже имеют определенную доказательную базу в плане эффективности для профилактики рецидивов. Антагонисты рецепторов ангиотензина, статины и Омега-3 полиненасыщенные жирные кислоты в виде препарата «Омакор» («Omakor»).
Это новое направление, которое на сегодняшний день имеет свои спорные аспекты, но и достаточную доказательную базу. Именно препарат. Не пищевые добавки, не рыбий жир, а «Омакор» (так в Европе называется) и «Ловаза» («Lovaza») (в США).
Этиловые эфиры: эйкозапентаеновой и докозагексаеновой кислоты, собранные в одну капсулу. При длительном курсовом приеме имеются доказательства того, что этот препарат усиливает антиари, «Пропафеона» и других антиаритмиков разных классов в смысле профилактики рецидивов фибрилляции желудочков. Этот препарат еще и подкупает тем, что он практически не имеет побочных действий, то есть на уровне плацебо. Достаточно хорошо переносится.
Эти аспекты на сегодняшний день не общеприняты (многие из них спорные), но я хотел их коснуться и осветить.
Благодарю за внимание.
Показания и противопоказания
Сфера применения бета-блокаторов и ингибиторов АПФ одинакова – это гипертензия и кардиологические патологии. Бета-блокатор Анаприлин и ингибитор АПФ Эналаприл назначают при таких болезнях:
- гипертоническая болезнь;
- нестабильная стенокардия;
тахикардия синусового типа при гипертиреозе;- желудочковая тахикардия;
- фибрилляция желудочков и предсердий;
- экстрасистолия;
- тремор эссенциального типа;
- системный атеросклероз;
- абстиненция алкогольной этиологии;
- профилактика мигреневых болей;
- липидный дисбаланс;
- систолическая гипертензия у пациентов преклонного возраста.
Противопоказаниями к назначению являются:
- непереносимость компонентов ингибиторов АПФ и бета-блокаторов;
- отек Квинке в анамнезе;
- порфирия;
- стенозирование почечных артерий и нарушения в клетках почек;
- азотемия;
- гипотония в тяжелой степени – показатель систолического давления меньше, чем 90;
- кардиогенный шок;
- стеноз аортального клапана или стенок аорты;
- беременность у женщины и лактационный период;
- возраст до 18 лет.
Стеноз аортального клапана
С осторожностью используют в терапии при таких болезнях:
- ишемия миокарда;
- цереброваскулярные патологии;
- недостаточность печени и почек;
- процедура гемодиализа;
- сахарный диабет первого и второго типа;
- терапия иммунодепрессантами;
- преклонный возраст после 65 лет.
Детям до 18 лет медикаменты принимать запрещается, потому что высок риск развития патологий почек и гипотензии.
Применение медикаментов при беременности можно только тогда, когда терапевтических эффект гораздо выше, чем возможный риск нанесения вреда плоду. Лечение нужно проводить в условиях стационара, но за 3 суток до родов препараты необходимо отменить. Возможные риски влияния на плод – задержка роста, внутриутробное развитие брадикардии, гипотонии, гипогликемии.
Если есть острая необходимость в назначении препаратов в период лактации, тогда новорожденного нужно перевести на искусственное кормление.
Противопоказания к использованию препаратов
Анаприлин и Эналаприл являются сильнодействующими медикаментозными средствами и имеют множество ограничений к применению.
Анаприлин запрещено принимать при таких патологиях, как:
- атриовентрикулярная блокада 2 и 3 степени;
- СА-блокада;
- снижение частоты сердечных сокращений;
- пониженное артериальное давление;
- сердечная недостаточность в декомпенсированной стадии;
- острый инфаркт миокарда;
- отек легких;
- синдром слабости синусового узла;
- кардиогенный шок;
- спонтанная стенокардия;
- кардиомегалия, если отсутствуют признаки сердечной недостаточности;
- патологические нарушения периферических сосудов;
- нарушение кислотно-основного равновесия в сторону увеличения кислотности;
- феохромоцитома;
- астма;
- хронические патологии легких;
- склонность к бронхоспазму;
- прием антипсихотических, анксиолитических препаратов, ингибиторов МАО;
- особая чувствительность к действующему веществу.
Эналаприл не следует применять при таких патологиях, как:
- отек Квинке в анамнезе;
- стеноз артерий почек;
- гиперкалиемия;
- порфириновая болезнь.
Эналаприл не используется в терапии пациентов с такими заболеваниями, как сахарный диабет или нарушение почечной функции, которые одновременно принимают лечение алискиреном. Запрещено в терапии заболеваний у беременных, кормящих женщин, детей и подростков до 18 лет, пациентов, имеющих особую нежелательную реакцию к действующему веществу Эналаприла и другим ингибиторам АПФ.
Инструкция по применению
Таблетки Анаприлин принимать необходимо перорально, не привязываясь к приему пищи. Дозировку препарата назначает лечащий врач в соответствии с показателями АД, а также инструментальной диагностики функционирования сердца (ЭКГ, ЭхоКГ).
Стандартные дозировки приема Анаприлина при разных патологиях:
- гипертоническая болезнь – доза 80 мг пропранолола, разделенная на 2 приема (утренний прием и вечерний прием). Если спустя 14 дней приема не наступает устойчивого снижения индекса АД, тогда необходимо добавить еще один прием лекарства (40 мг), или же допускается схема приема по 80 мг два раза в сутки. Максимально допустимая дозировка в сутки – 320 мг;
Гипертоническая болезнь - при кардиологических патологиях – первоначальная доза по 20 мг 3 раза в день, если есть необходимость, дозировку повышают до 120 мг в сутки. Допустимая доза лекарства в сутки – 240 мг;
- для профилактики мигреневых болей и для терапии тремора – 120-160 мг.
Эналаприл назначают при таких болезнях:
- реноваскулярная гипертония – первоначальная дозировка эналаприла в сутки равняется 5 мг. Максимально допустимая дозировка лекарства в сутки –20 мг. Чаще всего, данную дозировку назначают дважды в сутки (утренний прием и вечерний);
- при кардионедостаточности первоначальная доза составляет – 2,5-5 мг. На протяжении 7-10 дней дозировка медленно повышается и сможет составить 10-40 мг;
- при комплексном лечении с диуретиками – 2,5 мг;
- у пожилых больных, доза эналаприла составляет от 1,25 до 2,5 мг.
Способ применения и лекарственная дозировка
Таблетки Анаприлина и Эналаприла принимают внутрь, запивая небольшим количеством питьевой воды. Анаприлин при кризах может приниматься сублингвально, то есть под язык. Его рекомендуется применять, начиная с начальной дозы в количестве 20 мг. Максимальная разовая доза не должна превышать 80 мг, максимальная суточная дозировка не 320 мг. Количество приемов зависит от назначения и составляет около 2-3 раз в сутки. При внутривенном использовании вводится медленно. Первоначальная доза при таком способе применения составляет 1 мг, повторная доза вводится через 2 минуты тоже в количестве 1 мг.
К вниманию! В случае, если эффект от внутривенного введения не достигается при вторичном введении, Анаприлин разрешено ввести еще раз в той же дозировке. Максимальная суммарная дозировка при струйном введении составляет 10 мг. При этом строго контролируется артериальное давление и ставится ЭКГ.
Первоначальная доза Эналаприла составляет около 2,5-5мг. Количество приемов– 1 раз в сутки. Среднесуточная доза принимается в два приема и не должна превышать 10-20мг в сутки. Максимальная суточная доза – 80мг. Плюс к этому, Эналаприл назначается строго по показаниям и индивидуальной дозировки.
В зависимости от патологии, в лечении которой применяется Эналаприл, назначаются следующие дозировки:
- Гипертония – 1 раз в сутки в количестве 5мг. При необходимости дозировка может быть увеличена.
- Тяжелая форма гипертонической болезни – 2,5мг в сутки в качестве начальной дозировке, с течением времени дозировка увеличивается.
- Хроническая сердечная недостаточность – 2,5мг в первые несколько дней, постепенно дозировку увеличивают до количества 5-40мг.
- При лечении постинфарктных состояний Эналаприл начинают принимать не раньше, чем на третий день лечения. Количество приемов – 3 раза в сутки по 10мг. Со временем дозу доводят до максимальной.
- При патологии почек Эналаприл назначается в дозе 40мг и делят на три приема, при тяжелой форме заболеваний суточная доза не превышает 12,5мг.
Пациентам в возрасте от 65 лет и старше Эналаприл для начала рекомендуется принимать самую минимальную дозу – 1,25мг.
Основные отличия, эффективность и безопасность
Чем отличается Эналаприл от Анаприлина? Главное отличие двух медикаментов в том, данные медпрепараты относятся к разным группам лекарственных средств, но оба обладают гипотензивным действием. Эналаприл – ингибитор АПФ, а Анаприлин – бета-блокатор. Поэтому у данных медикаментов разный механизм воздействия. Так как они имеют разные точки воздействия, медпрепараты приводят к снижению нагрузки на миокард и артериальные оболочки, что понижает АД.
Что же лучше выбрать, Анаприлин или Эналаприл? По наблюдению врачей, Эналаприл эффективнее Анаприлина в монотерапии, но в комплексной терапии ингибиторов АПФ и бета-блокаторов терапевтический эффект значительно выше, что позволяет сократить дозировки медпрепаратов и сократить длительность медикаментозного курса в 2-3 раза.
Побочные эффекты
Ингибиторы АПФ и бета-блокаторы хорошо переносятся организмом как в качестве монотерапии, так и в комплексе. Возможные побочные эффекты от приема обоих лекарств одинаковы и представлены в таблице.
| Системы органов | Часто возникающие побочные реакции | Побочные реакции, которые происходят нечасто | Редко встречающиеся побочные эффекты |
| Система гемостаза и лимфа |
|
| |
| Метаболизм |
|
|
|
| Нервная система и психика |
|
|
|
| Система кровотока и сердце |
|
|
|
| Система дыхания |
|
|
|
| Пищеварительные органы |
|
|
|
| Кожные покровы |
|
|
|
| Почки и мочевая система |
|
| |
| Половая система |
|
|
Взаимодействие медпрепаратов с другими медикаментами и аналоги
Для приема медпрепаратов важно знать их совместимость с другими медикаментами и развитие побочных реакций организма на их прием. Результаты совместного приема Эналаприла и Анаприлина с другими медикаментами:
- противовоспалительные медпрепараты нестероидного типа снижают гипотензивное воздействие медпрепаратов;
- гиперкалиемию провоцирует прим диуретиков, которые сберегают в организме калий;
- анальгетики и антибактериальные медпрепараты снижают гипотензивное свойство;
- усиливает эффективность медпрепаратов совместный прием антагонистов кальция, нитратов.
Самыми популярными аналогами Эналаприла с идентичным составом и активными компонентами являются:
- Швейцарский аналог Ренитек.
- Чешский медикамент Энаренал.
- Энап Н, производящийся в Словении.
Популярными аналогами Анаприлина являются:
- Пропранолол – медпрепарат германского производства, который назначают при высоком индексе АД, стенокардии разных типов, а также при инфаркте миокарда.
- Сотагексал – немецкий аналог, который назначают при высоком АД, а также кардиологических патологиях нарушения проводимости импульсов и ритмичности сердца.