Высокое диастолическое давление обычно свидетельствует о патологии, связанной с периферическими сосудами. Почему оно может увеличиваться у человека без повышения или с незначительным повышением систолического, и что делать в такой ситуации? Попробуем разобраться.
Повышение нижнего, диастолического давления может быть признаком болезни почек
Формы заболевания
Физиологическая
Один из вариантов нормы. Болезнь может развиваться из-за чрезмерной физической нагрузки или при переезде в высокогорный район (низкое давление наблюдается в период адаптации).
Патологическая
- Первичная. Может быть обратимой или со временем принять хроническую форму, то есть перейти в гипотоническую болезнь, сопровождающуюся головокружениями, головными болями и др. Возникает на фоне полового созревания, стресса, переутомления, худощавости, наследственности и т. д. Источник: К.М. Дзилихова, М.Г. Дзгоева, З.Д. Калоева, С.Ч. Хестанова, А.К. Шавлохова Первичная артериальная гипертензия у детей // Педиатрия, 2010, т.89, №3, с.116-122
- Вторичная. Проявляется из-за сердечно-сосудистых нарушений, патологий эндокринной системы, заболеваний почек и надпочечников, пневмонии, сахарного диабета и др. Вторая причина – некоторые препараты, после отмены которых артериальная гипотензия проходит. Источник: Н.Н. Архипова Артериальная гипотензия у детей и подростков // Практическая медицина, 2008, №4(28), с.63-65
Артериальное давление – систолическое и диастолическое
Артериальное давление (АД) – это сила, с которой кровь давит на стенки артерий. Оно измеряется в миллиметрах ртутного столба (мм рт. ст.) и включает в себя два показателя, которые записывают через черту, как дробь. Верхнее, или систолическое давление показывает, с какой силой кровь действует на стенки кровеносных сосудов в момент систолы, т. е. сокращения сердечной мышцы, а нижнее, или диастолическое – силу периферического сопротивления сосудов в момент расслабления сердца, т. е. диастолы.
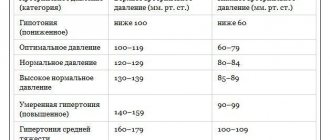
В норме у здорового человека диастолическое давление находится в пределах 60–90 мм рт. ст.
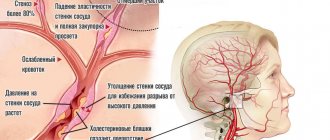
Часто диастолическое давление повышено у пациентов с заболеваниями почек, поэтому его еще называют «почечным», хотя на самом деле оно может быть обусловлено и другими факторами, например, атеросклерозом.
О развитии артериальной гипертонии говорят в тех случаях, когда в трех контрольных измерениях было зафиксировано артериальное давление выше 140/90 мм рт. ст. Чаще наблюдается одновременное увеличение как систолического, так и диастолического давления, но иногда встречается повышение только нижнего показателя.
Диагностика патологии
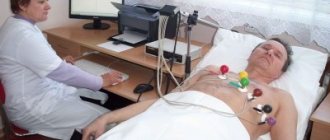
Для выявления артериальной гипотензии применяются следующие методы:
- ЭКГ;
- ЭХО-КГ;
- ЭЭГ;
- клинический и биохимический анализы крови (важны показатели холестерина, глюкозы и др.).
Давление измеряется специалистом три раза с подбором манжеты соответственно возрасту. Поэтому крайне не рекомендуется самостоятельно ставить ребенку диагноз и начинать самолечение на основе показателей домашнего тонометра. Пониженные цифры при измерении им должны стать только поводом для перепроверки у педиатра.
В ходе диагностики ребенку может быть назначено суточное мониторирование АД. Это очень информативное исследование, которое может выявить патологию еще на начальной стадии.
Причины заболевания
Данная болезнь может развиваться даже у новорожденных детей.
Если говорить о детях постарше, то вызывать артериальную гипотензию может целых ряд факторов:
- наследственность (чаще – от матери);
- подростковый возраст (половое созревание);
- сильная психоэмоциональная нагрузка, что характерно для школьников;
- стресс;
- плохие условия жизни;
- малоподвижный образ жизни;
- хронические инфекции;
- чрезмерная нагрузка в школе;
- пониженная функция надпочечников, щитовидной железы, гипофиза.
О чем говорит повышенное нижнее давление
Причиной высокого диастолического давления обычно являются заболевания внутренних органов (почек, щитовидной железы, надпочечников, сердца). Нередко бывает так, что высокое нижнее давление становится одним из первых симптомов этих патологий. Поэтому, если повышено оно, следует обязательно пройти медицинское обследование.
Часто диастолическое давление повышено у пациентов с заболеваниями почек, поэтому его еще называют «почечным», хотя на самом деле оно может быть обусловлено и другими факторами, например, атеросклерозом.
Другими причинами повышенного диастолического давления могут стать:
- психоэмоциональные расстройства (депрессия, маниакальный психоз, стресс);
- злоупотребление напитками, содержащими кофеин (крепкий чай, кофе, кола, энергетики);
- злоупотребление алкогольными напитками.
Еще одной причиной высокого нижнего давления является задержка жидкости в организме, вызванная перееданием, употреблением в большом количестве соленой пищи, курением.
У беременных повышенное нижнее давление нередко является одним из первых симптомов грозного осложнения беременности – ОПГ-гестоза.
Симптоматика артериальной гипотензии
В отношении новорожденных диагностика затруднительна. Увидеть проблемы в поведении часто не могут даже родители, вследствие чего они не обращают на это внимание наблюдающего ребенка педиатра. В этом возрасте ребенок почти всегда спит, но в периоды бодрствования здоровый малыш будет проявлять активность, плакать. Если же ребенок всегда спокоен, крайне редко плачет, то это должно насторожить. Для новорожденного чрезмерное спокойствие не характерно. Источник: Т.М. Творогова, Н.А. Коровина Артериальная гипотония у детей и подростков // Русский медицинский жарнал, 2007, № 21, с.1519-1524
В самом раннем возрасте дети могут быть подвержены гиподинамии, вследствие чего снижается тонус мышц. Внешним проявлением служит возможность ребенка разогнуть руку или ногу более чем на 180 градусов в области сустава. Дети, подверженные пониженному давлению, помимо прочего, отстают в развитии моторики, затрудненно сосут и глотают.
Так как младенец не может пожаловаться на плохое самочувствие, родители должны быть очень внимательными!
Дети старшего возраста могут предъявлять жалобы, а также для них характерна заметная со стороны симптоматика:
- при резком принятии вертикального положения ребенок может упасть в обморок или пожаловаться на сильное головокружение;
- плохая переносимость душных помещений;
- частые смены настроения, вспыльчивость, боязливость;
- носовые кровотечения;
- внезапные приступы плохого самочувствия, сопровождающегося слабостью, тошнотой, повышенной ЧСС, холодным потом, бледностью (такое состояние носит название «вегетативный криз»)
- боли в мышцах и суставах, при которых ребенок с трудом может определить, где именно болит;
- пониженная работоспособность, утомляемость даже при малых нагрузках, отсутствие улучшения состояния после отдыха и даже сна;
- боли в области сердца;
- головные боли в зоне темечка, затылка, лба, проявляющиеся чаще всего утром;
- ощущение удушья;
- метеочувствительность.
«СМ-Клиника» рекомендует Вам при обнаружении любых из перечисленных симптомов как можно скорее посетить с ребенком педиатра. Особенно опасно данное заболевание для новорожденных, потому что оно может спровоцировать неправильное развитие, отставание от сверстников. Обязательно обратитесь к врачу и не занимайтесь самостоятельным лечением!
Артериальная гипотензия может сопровождаться и такими симптомами, как повышенное газообразование, спастические боли в животе, нарушение функции кишечника, запоры, частая отрыжка.
Чем опасно повышенное диастолическое давление
Повышенное диастолическое давление при нормальном систолическом говорит о присутствии какой-либо патологии сосудистой системы, приводящей к затруднению нормального тока крови по сосудам.
В норме у здорового человека диастолическое давление находится в пределах 60–90 мм рт. ст.
Если не предпринимать мер, направленных на нормализацию АД, то внутренние органы и головной мозг недополучают питательные вещества и кислород. Это приводит к развитию ишемии и гипоксии тканей, повышает риск возникновения инфаркта миокарда и инсульта головного мозга. Особенно опасно повышение диастолического давления у пожилых людей, так как кровеносные сосуды у них значительно изменены (атеросклеротические бляшки, снижение эластичности стенок) и риск осложнений артериальной гипертонии более высок.
Методы лечения
Может назначаться терапия с применением лекарственных средств и без них. При продолжительной и стойкой форме заболевания нередко применяют сочетание двух методик.
Немедикаментозная терапия подразумевает коррекцию образа жизни:
- полноценный сон;
- строгий режим дня;
- прогулки на воздухе каждый день примерно по два часа;
- легкая зарядка после пробуждения;
- питание небольшими порциями от 4 до 6 раз в день (в отличие от гипертонии, при артериальной гипотензии не нужно ограничивать потребление соли).
Может применяться физиотерапия, водные процедуры, психотерапия, лечебные ванны.
В некоторых случаях врач прописывает ребенку курс массажа. Он может быть общим или одной из зон: икр, кистей рук, шейно-воротниковой области.
Если немедикаментозная терапия не демонстрирует эффективности, в план лечения добавляются препараты. В ряде случаев, по оценке специалиста, медикаментозное лечение начинается сразу. Оно включает совокупность лекарственных средств, их вид и дозировка подбираются строго индивидуально.
В последние годы возрос интерес к проблеме диагностики и лечения артериальной гипертензии (АГ) у лиц с гиперсекрецией альдостерона. Экспериментальные и клинические исследования свидетельствуют о не зависимом от других факторов неблагоприятном влиянии альдостерона на развитие и прогрессирование АГ, сердечной недостаточности, патологии почек [1, 2].
Особого внимание с клинической точки зрения заслуживают формы АГ, при которых гиперсекреция альдостерона сопровождается супрессией ренин-ангиотензин-альдостероновой системы (РААС), – низкорениновые формы гиперальдостеронизма (НРГА), которые неоднородны по своей этиологии, структуре гистоморфологических изменений в коре надпочечников, что и определяет различные подходы к их лечению. В последнее десятилетие получены данные, свидетельствующие о высокой распространенности первичного гиперальдостеронизма (от 5 до 15 %) среди всех форм АГ [3–6]. Однако судить об истинной распространенности этой гетерогенной патологии сложно, т. к. нередко отсутствуют сведения о том, какие формы НРГА подлежали анализу.
У большинства больных опухолевыми и неопухолевыми формами гиперальдостеронизма наблюдается тяжелая АГ [7–9]. В 20 % случаев при рефрактерном течении АГ диагностируются различные формы гиперальдостеронизма [10].
Впервые АГ, обусловленная гиперсекрецией альдостерона аденомой коры надпочечника, была описана чуть менее шести десятилетий назад – в 1955 г. Синдром, описанный американским хирургом Д. Конном под названием “первичный альдостеронизм”, включал АГ, выраженную гипокалиемию и умеренную гипернатриемию. Удаление аденомы, обладающей минералокортикоидной активностью (альдостеромы), привело к нормализации уровня артериального давления (АД) и устранению электролитных нарушений, что подтвердило вторичную (симптоматическую) этиологию этой формы АГ. В большинстве случаев альдостеромы являются доброкачественными опухолями; реже (не более 1 % случаев) синдром Конна наблюдается при карциноме коры надпочечника, продуцирующей альдостерон. В единичных случаях синдром первичного гиперальдостеронизма бывает связан с вненадпочечниковой локализацией опухоли.
У части (30–50 %) больных с клиническими проявлениями синдрома Конна выявляется диффузная или диффузно-узелковая гиперплазия коры надпочечников – часто двусторонней локализации. Для этой патологии предложено определение “идиопатический”, или “псевдопервичный”, гиперальдостеронизм. Хирургическое лечение (даже тотальная адреналэктомия) не приводит к нормализации АД у этой категории больных. Среди неопухолевых форм гиперальдостеронизма выделяют также первичную, преимущественно одностороннюю, форму гиперплазии коры надпочечников. Первичный генез этой формы заболевания обосновывается ремиссией АГ и нормализацией секреции альдостерона после односторонней адреналэктомии.
С клиническими проявлениями синдрома Конна протекает также редкая моногенная форма – семейный гиперальдостеронизм 1-го типа. Характерной особенностью заболевания является нормализация АД и секреции альдостерона на фоне терапии глюкокортикоидами (эта форма заболевания известна также под названием “гиперальдостеронизм”, корригируемый глюкокортикоидами). Для контроля АД и секреции альдостерона должна применяться минимальная доза глюкокортикоидов (дексаметазона или преднизолона), оказывающая корригирующие эффекты [11, 12]. При недостаточном гипотензивном эффекте применяются антагонисты минералокортикоидных рецепторов, а также препараты других классов антигипертензивной терапии.
В большинстве случаев при всех рассмотренных формах НРГА наблюдается тяжелая АГ, лечение которой дифференцируется в зависимости от диагностированной формы гиперальдостеронизма.
Односторонняя адреналэктомия является оптимальным методом лечения больных односторонней альдостеромой или первичной гиперплазией коры надпочечника [11]. После удаления альдостеромы у 50–70 % больных наблюдается нормализация или значительное снижение АД. Практически во всех случаях нормализуется концентрация альдостерона в плазме крови, исчезают гипокалиемия и связанные с ней нейромышечные симптомы, возрастает активность ренина в плазме крови (АРП). В последние годы предпочтение отдается эндоскопической адреналэктомии. По сравнению с открытой адреналэктомией применение эндоскопической техники связано с уменьшением продолжительности госпитализации, более быстрой послеоперационной реабилитацией [13, 14]. Открытая адреналэктомия проводится при выявлении опухолей более 5 см в диаметре, когда не исключено наличие карциномы [15].
В 30–50 % случаев удаление альдостеромы не приводит к должному снижению АД, несмотря на нормализацию секреции альдостерона, что связано с длительным анамнезом АГ, степенью тяжести АГ до операции, выраженными органными поражениями и рядом других причин. У этой категории больных резидуальной АГ для достижения целевых уровней АД необходимо использовать антигипертензивные препараты из рекомендованных основных и дополнительных классов в виде моно- или комбинированной терапии в зависимости от степени тяжести АГ, поражения органов-мишеней и ассоциированных клинических состояний [16].
Возможности медикаментозной коррекции АГ рассматриваются и в случаях первичного альдостеронизма с установленным диагнозом опухоли надпочечника, когда пациенты отказываются от хирургического лечения или когда сопутствующая патология делает маловероятным его применение [17, 18]. Для этой категории больных, как и для больных идиопатическим альдостеронизмом, медикаментозная терапия должна быть нацелена не только на снижение АД, но и на устранение неблагоприятных эффектов альдостерона: формирование эндотелиальной дисфункции, развитие сердечно-сосудистых осложнений. В первую очередь фармакотерапия включает применение антагонистов минералокортикоидных рецепторов – спиронолактона или эплеренона.
Антагонисты минералокортикоидных рецепторов не только эффективно снижают АД, но и обеспечивают не зависимую от АГ органопротекцию от избытка альдостерона [19]. Спиронолактон блокирует физиологические и фармакологические эффекты альдостерона при гиперальдостеронизме любой этиологии и применяется в предоперационном периоде больными альдостеромой для коррекции гипокалиемии, а также больными гиперпластическими формами гиперальдостеронизма, которым хирургическое лечение не показано [7, 8, 11, 20, 21].
При первичном и идиопатическом гиперальдостеронизме спиронолактон в виде монотерапии принимают внутрь в дозе 50–400 мг/сут в 1–2 приема. По представленным в литературе данным, включившим 122 наблюдения за больными идиопатическим альдостеронизмом, применение спиронолактона на протяжении 1–96 месяцев способствовало снижению систолического АД на 25 %, а диастолического – на 22 % [22, 23].
По нашим данным, при лечении спиронолактоном в дозе 200 мг/сут в течение 1-й недели и в дозе 250 мг/сут в течение 2-й недели у больных альдостеромой надпочечников наблюдалось достоверное снижение систолического и диастолического АД на 24 ± 5/7 ± 2 мм рт. ст., а у больных идиопатическим гиперальдостеронизмом – на 18 ± 4/14 ± 2 мм рт. ст. [7]. Уровень альдостерона у больных альдостеромой несколько снижался (в большей мере в 1-ю неделю лечения), тогда как АРП возрастала. У больных идиопатическим альдостеронизмом концентрация альдостерона достоверно не изменялась, но в отдельных случаях через 2 недели лечения этот показатель превышал исходный уровень в 2–3 раза. На основании наблюдаемого первоначального снижения концентрации альдостерона в плазме крови (длительностью от 4–6 недель до нескольких месяцев) с последующим ее повышением некоторые авторы выделяют две фазы действия спиронолактона на РААС [24]. В первую фазу выявляют ингибирующее действие спиронолактона на биосинтез альдостерона в клетках коры надпочечников с опухолевыми или гиперпластическими изменениями, во вторую фазу происходит “ускользание” от этого воздействия и по мере проявления периферического действия спиронолактона под влиянием усиленного натрийуреза, уменьшения внутрисосудистого объема активируется РААС.
В настоящее время не рекомендуется применять спиронолактон больными АГ на фоне гиперальдостеронизма в виде монотерапии в больших дозах. Длительное применение требует подбора минимальной эффективной дозы – до 25–50 мг/сут. [6, 8]. Во всех случаях терапия спиронолактоном проводится под контролем электрокардиограммы (метаболические изменения) и уровня калия в плазме крови с учетом возможной гиперкалиемии. Среди нежелательных реакций спиронолактона отмечают гинекомастию, возможны также менструальные расстройства у женщин в пременопаузе. Гинекомастия при лечении спиронолактоном является дозозависимым эффектом. Приводятся данные о наличии гинекомастии у 6,9 % пациентов после 6 месяцев лечения в дозе менее 50 мг/сут и у 52 % пациентов при лечении в дозе более 150 мг/сут [25].
Эплеренон – новый селективный антагонист минералокортикоидных рецепторов, который в настоящее время находит применение в клинической практике среди больных АГ [26]. Эплеренон связывает минералокортикоидные рецепторы более длительно и сильно, чем альдостерон, и блокирует их. При этом наблюдается увеличение плазменной концентрации альдостерона, особенно в начале применения препарата, впоследствии секреция альдостерона по механизму отрицательной обратной связи подавляется. Сродство эплеренона к минералокортикоидным рецепторам несколько меньше, чем у спиронолактона. Преимуществом эплеренона является его высокая селективность в отношении рецепторов альдостерона. Эплеренон не имеет анти-андрогенного эффекта, в связи с чем число неблагоприятных эндокринных побочных эффектов у него меньше, чем у спиронолактона. Этот препарат имеет сопоставимую со спиронолактоном гипотензивную эффективность и успешно может применяться больными идиопатическим гиперальдостеронизмом, особенно в тех случаях, когда применение спиронолактона приводит к нежелательным эндокринным эффектам [21].
В проспективном рандомизированном исследовании больных идиопатическим гиперальдостеронизмом сопоставление гипотензивной эффективности спиронолактона и эплеренона на протяжении 24 недель терапии продемонстрировало достижение целевого АД (менее 140/90 мм рт. ст.) через 16 недель лечения в 76,5 % случаев на терапии спиронолактоном и в 82,4 % случаев на терапии эплереноном [27].
Медикаментозная терапия АГ у больных НРГА включает также применение калийсберегающих диуретиков – блокаторов эпителиальных натриевых каналов – амилорида, триамтерена [28]. Применение амилорида способствует снижению АД, нормализует калиевый баланс, кроме того, этот препарат лишен побочных стероидных эффектов спиронолактона, но не оказывает благоприятного воздействия на функцию эндотелия [29].
Применение диуретиков, не обладающих калийсберегающими свойствами, от больных НРГА требует осторожности из-за возможности усугубления гипокалиемии на фоне гиперальдостеронемии. Вместе с тем рефрактерное течение АГ, проявления сердечной недостаточности диктуют необходимость включения в терапию диуретика. В связи с этим привлекает внимание петлевой диуретик торасемид, который в меньшей мере, чем фуросемид, усиливает экскрецию калия, что объясняют его способностью блокировать эффекты альдостерона [30]. Клинические исследования в этом направлении представляются перспективными.
Пациенты с АГ на фоне различных форм гиперальдостеронизма в большинстве случаев относятся к категории высокого сердечно-сосудистого риска. У этой категории больных часто наблюдается тяжелое течение АГ. По нашим данным, в 75 % случаев среди больных первичным гиперальдостеронизмом выявляют АГ III степени тяжести, а синдром злокачественного течения АГ – в 7,8 % случаев [31].
Для достижения адекватного гипотензивного эффекта у этой части больных необходима комбинированная, часто многокомпонентная медикаментозная терапия, включающая помимо антагонистов минералокортикоидных рецепторов препараты из класса блокаторов кальциевых каналов (БКК), ингибиторов ангиотензинпревращающего фермента (АПФ) или антагонистов рецепторов ангиотензина II (АТ1-подтип).
Эффективность применения БКК и препаратов, блокирующих эффекты ангиотензина II у больных низкорениновыми формами АГ, до настоящего времени мало изучена. В единичных наблюдениях продемонстрирована способность никардипина замедленного высвобождения (SR – Sustained Release) нормализовывать АД, уровень калия и концентрацию альдостерона в плазме крови больных идиопатическим альдостеронизмом [32]. Приводятся немногочисленные наблюдения, свидетельствующие о различиях во влиянии отдельных представителей класса БКК на секрецию альдостерона [33, 34]. В последние годы в экспериментальных исследованиях показано, что некоторые дигидропиридиновые БКК обладают свойствами антагонистов минералокортикоидных рецепторов [35]. Эти свойства могут быть выражены в разной степени: в бoльшей мере они представлены у нимодипина и фелодипина, в меньшей мере – у амлодипина. Данные японских исследователей свидетельствуют о высоком потенциале антиминералокортикоидной активности блокатора кальциевых каналов L-, N- и Т-типов бенидипина [36]. Для подтверждения эффективности рассматриваемых препаратов в клинической практике для пациентов с различными формами гиперальдостеронизма необходимо проведение дальнейших исследований.
Ингибиторы АПФ и антагонисты АТ1-ангиотензиновых рецепторов не нашли широкого применения среди больных АГ при НРГА [37]. Приводятся единичные наблюдения эффективности контроля АД у больных идиопатическим гиперальдостеронизмом, что объясняется повышенной чувствительностью адреналовой ткани к ангиотензину II у этой категории больных [38]. Применение препаратов этих антигипертензивных классов может быть рекомендовано при подборе рациональной комбинированной терапии, особенно при рефрактерном течении АГ. При нормокалиемии комбинация этих препаратов с антагонистами минералокортикоидных рецепторов требует осторожности (возможна гиперкалиемия).
Недигидропиридиновые БКК (дилтиазем и верапамил) не обладают свойствами антагонистов минералокортикоидных рецепторов. В связи с тем что дилтиазем и верапамил не влияют на секрецию альдостерона, их применение допустимо для обеспечения адекватного контроля АД в период исследования концентрации альдостерона в плазме крови с диагностической целью, когда необходимо исключить прием антигипертензивных препаратов, влияющих на уровень концентрации альдостерона в плазме крови [11].
В последние годы проводятся исследования, в которых разрабатываются возможности применения ингибитора альдостеронсинтазы при гиперальдостеронизме. Данные экспериментальных исследований свидетельствуют об органопротективной эффективности исследуемого препарата [39]. Крупные исследования больных АГ с гиперальдостеронизмом в этом направлении до настоящего времени не проводились. Представлены результаты клинического исследования ингибитора альдостеронсинтазы LCI699 с участием 14 больных первичным альдостеронизмом, которые через 4 недели терапии продемонстрировали снижение концентрации альдостерона в плазме крови на 70–80 % от исходного уровня, нормализацию уровня калия в плазме крови, умеренное снижение преимущественно систолического АД [40]. Несмотря на непродолжительный период лечения и малочисленность группы пациентов, полученные в этом исследовании результаты интересны и представляются перспективными в плане снижения секреции альдостерона у пациентов с выраженной гиперальдостеронемией. Возможность применения этого препарата в клинической практике при НРГА требует дальнейших исследований.
Таким образом, тактика лечения больных АГ с опухолевыми и неопухолевыми формами гиперальдостеронизма предусматривает дифференцированный подход, который базируется на правильной своевременной диагностике различных форм гиперальдостеронизма. Выявление альдостеромы при односторонней (первичной) гиперплазии коры надпочечника определяет необходимость хирургического лечения. Своевременное устранение причины гиперальдостеронизма способствует нормализации или значительному снижению АД. При идиопатическом гиперальдостеронизме показана фармакотерапия, включающая в первую очередь антагонисты минералокортикоидов, при рефрактерном течении АГ – присоединение препаратов класса БКК и других антигипертензивных классов. При семейной форме гиперальдостеронизма 1-го типа применяют глюкокортикоиды в небольших дозах.
Адекватное целенаправленное лечение АГ при различных формах гиперальдостеронизма – путь к преодолению рефрактерности АГ и уменьшению сердечно-сосудистых осложнений на фоне неконтролируемой гиперальдостеронемии.
Профилактика заболевания
Одну из важнейших ролей в профилактике артериальной гипотензии играет питание. Оно должно быть частым (4-6 раз в день) и малыми порциями. Нельзя есть перед сном, исключение составляют свежие овощи. Рацион должен содержать много белковой пищи (сыр, горох, творог, чечевица и другие бобовые), мало сладкого, за исключением зефира, горького шоколада, пастилы, фруктов, сухофруктов. Если артериальной гипотензией заболел подросток, то не ограничивайте его в кофе, черном чае. Оберегайте ребенка от стрессов, семейных ссор, создайте ему условия для занятия хобби, предложите записаться в спортивную секцию.
Преимущества обращения в «СМ-Клиника»
В нашей клинике Вы сможете без очередей и по доступной стоимости посетить педиатра и детского кардиолога. В «СМ-Клиника» работают одни из лучших специалистов Санкт-Петербурга, имеется современное оснащение, диагностическая аппаратура. Врач в короткий срок определит наличие и степень заболевания и назначит лечение, которое вернет Вашему ребенку радость здоровой и полноценной жизни.
Источники:
- Н.Н. Архипова. Артериальная гипотензия у детей и подростков // Практическая медицина, 2008, №4(28), с.63-65.
- Т.М. Творогова, Н.А. Коровина. Артериальная гипотония у детей и подростков // Русский медицинский жарнал, 2007, № 21, с.1519-1524.
- К.М. Дзилихова, М.Г. Дзгоева, З.Д. Калоева, С.Ч. Хестанова, А.К. Шавлохова. Первичная артериальная гипертензия у детей // Педиатрия, 2010, т.89, №3, с.116-122.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Лечение высокого диастолического давления
Как снизить диастолическое давление при нормальном систолическом, ведь обычные гипотензивные препараты понижают и нижнее, и верхнее давление? Делать этого самостоятельно не нужно, необходимо обратиться к врачу. Основное лечение будет заключаться в устранении первичной патологии, приведшей к повышению нижнего давления.
У беременных повышенное нижнее давление нередко является одним из первых симптомов грозного осложнения беременности – ОПГ-гестоза.
Для нормализации АД могут применяться препараты следующих групп:
- Диуретики (мочегонные) – стимулируют диурез, выводят из организма излишки жидкости и устраняют отеки.
- Бета-блокаторы – блокируют рецепторы, чувствительные к адреналину, в результате чего происходит расслабление кровеносных сосудов, и давление понижается. Также снижается частота сердечных сокращений. Эти препараты противопоказаны пациентам, страдающим хроническими обструктивными болезнями легких (ХОБЛ).
- Блокаторы кальциевых каналов (антагонисты кальция). Препятствуют поступлению ионов кальция из межклеточного вещества в мышечные клетки кровеносных сосудов и сердца. Снижение концентрации Са2+ в гладкомышечной оболочке сосудов способствует их расширению и снижению кровяного давления.
- Ингибиторы ангиотензинпревращающего фермента (иАПФ). Понижают концентрацию ангиотензина в крови, что приводит к снижению АД.
- Симпатолитики. Нормализуют тонус кровеносных сосудов.
- Спазмолитики. Расслабляют мышечные клетки, в том числе и образующих стенки артерий.
Принимать лекарственные препараты при повышенном диастолическом давлении следует в строгом соответствии с назначением врача. Недопустимо самостоятельно изменять дозу назначенных препаратов и график их приема.
Цены
| Наименование услуги (прайс неполный) | Цена |
| Прием (осмотр, консультация) врача-кардиолога первичный, лечебно-диагностический, амбулаторный | 1750 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Электрокардиография (ЭКГ) | 1400 руб. |
| Эхокардиография (УЗИ сердца) | 3500 руб. |