Пульмонолог
Прохина
Мария Егоровна
Стаж 38 лет
Врач-пульмонолог
Записаться на прием
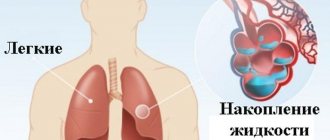
Отек легких – это патологическое, очень серьезное состояние, которое характеризуется выходом транссудата в легочную ткань. В результате нарушается газообмен, что приводит к серьезнейшим последствиям вплоть до летального исхода.
Неотложная помощь при отеке легких – единственное, что может повысить риски пациента на выживание и восстановление здоровья. Человеку в такой ситуации требуется немедленное участие врачей.
Сам по себе отек легких чаще всего является уже осложнением, которое сопутствует серьезным проблемам органов и систем организма, например, сердечно-сосудистой системы, ЖКТ и т.д.
Основные симптомы отека легких у человека
Отек легких – угрожающее жизни пациента состояние, требующее срочной госпитализации и оказания неотложной помощи. Патология характеризуется скоплением межклеточной жидкости внутри альвеол и в легочной ткани. Основные симптомы отека легких у человека в начальной стадии: нарастающая слабость, тахикардия, усиленное потоотделение, сухой приступообразный кашель, усиливающийся в лежачем положении. В зависимости от течения различают следующие виды: острый, подострый, молниеносный и затяжной отек.
Основные причины развития патологии:
- острая интоксикация организма;
- острая левожелудочковая недостаточность;
- хронические болезни легких;
- ТЭЛА;
- тяжелые черепно-мозговые травмы с судорожной активностью;
- длительная искусственная вентиляция легких;
- заболевания, сопровождающиеся повышенным внутричерепным давлением.
Основные причины токсического отека легких: вдыхание газов раздражающего или удушающего действия.
Причины и патогенез
Отек легких не считается самостоятельной нозологической формой. Это скорее последствие, осложнение заболеваний. Распространенные причины:
- болезни, при которых выделяются токсины (сепсис)
- пневмония
- употребление слишком высоких доз некоторых лекарств
- наркотики
- тромбоэмболия легочной артерии
- влияние радиации на легкие
- сердечные патологии, при которых развивается ЛЖ недостаточность, застаивается кровь в малом круге
- болезни, при которых в крови слишком маленькое содержание белка
- болезни легких с застоем в правом круге
- инфузии растворов в большом количестве без форсированного диуреза после этого
Что касается тромбоэмболии легочной артерии, в организме может сформировать тромб, который потом отрывается, путешествуя по кровотоку, он попадает в легочную артерию, закупоривая ее. Давление в ней возрастает, что и становится причиной отека легких.
Классификация патологии
Выделяют кардиогенный, некардиогенный и смешанный отек легких. Некардиогенный отек – состояние, не связанное с сердечными заболеваниями. Этот термин объединяет токсический, нефрогенный, аллергический и другие формы отека легких. Кардиогенный является следствием сердечных заболеваний. О доврачебной помощи при отеке легких при сердечной недостаточности речь пойдет ниже.
Классификация по развитию патологии:
- молниеносный отек (развивается очень быстро и, как правило, заканчивается смертью пациента);
- острый (развивается в течение 4-6 часов и является осложнением инфаркта, тяжелых черепно-мозговых травм и анафилаксии);
- подострый (характеризуется волнообразным нарастанием симптоматики, являясь осложнением уремии и печеночной недостаточности);
- затяжной отек (развивается в течение суток и характерен для хронических заболеваний легких).
Клинические проявления у взрослых
Патология не всегда развивается бурно. В отдельных случаях ей предшествуют слабость, головокружение, чувство стеснения в грудной клетке, сухой кашель, головная боль и тахипноэ. Эти симптомы могут проявляться как за несколько минут, так и за несколько часов до развития отека.
Первичные проявления: сжимающая боль в груди, нарастающая тахикардия, сухие хрипы, переходящие во влажные, учащение дыхания.
Признаки прогрессирования патологии:
- поверхностное дыхание;
- клокочущие влажные хрипы;
- землистый цвет кожных покровов;
- усиление удушья;
- холодный пот;
- появление изо рта пенистой мокроты с розовым оттенком.
На нашем сайте Добробут.ком вы сможете узнать больше о патологии и при необходимости записаться на прием к специалисту. Врач ответит на вопросы и расскажет, в чем отличие интерстициального и альвеолярного отека легких.
Симптомы
Приступ чаще начинается ночью. Больной просыпается с ощущением удушья, принимает вынужденное полусидячее или сидячее положение с упором руками в кровать. Такая позиция способствует подключению вспомогательной мускулатуры и несколько облегчает дыхание. Возникает кашель, чувство нехватки воздуха, одышка более 25 вдохов в минуту. В легких выслушиваются различимые на расстоянии сухие свистящие хрипы, дыхание жесткое. Тахикардия достигает 100-150 уд/мин. При осмотре выявляется акроцианоз.
Переход интерстициального кардиогенного легочного отека в альвеолярный характеризуется резким ухудшением состояния пациента. Хрипы становятся влажными, крупнопузырчатыми, дыхание клокочущее. При кашле выделяется розоватая или белая пена. Кожа синюшная или мраморного оттенка, покрыта большим количеством холодного липкого пота. Отмечается беспокойство, психомоторное возбуждение, страх смерти, спутанность сознания, головокружение. Пульсовый разрыв между систолическим и диастолическим АД сокращается.
Уровень давления зависит от патогенетического варианта болезни. При истинной недостаточности левого желудочка систолическое АД снижается до показателей менее 90 мм рт. ст. Развивается компенсаторная тахикардия выше 120 ударов в минуту. Гиперволемический вариант протекает с подъемом артериального давления, увеличение ЧСС при этом сохраняется. Возникают сжимающие боли за грудиной, которые могут свидетельствовать о вторичном приступе ИБС, инфаркте миокарда.
Алгоритм действий при отеке легких
От правильной и своевременно оказанной доврачебной помощи во многом зависит дальнейшая судьба больного.
Алгоритм действий при отеке легких:
- усадить больного и удалить пену;
- купировать болевой синдром;
- дать сосудорасширяющие средства;
- наложить венозные жгуты на конечности.
Кроме того, необходимо контролировать АД, частоту пульса и дыхания.
Неотложная помощь при остром отеке легких после прибытия кареты скорой помощи – внутривенное введение промедола (морфина) и лазикса. При бронхоспазме оправдано применение дексаметазона. Обязательные мероприятия: оксигенотерапия и использование электроотсоса для предотвращения аспирации пеной.
Хрипы при дыхании
В дыхательных путях могут возникать шумы, имеющие патологическое происхождение. Такие шумы, более известные под названием хрипов, могут быть выявлены в любой области дыхательной системы: в легких, трахее, бронхах, и так далее.
Хрип как симптом болезни
Хрип – это характерное проявление большинства болезней или патологических изменений в дыхательной системе. Среди таковых:
- бронхиальная астма ;
- анафилаксия (аллергические реакции моментального типа);
- ХОБЛ ;
- бронхо- и легочная пневмония. бронхит. трахеит. туберкулез ;
- инфаркт легкого, рак, отек легкого. бронхоэктазы и другие заболевания.
Причины возникновения хрипов
Механизм возникновение хрипов, а также места и интенсивность их проявления различаются в зависимости оп причин возникновения данного симптома. Шумы в дыхательных органах появляются в результате двух основных патологических процессов:
- сужение просветов в бронхах в результате воспалительных изменений или спазмов в них;
- просвет респираторного тракта забит слизисто-гнойными субстанциями разной степени вязкости и плотности, а, значит, во время вдоха-выдоха эти массы будут в постоянном движении.
Характерные особенности шумов
Только специалисту под силу распознать, к какому типу хрипов относится те или иные шумы.
Влажные хрипы
Так называемые влажные хрипы – это результат скопления мокроты (слизи жидкой консистенции) в бронхах. Определить их тип врач может после аускультации: когда через мокроту проходит поток воздуха, в ней образуются пузырьки, которые постоянно лопаются. Такой «массовый взрыв» и провоцирует образование влажных хрипов. В основном это проявление возникает при вдохе, реже его удается распознать при выдохе воздуха из легких.
Размер пузырьков воздуха может быть разным. Это напрямую зависит от массы скопившейся слизи, диаметра бронхов и объема самой полости. Соответственно, различают мелко-, средне- и крупнопузырчатый влажный хрип.
Бронхопневмонии. инфаркту легкого, бронхиолиту свойственны мелкопузырчатые шумы, похожие на шум пенящейся газировки.
Средние пузырьки образуются в результате бронхоэктаза или гиперсекреторного бронхита. На слух такие хрипы напоминают звук продувания в жидкость воздуха через соломинку. Такие же хрипы могут свидетельствовать о мелких абсцессах в легких (бронхах), сопровождающих развитие пневмонии, или прослушиваться на первой стадии отека легкого. Разновидность среднепузырчатых шумов – так называемые «трескучие», они проявляются вследствие размыкания стенок бронхиол и ацинусов, сомкнутых на выдохе окружающей тканью. Такой симптом позволяет диагностировать, например, пневмосклероз или фиброз легких.
Крупнопузырчатый или «клокочущий» хрип проявляется, когда слизь скапливается в крупных бронхах, трахее или в больших полостях патологического происхождения. Такой шум слышен на аускультации при прохождении воздуха через органы на вдохе. Заметим, что услышать клокочущий хрип можно даже без помощи фонендоскопа, их бывает слышно даже на некотором расстоянии. Такие симптомы характерны для поздних стадий отека легкого. Также подобные скопления в трахее или бронхах могут образовываться у пациентов, которые имеют ослабленный (или отсутствующий) кашлевой рефлекс.
Сухие хрипы
Второй тип хрипов – сухие. Среди них выделяют «свистящие» и «жужжащие».
Шум в виде свиста – это признак астматического приступа. Такие шумы производят бронхи в результате неравномерного сужения просветов при бронхоспазме.
«Жужжание» при дыхании наблюдается у тех пациентов, у которых в просветах бронхов из-за воспаления образуются нитевидные слизистые перемычки.
Лечение хрипов при дыхании
Чтобы избавить пациента от хрипов, необходимо в первую очередь грамотное лечение заболевания, являющегося причиной их появления. Методы лечения существенно отличаются при различных заболеваниях и типах шумов. Чаще всего назначаются следующие виды медикаментозной терапии:
- для разжижения мокроты, упрощения ее отхождения применяют муколитики;
- устранение спазмов и расслабление стенок бронхов – задача, которая под силу ингаляционным бета-адреномиметикам;
- воспалительный процесс в органах дыхания, вызванный бактериальной инфекцией – показание для назначения антибиотиков.
Стационарное лечение
Лечение патологии проводится в условиях стационара и включает в себя следующие мероприятия: оксигенотерапия, назначение мочегонных препаратов и сердечных гликозидов, внутривенное введение альбумина, гепарина, атропина, эуфиллина. В отдельных случаях назначают гормоны. Все назначения строго индивидуальны и корректируются, учитывая состояние пациента.
Прогноз лечения кардиогенного отека легких зависит от вида патологии, степени тяжести, наличия сопутствующих заболеваний, а также от качества оказанной медицинской помощи.
Патофизиология
В нормально функционирующих легких имеется небольшой приток жидкости из альвеолярных капилляров в интерстициальное пространство легких, чему способствуют гидростатические силы и наличие микроскопических щелей между капиллярными эндотелиальными клетками. Скорость поступления жидкости ограничивается градиентом осмотического давления белка, способствующим перемещению жидкости из интерстициального пространства обратно в циркулирующую плазму. В результате относительно небольшое физиологическое перемещение жидкости из сосудистой сети в легкие обычно компенсируется оттоком жидкости из интерстициального пространства легкого через легочную лимфатическую систему, которая в конечном счете возвращается в системный венозный кровоток. Поскольку жидкость проходит через интерстициального пространства легких, она отграничивается от альвеолярного пространства плотными окклюзирующими соединениями между альвеолярными эпителиальными клетками. В отсутствие острого повреждения легких (например капиллярного повреждения) изменение скорости потока жидкости через легкие определяется, прежде всего, изменением гидростатического давления. Давление заклинивания легочных капилляров (ДЗЛК), регистрируемое с баллончика катетера в момент его заклинивания в сегменте легочной артерии, является отражением давления наполнения левого предсердия и считается наиболее полно отражающим гидростатическое давление микроциркуляции легкого.
Уравнение Старлинга для фильтрации математически демонстрирует баланс жидкости между легочными сосудами и интерстициальным пространством, который «зависит от чистой разницы гидростатического давления и осмотического давления белка, и проницаемости капиллярной мембраны».
Q = К*((Pmv — Ppmv) — (πmv — πpmv))
где:
- Q = Чистая фильтрация жидкости через сосудистую стенку в направлении интерстициального пространства (поток жидкости, фильтрующийся через стенку капилляра в интерстициальное пространство)
- К = Коэффициент фильтрации
- Ppmv = Гидростатическое давление в околососудистом интерстициальном пространстве
- Pmv = Гидростатическое давление внутри капилляров (ДЗЛК)
- πmv = Осмотическое давление белка сосудистом русле
- πpmv = Осмотическое давление белка в околососудистом интерстициальном пространстве
Хотя уравнение Старлинга полезно для понимания механизмов, благоприятствующих образованию отека легких, клинически является нецелесообразным точно измерять большинство из этих параметров. Тем не менее базовое понимание этого уравнения полезно для клиницистов, работающих с пациентами с отеком легких.
Патогенез кардиогенного отека легких (повышенное гидростатическое давление)
При кардиогенном отеке легких гидростатическое давление в легочных капиллярах приводит к увеличению фильтрации жидкости через сосудистую стенку и чаще всего вызывается объемной перегрузкой или нарушением функции левого желудочка, приводящей к повышенному легочному сосудистому давлению. Умеренное повышение давления в левом предсердии, выражаемое в виде ДЗЛК 18-25 мм рт. ст., вызывает образование отеков в периваскулярном и перибронхиальном интерстициальных пространствах. При дальнейшем повышении давления в левом предсердии (ДЗЛК > 25 мм рт. ст.), емкость лимфатических сосудов и интерстициального пространства (ориентировочно 500 мл жидкости) превышается, и жидкость преодолевает легочный эпителиальный барьер, заполняя альвеолы жидкостью, содержащей белок. Клиника гипоксимии обусловлена накоплением альвеолярной жидкости, дестабилизацией альвеолярных ацинусов (нарушением функции сурфактанта) и, следовательно, нарушением вентиляционно-перфузионного отношения (V/Q).
Патогенез некардиогенного отека легких (повышенная сосудистая проницаемость)
Некардиогенный отек легких относится к любому состоянию, способствующему аномальному увеличению проницаемости сосудов легких, тем самым способствует увеличению потока жидкости и белка в интерстициальное пространство и воздушные пространства легких. Что касается уравнения Старлинга, то повреждение легочных сосудов приравнивается к увеличению коэффициента фильтрации и увеличению осмотического давления в интерстициальном пространстве легкого, что способствует формированию отека легких. Другой фактор, способствующий нарушению газообмена при некардиогенном отеке легких, связан с нарушением альвеолярного эпителиального барьера, например, когда давление в интерстициальном пространстве легких достаточно высокое, чтобы нарушить плотные контакты, или при прямом воспалительном или токсическом повреждении эпителиальной оболочки альвеол. Поврежденный альвеолярный эпителий обладает пониженной способностью к активному переносу жидкости из альвеолярного пространства в интерстициальное пространство легкого и вызывает нарушение продукции сурфактанта (снижение активной поверхности), благоприятствующее альвеолярному коллапсу при нормальном дыхании. Примером служит прямое повреждение альвеолярного эпителия за счет аспирации содержимого желудка или пневмонии. Условия, которые способствуют острому капиллярному эндотелиальному повреждению легких, включают системные инфекции (сепсис), тяжелые ожоги, травму и другие системные воспалительные состояния. Повреждение эндотелия капилляров легких и/или альвеолярного эпителия является отличительной чертой острого повреждения легких (ОПЛ) и острого респираторного дистресс-синдрома (ОРДС), которые представляют собой прогрессирующие некардиогенные повреждения легких, связанные с нарушением газообмена (шунтирование, нарушение V/Q отношений) и снижением легочной растяжимости (повышенная работа дыхания).
Последствия отека легких у пожилых людей, профилактика
Учитывая тяжесть заболевания, прогноз в большинстве случаев неутешительный. И даже если отек удалось своевременно купировать, велика вероятность ишемического поражения внутренних органов, развития застойной пневмонии. При отсутствии установленной причины велик риск повторного развития отека.
Если говорить о последствиях отека легких у пожилых людей, то здесь речь идет о развитии пневмосклероза. Довольно часто такие больные впадают в кому.
Профилактика патологии состоит в раннем выявлении заболеваний, осложнением которого является отек, и эффективном их лечении.
Если у вас остались вопросы, обращайтесь в наш медицинский центр. Специалисты ответят на все вопросы, включая «почему отекают легкие у лежачего больного», помогут определиться с диагностикой и назначат эффективный курс лечения после получения результатов обследования.
Связанные услуги: Вызов скорой помощи 5288
Как бороться с болезнью?
Восстановительные мероприятия включают:
- медикаментозные и растительные средства, способствующие активному выведению лишней жидкости;
- систематическое вдыхание кислорода в чистом виде;
- обезболивающие препараты;
- средства, расширяющие сосудистые каналы;
- внутреннее введение белковосодержащих растворов;
- антибактериальные лекарственные препараты.
Главным условием избавления от аномалии вступает качественное лечение недуга, приведшего к развитию отечного синдрома. Если пустить заболевание на самотек, могут образоваться такие осложнения, как дисфункция внутренних органов и систем, хроническая пневмония, рецидив отечности, нарушение работы сердечно-сосудистой системы и мозга головы. Половина случаев осложненной формы заканчивается смертельным исходом. Необходимо пройти ответственное, качественное лечение.