Артериальная гипертония (гипертензия, гипертоническая болезнь) — является одним из наиболее частых заболеваний современности, при этом она ведёт к развитию сердечно-сосудистых заболеваний, с появлением которых жизнь становится не в радость.
Артериальная гипертония (АГ) — периодическое или стойкое повышение артериального давления (АД). По данным Всемирной организации здравоохранения установлено, что безопасный уровень артериального давления составляет менее 140/90 мм рт.ст.
Классификация уровней артериального давления
Артериальное давление (АД) — сила, с которой поток крови давит на сосуды и питаемые ими органы: мозг, сердце, почки. При длительно текущей АГ вышеперечисленные патологические процессы (даже при отсутствии жалоб) могут привести к инсульту, ишемической болезни сердца (стенокардия), инфаркту миокарда, сердечной и почечной недостаточности. Резкие и неожиданные скачки артериального давления могут спровоцировать сильные головные боли и головокружения, которые нельзя будет снять традиционными препаратами.
Полностью вылечить это заболевание невозможно, однако артериальное давление можно держать под контролём. Чем раньше Вы выявили артериальную гипертонию и начали за ней наблюдать в динамике, тем меньше риск развития осложнений гипертонической болезни в будущем.
Не измеряя артериальное давление, невозможно выявить заболевание!
Причины артериальной гипертонии остаются неизвестными в 90% случаев. Тем не менее, известны определённые факторы, увеличивающие риск развития артериальной гипертензии:
- Возраст (повышенное АД наиболее часто развивается у лиц старше 35 лет, причём, чем старше человек, тем, как правило, выше цифры его АД. С возрастом стенки крупных артерий становятся более ригидными, а из-за этого повышается сопротивление сосудов кровотоку, следовательно, повышается АД).
- Наследственная предрасположенность (АГ у родственников первой степени (отец, мать, бабушки, дедушки, родные братья и сёстры) достоверно означает повышенную вероятность развития болезни. Риск возрастает ещё больше, если повышенное АД имелось у двух и более родственников).
- Курение (компоненты табачного дыма, попадая в кровь, вызывают спазм сосудов. Не только никотин, но и другие вещества, содержащиеся в табаке, способствуют механическому повреждению стенок артерий, что предрасполагает к образованию в этом месте атеросклеротических бляшек).
- Чрезмерное употребление алкоголя (ежедневное употребление крепких спиртных напитков увеличивает АД на 5–6 мм.рт.ст. в год).
- Чрезмерная подверженность стрессам (гормон стресса адреналин заставляет сердце биться, перекачивая большой объём крови в единицу времени, вследствие чего АД повышается). Если стресс продолжается длительное время, то постоянная нагрузка изнашивает сосуды и повышение АД становится хроническим.
- Атеросклероз (избыток холестерина ведёт к потере артериями эластичности, а атеросклеротические бляшки сужают просвет сосудов, что затрудняет работу сердца. Всё это ведёт к повышению АД). Однако и гипертония, в свою очередь, подстёгивает развитие атеросклероза, так, что эти заболевания являются факторами риска друг друга.
- Чрезмерное потребление соли (человек потребляет с пищей гораздо больше поваренной соли, чем это необходимо его организму. Избыток соли в организме часто ведёт к спазму артерий, задержке жидкости в организме и, как следствие, к развитию АГ).
- Ожирение (люди с избыточной массой тела имеют более высокое АД, чем худые). Подсчитано, что каждый килограмм лишнего веса означает увеличение АД на 2 мм.рт.ст).
- Недостаточная физическая активность (люди, ведущие малоподвижный образ жизни, на 20–50% больше рискуют заболеть АГ, чем те, кто активно занимается спортом или физическим трудом. Нетренированное сердце хуже справляется с нагрузками, а обмен веществ происходит медленнее).
ПРОФИЛАКТИКА АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ:
Профилактика артериальной гипертонии подразделяется на первичную и вторичную.
ПЕРВИЧНАЯ ПРОФИЛАКТИКА ГИПЕРТОНИИ — это предупреждение возникновения болезни. Т. е. данной профилактики должны придерживаться здоровые люди, тем чьё АД пока не превышает нормальных цифр. Приведённый ниже комплекс оздоровительных мер поможет не только долгие годы удерживать АД в норме, но и избавиться от лишнего веса и значительно улучшить общее самочувствие.
Физическая нагрузка
Любые физические упражнения у лиц с мягкой и умеренной АГ способствуют повышению физической работоспособности организма. Упражнения, направленные на тренировку выносливости (общеукрепляющие, дыхательные упражнения, занятия на тренажёрах, плавание, ходьба, бег, езда на велосипеде) приводят к заметному антигипертензивному эффекту. Рекомендуется уделять физическим упражнениям по 30 минут в день, постепенно увеличивая нагрузку от слабой до умеренной (3–5 раз в неделю).
Низкосолевая диета
Количество поваренной соли следует ограничить до 5 грамм (1 чайная ложка). Следует учесть, что многие продукты (сыры, копчёности, соления, колбасные изделия, консервы, майонез и др.) сами по себе содержат много соли. Итак, уберите со стола солонку и никогда не досаливайте готовые блюда. Заменяйте соль пряными травами, чесноком. Если обходиться без соли трудно, можно приобрести соль с пониженным содержанием натрия, вкус которой почти не отличается от обычной соли.
Ограничение животных жиров
Постепенно вытесните из своего рациона сливочное масло, сыры, колбасы, сметану, сало и жареные котлеты дополнительным количеством овощей и фруктов, растительного масла и нежирной рыбы. Предпочитайте обезжиренные молочные продукты. Таким образом, Вы сможете контролировать содержание холестерина в крови (профилактика атеросклероза), нормализовать вес и одновременно обогатить свой рацион калием, который очень полезен при артериальной гипертонии. Источниками калия являются различные фрукты и овощи. Желательно есть не менее 5 порций овощных или фруктовых салатов, десертов в день.
Психологическая разгрузка
Стресс — одна из основных причин повышения АД. Поэтому очень важно освоить методы психологической разгрузки — аутотренинг, самовнушение, медитацию. Важно стремиться видеть во всём положительные стороны, находить в жизни радость, работать над своим характером, меняя его в сторону большей терпимости к чужим недостаткам, оптимизма, уравновешенности. Пешие прогулки, спорт, хобби и общение с домашними животными также помогают поддерживать душевное равновесие.
Отказ от вредных привычек
Вредные привычки и АГ — это страшное сочетание, которое в большинстве случаев ведёт к трагическим последствиям. Следует полностью отказаться от курения, а также сократить дозу употребления алкоголя. Для крепких напитков (40о) она составляет 50 г/сут.
ВТОРИЧНАЯ ПРОФИЛАКТИКА ГИПЕРТОНИИ — проводится, если у пациента установлен диагноз «артериальная гипертония». Её основная цель — избежать грозных осложнений артериальной гипертонии (ишемической болезни сердца, инфаркта, мозгового инсульта). Вторичная профилактика включает в себя два компонента: немедикаментозное лечение артериальной гипертонии и антигипертензивную (лекарственную) терапию.
Немедикаментозное лечение гипертонии
Соответствует первичной профилактике, но проводится в более жёсткой форме. Если наследственность и окружающую среду каждый отдельный человек изменить не в состоянии, то образ жизни и питание — вполне. Все ограничения становятся непреложными правилами поведения.
Антигипертензивная (лекарственная) терапия
Данная терапия связана с приёмом определённого комплекса препаратов, которые целенаправленно действуют на высокий уровень АД, снижая его. Курс приёма таких лекарственных средств назначается пожизненно, предупреждая тем самым риск развития сердечно-сосудистых осложнений.
Итак, если Вам поставили диагноз артериальной гипертонии, то Вам необходимо:
- обязательно принимать все препараты, которые назначил врач (соблюдайте рекомендации врача и обязательно прочитайте инструкцию);
- никогда не пропускайте приём лекарств из-за того, что Ваше артериальное давление в норме. Лучше обсудите Ваши наблюдения с врачом;
- не прекращайте приём препаратов, если показатели АД стали нормальными. Они стали нормальными именно потому, что Вы принимаете медикаменты.
БУДЬТЕ ЗДОРОВЫ!
НЕ БОЛЕЙТЕ!
Публикации в СМИ
Артериальная гипертензия (АГ, системная гипертензия) — состояние, при котором систолическое АД превышает 140 мм рт.ст. и/или диастолическое АД превышает 90 мм рт.ст. (в результате как минимум трёх измерений, произведённых в различное время на фоне спокойной обстановки; больной при этом не должен принимать ЛС, как повышающих, так и понижающих АД) • Если удаётся выявить причины АГ, то её считают вторичной (симптоматической) • При отсутствии явной причины АГ она называется первичной, эссенциальной, идиопатической, а в нашей стране — гипертонической болезнью • Изолированная систолическая АГ диагностируется при повышении систолического АД более 140 мм рт.ст. и диастолического АД менее 90 мм рт.ст • АГ считают злокачественной при уровне диастолического АД более 120 мм рт.ст.
Статистические данные • АГ страдает 20–30% взрослого населения. С возрастом распространённость увеличивается и достигает 50–65% у лиц старше 65 лет, причём в пожилом возрасте больше распространена изолированная систолическая АГ, которая в возрасте до 50 лет встречается менее чем у 5% населения. До 50-летнего возраста АГ чаще бывает у мужчин, а после 50 лет — у женщин. Среди всех форм АГ на долю мягкой и умеренной приходится около 70–80%, в остальных случаях наблюдают выраженную АГ • Вторичные АГ составляют 5–10% всех случаев АГ, остальные случаи — эссенциальная АГ (гипертоническая болезнь). Тем не менее по данным специализированных клиник, с помощью сложных и дорогостоящих методов исследования вторичные АГ можно выявить у 30–35% больных.
Этиология и патогенез • Этиология гипертонической болезни в настоящее время ясна далеко не полностью, выявлены генетические аномалии (см. ниже Генетические аспекты). Этиология вторичных АГ — см. Гипертензии артериальные симптоматические • Основные факторы, определяющие уровень АД, — сердечный выброс и ОПСС. Увеличение сердечного выброса и/или ОПСС ведут к увеличению АД и наоборот • В развитии АГ имеют значение как внутренние гуморальные и нейрогенные (ренин-ангиотензиновая система, симпатическая нервная система, баро- и хеморецепторы), так и внешние факторы (чрезмерное потребление поваренной соли, алкоголя, курение, ожирение) •• Превалирование вазопрессорных факторов — ренин, ангиотензин II, вазопрессин, эндотелин •• Вазодепрессорные факторы — натрийуретические пептиды, калликреин-кининовая система, адреномедуллин, оксид азота, Пг (ПгI2, простациклин).
Генетические аспекты. Известно множество генетических аномалий, способствующих развитию АГ: мутации: ангиотензинового гена, альдостеронсинтетазы, b-субъединицы амилоридчувствительных натриевых каналов почечного эпителия, а также масса локусов так называемой предрасположенности к развитию АГ.
Факторы риска • Отягощённый семейный анамнез •• Нарушения липидного обмена у самого больного и у его родителей •• СД у пациента и его родителей •• Заболевания почек у родителей (поликистоз) • Ожирение • Злоупотребление алкоголем • Избыточное употребление поваренной соли • Стресс • Гиподинамия • Курение • Тип личности пациента.
Группы риска. В связи с вовлечением в патологический процесс различных органов и систем, их влиянием на течение заболевания, выделяют группы больных высокого и очень высокого риска • К группе высокого риска относят больных с тремя и более факторами риска, пациентов с поражением органов-мишеней или больных СД • К группе очень высокого риска относят больных с сопутствующими заболеваниями и факторами риска.
Классификация. В настоящее время в России распространены две классификации — ВОЗ и Международного общества гипертензии (1999) и ВОЗ (1978).
Классификация АГ ВОЗ и Международного общества гипертензии (1999) • Оптимальное •• Систолическое АД: <120 мм рт.ст •• Диастолическое АД <80 мм рт.ст • Нормальное •• Систолическое АД <130 мм рт.ст •• Диастолическое АД <85 мм рт.ст • Высокое нормальное: •• Систолическое АД 130–139 мм рт.ст •• Диастолическое АД 85–89 мм рт.ст • I степень (мягкая) •• Систолическое АД 140–159 мм рт.ст •• Диастолическое АД 90–99 мм рт.ст • подгруппа: пограничная •• Систолическое АД 140–149 мм рт.ст •• Диастолическое АД 90–94 мм рт.ст • II степень (умеренная) •• Систолическое АД 160–179 мм рт.ст •• Диастолическое АД 100–109 мм рт.ст • III степень (выраженная) •• Систолическое АД >180 мм рт.ст •• Диастолическое АД >110 мм рт.ст • Изолированная систолическая •• Систолическое АД >140 мм рт.ст •• Диастолическое АД <90 мм рт.ст • подгруппа: пограничная •• Систолическое АД 140–149 мм рт.ст •• Диастолическое АД <90 мм рт.ст • Примечание. При определении степени следует использовать наибольшее значение АД, например 140/100 мм рт.ст. — II степень АГ.
Классификация гипертонической болезни ВОЗ (1978) • I стадия — повышение АД более 160/95 мм рт.ст. без органических изменений ССС • II стадия — высокое АД •• с гипертрофией левого желудочка сердца •• либо с протеинурией и/или незначительным повышением концентрации креатинина в плазме крови (не более 176,8 мкмоль/л) •• либо с распространённым или локализованным (сетчатка) изменением артерий • III стадия — высокое АД с повреждением сердца, головного мозга, сетчатки глаз, почек (инфаркт миокарда, сердечная недостаточность, нарушение мозгового кровообращения, кровоизлияние в сетчатку глаз, почечная недостаточность).
Измерение АД
• Измерение необходимо проводить после отдыха в течение 5 мин. За 30 мин до этого не рекомендуют приём пищи, употребление кофе, алкоголя, физическую нагрузку, курение. Ноги при измерении не должны быть скрещены, ступни должны находиться на полу, спина — опираться на спинку стула. Для руки необходим упор, мочевой пузырь до измерения нужно опорожнить. Несоблюдение этих условий может привести к увеличению АД: после приёма кофе — на 11/5 мм рт.ст., алкоголя — на 8/8 мм рт.ст., курения — на 6/5 мм рт.ст., при переполненном мочевом пузыре — 15/10 мм рт.ст., при отсутствии упора для спины — систолическое на 6–10 мм рт.ст., при отсутствии опоры для руки — на 7/11 мм рт.ст.
• Плечо должно находиться на уровне IV–V межреберья (низкое положение локтя завышает систолическое АД в среднем на 6 мм рт.ст., высокое — занижает АД на 5/5 мм рт.ст.). Плечо не должно сдавливаться одеждой (недопустимо измерение через одежду) — систолическое давление может быть завышено на 5–50 мм рт.ст. Нижний край манжеты должен быть на 2 см выше локтевого сгиба (неправильное наложение манжеты может привести к завышению АД на 4/3 мм рт.ст.), и она должна плотно прилегать к плечу. Воздух в манжету следует нагнетать на 30 мм рт.ст. выше исчезновения пульса на лучевой артерии. Стетоскоп должен быть установлен в локтевой ямке. Момент появления первых звуков будет соответствовать I фазе тонов Короткова и показывает систолическое АД. Скорость понижения давления в манжете — 2 мм/с (медленная декомпрессия завышает АД на 2/6 мм рт.ст, быстрая декомпрессия — завышает диастолическое АД). Момент исчезновения последних звуков будет соответствовать V фазе тонов Короткова и соответствует диастолическому АД.
• Измеряемые показатели следует указывать с точностью 2 мм рт.ст. При измерении необходимо выслушивать область локтевой ямки до снижения давления в манжете до нулевой отметки (следует помнить о возможной недостаточности аортального клапана, других патологических состояниях с большим пульсовым давлением, большим ударным объёмом сердца). Во время каждого осмотра больного АД измеряют не менее двух раз на одной и той же руке и записывают средние значения. Во время первого осмотра давление измеряют на обеих руках, в последующем — на той руке, где оно было выше. Разница АД на левой и правой руке не должна превышать 5 мм рт.ст. Более значительные различия должны настораживать в отношении патологии сосудов верхних конечностей.
• При измерении АД в положении больного лёжа его рука должна быть несколько приподнята (но не на весу) и находиться на уровне середины грудной клетки.
• Повторные измерения следует проводить в тех же самых условиях. Измерять АД у больного в двух положениях — лёжа и сидя — нужно у пожилых, при СД, у пациентов, принимающих периферические вазодилататоры (для выявления возможной ортостатической артериальной гипотензии).
Клинические проявления неспецифичны и зависят от поражения органов-мишеней.
• Церебральная симптоматика •• Основной симптом — головная боль, часто при пробуждении и, как правило, в затылочной области •• Головокружение, нарушение зрения, преходящее нарушение мозгового кровообращения или инсульт, кровоизлияния в сетчатку или отёк соска зрительного нерва, двигательные расстройства и расстройства чувствительности • Интеллектуально-мнестические нарушения.
• Кардиальная симптоматика •• Сердцебиение, боли в области сердца, одышка (в связи с выраженными изменениями сердца при АГ каждый второй пациент имеет сердечные симптомы) •• Клинические проявления ИБС •• Дисфункция левого желудочка или сердечная недостаточность.
• Поражение почек: жажда, полиурия, олигурия, никтурия, микрогематурия.
• Поражение периферических артерий: холодные конечности, перемежающаяся хромота.
• Часто АГ протекает бессимптомно.
• Возможно обнаружение (при пальпации) объёмных образований в области почек, а также выслушивание систолического шума над областью почек.
• Осмотр — признаки некоторых эндокринных заболеваний, сопровождающихся АГ: гипотиреоза, тиреотоксикоза, синдрома Иценко–Кушинга, феохромоцитомы, акромегалии.
• Пальпация периферических артерий, аускультация сосудов, сердца, грудной клетки, живота позволяют предположить поражение сосудов как причину АГ, заподозрить заболевания аорты, предположить реноваскулярную АГ.
Особенности сбора анамнеза • Семейный анамнез АГ, СД, нарушений липидного обмена, ИБС, инсульта, болезней почек • Продолжительность АГ и её эволюция, предыдущий уровень АД, результаты и побочные действия предыдущего антигипертензивного лечения • Наличие и течение ИБС, сердечной недостаточности, перенесённого инсульта, других заболеваний у данного больного (подагра, бронхоспастические состояния, дислипидемии, сексуальные дисфункции, болезни почек) • Выяснение симптомов предположительно вторичных АГ • Детальный расспрос о приёме лекарств, повышающих АД (ГК, пероральные контрацептивы, НПВС, амфетамины, эпоэтин бета, циклоспорин) • Оценка стиля жизни (потребление поваренной соли, жиров, алкоголя, курение, физическая активность) • Личные, психосоциальные и внешние факторы, влияющие на АД (семья, работа).
Лабораторные и специальные методы исследования. Необходимо исключить симптоматические АГ, выявить факторы риска и степень вовлечения органов-мишеней.
• ОАК (анемии, эритроцитоз, лейкоцитоз, увеличение СОЭ — вторичные АГ).
• ОАМ — лейкоцитурия, эритроцитурия, протеинурия, цилиндрурия (симптоматические АГ), глюкозурия (СД).
• Биохимические анализы для определения концентрации ионов калия, креатинина, глюкозы, холестерина (вторичные АГ, факторы риска). Следует помнить, что быстрое снижение АД при длительно существующей АГ любой этиологии может привести к увеличению содержания в крови креатинина.
• ЭКГ — гипертрофия левого желудочка, нарушения ритма и проводимости, электролитные нарушения, признаки ИБС (изменения конечной части желудочкового комплекса, рубцовые изменения).
• ЭхоКГ для выявления гипертрофии левого желудочка, оценки сократимости миокарда, выявления клапанных пороков как причины АГ.
• УЗИ почек, надпочечников, почечных артерий, периферических сосудов для выявления вторичных АГ.
• Исследование глазного дна: гипертоническая ретинопатия — сужение и склероз артерий (симптомы медной или серебряной проволоки), феномен Салюса.
Диагностическая тактика. Диагноз гипертонической болезни (эссенциальной, первичной АГ) устанавливают только лишь методом исключения вторичных АГ. Цели диагностических мероприятий при АГ • Определение возможной причины • Выявление сопутствующих заболеваний • Выявление факторов риска ИБС. Поскольку сама АГ — один из факторов риска ИБС, наличие другого фактора риска ещё больше увеличивает вероятность развития ИБС; кроме того, назначаемое лечение может серьёзно повлиять на факторы риска — например, диуретики и неселективные b-адреноблокаторы при наличии дислипидемии и инсулинорезистентности могут усугубить эти нарушения • Выявление вовлечения органов-мишеней в гипертензивный процесс. Их поражение самым серьёзным образом сказывается на прогнозе заболевания и подходах к его лечению.
Дифференциальная диагностика • Ренопаренхиматозная АГ — см. Гипертензия артериальная ренопаренхиматозная • Вазоренальная АГ — см. Гипертензия артериальная вазоренальная • Эндокринные АГ составляют примерно 0,1–1% всех АГ (до 12% по данным специализированных клиник) •• При феохромоцитоме (см. Феохромоцитома) •• При первичном гиперальдостеронизме (см. Гиперальдостеронизм) •• При гипотиреозе — высокое диастолическое АД; другие проявления со стороны ССС — уменьшение ЧСС и сердечного выброса •• При гипертиреозе — увеличенные ЧСС и сердечный выброс, преимущественно изолированная систолическая АГ с низким (нормальным) диастолическим АД; увеличение диастолического АД при гипертиреозе — признак другого заболевания, сопровождающегося АГ или признак гипертонической болезни • Лекарственные АГ — в патогенезе могут иметь значение вазоконстрикция из-за симпатической стимуляции или прямого воздействия на ГМК сосудов, увеличение вязкости крови, стимуляция ренин-ангиотензиновой системы, задержка ионов натрия и воды, взаимодействие с центральными регуляторными механизмами — подробнее см. Гипертензии артериальные симптоматические.
ЛЕЧЕНИЕ
Цель — снижение сердечно-сосудистой заболеваемости и смертности путём нормализации АД, защиты органов-мишеней, устранения факторов риска (отказ от курения, компенсация СД, снижение концентрации холестерина в крови и избыточной массы тела).
• Рекомендации ВОЗ и МОАГ (Международного общества артериальной гипертензии; 1999) •• У лиц молодого и среднего возраста, а также у больных СД необходимо поддерживать АД на уровне 130/85 мм рт.ст •• У лиц пожилого возраста целевой уровень АД £140/90 мм рт.ст.
• Чрезмерное быстрое снижение АД при значительной длительности и выраженности заболевания может привести к гипоперфузии жизненно важных органов — головного мозга (гипоксия, инсульт), сердца (обострение стенокардии, ИМ), почек (почечная недостаточность).
План лечения • Контроль АД и факторов риска • Изменение образа жизни • Лекарственная терапия.
Немедикаментозное лечение показано всем больным. У 40–60% пациентов с начальной стадией АГ при невысоких значениях АД оно нормализуется без применения ЛС. При выраженной АГ немедикаментозная терапия в комбинации с лекарственной способствует снижению дозы принимаемых ЛС и тем самым уменьшает риск их побочного действия. Механизмами, приводящими к снижению АД, считают уменьшение сердечного выброса, снижение ОПСС либо сочетание обоих механизмов.
• Диета •• Ограничение потребления поваренной соли менее 6 г/сут (но не менее 1–2 г/сут, поскольку в этом случае может произойти компенсаторная активация ренин-ангиотензиновой системы) •• Ограничение углеводов и жиров, что весьма существенно при профилактике ИБС, вероятность которой при АГ увеличена (фактор риска). Уменьшение избыточной массы тела на 1 кг ведёт к снижению АД в среднем на 2 мм рт.ст •• Увеличение в диете содержания ионов калия и кальция •• Отказ или значительное ограничение приёма алкоголя (особенно при злоупотреблении им).
• Физическая активность — достаточная активность циклического типа (ходьба, лёгкий бег, лыжные прогулки) при отсутствии противопоказаний со стороны сердца (ИБС), сосудов ног (облитерирующий атеросклероз), ЦНС (нарушения мозгового кровообращения) снижает АД, а при невысоких уровнях может и нормализовать его. Рекомендуют умеренность и постепенность в дозировании физических нагрузок. Нежелательны физические нагрузки с высоким уровнем эмоционального напряжения (соревновательные, гимнастика), а также изометрические усилия (подъём тяжестей).
• Прочие методы — психологические (психотерапия, аутогенная тренировка, релаксация), акупунктура, массаж, физиотерапевтические методы (электросон, диадинамические токи, гипербарическая оксигенация), водные процедуры (плавание, душ, в т.ч. контрастный), фитотерапия (черноплодная рябина, настойка боярышника, пустырника, сборы с сушеницей болотной, боярышником, бессмертником, донником).
Лекарственная терапия
Основные принципы: • Начинать лечение мягкой АГ необходимо с малых доз ЛС • Следует использовать комбинации препаратов для увеличения их эффективности и уменьшения побочного действия • Предпочтительно использовать препараты длительного действия (12–24 ч при однократном приёме).
• b-Адреноблокаторы •• Предпочтение b-адреноблокаторам следует отдавать при сочетании АГ с ИБС (стенокардия напряжения и нестабильная стенокардия, постинфарктный кардиосклероз, сердечная недостаточность), тахиаритмиях, экстрасистолиях •• После резкой отмены b-адреноблокаторов возможно развитие синдрома отмены, проявляющегося тахикардией, аритмиями, повышением АД, обострением стенокардии, развитием ИМ, а в ряде случаев даже внезапной сердечной смертью. Для профилактики синдрома отмены рекомендуют постепенное снижение дозы b-адреноблокатора в течение не менее 2 нед. Выделяют группу высокого риска по развитию синдрома отмены — это лица с АГ в сочетании со стенокардией напряжения, а также с желудочковыми аритмиями •• Препараты ••• Неселективные (блокада b1- и b2-адренорецепторов): пропранолол 40–240 мг/сут в 3 приёма, пиндолол 5–15 мг 2 р/сут, тимолол 10–40 мг/сут в 2 приёма ••• Селективные (кардиоселективные) b1-адреноблокаторы: атенолол 25–100 мг 2 р/сут, метопролол 50–200 мг/сут в 2 приёма, надолол 40–240 мг/сут, бетаксолол 10–20 мг/сут.
• Диуретики •• Разновидности ••• Тиазиды и тиазидоподобные диуретики (при лечении АГ применяют наиболее часто) — диуретики средней силы действия, подавляют реабсорбцию 5–10% ионов натрия (препараты: гидрохлоротиазид 12,5–50 мг/сут, циклопентиазид 0,5 мг/сут, хлорталидон 12,5–50 мг/сут) ••• Петлевые диуретики (отличаются быстрым наступлением действия при парентеральном введении) — сильные диуретики, подавляют реабсорбцию 15–25% ионов натрия (основной препарат — индапамид 2,5 мг/сут в один приём; фуросемид в дозе 20–320 мг/сут для постоянного приёма с антигипертензивной целью назначают редко) ••• Калийсберегающие диуретики — слабые диуретики, вызывают дополнительную экскрецию не более 5% ионов натрия (препараты: спиронолактон 25–100 мг/сут, триамтерен 50–100 мг 4 р/сут.) •• Предпочтение диуретикам при лечении АГ отдают при склонности к отёкам и в пожилом возрасте.
• Ингибиторы АПФ •• Предпочтительны для лечения АГ со следующими сопутствующими состояниями (заболеваниями): ••• гипертрофия левого желудочка (ингибиторы АПФ наиболее эффективны в её регрессии) ••• гипергликемия ••• гиперурикемия ••• гиперлипидемия (ингибиторы АПФ не усугубляют этих состояний) ••• ИМ в анамнезе ••• сердечная недостаточность (ингибиторы АПФ относят к числу наиболее эффективных средств для лечения сердечной недостаточности; они не только ослабляют её клинические проявления, но и увеличивают продолжительность жизни больных) ••• пожилой возраст •• Препараты ••• каптоприл 25–150 мг/сут ••• эналаприл 2,5–40 мг/сут ••• фозиноприл 10–60 мг/сут ••• лизиноприл 2,5–40 мг/сут ••• рамиприл 2,5–10 мг/сут ••• беназеприл 10–20 мг/сут.
• Блокаторы медленных кальциевых каналов •• Предпочтительны при лечении АГ в сочетании со стенокардией (особенно вазоспастической), дислипидемией, гипергликемией, бронхообструктивными заболеваниями, гиперурикемией, наджелудочковыми аритмиями (верапамил, дилтиазем), диастолической дисфункцией левого желудочка, синдромом Рейно •• При брадикардии или предрасположенности к ней, снижении сократимости миокарда, нарушении проводимости не следует назначать верапамил или дилтиазем, обладающие выраженным отрицательными инотропным, хронотропным и дромотропным действиями, и, наоборот, показано применение производных дигидропиридина •• В связи с различной чувствительностью больных к блокаторам медленных кальциевых каналов лечение начинают с небольших доз •• Препараты ••• Дилтиазем 120–360 мг/сут ••• Исрадипин 2,5–15 мг/сут ••• Нифедипин (пролонгированная лекарственная форма) 30–120 мг /сут ••• Нитрендипин 5–40 мг/сут ••• Верапамил 120–480 мг/сут ••• Амлодипин 2,5–10 мг/сут ••• Фелодипин 2,5–10 мг/сут.
• Блокаторы рецепторов ангиотензина II •• Эти препараты предпочтительны при появлении сухого кашля на фоне лечения ингибиторами АПФ, почечной недостаточности (особенно при сахарном диабете) •• Препараты ••• лозартан 25–100 мг в 1 или 2 приёма ••• валсартан 80 мг 1 р/сут ••• эпросартан 600 мг 1 р/сут ••• кандесартан.
• a-Адреноблокаторы •• Для длительного лечения АГ используют в основном селективные a1-адреноблокаторы (празозин 1–20 мг/сут, доксазозин 1–16 мг /сут, теразозин) •• Данная группа препаратов нашла широкое применение в урологии при лечении доброкачественной гиперплазии предстательной железы •• Несмотря на многие положительные эффекты, препараты данной группы редко используют в качестве монотерапии. По-видимому, это связано с недостатками и побочными действиями, хотя опасность возникновения большинства из них, скорее всего, преувеличена. Основные показания — комбинированная терапия •• Недостатки: «феномен первой дозы» (выраженное снижение АД после первого приёма), ортостатическая артериальная гипотензия, длительный подбор дозы препарата, развитие толерантности (ускользание эффекта), синдром отмены. Для предупреждения «феномена первой дозы» рекомендуют приём a-адреноблокатора в постели с последующим пребыванием в положении лёжа несколько часов (лучше принимать на ночь).
• Препараты центрального действия (в последние годы постепенно теряют своё значение) •• Препараты центрального действия вызывают снижение АД вследствие торможения депонирования катехоламинов в центральных и периферических нейронах (резерпин), стимуляции центральных a2-адренорецепторов (клонидин, гуанфацин, метилдопа, моксонидин) и I1-имидазолиновых рецепторов (клонидин и особенно специфический агонист моксонидин), что в конечном итоге ослабляет симпатическое влияние и приводит к уменьшению ОПСС, снижению ЧСС и сердечного выброса •• Препараты этой группы для лечения АГ в основном применяют внутрь. Предпочтение агонистам имидазолиновых рецепторов в качестве средств первой линии следует отдавать при СД и гиперлипидемии (не усугубляют метаболические нарушения), ХОБЛ (препараты не влияют на бронхиальную проходимость), выраженной гиперсимпатикотонии, гипертрофии левого желудочка (вызывают её регрессию). Метилдопу наиболее часто используют при лечении АГ у беременных •• Препараты: резерпин и содержащие его комбинированные препараты (резерпин+дигидралазин+гидрохлоротиазид, резерпин+дигидроэргокристин+клопамид), метилдопа до 2 г/сут (при сочетании с другими гипотензивными препаратами не более 500 мг/сут), клонидин в начальной дозе по 0,075 3 р/сут в 2 приёма, моксонидин до 0,4 мг/сут в 2 приёма, гуанфацин 1–3 мг/сут.
Комбинированная терапия. По данным международных многоцентровых исследований, необходимость в комбинированной терапии возникает у 54–70% пациентов. Показания к комбинированной терапии следующие • Неэффективность монотерапии. Монотерапия антигипертензивным средством эффективна в среднем у 50% больных с АГ (можно добиться и более высокого результата, но тогда увеличится риск побочных эффектов). Для лечения оставшейся части больных необходимо применять комбинацию двух и более антигипертензивных средств • Необходимость дополнительной защиты органов-мишеней, в первую очередь сердца и головного мозга.
Рациональные комбинации ЛС. Наиболее часто используют комбинацию диуретика и какого-либо препарата другого класса. В некоторых странах комбинированную терапию с диуретиком считают обязательным этапом в лечении АГ • Наиболее эффективная комбинация — сочетание диуретика и ингибитора АПФ (возможно фиксированное сочетание, например капозид, ко-ренитек) • Рациональна комбинация диуретика и блокатора рецепторов ангиотензина II • Примерно таким же аддитивным действием обладает комбинация диуретика и b-адреноблокатора (данная комбинация не самая удачная, поскольку и диуретик, и b-адреноблокатор влияют на метаболизм глюкозы и липидов).
Нерациональные комбинации антигипертензивных средств могут привести как к усилению побочных эффектов, так и к увеличению стоимости лечения при отсутствии эффекта. Ярким примером нерациональной комбинации является сочетание b-адреноблокаторов и блокаторов медленных кальциевых каналов (верапамил, дилтиазем), поскольку обе группы препаратов ухудшают как сократимость миокарда, так и АВ-проводимость (усиление побочного действия), в то время как сочетание b-адреноблокаторов с дигидропиридинами (например, нифедипином) позитивно.
Лечение отдельных видов АГ
• Резистентная (рефрактерная) АГ — невозможность добиться снижения АД до целевых значений (менее 140/90 мм рт.ст.) более 1 мес у больных АГ на фоне комбинированной терапии двумя или тремя антигипертензивными препаратами в достаточных дозировках •• Для подтверждения диагноза необходимо испытать все рациональные комбинации препаратов (в первую очередь включающие диуретики, эффективна также комбинация «ингибитор АПФ + блокатор медленных кальциевых каналов»), затем назначить тройную комбинацию в самых различных вариантах, далее комбинацию из четырёх препаратов (обычно в качестве одного из компонентов используют миноксидил) •• Следует помнить о возможной псевдорезистентности, причиной которой могут быть симптоматическая АГ, несоблюдение правил приёма лекарств, неадекватность дозировки, нерациональная комбинация лекарств, приём алкоголя и лекарств, повышающих АД, увеличение массы тела, увеличение ОЦК (например, при сердечной недостаточности), сознательное введение пациентом врача в заблуждение (симуляция) •• В каждом случае резистентной АГ необходимо тщательное обследование пациента, желательно в условиях специализированного стационара для исключения симптоматической АГ.
• АГ у пожилых •• Лечение следует начинать с немедикаментозных мер, которые в этом случае достаточно часто снижают АД до целевого уровня. Большое значение имеет ограничение потребления поваренной соли и повышение содержания в рационе солей калия и магния •• Лекарственное лечение основано на патогенетических особенностях АГ в данном возрасте. Кроме того, следует помнить, что у пожилых часто встречаются различные сопутствующие заболевания ••• Начинать лечение необходимо с меньших доз (часто половина стандартной) ••• Увеличивать дозу следует постепенно в течение нескольких недель ••• Дозу подбирают под постоянным контролем АД, причём измерять его лучше в положении стоя для выявления возможной ортостатической артериальной гипотензии ••• Желательно использовать простой режим лечения (1 таблетка — 1 р/сут) ••• Следует с осторожностью использовать лекарства, способные вызвать ортостатическую артериальную гипотензию (метилдопа, празозин, лабеталол), и ЛС центрального действия (клонидин, метилдопа, резерпин), применение которых в пожилом возрасте достаточно часто осложняется депрессией или псевдодеменцией. При лечении диуретиками и/или ингибиторами АПФ желательно контролировать функции почек и электролитный состав крови.
• Эндокринные АГ — см. Гипертензии артериальные симптоматические.
• «Алкогольная» АГ — см. Гипертензии артериальные симптоматические.
Осложнения АГ: • ИМ • острое нарушение мозгового кровообращения • сердечная недостаточность • почечная недостаточность • гипертоническая энцефалопатия • гипертоническая ретинопатия • гипертонический криз • расслаивающая аневризма аорты.
Прогноз существенно зависит от адекватности назначаемой терапии и соблюдения пациентом врачебных рекомендаций.
Сокращение. АГ — артериальная гипертензия.
МКБ-10 • I10 Эссенциальная (первичная) гипертензия • I11 Гипертензивная болезнь сердца [гипертоническая болезнь с преимущественным поражением сердца] • I12 Гипертензивная [гипертоническая] болезнь с преимущественным поражением почек • I13 Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца и почек • I15 Вторичная гипертензия • O10 Существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовой период • O11 Существовавшая ранее гипертензия с присоединившейся протеинурией
Комбинированная терапия артериальной гипертонии
В России у 40% мужчин и женщин старше 18 лет отмечаются повышенные показатели артериального давления
(АД) [5]. Важнейшим условием эффективной антигипертензивной терапии является адекватный контроль АД, т. е. достижение его целевого уровня, за который принимают АД<140/90 мм рт.ст. у всех больных АГ. В случае хорошей переносимости назначенной терапии полезным считается снижение АД и до более низких значений. При сочетании АГ с сахарным диабетом или поражением почек рекомендуется снижение АД до уровня менее 130/80 мм рт.ст. [6]. Вместе с тем в России только у 5,7% мужчин и 17,5% женщин с АГ достигаются целевые уровни АД. Только 59% женщин и 37% мужчин знают о существовании у них АГ, лечатся только 46% женщин и 21% мужчин, но целевые значения АД достигаются лишь у 17,5% женщин и 5,7% мужчин [7,8]. Таким образом, современная антигипертензивная терапия должна воздействовать на различные системы, с помощью которых происходит регуляция АД в организме человека: симпато–адреналовую систему, ренин–ангиотензин–альдостероновую систему (РААС), обмен кальция, натрий–объем [9]. Влияние на любую из них позволяет добиться уменьшения АД. Согласно результатам мета–анализа
BPLTTC–2003
(Blood Pressure Lowering Treatment Trialist Collaboration) четыре класса антигипертензивных препаратов, воздействующих на различные системы – ингибиторы ангиотензинпревращающего фермента (ингибиторы АПФ), диуретики, β–адреноблокаторы, блокаторы кальциевых каналов показали одинаковую эффективность в отношении профилактики развития сердечно–сосудистых событий.
В настоящее время возможно использование двух стратегий терапии АГ для достижения целевого АД: монотерапии и комбинированного лечения. Однако результаты множества проспективных клинических испытаний антигипертензивной терапии убедительно показывают, что в подавляющем большинстве случаев невозможно достичь целевых значений АД с помощью монотерапии. Каждый из этих подходов имеет свои достоинства и недостатки. Преимущество монотерапии состоит в том, что в случае удачного подбора лекарственного средства больному не понадобится дополнительно принимать еще один препарат. Однако, как правило, при монотерапии удается достигнуть целевого АД в среднем только у 30–40% больных АГ. Это вполне естественно, поскольку один класс препаратов не в состоянии контролировать все патогенетические механизмы повышения АД: активность симпатической нервной системы и ренин–ангиотензин–альдостероновой системы, объемзависимые механизмы. В частности, в исследовании HOT
на момент включения в исследование 59% пациентов получали монотерапию, тогда как через 3,2 года единственный антигипертензивный препарат принимали лишь 32% пациентов. При этом отмечалась четкая зависимость между величиной целевого ДАД и частотой комбинированной терапии. Для достижения ДАД<90 мм рт.ст. комбинированная терапия потребовалась в 63% случаев, ДАД<85 мм рт.ст. – в 68%, а для ДАД<80 мм рт.ст. – в 74 % (причем среднее ДАД в этой группе составило 81 мм рт.ст., т. е. цель так и не была достигнута) [10]. Частота назначения двух и более антигипертензивных препаратов в других исследованиях также оказалась велика: в исследовании SHEP – 45,0%, MAPHY – 48,5%, ALLHAT – 62,0%, STOP–Hypertension – 66,0%, IPPPSH – 70,0%, INVEST – 84,0%, LIFE – 92,0%, COOPE – 93,0%, а в исследовании VA комбинация потребовалась всем пациентам.
Недостатком комбинированной терапии является неудобство, связанное с тем, что больному приходится дополнительно принимать еще один, а иногда и несколько препаратов. Однако в большинстве случаев назначение антигипертензивных средств с различными механизмами действия позволяет, с одной стороны, добиваться целевого АД, а с другой – минимизировать количество побочных эффектов. Комбинированная терапия дает также возможность подавлять контррегуляторные механизмы повышения АД. Использование комбинации гипотензивных препаратов становится неоспоримым, особенно при лечении АГ высокого риска, у больных с поражением почек, у страдающих сахарным диабетом, для которых целевые значения АД ниже. Начало лечения с комбинации препаратов наиболее предпочтительно у больных с более низкими целевыми значениями АД, при АГ высокого и очень высокого риска, а также при выраженном повышении АД (160/100 мм рт.ст. и выше). В последнем случае необходимость назначения комбинации препаратов в большинстве случаев поддерживается и американскими рекомендациями (доклад Объединенного комитета, 2003 г.).
Существуют различные комбинации антигипертензивных средств. Cреди комбинаций двух препаратов эффективными и безопасными считаются:
диуретик + β–адреноблокатор; диуретик + ингибитор АПФ; диуретик + антагонист рецепторов к ангиотензину II (АРА); антагонист кальция дигидропиридинового ряда + β–адреноблокатор; антагонист кальция + инигибитор АПФ; антагонист кальция + диуретик; α–адреноблокатор + β–адреноблокатор; препарат центрального действия + диуретик. Кроме того, возможны комбинации ингибитора АПФ, антагониста кальция, АРА и диуретика с агонистом I1 имидазолиновых рецепторов. Наиболее популярной в России является комбинация ингибитора АПФ и диуретика. Как показывают результаты исследования
ПИФАГОР
, почти треть врачей в России отдает предпочтение сочетанию именно этих препаратов [11]. К преимуществам комбинированной терапии относятся: усиление антигипертензивного действия за счет взаимного потенцирования эффекта отдельных препаратов. Это происходит вследствие подавления различных прессорных систем, а также нейтрализации контррегуляторных механизмов, уменьшающих эффективность отдельных препаратов. Снижение частоты нежелательных явлений: во–первых, взаимное потенцирование антигипертензивного эффекта позволяет использовать в комбинациях более низкие дозы препаратов, что снижает частоту побочных эффектов; во–вторых, большинство рациональных комбинаций обеспечивает взаимную нейтрализацию побочных действий отдельных препаратов. Повышение частоты ответа на лечение и частоты достижения целевых уровней АД. Комбинация лекарственных средств, обеспечивающая блокирование нескольких механизмов поддержания повышенного АД, увеличивает вероятность воздействия на прессорную систему, наиболее активную у данного конкретного пациента. Назначение комбинированной терапии в 2 раза увеличивает вероятность ответа на лечение. При этом обеспечивается более эффективная защита органов–мишеней АГ и, следовательно, более выраженное снижение риска осложнений.
Комбинация ингибитора АПФ и диуретика является одной из наиболее обоснованных и удобных
. Сегодня доказано, что ингибиторы АПФ и диуретик действуют синергично и эффект от такой комбинации выше, чем у каждого из этих препаратов в отдельности. Диуретики, уменьшая объем циркулирующей крови, приводят к компенсаторной активации ренин–ангиотензин–альдостероновой системы (РААС), что ограничивает их эффективность. Добавление ингибиторов АПФ позволяет преодолеть активацию РААС и тем самым усиливает эффект диуретика. С другой стороны, известно, что ингибиторы АПФ менее эффективны при низкорениновой форме АГ. Добавление диуретика в данной ситуации увеличивает активность РААС и обеспечивает повышение эффективности ингибиторов АПФ. Совместное использование ингибитора АПФ и диуретика позволяет взаимно нивелировать побочные эффекты обоих препаратов. Диуретики приводят к повышению экскреции калия, тогда как ингибиторы АПФ способствуют задержке калия; соответственно комбинация обеспечивает предотвращение как гипокалиемии, индуцированной мочегонным препаратом, так и гиперкалиемии, вызванной ингибиторами АПФ. Предотвращение гипокалиемии может иметь существенное значение не только в плане повышения переносимости терапии. В исследовании
SHEP
у больных с гипокалиемией не отмечено снижения частоты неблагоприятных сердечно–сосудистых событий по сравнению с пациентами, имевшими нормокалиемию, несмотря на одинаковое снижение АД [12]. Известно, что тиазидные диуретики, помимо гипокалиемии, вызывают гиперурикемию, ингибиторы АПФ же способствуют ее уменьшению, т.к. усиливают кровоток в кортикальном слое почек, что приводит к повышению экскреции мочевой кислоты. Существенным недостатком тиазидных диуретиков является их неблагоприятное влияние на обмен липидов и глюкозы. Комбинирование мочегонных с ингибиторами АПФ позволяет ослабить эти нежелательные эффекты, однако зачастую мешает полностью их преодолеть.
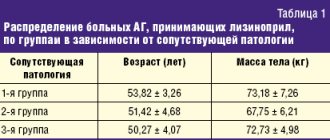
Так, в Российском исследовании ЭПИГРАФ
[13] оценивалась эффективность нефиксированной комбинации ингибитора АПФ эналаприла и тиазидного диуретика индапамида. В исследовании принимали участие 30 центров, которые включили 550 больных, страдавших гипертонической болезнью или вторичной АГ почечного генеза с уровнем АД выше 160 и 90 мм рт.ст. Средний возраст обследованных составил 55,3±0,4 лет, среди наблюдавшихся было 319 (58%) женщин и 231 (42%) мужчина. Исходные значения АД составили в среднем 174,1 и 100,6 мм рт.ст., АГ II ст. отмечалась у 452 (82%), АГ III ст. – у 98 (18%) пациентов. Симптоматическая почечная АГ (на фоне пиело– или гломерулонефрита) регистрировалась у 198 (36,8%) пациентов. Всем больным назначали индапамид в дозе 2,5 мг/сут. Затем всех больных в зависимости от САД разделили на три группы. В 1–й группе (124 пациента) САД составило 160–170 мм рт.ст., во 2–й (328 больных) – 170–180 мм рт.ст., в 3–й (98 больных) >180 мм рт.ст. Пациентам 1–й группы назначали эналаприл в дозе 5 мг/сут, 2–й – 10, в 3–й – 20 мг/сут. При недостижении целевых уровней АД дозы эналаприла увеличивались, что потребовалось у 121 (22%) больного. В итоге средняя суточная дозировка эналаприла к концу исследования составила 15,2 мг в комбинации с индапамидом в дозе 2,5 мг. В ходе исследования в целом по группе САД снизилось со 174,1±19,6 до 137,3 мм рт.ст., величина снижения составила 38,8 мм рт.ст., что соответствует 20,4% от исходного (р<0,001). ДАД также достоверно снизилось со 100,6±11,6 до 83,1±7,4 мм рт.ст., величина снижения составляла 17,5 мм рт.ст., что соответствует 14,7% от исходного (р<0,001). Целевой уровень АД был достигнут у 385 из 550 больных, т.е. в 70% случаев. Суммарный показатель контроля АД, включавший достижение целевых значений в сумме со снижением АД на 20/10 мм рт.ст. без достижения целевого уровня, составил 77,1% (424 из 550 пациентов). При этом отмечена хорошо известная закономерность: снижение ДАД ниже 90 мм рт. ст. достигалось у 521 (94,7%) больного, тогда как САД ниже 140 мм рт.ст. – лишь у 372 (67,7%). Комбинированная терапия эналаприлом и индапамидом хорошо переносилась: побочные явления выявлены у 45 (8,1%) больных, причем преобладали симптомы, связанные с чрезмерным снижением АД (5,4%), и лишь у 15 (2,7%) пациентов отмечен сухой кашель, вызванный приемом эналаприла. Таким образом, была отмечена
высокая эффективность комбинации эналаприла с индапамидом, хорошая переносимость лечения
. При этом установлено, что эффективность комбинированной терапии эналаприлом и индапамидом существенно не зависит от пола и возраста, а также от типа АГ (эссенциальной или симптоматической). Предложенные дозировки эналаприла и индапамида в целом обеспечивали достаточную степень эффективности при АГ различной тяжести.
На основе проведенного исследования был создан препарат Энзикс
– нефиксированная комбинация эналаприла и индапамида. Существуют три вида препарата Энзикс: Энзикс – 10 мг эналаприла и 2,5 мг индапамида (однократный прием утром) для больных АГ I степени;
Энизикс Дуо
– 10 мг эналаприла и 2,5 мг индапамида (утром) + 10 мг эналаприла (вечером) для больных АГ II степени;
Энзикс Дуо Форте
– 20 мг эналаприла и 2,5 мг индапамида (утром) + 20 мг эналаприла (вечером). Эффективность и безопасность Энзикса оценивалась в исследовании
ЭПИГРАФ–2
, которое по дизайну являлось сравнительным рандомизированным многоцентровым, включавшим девять центров в России и один – в Сербии [14]. Всего в исследование было включено 313 больных, рандомизированных в две группы. В группу Энзикса вошли 211 пациентов, в группу контроля – 102 больных. В контрольной группе проводилось лечение другими классами антигипертензивных препаратов (кроме иАПФ и диуретиков). Общая длительность лечения составила 14 недель. Все пациенты, рандомизированные в группу Энзикса, были разделены на две подгруппы в зависимости от исходного уровня АД. В первой подгруппе 118 пациентам с АГ I степени и исходным систолическим АД 140–160 мм рт.ст. была назначена комбинация 10 мг эналаприла и 2,5 мг индапамида (Энзикс). В процессе лечения 88 (74,6%) из них продолжали принимать первоначальную дозу, а у 26 (22,1%) пациентов доза эналаприла была удвоена (10 мг утром + 10 мг вечером) при сохранявшейся дозе индапамида (2,5 мг утром), что соответствовало Энзикс Дуо. Только одному больному с АГ I степени потребовалось назначение комбинации 40 мг эналаприла (20 мг утром + 20 мг вечером) и 2,5 мг индапамида, что соответствовало Энзикс Дуо Форте. Трое пациентов не завершили исследование. Во второй подгруппе 93 пациентам с АГ II степени и систолическим АД 160–180 мм рт.ст. терапия начиналась с 20 мг эналаприла (по 10 мг утром и вечером) и 2,5 мг индапамида (Энзикс Дуо). В процессе лечения у 46 пациентов эта дозировка была сохранена, а у 45 больных доза эналаприла была увеличена до 40 мг/сут. (20 мг утром + 20 мг вечером) при неизменной дозе индапамида 2,5 мг, что соответствовало Энзикс Дуо Форте. Еще двум больным исходная доза эналаприла была уменьшена до 10 мг при сохранении исходной дозы 2,5 мг индапамида, что соответствовало Энзикс.
При анализе числа больных, у которых в результате лечения произошла нормализация уровня АД, некоторые преимущества имела группа пациентов, получавших Энзикс (72,5%), в сравнении с группой контроля (66,7%). И это несмотря на то, что систолическое АД в «опытной» группе было исходно на 2,7 мм рт.ст. выше, чем в контрольной. Если же суммировать общее число больных, положительно отреагировавших на лечение (число пациентов с нормализацией АД или снижением систолического АД более чем на 20 мм рт.ст. от исходного уровня), то к концу лечения оно достигло 82,4% в среднем по группе, принимавшей Энзикс, причем среди пациентов с АГ I степени эта величина составляла 89,8%, а у больных с АГ II степени – 77,2%. Таким образом, раннее начало лечения больных с АГ I–II степеней нефиксированной комбинацией эналаприла и индапамида (Энзикс) в сравнении с рутинной антигипертензивной терапией позволяет чаще достигать нормализации уровня АД. Кроме того, в группе Энзикса удалось достоверно уменьшить число пациентов с гипертрофией левого желудочка и протеинурией, улучшить качество жизни, снизить количество госпитализаций и дополнительных визитов к врачу.
Известно, что фиксированным комбинациям наряду с такими преимуществами, как удобство приема и повышение приверженности к лечению, присущи и недостатки. В частности, врач не может варьировать дозы препаратов, входящих в фиксированную комбинацию, что не позволяет индивидуализировать лечение. При появлении побочных реакций, связанных с одним из действующих начал, приходится отменять комбинацию в целом. Наличие нескольких лекарственных форм с различными дозировками позволяет преодолеть эти недостатки лишь частично. В результате были созданы препараты Энзикс, которые выпускаются компанией Hemofarm A.D. и содержат в одном блистере таблетки индапамида и эналаприла. Комбинация препаратов в одном блистере имеет ряд преимуществ: возможность титрования дозы эналаприла в различных клинических ситуациях, простота отмены препарата или уменьшения дозы при развитии нежелательных явлений, возможность повышения дозы для усиления антигипертензивного эффекта путем замены такой же формой препарата с большей дозировкой эналаприла, что не влечет за собой уменьшения приверженности лечению. Также несомненно важным остается экономический аспект лечения. Таким образом препарат Энзикс с нефиксированной комбинацией эналаприла и индапамида зарекомендовал себя, как высокоэффективный и безопасный препарат для лечения артериальной гипертонии у различных групп больных.
Литература 1. Chobanian AV, Bakris GL, Black HR, et al. Seventh report of the joint national committee on prevention, detection, evaluation, and treatment of high blood pressure. Hypertension 2003;42:1206–52. 2. Шальнова С.А., Баланова Ю.А., Константинов В.В. и др. Артериальная гипертония: распространенность, осведомленность, прием антигипертензивных препаратов и эффективность лечения среди населения Российской Федерации // Российский кардиологический журнал. 2006. № 4. С. 45–50. как в национальном, так и в мировом масштабе 3. Ezzati M, Lopez AD, Rodgers A, et al. Selected major risk factors and global and regional burden of disease. Lancet 2002;360(9343):1347–60. Распространенность АГ в экономически развитых странах достигает 25 % [1]. 1. Kaplan N, Schachter M. New frontiers in hypertension. Lippincatt Williams and Wilking 2002. 4. Lewington S, Clarke R, Qizilbash N, et al. Prospective Studies Collaboration. Age–specific relevance of usual blood pressure to vascular mortality: a meta–analysis of individual data for one million adults in 61 prospective studies. Lancet 2002;360:1903–13. 5. Оганов Р.Г. Профилактика сердечно–сосудистых заболеваний: возможности практического здравоохранения // Кардиоваскулярная терапия и профилактика. 2002. № 1. С. 5–9. 6. Второй пересмотр рекомендаций ВНОК по профилактике, диагностике и лечению артериальной гипертензии // Кардиоваскулярная терапия и профилактика. 2004. Т. 3. № 3. Ч. 1. С. 105–120. 7. Ратова Л.Г., Чазова И.Е. Нефропротективный эффект антигипертензивной терапии: исследование ИРИС. Consilium Medicum 2004; Приложение, выпуск 2; 3–7. 8. Фофанова Т.В., Агеев Ф.Т. Ингибиторы АПФ плюс низкие дозы тиазидных диуретиков: идеальная комбинация для лечения артериальной гипертонии. Сердце 2004; 3; 99–103. 9. Бойцов С.А. Комбинированная терапия артериальной гипертензии с позиций профилактики сердечно–сосудистых осложнений и патогенеза. Consilium Medicum 2004; Приложение, выпуск 2; 23–26. 10. Hansson L, Zanchetti A, Carruthers SG, et al. Effects of intensive blood–pressure lowering and low–dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomised trial. Lancet 1998;351:1755–62. 11. Леонова М.В., Белоусов Ю.Б., Белоусов Д.Ю. и др. Результаты фармакоэпидемиологичяеского исследования больных артериальной гипертонией в России // Качественная клиническая практика. 2004. № 1. С. 17–27. 12.Savage PJ, Pressel SL, Curb JD, et al. Influence of long–term, low–dose, diuretic–based, antihypertensive therapy on glucose, lipid, uric acid, and potassium levels in older men and women with isolated systolic hypertension: The Systolic Hypertension in the Elderly Program. Arch Intern Med 1998;158:741–51. 13. Беленков Ю.Н., Мареев В.Ю. от имени рабочей группы исследования ЭПИГРАФ. Эналаприл Плюс Индапамид в лечении стабильной артериальной ипертонии: оценка эффективности и безопасности РАциональной комбинированной Фармакотерапии (ЭПИГРАФ). Первые результаты Российского многоцентрового исследования // Сердце. 2003. Т. 2. № 4. C. 3–7. 14. Беленков Ю.Н. и рабочая группа исследования ЭПИГРАФ–2. Эналаприл Плюс Индапамид в лечении АГ: оценка эффективности и безопасности Рациональной Фармакотерапии. Применение нефиксированной комбинации Эналаприла и Индапамида (Энзикс). Дизайн и основные результаты исследования ЭПИГРАФ–2 // Сердце. 2005. Т. 4. № 5. С. 277–286.