Антифосфолипидный синдром (АФС) является аутоиммунным процессом не воспалительного генеза.
При этом процессе иммунные клетки вырабатывают антитела, направленные на уничтожение фосфолипидов – структурные образования сосудистых и нервных клеток, а также мембран тромбоцитов. Особую опасность представляют осложнения антифосфолипидного синдрома у беременных — мертворождение, преждевременные роды, выкидыши, тяжелая форма преэклампсии. Чтобы это предотвратить, еще на этапе подготовки к беременности должна быть проведена необходимая диагностика, исключена приобретенная или наследственная тромбофилия посредством анализа крови.
Различают такие виды данной патологии:
- катастрофический АФС – тромбообразование в разных органах за короткий срок (до семи часов);
- первичный – без проявлений красной волчанки или сопутствующих инфекционных болезней;
- вторичный – на фоне системной волчанки;
- синдром без специфических антител;
- АФС, проявляющийся симптомами, характерными для других форм тромбофилий.
Виды АФС, обусловленные наличием или отсутствием антифосфолипидных антител:
- серопозитивная форма – в крови помимо специфических антител выявлен волчаночный антикоагулянт;
- серонегативная форма – отсутствие волчаночного антикоагулянта, отсутствие антител к кардиолипину.
Диагностика антифосфолипидного синдрома и его формы возможна только в условиях современной лаборатории, оснащенной высокочувствительным техническим оборудованием и высококачественными реагентами.
Что такое АФС?
АФС – аутоиммунное состояние, когда антитела к фосфолипидным комплексам, присутствующим в самых разных органах человека, начинают атаковать ткани собственного организма, поскольку воспринимают их как чужеродные и, как следствие, пытаются противостоять мнимой угрозе.
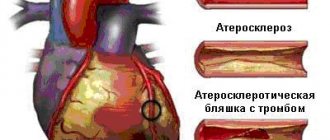
Несмотря на то что теоретически пострадать может любая система, чаще всего АФС становится причиной тромбозов (как артериальных, так и венозных), в результате чего развиваются такие опасные патологии, как тромбоэмболия, инсульт и инфаркт. Кроме того, синдром провоцирует серьезные осложнения во время беременности.
Сразу следует отметить, что сама по себе продукция антител к фосфолипидам не может стать причиной тромбоза. Необходимо некое событие, которое станет фактором, запускающим активацию иммунных сил организма. Что это может быть? Например, беременность, травма и стрессовое состояние.
Почему мы?
- Ультрасовременное оборудование. Квалификация наших специалистов, экспертная аппаратура и современные методики позволяют своевременно и точно диагностировать АФС.
- Консультация смежных специалистов. Пациента осматривает консилиум врачей, особенно это относится к беременным женщинам.
- Комфортные условия. Каждому клиенту наши ревматологи уделяют максимум времени. Все услуги оказываются в одном здании в центре Москвы, что экономит силы и время.
- Инновации. Применение высокотехнологичных методов лечения обеспечивает успешность терапии.
Используйте весь потенциал современной медицины, чтобы сохранить собственное здоровье и подарить жизнь вашему ребенку — обратитесь к ревматологу Клинического госпиталя на Яузе.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Виды АФС
Антифосфолипидный синдром подразделяется на первичный и вторичный. Клинические проявления у обеих форм одинаковые – это тромбозы различной локализации, невынашивание беременности, акушерские осложнения (задержка роста плода, преэклампсия, отслойка плаценты). Разница лишь в наличии или отсутствии фонового заболевания, которое могло стать причиной появления АФС.
- Первичный антифосфолипидный синдром
Возникает у пациентов без сопутствующей аутоиммунной патологии, онкологических, инфекционных процессов. Другими словами, нет никакой явной причины для выработки антифосфолипидных антител.
- Вторичный антифосфолипидный синдром
«Наслаивается» на уже имеющуюся у пациента сопутствующую патологию:
- Вторичный антифосфолипидный синдром на фоне аутоиммунных патологических состояний: ревматоидный артрит, системная красная волчанка, системная склеродермия, неспецифический язвенный колит, аутоиммунный тиреоидит и т.п.
- Антифосфолипидный синдром, протекающий на фоне злокачественной патологии (карциномы, тимомы, опухоли лимфатической системы).
- АФС, возникший на фоне инфекционно-воспалительных процессов, а также инфекционно-иммунологической патологии (ВИЧ, гломерулонефрит, бронхиальная астма и другие).
- АФС, возникший на фоне системных патологий, таких как хроническая почечная или печеночная недостаточность.
Критерии антифосфолипидного синдрома
Чтобы поставить диагноз «Определенный антифосфолипидный синдром», необходимо присутствие одновременно хотя бы одного клинического и одного лабораторного критерия:
1. Клинические критерии:
- Тромбоз любой локализации. Это может быть венозный тромбоз (поражающий вены нижних или верхних конечностей, тромбоз венозных синусов головного мозга); артериальный тромбоз (в сосудах конечностей, артериях сердца – инфаркт миокарда, артериях мозга – ишемический инсульт, сосудах брюшной полости – мезентериальный тромбоз, тромбоз почечных артерий и т.д.), тромбоз сосудов сетчатки, а также тромботические поражения микрососудистого русла – например, подкожные диффузные тромбозы, которые проявляются сетчатым рисунком на коже (сетчатое ливедо).
- 3 или более последовательные потери морфологически нормального плода на сроке беременности до 10 недель. Если у погибшего плода выявлена хромосомная патология, такой случай потери беременности не учитывается в качестве критерия АФС.
- Хотя бы одна потеря морфологически нормального плода на сроке беременности более 10 недель (антенатальная гибель, поздний выкидыш).
- Преждевременные роды на сроке до 34 недель беременности, произошедшие по причине отслойки плаценты, тяжелой преэклампсии, плацентарной недостаточности.
2. Лабораторные критерии:
- положительный анализ крови на волчаночный антикоагулянт,
- антитела к кардиолипину IgG и(ли) IgM, определенные методом ИФА, в титре 40 ЕД/мл и выше (при норме лаборатории не более 20 ЕД/л),
- антитела к бета-2-гликопротеину IgG и(ли) IgM, определенные методом ИФА, в титре 40 ЕД/мл (при норме лаборатории не более 20 ЕД/мл)
Важно
: лабораторный критерий считается соблюденным, если выявлены позитивные антитела как минимум дважды с интервалом не менее 12 недель между анализами, но не более 5 лет.
Кроме того, диагноз АФС не считается подтвержденным, если между клиническими проявлениями (тромбоз или потеря беременности) и положительным лабораторным тестом прошло более 5 лет.
Вероятный антифосфолипидный синдром
Если у пациента присутствуют антифосфолипидные антитела, но в совокупности критерии определенного АФС не соблюдены, может быть сформулирован диагноз «вероятный АФС». Это бывает, например, при одной или двух потерях плода на сроке до 10 недель и наличии антифосфолипидных антител; при непоследовательных потерях плода (выкидыш, потом роды, потом еще два выкидыша), или если, к примеру, беременность осложнилась преэклампсией или отслойкой плаценты, но роды произошли позднее 34 недели, и так далее.
Также диагноз «вероятный АФС» может быть установлен при неполном соблюдении лабораторных критериев: титр антител не достигает необходимых 40 Ед/мл, или же положительные тесты на антитела выполнены с интервалом менее 12 недель, и так далее.
Клиническая картина
Наиболее частыми и специфическими признаками антифосфолипидного синдрома считаются:
- Артериальные и/или венозные тромбозы: зачастую страдают глубокие вены нижних конечностей. Что касается артериального русла, тут мишенями становятся внутримозговые сосуды.
- Акушерская патология: потеря плода во втором или третьем триместре беременности, поздний гестоз, пре- и эклампсия, задержка внутриутробного развития плода.
- Поражение ЦНС сопровождается развитием ишемических атак, инсультов, эпилептических приступов, хореей, тугоухостью.
- Беспричинные головные боли: могут проявляться в виде приступов мигрени или постоянных и не поддающихся лечению болей.
- Дисфункция миокарда: у больного диагностируют инфаркт (при отсутствии атеросклероза), поражение клапанов, ишемическую кардиомиопатию, легочную или артериальную гипертензию.
- Тромбоцитопения: количество тромбоцитов варьируется в диапазоне 70-100*109/л.
Также при АФС поражаются мочевыделительная система (почечная недостаточность), печень, ЖКТ, опорно-двигательный аппарат (некроз костной ткани), кожа (появляются геморрагии, язвы).
Симптомы антифосфолипидного симптома
Обеспокоенность врача могут вызвать такие эпизоды в прошлом пациентки, как:
- замершие беременности на сроке от 10 недель (даже один такой случай является поводом для обследования на наличие АФС);
- преждевременные роды на сроке до 34 недель, в случае если во время беременности были выявлены) тяжелые формы преэклампсии или фетоплацентарная недостаточность;
- выкидыши (3 и более) на ранних сроках (до 10 недель), если причины этого обнаружить не удалось;
- гипоксия (состояние, обусловленное недостаточным поступлением кислорода) и задержка развития плода;
- преждевременная отслойка нормально расположенной плаценты.
Также в группе риска находятся женщины, у которых в прошлом развивались венозные или артериальные тромбозы во время беременности, на фоне приема оральных контрацептивов или после рождения ребенка.
Использованная литература
- Гайтон, А.К., Холл, Дж. Медицинская физиология / под ред. В.И. Кобрина. — М.:Логосфера, 2008. — 1296 с.
- Внутренние болезни в 2-х томах: учебник / под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова, 2010. — 1264 c.
- Секреты ревматологии. — СПб.: «Издательство БИНОМ», 1999. — 768 с.
- Решетняк, Т.М. Антифосфолипидный синдром: диагностика и клинические проявления (лекция). Научно-практическая ревматология, 2014. — №1.
- Федеральные клинические рекомендации. Лабораторная диагностика ревматических заболеваний, 2014. — 12 с.
- Макаренко, Е.В. Антифосфолипидный синдром. Проблемы здоровья и экологии, 2021. — №4(54).
- Miyakis, S., Lockshin, M., Atsumi, T. et al. International consensus statement on an update of the classification criteria for definite antiphospholipid syndrome (APS). J ThrombHaemost, 2006. — Vol. 4(2). — P. 295-306.
АФС во время беременности
Чтобы предотвратить развитие опасных осложнений, врач назначает лечение с самого начала беременности.
Если имеются соответствующие показания, специалист может назначить антикоагулянты (препараты, которые уменьшают вязкость крови) и антиагреганты (вещества, которые препятствуют склеиванию эритроцитов и тромбоцитов).
Дополнительно рекомендуется прием витаминов группы B (в том числе фолиевой кислоты) и магния.
Если беременная женщина страдает АФС, у нее развивается прогестероновая недостаточность, поэтому с самого начала беременности врач назначает препараты прогестерона.
Ведение беременности должно осуществляться под контролем опытного врача-гемостазиолога. Необходимо тщательное наблюдение за состоянием будущей мамы и малыша, а также коррекция дозировки препаратов на основании результатов исследований. При отсутствии адекватного лечения вероятность успешного исхода беременности очень мала. Если терапию начали проводить своевременно, шансы заметно возрастают.
Лечение
После тщательного клинического осмотра, интерпретации лабораторных данных и сбора анамнеза ревматолог Клинического госпиталя на Яузе разрабатывает индивидуальную схему лечения АФС для каждого из пациентов. Ее компонентами могут быть:
- антикоагулянты непрямого действия и антиагреганты;
- глюкокортикоиды;
- иммуносупрессоры;
- аминохолины;
- селективные НПВС;
- иммуноглобулины;
- комплексы витаминов и микроэлементов.
Экстракорпоральная гемокоррекция в лечении антифосфолипидного синдрома
Чтобы уменьшить количество аутоантител в крови пациента, увеличить восприимчивость его организма к медикаментозной терапии, снизить вероятность развития побочных действий препаратов, нашими специалистами используется инновационная методика лечения АФС — экстракорпоральная гемокоррекция. Применяются следующие методы ЭГ:
- криоаферез;
- каскадная фильтрация плазмы;
- иммуносорбция;
- высокообъемный плазмообмен;
- экстракорпоральная фармакотерапия;
- фотоферез.
Применение экстракорпоральных технологий в лечении АФС способствует купированию аутоиммунного процесса, облегчению течения заболевания, а также наступлению беременности и ее благоприятному вынашиванию почти в 90% случаев.
Кроме того, курс гемокоррекции в 100 % случаев нормализует свертывающую способность крови, что устраняет повышенный риск тромбозов и тромбоэмболии, характерный для АФС.
Диета
Специальной диеты нет. Однако при повышении уровня холестерина и риске сердечно-сосудистых заболеваний и тромбообразования больные должны ограничить животные жиры, углеводы, соль. При лечении Варфарином рацион не должен содержать повышенного количества витамина К, который содержат листовые овощи, зелёный чай, белокочанная, цветная, брюссельская капуста, брокколи, пшеничные отруби, тыква, авокадо, молочные продукты, шпинат, морковь, смородина.
Прогноз
Течение данного заболевания и тяжесть тромботических осложнений невозможно предсказать. Неблагоприятными в отношении летальности являются артериальные тромбозы, рецидивы тромбозов и тромбоцитопения. Прогноз все же зависит от того, насколько своевременно начато лечение, которое больной должен строго выполнять (иногда пожизненно). Летальность связана с развитием инсульта, инфаркта, легочной гипертензии, эндокардита, нефропатии, тромбоэмболии легких, гангрены конечностей.
Если рассматривать катастрофический АФС, по прогноз неблагоприятный. Смерть наступает у половины больных и ее причиной являются сердечная недостаточность, инфаркт миокарда, респираторный дистресс-синдром и легочная недостаточность. При наличии антифосфолипидного синдрома у больных с красной волчанкой прогноз также не благоприятный, поскольку выживаемость таких больных снижается.
Симптомы и осложнения антифосфолитического синдрома
Основным и наиболее опасным клиническим проявлением антифосфолитического синдрома являются рецидивирующие тромбозы. Чаще всего развиваются венозные тромбозы, которые локализуются в глубоких венах голеней. Это сопряжено с риском развития тромбоэмболии ветвей легочной артерии. Нередки случаи тромбозов вен печени и почек. Могут возникать тромботические поражения подключичной, воротной, нижней полой вен, сосудов головного мозга, вен и артерий сетчатки, различных отделов аорты, крупных сосудов нижних конечностей.
Различают следующие клинические проявления артериального тромбоза:
- Периферическая гангрена;
- Слепота;
- Синдром дуги аорты;
- Нарушения мозгового кровообращения.
Опасность тромботических осложнений возрастает с течением беременности и в послеродовом периоде. Антифосфолипидный синдром приводит к неразвивающейся беременности, задержке внутриутробного роста плода, до его гибели плода во втором и третьем триместрах. В первом триместре беременности антифосфолипидные антитела оказывают прямое повреждающее воздействие на плодное яйцо. В последующем беременность прерывается спонтанно.
С ранних сроков беременности повышается функциональная активность тромбоцитов, снижаются гормональная и белковосинтезирующая функции плаценты. При отсутствии соответствующего лечения повышается активность свёртывающей системы крови. Возникают тромбозы в сосудах плаценты, развивается плацентарная недостаточность, хроническая гипоксия и плод может погибнуть вследствие недостатка кислорода.
Профилактика
Профилактика включает:
- Контроль заболевания, на фоне которого развивается АФС.
- Своевременное лечение инфекционных осложнений.
- Воздействие на факторы риска тромбозов (повышенный уровень холестерина, гипертоническая болезнь).
- Подготовка женщин, страдающих АФС, перед беременностью. Эта подготовка включает проведение в течение 3 месяцев следующих лечебных мероприятий: несколько сеансов плазмафереза, прием антиагрегантов (аспирин) при повышенной функции тромбоцитов. Если женщина получает варфарин, ее переводят на низкомолекулярные гепарины. У женщин выявляют и лечат сопутствующие заболевания, санируют очаги инфекции. Женщина должна принимать витамины с фолиевой кислотой (0,8–1 мг в день), а при выявленной гипергомоцистеинемии доза увеличивается до 5-6 мг. Также показан прием витаминов В6, В1, В12. При недостаточности лютеиновой фазы назначаются препараты прогестерона.
- Женщинам с привычным невынашиванием проводится HLA-типирование, кариотипирование выявление различных форм тромбофилии.
Источники
- Htut TW., Milne D., Khan MM., Watson HG. Outcomes in patients with nontriple antiphospholipid syndrome (APS) anticoagulated with rivaroxaban. // Int J Lab Hematol — 2021 — Vol — NNULL — p.; PMID:33470532
- Cheng C., Cheng GY., Denas G., Pengo V. Arterial thrombosis in antiphospholipid syndrome (APS): Clinical approach and treatment. A systematic review. // Blood Rev — 2021 — Vol — NNULL — p.100788; PMID:33341301
- Vomero M., Finucci A., Barbati C., Colasanti T., Ceccarelli F., Novelli L., Massaro L., Truglia S., Pensa C., Mauro FR., Foà R., Valesini G., Conti F., Alessandri C. Increased eryptosis in patients with primary antiphospholipid syndrome (APS): a new actor in the pathogenesis of APS. // Clin Exp Rheumatol — 2021 — Vol — NNULL — p.; PMID:33124577
- Franco AMM., Medina FMC., Balbi GGM., Levy RA., Signorelli F. Ophthalmologic manifestations in primary antiphospholipid syndrome patients: A cross-sectional analysis of a primary antiphospholipid syndrome cohort (APS-Rio) and systematic review of the literature. // Lupus — 2021 — Vol29 — N12 — p.1528-1543; PMID:32814509
- Riancho-Zarrabeitia L., Martínez-Taboada V., Rúa-Figueroa I., Alonso F., Galindo-Izquierdo M., Ovalles J., Olivé-Marqués A., Fernández-Nebro A., Calvo-Alén J., Menor-Almagro R., Tomero-Muriel E., Uriarte-Isacelaya E., Botenau A., Andres M., Freire-González M., Santos Soler G., Ruiz-Lucea E., Ibáñez-Barceló M., Castellví I., Galisteo C., Quevedo Vila V., Raya E., Narváez-García J., Expósito L., Hernández-Beriaín JA., Horcada L., Aurrecoechea E., Pego-Reigosa JM. Antiphospholipid syndrome (APS) in patients with systemic lupus erythematosus (SLE) implies a more severe disease with more damage accrual and higher mortality. // Lupus — 2021 — Vol29 — N12 — p.1556-1565; PMID:32807021
- Uludağ Ö., Bektaş M., Çene E., Sezer M., Şahinkaya Y., Gül A., Inanç M., Öcal L., Artim-Esen B. Validation of the adjusted global antiphospholipid syndrome score in a single centre cohort of APS patients from Turkey. // J Thromb Thrombolysis — 2021 — Vol51 — N2 — p.466-474; PMID:32588289
- Balbi GGM., Pacheco MS., Monticielo OA., Funke A., Danowski A., Santiago MB., Staub HL., Rêgo J., de Andrade DCO. Antiphospholipid Syndrome Committee of the Brazilian Society of Rheumatology position statement on the use of direct oral anticoagulants (DOACs) in antiphospholipid syndrome (APS). // Adv Rheumatol — 2021 — Vol60 — N1 — p.29; PMID:32460902
- Kotyla PJ., Islam MA. MicroRNA (miRNA): A New Dimension in the Pathogenesis of Antiphospholipid Syndrome (APS). // Int J Mol Sci — 2020 — Vol21 — N6 — p.; PMID:32197340
- Alijotas-Reig J., Esteve-Valverde E., Ferrer-Oliveras R., Sáez-Comet L., Lefkou E., Mekinian A., Belizna C., Ruffatti A., Hoxha A., Tincani A., Nalli C., Marozio L., Maina A., Espinosa G., Ríos-Garcés R., Cervera R., Carolis S., Monteleone G., Latino O., Udry S., LLurba E., Garrido-Gimenez C., Trespidi L., Gerosa M., Chighizola CB., Rovere-Querini P., Canti V., Mayer-Pickel K., Tabacco S., Arnau A., Trapé J., Ruiz-Hidalgo D., Sos L., Farran-Codina I. Comparative study of obstetric antiphospholipid syndrome (OAPS) and non-criteria obstetric APS (NC-OAPS): report of 1640 cases from the EUROAPS registry. // Rheumatology (Oxford) — 2020 — Vol59 — N6 — p.1306-1314; PMID:31580459
- Ahuja A., Tyagi S., Pati HP., Saxena R., Somasundaram V., Manivannan P., Tripathi P., Chandra D. Utility of Lupus Anticoagulant Assays (APTT-LA, KCT, DPT and DRVVT) in Detection of Antiphospholipid Syndrome (APS) in High Risk Pregnancy Cases. // Indian J Hematol Blood Transfus — 2021 — Vol35 — N3 — p.478-484; PMID:31388260
Антифосфолипидные антитела в крови – норма или патология?
Иногда уровень антифосфолипидных антител может быть повышен у здорового человека. У 12% людей эти антитела присутствуют в крови, но заболевания при этом у них не развивается. Чем старше человек, тем выше могут быть показатели патологических иммуноглобулинов. Также имеется вероятность возникновения ложноположительной реакции Вассермана, к чему пациент должен быть готов. Главное не впадать в панику и пройти комплексную диагностику.
Видео: АФС и другие тромбофилии в акушерстве:
Автор статьи:
Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации. Наши авторы
Общие сведения
Антифосфолипидный синдром (синон. синдром Хьюза, синдром волчаночных антител, синдром антифосфолипидных антител) представляет собой клинико-лабораторный симптомокомплекс, ассоциированный с гиперкоагуляцией, манифестирующий венозными/артериальными тромбозами, клапанными пороками сердца, артериальной гипертензией, акушерской патологией различной формы (поздний гестоз, невынашивание беременности, внутриутробная задержка развития плода), поражением кожи и тромбоцитопенией, которые обусловлены синтезом антител к фосфолипидам (аФЛ): кардиолипинам, к b2-гликопротеину I и волчаночного антикоагулянта, к кофакторным белкам (протеин S, протромбин, протеин С, простациклин, аннексин V).
В основе АФС — образование бимодальных аутоантител в высоком титре, активно взаимодействующих с мембранными отрицательно/нейтрально заряженными фосфолипидами и связанными с ними гликопротеинами. Основной спецификой АФС является высокая ангиотропность/тромбогенность.
В зависимости от иммуногенности/структуры различают «нейтральные» фосфолипиды (фосфатидилэтаноламини, фосфатидилхолин) и «отрицательно заряженные» (фосфатидилинозитол, кардиолипин, фосфатидилсерин). Антифосфолипидные антитела, которые вступают в реакцию с фосфолипидами представлены преимущественно волчаночным антикоагулянтом, бета2-гликопротеином-1, кардиолипинами и кофакторзависимыми белками.
Антифосфолипидные антитела способны воздействовать на множество процессов, составляющих основу процессов регуляции гемостаза. Взаимодействуя с фосфолипидами нейтрофилов, тромбоцитов, клеточными мембранами эндотелия сосудов, антитела вызывают расстройства гемостаза, проявляющиеся склонностью к гиперкоагуляции.
Клиническая значимость аФЛ определяется зависимостью их наличия/уровня в крови с развитием конкретной характерной симптоматики. Например, проявления АФС наблюдаются лишь у 30-35% лиц с положительным волчаночным антикоагулянтом и только у 40–50% лиц с умеренным/высоким уровнем волчаночного антикоагулянта.
Достоверных статистических данных об истинной распространенности АФС в человеческой популяции нет. Установлено, что в сыворотке крови высокие титры антител к фосфолипидам обнаруживаются у 0,2% здоровых лиц, а незначительное повышение уровня АТ встречается у 2-4% лиц. Заболеваниями, ассоциированными с АФС, могут страдать как мужчины, так и женщины (в том числе дети различного возраста), но антифосфолипидный синдром в 5-7 раз чаще диагностируется среди женщин, преимущественно молодого возраста (от 20 до 40 лет) и значительно реже встречается у людей пожилого возраста. При этом, отмечается увеличение частоты встречаемости аФЛ при различных аутоиммунных, воспалительных и инфекционных заболеваниях, приеме некоторых лекарственных препаратов (психотропные средства/оральные контрацептивы), онкологических заболеваниях и у лиц с иммуногенетической предрасположенностью к повышенному продуцированию аФЛ. АФС может иметь спорадический и наследственный характер, при котором наследование осуществляется по аутосомно-доминантному типу.
Проблема антифосфолипидного синдрома, проявляющегося полиорганностью симптоматики, является мультидисциплинарной, которой занимаются врачи ревматологи, кардиологи, неврологи, гематологи, гинекологи, акушеры. Ниже в таблице приведены обобщенные данные о клинических проявлениях АФС и частоте их встречаемости.
Поскольку для АФС характерна полиорганность симптоматики, а также невозможность дать описание всех клинических проявлений, рассмотрим лишь самые характерные/частые проявления АФС в контексте венозных/артериальных тромботических проявлений, часто заканчивающихся окклюзией сосудов и акушерских/гинекологических патологий, как причине прерывания беременности.
Патогенез
Патофизиологические процессы при образовании антител к определенным собственным фосфолипидам до настоящего времени полностью не изучены и вызывают споры. Существует множество теорий, пытающихся выявить механизм/причины нарушения коагуляции при АФС —нарушение механизмов клеточного апоптоза, выработка антител против факторов коагуляции (протеины С и S, протромбин, аннексины), повышение тропности тромбоцитов к сосудистому эндотелию и др. Также остается не до конца выяснена роль вторичных факторов риска в развитии АФС (наличие ожирения, диабета, гипертонии, возраст, пол и др.).
Антифосфолипидные антитела представлены многочисленной группой антител, однако в практической деятельности ведущее значение имеют антитела к кардиолипину (АКЛ)/волчаночный антикоагулянт (ВА), которые, прикрепляясь к тромбоцитам/эндотелию стенок сосудов, вступают в реакции свертывания крови, что и приводит к развитию тромбозов. Также существует предположение, что антитела обладают иммунной активностью и могут непосредственно оказывать «токсическое» воздействие на различные ткани организма.
Установлено, что для запуска аутоиммунного процесса в организме должны присутствовать не только антитела к фосфолипидам, а и кофакторы, связываясь с которыми антитела формируют комплексы антиген—антитело. К таким кофакторам относятся присутствующие в сыворотке больных бета-2-гликопротеин-1, белки С и S, протромбин и др.
Процесс выработки антител к фосфолипидам осуществляется за счет эндогенных/экзогенных стимулов. Действие экзогенных стимулов (преимущественно инфекционных агентов) не относится к аутоиммунным процессам, носит преходящий характер и лечения не требует. А выработка антител при воздействии эндогенных стимулов происходит с нарушением эндотелиального гемостаза. То есть, в основе развитие АФС лежат различные аутоиммунные реакции на фосфолипидные детерминанты, что и вызывает коагулопатии различной локализации.
Фосфолипиды, являясь универсальным компонентом митохондрий/клеточных мембран, участвуют в формировании цитолеммы эндотелия сосудов, эритроцитов, тромбоцитов и клеток нервной ткани. Именно их широкое представительство в организме человека и объясняет необычайный полиморфизм/мультисистемность поражения, а также длительное персистирующие течение и широкие проявления симптоматики АФС.