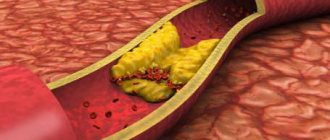
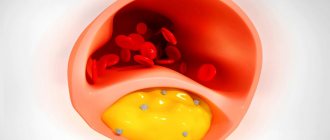
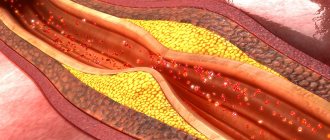
Сужение сонных артерий наблюдается при атеросклерозе – системном процессе, затрагивающем все артерии. Основное проявление атеросклероза – возникновение на внутренней стенке артерии атеросклеротических бляшек. Эти бляшки состоят из холестерина, кальция и фиброзной ткани. Постепенно увеличиваясь в объеме, бляшки сужают просвет артерий и нарушают нормальный кровоток. Когда бляшки образуются в просвете сонных артерий, нарушается мозговое кровообращение.
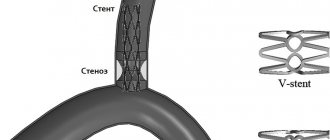
Стентирование сонной артерии – это процедура, заключающаяся в установке в просвет суженного сосуда тонкой проволочной конструкции в виде цилиндра, играющей роль каркаса – стента. Стент обычно устанавливают в предварительно расширенную артерию.
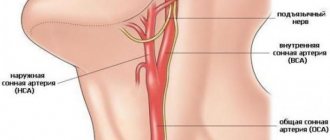
Сонные артерии начинаются от дуги аорты. Примерно в области середины шеи они разделяются на наружные и внутренние. Наружные сонные артерии снабжают кровью все мягкие ткани головы. Внутренние сонные артерии снабжают кровью головной мозг.
Возникновение бляшек на стенках внутренних сонных артерий чревато грозными последствиями. Бляшки являются местами формирования тромбов. Это ведет к полной закупорке просвета артерий. Возникает так называемый ишемический инсульт. Кроме того, может развиться тромбоэмболия. Это состояние возникает когда от атеросклеротической бляшки отрывается маленький тромб, который закупоривает артерии головного мозга. При возникновении закупорки артерий маленького калибра развивается транзиторная ишемическая атака.
Существует несколько видов оперативного лечения заболевания сонных артерий. И одним из них является каротидное стентирование.
Подготовка к операции стентирования сонной артерии
Обычно подготовка к каротидному стентированию заключается приеме аспирина за неделю до операции. Это необходимо для снижения свертываемости крови. Перед операцией врач проводит такие диагностические методы исследования, как дуплексное ультразвуковое сканирование и компьютерную томографию, кроме того, при необходимости выполняется ангиография и магнитно-резонансная ангиография. Эти методы позволяют определить локализацию атеросклеротической бляшки. Скорость кровотока по сосудам головного мозга, диаметр их просвета и другие параметры мозгового кровообращения.
В настоящее время операция каротидного стентирования показана пациентам, имеющим высокий риск осложнений при эндартерэктомии. Показаниями к каротидному стентированию служат значительное сужение (60%) просвета сонных артерий, симптомы микроинсульта и инсульта. Если у Вас нет никаких симптомов, показаниями к стентированию служит значительное сужение (80%) просвета сонных артерий и высокий риск осложнений эндартерэктомии. Кроме того, каротидное стентирование показано пациентам, ранее перенесшим эндартерэктомию, при рецидиве сужения просвета артерий.
Симптомы атеросклероза
Заболевание на ранних стадиях может никак не проявляться. У большинства пациентов первым признаком патологии становится инсульт. Но распознать атеросклероз можно по косвенным симптомам:
- ощущение слабости, покалывания лишь на одной половине тела (правой\левой);
- невозможность контролировать двигательную активность руки\ноги;
- временная потеря зрения на один глаз;
- невнятная речь.
Симптомы могут пройти в течение нескольких часов, однако это тревожный звоночек. Они свидетельствуют о существовании высокого риска развития инсульта, поэтому необходимо немедленно обратиться к врачу.
Факторы риска возникновения осложнений каротидного стентирования
К этим факторам относятся:
- Высокое кровяное давление;
- Аллергия на рентгеноконтрастные препараты;
- Кальцификация (пропитывание известью) и большое по протяженности сужение сонных артерий;
- Острые изгибы и другие анатомические особенности, приводящие к трудностям постановки стента;
- Бляшки значительного размера, либо атеросклероз аорты в области начала сонных артерий;
- Возраст старше 80 лет;
- Сопутствующие закупорки артерий сосудов рук и ног.
Ангіопластика і стентування сонних артерій
Опубліковано лише обмежену кількість завершених рандомізованих досліджень, в яких безпосередньо порівнювали ЕСА з ангіопластикою чи стентуванням сонних артерій. У наступні кілька років з’явиться значно більше доказів на користь стентування чи проти цього методу. У багатоцентрове дослідження SAPPHIRE рандомізували 334 пацієнтів, в яких був безсимптомний стеноз сонної артерії або більше 50%, або більше 80%, на процедуру стентування чи ЕСА. Первинною кінцевою точкою дослідження була смерть, інсульт чи інфаркт міокарда в межах 30 днів від процедури та іпсилатеральний інсульт чи смерть у проміжок від 31 дня до 1 року після процедури. Первинну кінцеву точку було зареєстровано у 20 пацієнтів у групі стентування (кумулятивна частота 12,2%) і 32 пацієнтів у групі ендартеректомії (кумулятивна частота 20,1%). Між двома процедурами не було виявлено статистично значущої різниці (р = 0,053), однак для стентування було доведено неінферіорність порівняно з ендартеректомією. Важливо відзначити, що спостерігалась висока частота періоперативних ускладнень як для ендартеректомії, так і для стентування у цій когорті високого ризику. Частота інсульту і смерті на 30-й день для безсимптомних пацієнтів становила 10,2% для ендартеректомії і 5,4% для стентування (р = 0,20). Ці результати ставлять питання про те, що медикаментозна терапія може мати переваги у цій групі пацієнтів.
Дослідження SPACE стало першим великим рандомізованим контрольованим дослідженням, в якому порівнювали ендартеректомію і стентування у симптоматичних пацієнтів. Частота іпсилатерального інсульту чи смерті на 30-й день була подібною — 6,3% для ендартеректомії і 6,8% для стентування.
Опубліковані результати дослідження EVA-3S на 30-й день. У це дослідження включали пацієнтів, які перенесли недавно (у межах 120 днів) гемісферичну чи ретинальну транзиторну ішемічну атаку (ТІА) або неінвалідизуючий інсульт і мали стеноз симптоматичної сонної артерії від 60% до 99%. Пацієнтів рандомізували на проведення ендартеректомії (n = 262) чи стентування (n = 265). Частота інсульту і смерті на 30-й день була вищою у групі стентування (9,6%), ніж у групі ендартеректомії (3,9%). Однак дослідження могло бути скомпрометованим через недосвідченість деяких центрів, в яких виконувалось стентування. Крім того, у 8,1% когорти стентування процедура виконувалась без дистального емболічного захисту. Кінцеві точки рідше виникали в пацієнтів, яким стентування проводилось з емболічним захистом, порівняно з тими, яким стентування проводилось без захисту.
У людей з атеросклеротичним ураженням сонних артерій було протестовано багато різних пристроїв емболічного захисту. У типових випадках ці пристрої захоплюють від 50 до 70% макроскопічного емболічного матеріалу. Мікроскопічний матеріал, який просочується через ці пристрої, включає еритроцити, лейкоцити, тромбоцити і фіброзні гіперклітинні фрагменти тканин. Клінічне значення цього матеріалу не було встановлено.
У США рекомендують клінічне застосування стентування сонних артерій лише у пацієнтів, які мають симптоматичний стеноз сонної артерії 70% чи більший, і лише в тому випадку, якщо клініка має адекватний досвід діагностики і лікування цього захворювання. Стенти і пристрої емболічного захисту суттєво відрізняються, тому необхідні клінічні дослідження, в яких би проводили безпосереднє їх порівняння.
Процедура каротидного стентирования
Операция стентирования проводится обычно под местной анестезией. Перед проведением операции больной подключается к специальной следящей аппаратуре, контролирующей такие параметры, как артериальное давление и частоту сердечных сокращений.
Во время операции хирург обычно разговаривает с пациентом, а также дает пациенту указание периодически сжимать игрушку или мячик, чтобы контролировать функцию головного мозга. Некоторые хирурги проводят каротидное стентирование под общей анестезией.
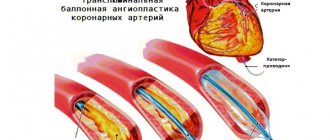
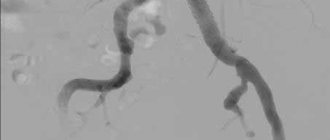
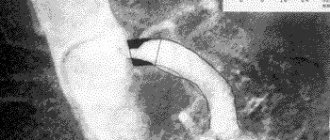
Перед операцией внутривенно вводится гепарин, для уменьшения свертываемости крови. Место операции обезболивается анестетиком. Перед проведением стентирования выполняется ангиография – рентгенологический метод, позволяющий определить место сужения сосуда. После чего начинается процедура стентирования.
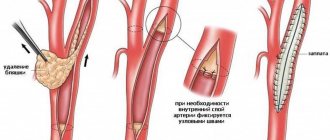
Перед стентированием проводится обычно ангиопластика. При этом через бедренную либо артерию верхней конечности вводится катетер с надувающимся баллончиком на конце. Катетер подводится к месту сужения артерии, что контролируется в режиме реального времени на рентгеновском мониторе. Далее баллончик надувается и просвет артерии расширяется. При этом пациент не ощущает боли, так как на внутренней стенке сосудов отсутствуют нервные окончания. На данном этапе проведения операции хирург за местом сужения артерии устанавливает особый баллончик, корзинку или фильтр, с целью предупреждения эмболии (закупорки) и развития инсульта, возникающих вследствие отрыва бляшек или тромбов.
После расширения просвета артерии с помощью надувающегося баллончика проводится установка стента. Для этого сжатый стент вводится в просвет артерии с помощью другого катетера. Как только стент оказывается у места, предварительно расширенного баллончиком, он расслабляется и выполняет стенку артерии. Для более прочного «вживления» стента в стенку артерии, вновь надувается баллончик. После этого катетер устройство-фильтр удаляются. Стент остается в просвете артерии. Вся операция занимает в среднем 1-2 часа, иногда дольше.
Ендартеректомія сонних артерій
Було проведено кілька рандомізованих клінічних досліджень ЕСА і медикаментозного лікування порівняно з самим медикаментозним лікуванням у пацієнтів із симптоматичним стенозом сонних артерій. Більші з цих досліджень — ECST (the European Carotid Surgery Trial), NASCET (the North American Symptomatic Carotid Endarterectomy Trial) і Veterans Administration Cooperative Trial 309 — були піддані метааналізу після того, як виконали гармонізацію вимірів ступеня стенозу сонних артерій. Як наслідок удалося накопичити дані від 6092 учасників і отримали 35 000 пацієнто-років спостереження в динаміці. Із цих 6092 пацієнтів 601 (10%) мали вік понад 75 років і 1763 (28%) були жінками. Ендартеректомія сонних артерій збільшила ризик іпсилатерального ішемічного інсульту, інсульту під час операції та операційної смерті в пацієнтів зі стенозом менше 30%. Процедура не мала користі у пацієнтів зі стенозом 30–49%. Однак у пацієнтів зі стенозом 50–69% ЕСА викликала суттєве зниження 5-річного абсолютного ризику виникнення іпсилатерального інсульту на 4,6% (95% ДІ, 0,6–8,6%). Навіть більш виражене зниження 5-річного абсолютного ризику (16%, 95% ДІ, 11,2–20,8%) унаслідок виконання ЕСА виявили в пацієнтів зі стенозом 70–99%, але це не стосується пацієнтів, які мали стан, близький до оклюзії. Пацієнти зі станом, близьким до оклюзії, не отримали суттєвих переваг від виконання ЕСА, однак кількість учасників, які мали такий ступінь стенозу, була невелика, тому переконливі висновки робити важко. ЕСА мала суттєво менші позитивні ефекти у жінок, ніж у чоловіків.
Безсимптомний стеноз сонної артерії середнього чи високого ступеня важкості також є фактором ризику виникнення ішемічного інсульту. Когортне дослідження 1115 пацієнтів із безсимптомним стенозом сонної артерії засвідчило, що ризик інсульту зростає зі ступенем стенозу.
Ендартеректомія сонної артерії засвідчила свою ефективність у пацієнтів із безсимптомним стенозом сонної артерії високого ступеня. Систематичний огляд 3 рандомізованих досліджень, в які було залучено 5223 пацієнти, засвідчив, що ЕСА суттєво знизила ризик будь-якого періоперативного інсульту чи смерті, а також будь-який подальший інсульт (відносний ризик [ВР] 0,69). При наявності безсимптомного стенозу сонної артерії ЕСА мала дещо більший позитивний ефект у чоловіків і в молодших пацієнтів.
Послеоперационный период после стентирования сонной артерии
Сразу после операции врач прижимает место введения катетера на 15-30 минут для предупреждения кровотечения. После операции рекомендуется находиться в кровати несколько часов для того, чтобы врач мог контролировать возникновение осложнений. Рекомендуется на некоторое время ограничить поднятие тяжестей. После операции не рекомендовано принимать ванны (можно душ). Также врач посоветует пить много жидкости, чтобы скорее вывести из организма контрастное вещество. После операции каротидного стентирования рекомендовано принимать препараты, разжижающие кровь (аспирин). Кроме того, периодически необходимо проводить контроль состояния сонных артерий с помощью дуплексного ультразвукового сканирования.
Лекарственные препараты
Для контроля хронических заболеваний и предотвращения образование тромбов под наблюдением врача также могут применяться определённые лекарственные препараты. Ваш врач может предписать ежедневный приём аспирина или других разжижающих кровь препаратов. Он также может порекомендовать принимать лекарства для поддержания нормального кровяного давления, такие как ингибиторы ангиотензин — превращающего фермента (АПФ) (Enalapril (Эналаприл)), антагонисты рецепторов ангиотензина II (Лозартан (Losartan)) или блокаторы кальциевых каналов (Амлодипин (Amlodipine)),и/или препарата ряда статинов (Simvastatin (Симвастатин)), которые понижают уровень холестерина в крови.
Осложнения каротидного стентирования
Наиболее серьезным осложнением каротидного стентирования является эмболия (закупорка) сосудов головного мозга, что приводит к инсульту. Другое осложнение, которое вызывает закупорку сосудов – это формирование тромба вдоль стента. Кроме того, встречается такое осложнение, как рестеноз – повторная закупорка сосуда. Другой вид осложнений связан с токсическим влиянием контрастного вещества на почки, особенно выраженный у пациентов с почечными заболеваниями. Реже встречается гематома или ложная аневризма в области введения катетера.
Діагностика важкого стенозу сонних артерій
Традиційна ангіографія використовується все рідше для ідентифікації стенозу сонних артерій у пацієнтів із шумами над артерією чи симптоматичним ішемічним цереброваскулярним захворюванням, вона поступається місцем неінвазивним методам, до яких належать комп’ютерна томографічна ангіографія, магнітна резонансна ангіографія і дуплексна ультрасонографія сонних артерій.
При виконанні ангіографії сонних артерій лікарі можуть використовувати різні методики оцінки відсотка стенозу діаметра артерії. Тому при інтерпретації цифрового показника треба знати, як він визначався.
Стосовно дуплексної ультрасонографії сонних артерій Товариство радіологів Північної Америки пропонує при оцінці важкості стенозу сонних артерій використовувати критерій пікової систолічної швидкості (ПСШ) кровоплину через внутрішню сонну артерію більше ніж 230 см/с і звуження бляшкою діаметра просвіту артерії принаймні 50%. Вторинні критерії важкості стенозу включають співвідношення ПСШ внутрішня сонна артерія / загальна сонна артерія більше 4,0 і кінцево-діастолічну швидкість (КДШ) кровоплину через внутрішню сонну артерію більше 100 см/с. Інші автори отримали 95% позитивне предиктивне значення для виявлення стенозу діаметра артерії 60% і більше, якщо комбінувати критерій ПСШ понад 290 см/с і КДШ понад 80 см/с.
Якщо неінвазивні дослідження виконуються правильно, вони дають точні результати. Систематичний огляд 63 публікацій стосовно МРА, ультрасонографії сонних артерій чи обох методів засвідчив, що МРА має сукупну чутливість 95% і сукупну специфічність 90% для діагностики стенозу 70–99% порівняно зі стенозом менше 70%. Для дуплексної ультрасонографії сонних артерій отримано відповідні показники чутливості 86% і специфічності 87%. В обох ситуаціях як золотий стандарт використовувалась ангіографія з цифровою обробкою інформації. Магнітна резонансна ангіографія має суттєво ліпшу дискримінаторну потужність при діагностиці стенозу 70–99%, ніж ультрасонографія, але при діагностиці оклюзії сонної артерії МРА не мала суттєвих переваг.
На нинішній день оптимальними методами оцінки стенозу сонних артерій вважаються допплерівська ультрасонографія і підсилена контрастом МРА.
Скринінг безсимптомного стенозу сонних артерій
Профілактична ендартеректомія показана в пацієнтів, які мають низький ризик хірургічних ускладнень і атеросклеротичний стеноз сонної артерії високого ступеня. Однак не було досягнуто консенсусу стосовно того, як найліпше проводити скринінг цих пацієнтів. Наявність шуму над сонною артерією є поганим предиктором вираженого стенозу сонної артерії. Наприклад, третина із 330 послідовних пацієнтів, яких скерували в цереброваскулярну клініку, мали шум над сонною артерією, але його позитивна предиктивна цінність становила лише 37% для наявності стенозу сонної артерії середнього чи важкого ступеня. Пацієнти з множинними судинними факторами ризику, такими як куріння, гіпертензія та ІХС, мають високу ймовірність наявності атеросклеротичного ураження сонних артерій ще до того, як вони пройдуть тест щодо цього ураження. Тому доцільно проводити скринінг сонних артерій у пацієнтів, які мають поєднання судинних факторів ризику і шуму над сонними артеріями.
Вплив досвіду і практичних навиків на клінічні наслідки
У багатьох, але не всіх публікаціях було засвідчено, що досвід і практичні навики хірургів суттєво впливають на ризик ускладнень після ендартеректомії сонних артерій. При огляді канадської адміністративної бази даних було виявлено, що якщо ендартеректомію пацієнту виконував хірург, який виконує мало таких операцій і працює у шпиталі, де виконується мало таких втручань, то ризик виникнення внутрішньогоспітального інсульту чи смерті зростав у 3,5 разу, порівняно з хірургом, який виконує багато таких втручань і працює у шпиталі, де проводиться багато таких операцій. Ці знахідки дають підставу зробити припущення, що існує зв’язок між досвідом хірурга і нижчою захворюваністю при виконанні цієї операції, але інтерпретувати їх треба обережно, тому що селекція пацієнтів може впливати на висновки. Результати на 30-й день, отримані в дослідженні NASCET (the Asymptomatic Carotid Atherosclerosis Study) та інших рандомізованих клінічних дослідженнях, свідчать про нижчу частоту ускладнень на 30-й день у безсимптомних молодших пацієнтів, які мають мало коморбідних станів, порівняно з симптоматичними старшими пацієнтами, які мають кілька коморбідних станів.
Как подготовится?
Доктор изучит медицинскую документацию, проведет медицинский осмотр, скажет предварительную оценку ситуации и стоимость стентирования. Перед проведением ангиопластики выполняют такие исследования:
- Ультразвуковое исследование. УЗИ датчик устанавливается на кожу в проекции сонной артерии, чтобы получить изображение пораженного участка и кровотока в головном мозге.
- Магнитно-резонансная томография (МРТ) или КТ-ангиография (с контрастом). В результате исследований получают высококачественные изображения кровеносных сосудов при помощи радиочастотных волн в магнитном поле или при помощи рентгеновских лучей. Полученные снимки используются для определения диаметров сосуда, локализации и выраженности бляшки.
- Ангиография. В ходе исследования в артерию вводится рентгеноконтрастное вещество и производится запись изображений для оценки состояния сосудов. Полученные данные помогут определить оптимальные способы лечения атеросклероза сонной артерии.
- Вам дадут подробные инструкции по поводу того, что можно, а что нельзя пить и есть перед проведением операции.