Хирургия клапанов сердца
Хирургия клапанов сердца ¦ Закрытая и открытая митральная комиссуротомия
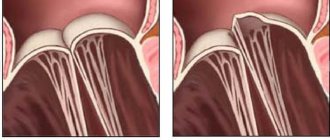
Закрытая митральная комиссуротомия заключается в хирургическом разделении сращений створок левого атриовентрикулярного отверстия в случае его стеноза. Выполняется данная операция на закрытом сердце без применения искусственного (экстракорпорального) кровообращения из лево- или правостороннего торакотомического доступа.
После того как посредством чреспищеводной эхокардиографии исключено присутвствие тромба в ушке левого предсердия, на него накладывают кисетный шов, проникают в полость сердца и производят пальцевую ревизию, оценивая таким образом состояние митрального клапана, выясняя степень его стеноза (сужения) и подвижности створок.
Рыхлые сращения допускается разъединять пальцевым способом, плотные спайки — только при помощи специальных инструментов (дилататоров, комиссуротомов), которыми расширяют суженное митральное отверстие до диаметра в 3,5-4 сантиметра. С целью снижения риска эмболии артериальных сосудов головного мозга в момент выполнения этой манипуляции рекомендуют надавливать на сонные артерии. Невозможность проведения адекватной закрытой комиссуротомии считается поводом к переходу на экстракорпоральное кровообращение и выполнению открытого хирургического вмешательства.
Кстати, с 1950-х годов — с момента внедрения в практику метода искусственного кровообращения закрытую митральную комиссуротомию стало вытеснять протезирование. Её использование теперь считается оправданным лишь тогда, когда отсутствует возможность по тем либо иным причинам осуществлять искусственное кровообращение. Также закрытую митральную комиссуротомию в некоторых случаях производят у беременных с тяжёлым митральным стенозом.
К открытой митральной комиссуротомии обращаются тогда, когда имеет место невыраженное поражение клапанного аппарата пациента в отсутствие массивного кальцинирования. При этом операция предполагает выполнение срединной стернотомии и переход на экстракорпоральное кровообращение с так называемым бикавальным канюлированием. В левое предсердие хирург входит с задней его поверхности в районе межжелудочковой борозды. После того, как обнажён митральный клапан, приступают собственно к комиссуротоми, в первую очередь выявив область слияния створок, а потом разрезав этот участок в направлении от его свободного конца к фиброзному кольцу. Затем аккуратно разделяют сухожильные хорды и продолжают вести разрез продольно до папиллярных мышц.
При этом можно локально удалить небольшие отложения кальция, стараясь при этом никоим образом не повредить клапанный аппарат. В завершении разрез левого предсердия ушивают и прекращают искусственное кровообращение. В отличие от закрытой комиссуротомии, открытая методика позволяет более надёжно осуществить удаление тромбов из предсердия и рассечь имеющиеся спайки. Открытая митральная комиссуротомия даёт отличные отдалённые результаты, но сопряжена с риском развития рестеноза либо недостаточности клапана. Только незначительной части (не более 7%) всех пациентов в последующем требуется протезирование митрального клапана. При закрытой комиссуротомии высока вероятность формирования митральной недостаточности и эмболии, особенно в случае тромбоза предсердия и наличия кальциноза клапана.
(495) 506-61-01 — где лучше оперировать клапаны сердца
ЗАПРОС в КЛИНИКУ
Коронарография
ХИРУРГИЯ МИТРАЛЬНОГО КЛАПАНА – МИТРАЛЬНАЯ КОМИССУРОТОМИЯ
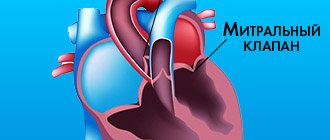
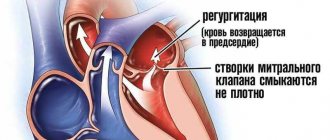
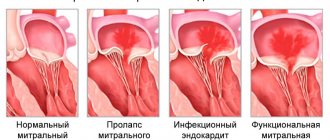
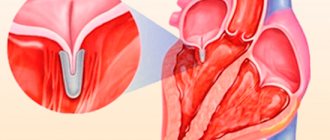
Митральный клапан (двустворчатый клапан) сердца — клапан между левым предсердием и левым желудочком сердца. Представлен двумя соединительнотканными пластинками, которые предотвращают, во время систолы левого желудочка, регургитацию (обратный ток) крови в левое предсердие.
Различные патологические процессы, как приобретенные, так и врожденные, могут вызывать нарушение работы клапанов.
Митральная комиссуротомия – это метод хирургического лечения врожденной или приобретенной патологии митрального клапана. МИТРАЛЬНАЯ КОМИССУРОТОМИЯ — хирургическая операция, целью которой является рассечение спаек лепестков митрального клапана сердца (комиссур).
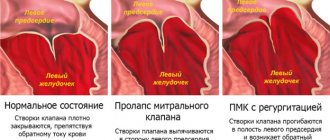
Проводится митральная комиссуротомия для лечения митрального стеноза — патологического сужения митрального клапана сердца (между левыми предсердием и желудочком). Операция проводится всем больным митральным стенозом, за исключением первой стадии заболевания, когда собственные компенсаторные механизмы организма позволяют ему легко справляться с возникшими нарушениями.
Митральная комиссуротомия бывает двух типов:
Закрытая
Открытая
ЗАКРЫТАЯ МИТРАЛЬНАЯ КОМИССУРОТОМИЯ
Закрытая митральная комиссуротомия — это хирургическое разделение сращений створок левого атриовентрикулярного отверстия в случае его стеноза.
Выполняется данная операция на закрытом сердце без применения искусственного (экстракорпорального) кровообращения из лево- или правостороннего торакотомического доступа.
После того как посредством чреспищеводной эхокардиографии исключено присутвствие тромба в ушке левого предсердия, на него накладывают кисетный шов, проникают в полость сердца и производят пальцевую ревизию, оценивая таким образом состояние митрального клапана, выясняя степень его стеноза (сужения) и подвижности створок.
Рыхлые сращения допускается разъединять пальцевым способом, плотные спайки — только при помощи специальных инструментов (дилататоров, комиссуротомов), которыми расширяют суженное митральное отверстие до диаметра в 3,5-4 сантиметра.
С целью снижения риска эмболии артериальных сосудов головного мозга в момент выполнения этой манипуляции рекомендуют надавливать на сонные артерии.
Невозможность проведения адекватной закрытой комиссуротомии считается поводом к переходу на экстракорпоральное кровообращение и выполнению открытого хирургического вмешательства.
C 1950-х годов — с момента внедрения в практику метода искусственного кровообращения закрытую митральную комиссуротомию стало вытеснять протезирование.
Закрытую комиссуротомию использовать теперь считается оправданным лишь тогда, когда отсутствует возможность по тем либо иным причинам осуществлять искусственное кровообращение. Закрытую митральную комиссуротомию в некоторых случаях производят у беременных с тяжёлым митральным стенозом.
При закрытой комиссуротомии высока вероятность формирования митральной недостаточности и эмболии, особенно в случае тромбоза предсердия и наличия кальциноза клапана.
ОТКРЫТАЯ МИТРАЛЬНАЯ КОМИССУРОТОМИЯ
Открытая митральная комиссуротомия – операция, которая предполагает выполнение срединной стернотомии и переход на экстракорпоральное кровообращение с так называемым бикавальным канюлированием.
К открытой митральной комиссуротомии обращаются тогда, когда имеет место невыраженное поражение клапанного аппарата пациента в отсутствие массивного кальцинирования.
В левое предсердие хирург входит с задней его поверхности в районе межжелудочковой борозды. После того, как обнажён митральный клапан, приступают собственно к комиссуротоми, в первую очередь выявив область слияния створок, а потом разрезав этот участок в направлении от его свободного конца к фиброзному кольцу. Затем аккуратно разделяют сухожильные хорды и продолжают вести разрез продольно до папиллярных мышц.
При этом можно локально удалить небольшие отложения кальция, стараясь при этом никоим образом не повредить клапанный аппарат.
В завершении разрез левого предсердия ушивают и прекращают искусственное кровообращение.
В отличие от закрытой комиссуротомии, открытая методика позволяет более надёжно осуществить удаление тромбов из предсердия и рассечь имеющиеся спайки.
Открытая митральная комиссуротомия даёт отличные отдалённые результаты, но сопряжена с риском развития рестеноза либо недостаточности клапана. Только незначительной части (не более 7%) всех пациентов в последующем требуется протезирование митрального клапана.
Стеноз митрального клапана — симптомы и лечение
Тактика лечения митрального стеноза зависит от его стадии.
При I стадии стеноза пациентам не показано хирургическое лечение, так как в организме развиваются компенсаторные механизмы. Компенсация поддерживается первичной и вторичной профилактикой ревматической лихорадки.
Основная задача первичной профилактики — не допустить развитие ревматизма. Она предполагает полноценное и своевременное устранение стрептококковых инфекций при синусите, рините, ангине и других заболеваниях верхних дыхательных путей.
Цель вторичной профилактики — снижение риска повторного обострения ревматизма. Она предполагает проведение курсов бициллинопрофилактики (внутримышечных инъекций бициллина-5), наблюдение у ревматолога, использование нестероидных противовоспалительных препаратов при возникновении простудных заболеваний и при проведении различных операций.
При первичной и вторичной профилактике ревматизма важно соблюдать режим. Он заключается в здоровом образе жизни, правильном питании, занятиях спортом, отсутствии вредных привычек, хороших бытовых условиях, своевременном посещении стоматолога, врачебном наблюдении и лечении при простудных заболеваниях.
Во II стадии стеноза показания к операции относительны. В качестве вариантов лечения рассматриваются:
- закрытая митральная комиссуротомия — операция по расширению митрального клапана, которая проводится при помощи специального дилататора;
- реконструктивные операции — клапаносберегающие операции, при которых восстанавливается функция клапана с помощью различных технологий шовной пластики с сохранением собственных створок клапана и структур клапанного аппарата.
Эти операции позволяют сохранить больным жизнь, не приводя к специфическим осложнениям.
При III и IV стадиях стеноза оперативное лечение является обязательным. Консервативная терапия (приём сердечных гликозидов и диуретиков) приносит лишь кратковременный эффект, так как при увеличении режима физической нагрузки всё равно возникает нарушение кровообращения.
Закрытая митральная комиссуротомия показана пациентам с изолированным митральным стенозом или повторным сращением створок клапана (рестенозе) без грубых изменений клапанных структур, а также при сопутствующей митральной недостаточности или кальцинозе I степени. Летальность при этом виде лечения составляет 0,5-1 %. Повторные операции проводятся в 35 % случаев через 10-15 лет после первого хирургического вмешательства [12].
У пациентов высокого хирургического риска выполняется транскатетерная баллонная вальвулопластика. Она также направлена на расширение митрального клапана. Для этого сначала делается чрескожный прокол общей бедренной вены. Через неё врач вводит проводники и катетеры в правое предсердие. Там выполняется прокол межпредсердной перегородки, после чего в кольцо митрального клапана вводится и раздувается баллон [13].
Показаниями к реконструктивным операциям на митральном клапане являются пороки с преобладающей недостаточностью без грубых изменений створок и структур клапанного аппарата, а также отсутствие кальциноза. Летальность после реконструктивных операций составляет 1,5-4 %. Выживаемость в отдалённом периоде составляет 90 % [14].
Во всех остальных случаях: клапанном инфекционном эндокардите, постинфарктных пороках, кальцинозе II или III степени — наиболее эффективной операцией является протезирование клапана механическим или биологическим протезом. Летальность после такого лечения колеблется в пределах 2-8 %. Пятилетняя выживаемость больных при использовании современных типов искусственных и биологических протезов составляет 75-90 % [15].
Перед любой операцией врач обязательно должен разъяснить пациенту ход операции, анестезии, возможные риски и осложнения. После этого пациент подписывает согласие на операцию. За несколько дней до планового вмешательства проводится медикаментозная терапия для стабилизации состояния пациента и профилактики осложнений, которые могут возникнуть во время или после оперативного лечения. Также необходима гигиеническая обработка кожи больного: принятие душа, бритьё мест операционного доступа. В день перед операцией пациенту нельзя употреблять пищу.
После операции больной находится под наблюдением в отделении реанимации. После стабилизации состояния и восстановления жизненно важных функций организма его переводят в профильное отделение под наблюдение лечащего врача. В это время пациент выполняет все рекомендации по приёму лекарств, режиму активности и питания. С помощью врача лечебной физкультуры пациент ежедневно выполняет восстановительную гимнастику (дыхательную, двигательную). Лечащий врач следит за увеличением двигательной активности пациента (дозированная ходьба), выполняет необходимые перевязки и помогает восстановиться психологически.
После выписки пациент должен строго соблюдать все рекомендации доктора. Необходимо амбулаторно наблюдаться у врача кардиолога, ежегодно выполнять ЭХО-КГ. Пациентам с механическим клапаном сердца важно контролировать такой лабораторный показатель крови, как уровень МНО (Международного Нормализованного Отношения). Это связано с приёмом варфарина — препарата, разжижающего кровь. Его целевые значения должны быть в интервале 2-3.
ХИРУРГИЯ
J. Bender
И
нфекционные осложнения после операции представляют угрозу для пациентов, вызывают заболеваемость, оказывают влияние на рабочую нагрузку персонала больницы, их развитие приводит к увеличению расходов больницы и медицинских страховых компаний на лечение. Профилактика антибиотиками была выгодной на протяжении последних 20 лет, недавно обнаружилось некоторое согласие относительно того, что эффективной профилактики можно достичь с помощью единственной дозы подходящего лекарственного препарата (или комбинации антибиотиков) в начале операции. Введение однократной дозы уменьшает вероятность появления резистентных штаммов микроорганизмов и дешевле, чем повторный прием антибиотиков. G. Anderson и соавт., сотрудники двух университетских больниц Мельбурна (Австралия), провели проспективное исследование для того, чтобы оценить эффективность и расходы для трех антимикробных режимов, применяемых в качестве профилактики инфекционных осложнений после абдоминальной хирургии. 1070 пациентов по произвольному выбору получали один из трех режимов лечения, состоявших из цефтриаксона (1 г внутривенно) или цефотаксима (1 г внутривенно) — и тот и другой являются цефалоспоринами третьего поколения — или тикарциллина, пенициллина с умеренно широким спектром действия, в сочетании с клавулановой кислотой (3,1 г этой комбинации внутривенно). Среди вмешательств были аппендэктомия, плановые и экстренные колоректальные операции, эзофагогастродуоденальная хирургия, резекция тонкой кишки, холецистэктомия и обследование общего желчного протока. Пациентам, которым предстояла аппендэктомия или колоректальная хирургия, дополнительно вводили 500 мг метронидазола внутривенно, что является эффективным средством против анаэробных микроорганизмов и простейших (трихомонады), в тех случаях, если после рандомизации они должны были получить один из цефалоспоринов. Метронидазол не добавляли, если после рандомизации пациент получал тикарциллин в сочетании с клавулановой кислотой. Раневые инфекции определяли как опасные, когда пребывание в больнице продлевалось или требовалась повторная операция; незначительной раневая инфекция считалась в том случае, если она не влияла на продолжительность пребывания в больнице. Были получены следующие результаты: частота раневых инфекций составляла 4,3%. У 21 (2%) пациента развилась серьезная раневая инфекция, как ожидалось, главным образом, после колоректальной хирургии, тогда как у 25 (2,3%) пациентов раневая инфекция была незначительной. Не было никакой разницы в серьезности раневых инфекций между тремя группами, получавшими различные режимы лечения; наименьшее количество незначительных осложнений (практически полное отсутствие) наблюдалось в группе получавших цефтриаксон, инфекция была вызвана в основном золотистым стафилококком и обитателями толстой кишки, такими как энтеробактерия и E. coli. В частоте послеоперационных инфекций другой локализации (легкие, мочевые пути) между тремя группами не было обнаружено никаких различий. Побочное воздействие использованных антибиотиков было минимальным: в группе цефтриаксона был 1 случай слабой тромбоцитопении, которая продолжалась только 1 день; у другого пациента, получавшего цефотаксим, непродолжительное время наблюдалась крапивница. Учитывая отсутствие различий в частоте инфекционных осложнений между тремя группами, исследователи проанализировали расходы на лечение. Они точно учитывали не только затраты на приобретение лекарственных препаратов, но и стоимость необходимого лечения инфекционных осложнений, которые развивались в любой из трех групп. Расходы на приобретение цефтриаксона оказались вдвое больше, чем расходы на два других режима, стоимость которых была одинаковой. Затраты на лечение инфекционных осложнений были наивысшими в группе тикарциллина с клавулановой кислотой, тогда как в двух других группах они оказались одинаковыми. Авторы пришли к выводу, что оба цефалоспорина одинаково эффективны против инфекционных осложнений после операций на органах брюшной полости. Так как затраты на приобретение цефотаксима являются более низкими, он может быть препаратом выбора для антимикробной профилактики.
Литература:
Anderson G, Boldiston C, Woods S, O`Brien P. A Cost-effectiveness evaluation of 3 antimicrobial regimens for the prevention of infective complications after abdominal surgery. Arch Surg 1996;131:744-8.
ЧРЕСКОЖНАЯ МИТРАЛЬНАЯ КОМИCСУРОТОМИЯ
Н. МазурN. Mazur
Д
анная методика лечения используется около 15 лет,что позволило получить ближайшие и среднесрочные результаты вмешательства, а также определить показания для нее. Чрескожная комиссуротомия (ЧКТ), выполненная опытными специалистами, характеризуется низким риском возникновения осложнений. В целом необходимость в данном хирургическом вмешательстве не превышает 1%, доля больных, у которых данное вмешательство невозможно, колеблется от 1 до 17%. В случае успешной комиссуротомии площадь атриовентрикулярного отверстия увеличивается более чем в 2 раза (в среднем с 0,9 — 1 до 1,9 — 2,4 см2). Риск гемоперикарда составляет 0,5 — 7%, эмболии — 0,5 — 5%, выраженной митральной регургитации — 2 — 19%, гемодинамически незначимого дефекта межпредсердной перегородки — 10 — 20%. Другие осложнения (сосудистые, аритмии) встречаются очень редко. Немедленное улучшение состояния отмечается при увеличении площади отверстия до 1,5 см2 или не менее чем на 25% и проявляется снижением давления в левом предсердии, легочной артерии и уменьшением сопротивления сосудов легких. Отдаленные 5-летние наблюдения показали, что предвестниками неблагоприятного исхода являются возраст, изначально высокий функциональный класс недостаточности кровообращения, величина сосудистого сопротивления легочного русла, площадь атриовентрикулярного отверстия после комиссуротомии. Показания для ЧКТ определяются клиническим состоянием, анатомическими изменениями клапанов и опытом специалистов. Вмешательство обычно не показано больным,которые не предъявляют жалоб, за исключением нуждающихся в проведении большой операции на других органах, желающих родить ребенка, имеющих большой риск тромбоэмболии или рецидивирующую наджелудочковую аритмию. Абсолютным показанием для ЧКТ является невозможность осуществления хирургического вмешательства. Ее следует предпочесть в следующих случаях: при рестенозе после хирургической комиссуротомии; у больных с повышенным риском плохого исхода во время операции; у больных с легочной гипертонией высокой степени; у больных с резко нарушенной функцией левого желудочка; у больных с аортальным пороком с целью улучшения их состояния перед последующим хирургическим вмешательством на обоих клапанах; у пожилых больных. Анатомические факторы, являющиеся противопоказаниями для ЧКТ, следующие: наличие тромба в предсердии, выраженная митральная регургитация, выраженный аортальный порок сердца, площадь атриовентрикулярного отверстия более 1,5 см2. Результаты существенно хуже, если имеется кальциноз клапанов. При массивном кальцинозе обеих створок предпочтительнее проводить хирургическое лечение. Существенное влияние опыта специалиста на результаты проведения ЧКТ демонстрируется данными о частоте осложнений в зависимости от количества выполненных процедур. Например, если опыт ограничивается примерно 100 вмешательствами, необходимость в срочной операции возникает в 4 раза чаще, чем в том случае, если ЧКТ выполнена специалистом, сделавшим уже 1000 процедур. Таким образом, ЧКТ должна рассматриваться как дополнительный метод лечения больных митральным стенозом.
Литература:
Vahanian A. Percutaneous mitral comissurotomy. Eur Heart J 1996;17:1465-9.
ЧРЕСКОЖНАЯ ТРАНСЛЮМИНАЛЬНАЯ АНГИОПЛАСТИКА ПРИ БОЛЕЗНИ КАВАСАКИ
S. Berreklouw
А
ортокоронарное шунтирование является стандартной терапией при тяжелом стенозе коронарных артерий, сопровождающемся повреждениями, обусловленными болезнью Кавасаки. Долговременная проходимость обходного шунта у пожилых пациентов удовлетворительная, чего нельзя сказать о маленьких детях, страдающих этим заболеванием. По данным предыдущих исследований, кратковременная и долговременная проходимость шунтов из подкожной вены ноги через 1 год составляет 67% и снижается до 55% через 5 — 9 лет. Более того, эти шунты обладают рядом недостатков: диаметр просвета собственных трансплантатов из подкожной вены ноги слишком мал для достижения удовлетворительной долговременной проходимости у маленьких детей, к тому же эти шунты имеют ограниченную возможность увеличения по мере роста ребенка. В настоящее время в коронарном шунтировании нашли применение шунты из передней грудной артерии благодаря их ростовому потенциалу. Однако долговременная проходимость этих шунтов не определена. С другой стороны, чрескожная транслюминальная коронарная ангиопластика (ЧТКА) как альтернативное лечение при тяжелом коронарном стенозе, сопровождающемся повреждениями, обусловленными болезнью Кавасаки, выполняется редко. С 1982 г. в институте, где работают T. Ino и соавт., всем пациентам, у которых при эхокардиографии в двух измерениях в острой стадии выявляются коронарная аневризма или значительное расширение, в течение 6 мес от начала болезни Кавасаки выполняется коронарная ангиография. В результате ангиографические нарушения в коронарных артериях были выявлены у 220 (79%) из 278 пациентов. У остальных 58 (21%) пациентов не было видимых нарушений, свидетельствующих о рецидиве коронарной аневризмы или расширении. Из 220 пациентов с ангиографическими нарушениями у 46 была аневризма со значительным стенозом или без него, а у 174 — расширение. В конце концов 5 пациентам (1 — женского пола) в возрасте от 2 до 18 лет (медиана — 8 лет) была выполнена ЧТКА по поводу тяжелого стеноза коронарной артерии. В острой фазе у этих пациентов была диагностирована болезнь Кавасаки, им были назначены аспирин и преднизолон (2 пациента), только аспирин (1), аспирин в сочетании с высокими дозами гамма-глобулина (1). Никаких сведений о лечении, назначенном пятому пациенту, нет. Все пациенты получали антикоагулянт (аспирин по 5 — 10 мг в день в сочетании с дипиридамолом по 3 — 5 мг в день перорально или без него) с момента первого обнаружения поражения до выполнения ЧТКА. Время от начала болезни Кавасаки до выполнения ЧТКА составляло от 2 до 16 лет (медиана — 6 лет). При флюороскопии у 2 пациентов была обнаружена кальцификация коронарной артерии. У одного пациента имелись три кольцеобразные кальцификации в области трех коронарных артерий. У другого пациента кольцеобразная кальцификация соответствовала аневризме левой передней нисходящей артерии. ЧТКА считали успешной, если степень стеноза составляла менее 50% от таковой до дилатации. Контрольная ангиография проводилась через 6 — 12 мес после первоначальной. ЧТКА была признана эффективной у 4 из 5 пациентов. Повреждение, являвшееся «мишенью» ЧТКА, у 3 пациентов локализовалось в средней правой коронарной артерии, а у 2 — в проксимальной левой передней нисходящей артерии. У всех пациентов стеноз был локализован проксимально к аневризме. ЧТКА была выполнена успешно при двух правосторонних и двух левосторонних коронарных стенозах. У 4 пациентов, у которых ангиопластика была эффективной, степень стеноза уменьшилась с 84 до 33% (р < 0,005). У пятого пациента, у которого была кольцеобразная кальцификация, процент стеноза при ЧТКА остался неизменным, даже когда давление наполнения было увеличено до 10 атм. Двухмерная эхокардиография не выявила значимых различий в движении стенки левого желудочка до и после ЧТКА. 4 пациента, которым ЧТКА была выполнена успешно, через 6 — 12 мес прошли контрольную ангиографию; исследование не выявило значимого рестеноза и прогрессирования стеноза. Не было никаких значимых осложнений, которые могли бы быть отнесены на счет выполненной ЧТКА. ЧТКА была выполнена этим пациентам, поскольку стеноз мог прогрессировать и через несколько лет могла развиться острая ишемия миокарда. Критерии для выполнения ЧТКА детям с болезнью Кавасаки, отличные от таковых для взрослых, еще должны быть определены. Если обнаруживается выраженное изначальное утолщение, то целесообразнее использовать не обычный баллон для ангиопластики, а ротационный деструктор (rotablator) или катетер для артериэктомии. Таким образом, ЧТКА может применяться как альтернатива аортокоронарному шунтированию у пациентов со стенозом коронарных артерий, обусловленным болезнью Кавасаки. Традиционная ЧТКА должна выполняться у пациентов моложе 8 лет в связи со специфическими гистопатологическими особенностями этого заболевания.
Литература:
Ino T, Akimoto K, Ohkubo M, Nishimoto K, Yabuta K, Takaya J, Yamaguchi H. Application of percutaneous transluminal coronary angioplasty to coronary arterial stenosis in Kawasaki disease. Circulation 1996;93:1709-15.