Теория
Тесты
Помочь сайту
Отключить рекламу
Сердечная мышца, также как и скелетная, обладает следующими физиологическими свойствами:
- возбудимость,
- сократимость,
- проводимость.
Однако миокард в отличие от скелетной мускулатуры обладает еще одним особым свойством — автоматией.
Автоматия — это способность сердца ритмично возбуждаться и сокращаться без каких-либо влияний извне, то есть под влиянием импульсов, возникающих в нем самом.
Самопроизвольное возбуждение возникает в сердце в узлах и пучках проводящей системы.
Фазовая структура
Цикл начинается с систолы предсердий, которая занимает 0,1 секунды. Их диастола длится 0,7 секунды. Сокращение желудочков продолжается 0,3 секунды, их расслабление – 0,5 секунды. Общее расслабление камер сердца называют общей паузой, и занимает она в данном случае 0,4 секунды. Таким образом, выделяют три фазы сердечного цикла:
- систола предсердий – 0,1 сек.;
- систола желудочков – 0,3 сек.;
- диастола сердца (общая пауза) – 0,4 сек.
Общая пауза, предшествующая началу нового цикла, очень важна для наполнения сердца кровью.
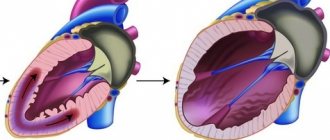
Перед началом систолы миокард находится в расслабленном состоянии, а камеры сердца наполнены кровью, которая поступает из вен.
Давление во всех камерах примерно одинаковое, поскольку атриовентрикулярные клапаны раскрыты. В синоатриальном узле происходит возбуждение, что приводит к сокращению предсердий, из-за разницы давлений в момент систолы объем желудочков увеличивается на 15%. Когда систола предсердий заканчивается, давление в них понижается.
Систола (сокращение) предсердий
Перед началом систолы кровь движется к предсердиям и они последовательно ею заполняются. Часть ее остается в этих камерах, остальная направляется в желудочки и попадает в них через атриовентрикулярные отверстия, которые не закрыты клапанами.
В этот момент и начинается систола предсердий. Стенки камер напрягаются, их тонус растет, давление в них повышается на 5-8 мм рт. столба. Просвет вен, которые несут кровь, перекрывается кольцевыми пучками миокарда. Стенки желудочков в это время расслаблены, их полости расширены, и кровь из предсердий быстро без затруднений устремляется туда через атриовентрикулярные отверстия. Продолжительность фазы – 0,1 секунды. Систола наслаивается на конец фазы диастолы желудочков. Мышечный слой предсердий довольно тонкий, поскольку им не требуется много силы для заполнения кровью соседних камер.
Систола (сокращение) желудочков
Это следующая, вторая фаза сердечного цикла и начинается она с напряжения мышц сердца. Фаза напряжения длится 0,08 секунд и в свою очередь делится еще на две фазы:
- Асинхронного напряжения – длительностью 0,05 сек. Начинается возбуждение стенок желудочков, их тонус повышается.
- Изометрического сокращения – длительностью 0,03 сек. В камерах растет давление и достигает значительных значений.
Свободные створки атриовентрикулярных клапанов, плавающих в желудочках, начинают выталкиваться в предсердия, но попасть туда они не могут из-за напряжения сосочковых мышц, которые натягивают сухожильные нити, удерживающие клапаны и препятствующие их попаданию в предсердия. В момент, когда клапаны смыкаются и сообщение между сердечными камерами прекращается, заканчивается фаза напряжения.
Как только напряжение станет максимальным, начинается период сокращения желудочков, продолжительностью 0,25 сек. Систола этих камер происходит как раз в это время. Около 0,13 сек. длится фаза быстрого изгнания – выброс крови в просвет аорты и легочного ствола, во время которого клапаны прилегают к стенкам. Это возможно, благодаря росту давления (до 200 мм ртутного столба в левом и до 60 в правом). Остальное время приходится на фазу медленного изгнания: кровь выбрасывается под меньшим давлением и с меньшей скоростью, предсердия расслаблены, в них из вен начинает поступать кровь. Систола желудочков накладывается на диастолу предсердий.
Время общей паузы
Начинается диастола желудочков, и их стенки начинают расслабляться. Это длится в течение 0,45 сек. Период расслабления этих камер накладывается на еще продолжающуюся диастолу предсердий, поэтому эти фазы объединяют и называют общей паузой. Что происходит в это время? Желудочек, сократившись, выгнал из своей полости кровь и расслабился. В нем образовалось разреженное пространство с давлением близким к нулю. Кровь стремится попасть обратно, но полулунные клапаны легочной артерии и аорты, смыкаясь, не дают ей этого сделать. Тогда она направляется по сосудам. Фаза, которая начинается с расслабления желудочков и заканчивается перекрыванием просвета сосудов полулунными клапанами, называется протодиастолической и продолжается 0,04 сек.
После этого начинается фаза изометрического расслабления продолжительностью 0,08 сек. Створки трехстворчатого и митрального клапанов сомкнуты и не дают крови поступать в желудочки. Но когда давление в них становится ниже, чем в предсердиях, атриовентрикулярные клапаны открываются. За это время кровь наполняет предсердия и теперь свободно попадает в другие камеры. Это фаза быстрого наполнения длительностью 0, 08 сек. В течение 0,17 сек. продолжается фаза медленного наполнения, во время которой кровь продолжает поступать в предсердия, и небольшая ее часть через атриовентрикулярные отверстия перетекает в желудочки. Во время диастолы последних в них поступает кровь из предсердий во время их систолы. Это пресистолическая фаза диастолы, которая продолжается 0,1 сек. Так завершается цикл и вновь начинается.
Проводящая система сердца
К проводящей системе сердца относят следующие отделы:
1. Синусно-предсердный (синоатриальный узел):
- располагается под правым ушком у места впадения верхней полой вены в правое предсердие,
- находится под эпикардом,
- площадь 20*2 мм^2,
- состоит из 40 тыс. клеток,
- обильно снабжен капиллярами и нервами.
2. Межпредсердные и межузловые проводящие пути — передают возбуждение по предсердиям.
Их выделяют 3:
- передний (пучок Бахмана),
- средний (Веннебаха),
- задний (Торела).
3. Предсердно-желудочковый узел (атрио-вентрикулярный):
- располагается в нижней части межпредсердной перегородки,
- под эндокардом правого предсердия,
- иннервируется волокнами блуждающего и симпатического нервов.
4. Пучок Гиса отходит от атрио-вентрикулярного узла:
- длина 8-10 мм,
- идет по межжелудочковой перегородке,
- на ее вершине раздваивается на правую и левую ножки.
5. Волокна Пуркинье:
- сеть атипичных волокон в стенках обоих желудочков,
- с них передается возбуждение на сократительный миокард желудочков.
Проводящая система сердца:
- атипичные кардиомиоциты,
- клетки богаты саркоплазмой,
- поперечная исчерченность в них выражена менее четко,
- мало миофибрилл,
- сохраняет признаки эмбрионального миокарда,
- устойчива к гипоксии,
- энергия образуется за счет активации процессов анаэробного гликолиза.
Во время диастолы в клетках синоатриального узла (водитель ритма I порядка — пейсмейкер):
- уменьшается мембранный потенциал, то есть происходит медленная диастолическая деполяризация (МДД);
- мембранный потенциал (МП) достигает КУД, то есть МП изменяется с 50-60 мВ до 30-40 мВ самопроизвольно — потенциал действия (ПД) или пейсмекерный потенциал, который распространяется по проводящей системе сердца, переходит на миокард.
Особенности пейсмекерных клеток:
- низкий уровень мембранного потенциала (-50 — -60 мВ),
- способность к МДД (снижению МП до КУД самопроизвольно),
- низкая амплитуда ПД (-30 — -50 мВ) без реверсии (в основном).
Причины МДД (связана с особыми свойствами мембраны пейсмейкеров):
- постепенное самопроизвольное увеличение в диастолу проницаемости мембраны для Na и Ca, входящих в клетку;
- уменьшение проницаемости K, выходящую из клетки;
- уменьшение активности Na-K насоса (Na-K-АТФ-азы).
Частота возбуждений в клетках синоатриального узла — 60-80 за 1 мин. Это водитель ритма I порядка.
Способностью к автоматии обладают все нижележащие проводящие системы сердца (атриовентрикулярный узел, пучок Гиса, волокна Пуркинье, атипичные волокна предсердия). Они являются в норме только потенциальными или латентными водителями ритма.
У атриовентрикулярного узла способность к автоматии — 40-50 имп/мин. Это водитель ритма II порядка.
Клетки пучка Гиса — 30-40 имп/мин.
Волокна Пуркинье — около 20 имп/мин.
В. Гаскелл ввел понятие о градиенте автоматии:
Чем дальше расположен очаг автоматии от венозного конца сердца и ближе к артериальному, тем меньшей способностью к автоматии он обладает
Истинным водителем ритма является клетки синоатриального узла.
Физиологические свойства и особенности сердечной мышцы
По морфологическим и функциональным признакам в сердце выделяют два типа мышечных волокон:
- волокна рабочего миокарда предсердий и желудочков;
- волокна водителей ритма (пейсмеккеров) и проводящей системы.
Рабочий миокард электрофизиологически отличается от скелет- ной мышцы. Потенциал покоя типических кардиомиоцитов калиевой природы. Его величина составляет около -90 мв, уровень критической деполяризации – 50 мв.
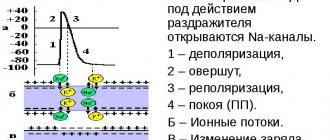
Потенциал действия имеет амплитуду 120 мв и длительность 200- 400 мс. В нем выделяют фазы: 0 – быстрой деполяризации, 1- начальной быстрой реполяризации, 2- медленной реполяризации, 3- быстрой реполяризации, 4- фазу покоя. Увеличение частоты сокращения сердца приводит к снижению продолжительности 3 и 4 фаз при неизменной длительности 0, 1 и 2 (рис. 54).
Фаза быстрой деполяризации связана с увеличением тока натрия и кальция через натриевые и быстрые кальциевые каналы. Селективность последних относительная, т.к. через них могут проходить катионы натрия при дефиците кальция. По достижению потенциала в -30 – -40 мв натриевые каналы инактивируются. Плато потенциала действия связано с активацией кальциевых каналов. Высокий кальциевый ток уменьшает калиевую проводимость мембраны, что поддерживает ее деполяризованное состояние.
В конце 2 фазы кальциевая проводимость мембраны уменьшается и увеличивается калиевая, ток которого и определяет процесс быстрой реполяризации (3 фаза). В состоянии покоя деполяризующие токи кальция и натрия уравновешены с реполяризующим током калия. Потенциал действия типических кардиомиоцитов вызванный (возникает в ответ на раздражение).
При возникновении и развитии потенциала действия возникают изменения возбудимости. Быстрая деполяризация сопровождается абсолютной рефрактерностью ( 0,27 с ). Причина – инактивация натриевых каналов. Они начинают восстанавливаться при достижении в процессе реполяризации заряда в -60 – -70 мв. Наступает фаза относительной рефрактерности ( 0,03 с ).
Вслед за фазой относительной рефрактерности возможны кратковременные фазы экзальтации и пониженной фозбудимости.
Функционально значение большого периода абсолютной рефрактерности состоит в том, что предотвращается возможность циркуляции возбуждения по сердцу (рефрактерный период больше, чем время про- ведения возбуждения по сердцу) и его тетаническому сокращению при ритмическом раздражении.
В нормальном сердце возбуждения и сокращения рабочего миокарда вызываются потенциалами действия, которые приходят по проводящей системе сердца от водителей ритма.
Атипические кардиомиоциты расположены в узлах и пучках проводящей системы сердца. Они способны к спонтанному возбуждению. В период диастолы сердца в них возникают волны деполяризации – медленная диастолическая деполяризация, которая лежит в основе автоматии сердца.
Электрофизиологически пейсмеккерные клетки характеризуются низким потенциалом покоя (-50 – -60 мв) и низким уровнем критической деполяризации (-40 -50 мв). В покое натриевая проводимость мембраны больше, чем в скелетной мышце и в типических кардиомиоцитах ( Р + : P +: P _= 0,48 : 1 : 0,02 ). Увеличенная натриевая проводимость мембраны способствует их высокой возбудимости.
В отличие от типических кардиомиоцитов, атипические способны к самовозбуждению, в основе которого лежит их способность к медленной диастолической деполяризации. Потенциал действия атипических кардиомиоцитов натрий-кальциевой природы. Его амплитуда составляет 60-70 мв.
Таким образом, в настоящее время общепризнанной является миогенная теория автоматии, согласно которой возбуждение и сокращение сердца связано с возникновением потенциалов действия в атипических кардиомиоцитах и их распространении по проводящей системе на рабочий миокард.
Атипические кардиомиоциты обладают разной способностью к самовозбуждению. В пределах водителей ритма сердца (например в синатриальном узле) находятся как ведущие пейсмеккеры (определяют частоту возбуждения сердца), так и латентные (при работающих ведущих пейсмеккерах выполняют подчиненную функцию). Латентные пейсмеккеры включаются в работу при нарушении функций ведущих.
Разная способность атипических кардиомиоцитов к спонтанной генерации потенциалов действия отражается в разной способности водителей ритма сердца к самовозбуждению. Так, частота потенциалов действия, генерируемых синатриальным узлом, составляет 60-80 в ми- нуту, атриовентрикулярным – 40-60, волокнами пучка Гиса 30-40.
Поэтому в нормально работающем сердце возбуждение возникает в синатриальном узле ( этот узел называется нормально расположенным – нормотопным, ритм сердца – синусовым) и навязывается другим участкам проводящей системы, а при его блокаде может возникать в атриовентрикулярном ( этот водитель ритма, также как и пучек Гиса, называют гетеротопным ).
Проведение возбуждения по сердцу осуществляется с разной скоростью. От синатриального узла к атриовентрикулярному возбуждение распространяется по пучкам Бахмана, Венкебаха и Тореля со скоростью 1 м/с, в атриовентрикулярном узле она падает до 0,02-0,04 м/с (атриовентрикулярная задержка ). По пучку Гиса возбуждение распространяется со скоростью 4-2 м/с, и по волокнам Пуркинье – около 2 м/с (рис. 55).
Сопряжение возбуждения и сокращения в сердце.
Ключевым событием начала сокращения служит вход кальция в клетку. Входящий кальций увеличивает продолжительность потенциала действия и пополняет запасы внутриклеточного кальция.
Таким образом, потенциал действия не только вызывает процесс сокращения (как в скелетной мышце), но и влияет на силу сокращения, пополняя запасы кальция.
Чем больше длительность потенциала действия, тем больше амплитуда сокращения. Целый ряд регуляторов деятельности сердца оказывает влияние посредством изменения входящего тока кальция.
Физиологические свойства миокарда:
- возбудимость;
- сократимость;
- проводимость.
Физиологические особенности миокрада:
- большая продолжительность потенциала действия;
- потенциал действия натрий-кальциевой природы;
- большой период рефрактерности;
- меньшая возбудимость;
- меньшая сократимость;
- меньшая проводимость;
- большой латентный период;
- способность к автоматии.
В отличие от скелетной мышцы, кардиомиоциты связаны вставочными дисками (электрическими синапсами), объединяющими их в функциональный синцитий.
Возбуждение, возникающее в одном участке сердца, распространяется на все остальные – сердце подчиняется правилу ―всё или ничего.
Звуки сердца
Сердце издает характерные звуки, похожие на стук. Каждый удар состоит из двух основных тонов. Первый – результат сокращения желудочков, а если быть точнее, захлопывания клапанов, которые при напряжении миокарда перекрывают атриовентрикулярные отверстия, чтобы кровь не могла вернуться в предсердия. Характерный звук получается, когда смыкаются их свободные края. Кроме клапанов, в создании удара принимает участие миокард, стенки легочного ствола и аорты, сухожильные нити.
Второй тон формируется во время диастолы желудочков. Это результат работы полулунных клапанов, которые не дают крови попасть обратно, преграждая ей путь. Стук раздается, когда они соединяются в просвете сосудов своими краями.
Кроме основных тонов, есть еще два – третий и четвертый. Первые два можно услышать с помощью фонендоскопа, а два других может зарегистрировать только специальный прибор.
Удары сердца имеют важное диагностическое значение. По их изменениям определяют, что в работе сердечной деятельности произошли нарушения. При заболеваниях удары могут раздваиваться, быть тише или громче, сопровождаться дополнительными тонами и другими звуками (писками, щелчками, шумами).