Абляция сердца: что это такое?
Абляция сердца — это процедура, которая может помочь исправить аритмию — проблему с ритмом сердцебиения. Процедура устраняет или оставляет рубцы на тканях сердца, которые вызывают аритмию.
Существует несколько различных типов процедуры абляции сердца. Каждый тип помогает лечить разные виды аритмии.
В этой статье мы рассмотрим различные виды операций по абляции сердца, а также их риски, подготовку, восстановление после операции и результаты.
Методы лечения
Основные методы лечения аритмии — это лекарственная терапия и хирургия. Лекарственное, или консервативное лечение заключается, в основном, в приёме витаминно-минеральных комплексов и общеукрепляющих средств. Если аритмия носит более серьёзный характер, назначаются противоаритмические препараты. Это 4 группы лекарств, различных по методу воздействия: блокаторы натриевых каналов, бета-адреноблокаторы, блокаторы калиевых каналов и блокаторы кальциевых каналов.
Хирургическое лечение
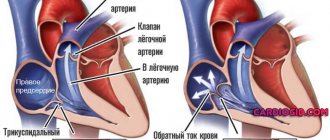
Хирургическое лечение назначается в более серьёзных случаях, когда существует угроза жизни пациента. Это установка кардиостимулятора или дефибриллятора. Это приборы, которые имплантируются под кожу пациента. Они имеют электроды, которые вводятся в патологические участки сердца и генерируют импульсы, инициирующие сокращение сердечных мышц в необходимом ритме.
Абляция сердца: типы
Существует несколько видов абляции сердца.
Катетерная абляция
При таком подходе хирурги вставляют длинные тонкие трубки, называемые катетерами, в кровеносные сосуды, чтобы разрушить деструктивные клетки в сердце.
В медицинских учреждениях используются различные методы удаления клеток, вызывающих аритмию, в том числе:
- радиочастота, которая создает тепло
- замораживание
Хирургическая абляция
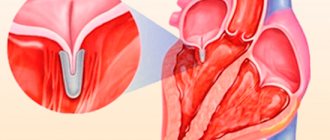
Хирургическая абляция, также известная как операция «лабиринт» или процедура лабиринта Кокса, направлена на устранение фибрилляции предсердий (A-fib).
Это форма операции на открытом сердце, которую часто проводят, когда делают операцию по поводу дополнительных проблем с сердцем, таких как замена клапана или шунтирование сердца.
Процедура «лабиринт» включает в себя небольшие разрезы в верхних камерах сердца, называемых предсердиями. Это вызывает образование рубцовой ткани, которая блокирует электрические сигналы, вызывающие A-фибрилляцию.
Некоторым делают минимально инвазивную операцию, процедуру лабиринта Кокса (также известную как процедура мини-лабиринта), в которой делают небольшие надрезы, чтобы уменьшить риск осложнений.
Гибридная хирургически-катетерная абляция
Гибридная хирургически-катетерная абляция сочетает в себе катетерную абляцию, которая обрабатывает внутреннюю часть сердца, с процедурой мини-лабиринта, которая обрабатывает внешний слой сердца.
Показания
Методика применима в случае диагностирования небольших единичных новообразованиях либо наличии метастазов в ряде органов:
- Печень;
- Почки;
- Легкие;
- Надпочечники;
- Простата;
- Костная система.
Широко используется методика при опухолях неоперабельных либо при противопоказании к хирургической манипуляции и химиотерапии.
Методика эффективна при локализации онкологии на слизистых оболочках полых органов в начальной стадии.
Применяют методику и для лечения предраковых патологий, сердечных аритмий, варикозе и т.д.
Для чего нужна абляция сердца?
Хирурги обычно используют абляцию сердца для лечения ряда заболеваний.
Суправентрикулярная тахикардия (СВТ)
СВТ — наиболее частая причина хирургической абляции сердца. Это состояние, при котором сердце внезапно начинает биться намного быстрее, чем его нормальная частота в покое, составляющая 60–100 ударов в минуту. Электрический сигнал идет из верхних отделов сердца.
Трепетание предсердий
Трепетание предсердий — это когда верхние камеры сердца бьются очень быстро из-за неправильной передачи электрических сигналов в сердце, часто в результате других сердечных проблем, таких как ишемическая болезнь сердца и высокое кровяное давление.
Фибриляция
Фибриляция — это заболевание, которое вызывает нерегулярное сердцебиение в верхних камерах сердца. Это увеличивает риск инсульта и сердечной недостаточности и может привести к увеличению сердца.
При фибриляции часто проводят процедуру по абляции сердца.
Другие сердечные осложнения
Аритмия также часто является поводом для проведения абляции сердца.
Противопоказания для проведения РЧА
У операции нет абсолютных противопоказаний: радиочастотная катетерная абляция проводится при аритмии и других вышеперечисленных патологиях даже у пожилых людей и детей. Однако проведение РЧА нежелательно при таких патологиях, как:
- тяжелое состояние пациента;
- воспаления в сердце;
- нарушения работы почек;
- дыхательная недостаточность;
- беременность;
- патологии свертываемости крови;
- запущенная артериальная гипертензия;
- повышенная температура;
- стадия активного эндокардита;
- тромбы в отделах сердца;
- высокое артериальное давление.
Риски
Абляция сердца, как правило, представляет собой процедуру с низким уровнем риска. Однако риски различаются в зависимости от типа лечения.
Катетерная абляция
Катетерная абляция — наименее инвазивный подход и сопряжена с меньшими рисками, чем другие процедуры.
Тем не менее, по-прежнему существует вероятность повреждения сердца, кровеносных сосудов и близлежащих частей тела, а также дестабилизации электрической системы сердца.
Гибридная хирургически-катетерная абляция
Операция, проводимая вместе с введением катетера, не требует искусственного кровообращения. Именно поэтому этот тип абляции не так рискован, как другие. Однако риски, связанные с катетерной абляцией, все же присутствуют.
Хирургическая абляция
Хирургическая абляция — это форма операции на открытом сердце. Это означает, что она включает в себя все риски, связанные с операциями такого рода. Риски могут включать:
- кровотечение
- инсульт
- инфекция
- реакция на анестетики
- потенциально смертельное повреждение сердца
Показания к проведению радиочастотной абляции
РЧА успешно проводится при:
- фасеточном синдроме;
- радикулопатии;
- нейропатических болях;
- дисфункции крестцово-подвздошного сустава.
- невралгии тройничного нерва
- межреберной невралгии
- невралгия большого затылочного нерва
- кокцигодиния
- боль в шее
- боль в грудном отделе позвоночник
- боль в пояснице
РЧА часто применяется при фасеточном синдроме, когда консервативная терапия не дает желаемых результатов. Заболевание сопровождается глубокими, ноющими болями в пояснице, часто отдающими в ноги, ягодицы, пах, и утренней скованностью.
Иглы установленные в суставы позвонков.
Считается, что радиочастотная абляция фасеточных суставов поясничного отдела позвоночника будет эффективна, если правильно выполненная блокада с анестетиком приносит существенное облегчение болевого синдрома.
Также метод хорошо зарекомендовал себя в лечение корешковой боли, если при трансфораминальном введении анестетика наблюдается выраженное снижение интенсивности болевых ощущений.
Нередко причиной боли выступает повреждение капсулы сустава. Наиболее подверженным подобным травмам считается С5-С6. Повреждения фасеточных суставов шеи провоцирует головные боли, существенный дискомфорт в области лопаток и трапециевидных мышц. В таких случаях радиочастотная абляция фасеточных суставов шейного отдела позвоночника также весьма эффективна.
Превосходно зарекомендовала себя РЧА позвоночника поясничного отдела при патологиях крестцово-поясничного сочленения. Именно нарушения в этом сегменте приводят к возникновению болей у 10–35% пациентов.
Иглы установленные в фасеточные суставы.
В любом случае, чтобы процедура с высокой долей вероятности дала хорошие результаты должно быть выполнено несколько условий:
- сохранение боли в шее дольше 2-х месяцев;
- отсутствие положительных результатов после консервативной терапии;
- улучшение состояния после блокады.
Подготовка к операции
Как правило, перед операцией рекомендуется предпринять следующие шаги:
- воздержание от курения за 2 недели до операции
- воздержание от еды и питья, даже воды, в ночь перед процедурой
- не использовать ароматизированные товары, такие как лосьоны, в день операции
- собрать вещи, которые нужно принести в больницу, включая соответствующие документы, удостоверяющие личность, и страховые документы, полный список лекарств и добавок, которые вы принимаете, а также футляры для хранения очков или зубных протезов
Следует проконсультироваться со своим врачом по поводу конкретных инструкций для типа операции, которую вы переносите.
Противопоказания и реабилитация
РЧА фасеточных нервов поясничного отдела позвоночника не может быть выполнена при:
- локальной или генерализированной инфекции;
- геморрагическом диатезе;
- беременности.
Процедура не требует длительного пребывания в стационаре. Практически сразу же после ее завершения пациенты могут ходить и уже через 2 часа вернуться домой. В период восстановления ограничения накладываются в основном только на подъем тяжестей и активные виды спорта. Но выполнение легкой бытовой работы допускается. При радиочастотной абляции поясничного отдела не рекомендуется первый день наклоняться. В остальном пациенты могут вести привычный образ жизни.
Аппара для абляции с иглами.
Чего ожидать во время операции
Опыт хирургического вмешательства сильно зависит от типа абляции.
Катетерная абляция
Обычно катетерная абляция длится от 2 до 4 часов и проходит в больнице или специальной лаборатории. Обычно пациент остается в сознании на протяжении всей процедуры, но ему вводят внутривенные лекарства, вызывающие сонливость.
Хирург вводит катетер, обычно через очищенную и выбритую паховую область, и направляет его к сердцу. Там импульсы разрушают аномальные клетки на площади около одной пятой дюйма.
Гибридная хирургически-катетерная абляция
Этот подход включает в себя две процедуры, которые могут быть разделены или проводиться в течение одного пребывания в больнице. В ходе операции хирург сделает небольшие надрезы на груди, а электрофизиолог выполнит катетерную абляцию.
Хирургическая абляция
Хирургическая абляция требует общей анестезии. В этой процедуре хирурги разрезают внутреннюю часть сердца, чтобы создать рубцовую ткань для восстановления баланса электрической системы сердца.
В некоторых случаях может потребоваться раздвинуть ребра пациента и поместить его сердце на аппарат искусственного кровообращения. Однако не все операции такие сложные.
Пути доступа
Проведение процедуры предполагает доступ к интересующей ткани. Существует несколько вариантов такого доступа:
- Вариант чрескожный. Зонд вводится посредством пункции либо минимального надреза кожи;
- Вариант эндоскопический. Применим при раке легких, гортани, пищевода, желудка, мочевого пузыря, шейки матки, некоторых иных;
- Вариант лапароскопический. Применяют при онкологии печени, поджелудочной железы, простаты, матки, яичников;
- Вариант хирургический. По сути, это дополнительное воздействие во время хирургического вмешательства.
Восстановление и результаты
Характер восстановления после операции по абляции сердца зависит от типа процедуры.
Катетерная абляция
Обычно это амбулаторная процедура. Однако пациенту необходимо будет держать ноги прямыми в течение 6–8 часов, прежде чем он сможет встать с постели, поэтому большинство пациентов остаются в больнице на ночь.
Свою обычную деятельность можно восстановить на следующий день после возвращения из больницы. Однако не следует садиться за руль или употреблять алкоголь в течение 24 часов. Также следует избегать интенсивных физических нагрузок в течение примерно 3 дней.
Гибридная хирургически-катетерная абляция
Для этой процедуры требуется остаться в больнице на 2–5 дней, а выздоровление занимает около 2 недель.
Хирургическая абляция
Хирургическая абляция требует сложнейшего процесса заживления: пациенту требуется 5–7 дней госпитализации и 4-недельный период восстановления.
Во время восстановления пациент должен много отдыхать и не поднимать тяжелые предметы.
Также следует соблюдать инструкции своего врача.
Операция по абляции сердца обычно эффективна. Однако в течение нескольких недель у пациентов могут оставаться заметные аритмии. Им даже могут потребоваться лекарства, чтобы контролировать свои симптомы.
Исследователи сообщают, что операция катетерной абляции может успешно исправить как краткосрочные, так и долговременные аритмии.
Хотя вскоре можно вернуться к работе и многим другим занятиям, после катетерной аблации может пройти до 3 месяцев, пока организм не адаптируется, и преимущества процедуры станут очевидными.
Радиочастотная катетерная аблация проводящих путей сердца при тахиаритмиях
Радиочастотная аблация (деструкция) проводящих путей сердца – малоинвазивный метод радикального лечения тахикардий. Достаточно молодой и эффективный способ малоинвазивного лечения тахикардий. В основе этого метода лежит локальное (точечное) – воздействие электрическим током высокой частоты на «очаг» аритмии или участок цепи кругового движения импульса при тахикардиях.
Симптомы (проявления) заболевания:
- перебои в работе сердца,
- приступы тахикардии,
- эпизоды слабости, головокружения, болей за грудиной на фоне приступа,
- потери сознания на фоне приступа
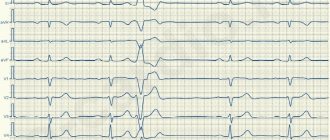
Очень важным при обращении пациента в стационар на консультацию к кардиохирургу-аритмологу, пациенту иметь электрокардиограмму с приступом тахикардии, или приступом зарегистрированном на суточном мониторе электрогардиограммы.
Для проведения вмешательства пациенты госпитализируются в кардиологическое отеление стационара СПб ГБУЗ ГБ№40, перед операцией необходимо выполнить ряд обследований и сдать перечень необходимых анализов.
Операция выполняется в условиях ренгеноперационной (отделение рентгенэндоваскулярных диагностики и лечения; зав. к.м.н. С.В. Власенко) под постоянным контролем врача анестезиолога и мониторированием артериального давления и электрокардиограммы.
Процедура выполняется опытными рентгенхирургами-аритмологами А.В. Каменевым, к.м.н., А.М. Осадчим, электрофизиологами к.м.н., Т.А. Любимцевой, М.А. Вандер. Группа работает под руководством проф. РАН Д.С. Лебедева.
Процедура (операция) катетрной аблации при тахикардиях.
Радиочастотная аблация как правило не требует проведения общего обезболивания (наркоза).
Непосредственно перед аблацией проводится инвазивное электрофизиологическое исследование сердца и определяется механизм образования аритмии и её локализация. Оно осуществляется с помощью диагностических катетеров-электродов, вводимых через крупные вены (бедренная, подключичная) или артерии, позволяющих точно определить локализацию «патологического очага» аритмии.
Предварительно под местной анестезией («заморозкой»), в эти крупные сосуды вводят гемостатические интродьюсеры («трубочки»), которые позволяют защитить сосуд.
Затем с помощью специального «аблационного» электрода проводиться поиск («картирование» с использованием современного навигационного комплекса Carto 3; рис.1.) и «прижигание» очага аритмии.
Электроды доставляют в сердце и процедуру проводят под контролем рентгеноскопии (рис.2).
Операция длится от 45 до 150 минут и все зависит от расположения очага аритмии, быстрого поиска и ее глубины залегания. Как правило, на 1-2-е сутки после операции пациент может быть выписан из стационара.
| Рисунок 1. РЧА очага желудочковой тахикардии при электрическом шторме | Рисунок 2. Rg-стоп кадр при выполнение РЧА очага ЖТ в ЛЖ, транссептальным доступом |
Радиочастотная аблация аритмогенной зоны способна радикально излечить:
- Пароксизмальная атриовентрикулярная-узловая re-entry тахикардия.
- Пароксизмальная атриовентрикулярная реципрокная тахикардия с участием дополнительного пути проведения (синдром WPW).
- Пароксизмальная форма типичного трепетания предсердий.
- Пароксизмальная форма фибрилляции предсердий (ФП) при отсутсвии эффекта от проводимой антиаритмической терапии (эффективность до 92%).
- Персистирующая тахисистолическая ФП с неэффективностью медикаментозной терапии (эффективность первой процедуры до 67%).
- Пароксизмальная предсердная тахикардия.
- Желудочковая мономорфная (из одного очага) тахикардия.
- Желудочковая мономорная экстрасистолия с клинической симптоматикой (частая, более 7-10 тыс/сут).
Противопоказания для проведения катетерной аблации при тахикардиях:
- острые инфекционные заболевания,
- острый инфаркт миокарда,
- нестабильная стенокардия в течение 4 недель,
- хроническая сердечная недостаточность III-IV ф.к. по NYHA,
- аневризма левого желудочка с тромбом,
- тромбы в полостях сердца,
- сердечные механические протезы левых камер сердца при доступе слева.
При выполнении катетерной аблации при аритмиях частота осложнений не превышает 1%. С целью профилактики последних проводятся все необходимые мероприятия на всех этапах диагностики и лечения.
Плюсами данного метода является его малоинвазивность (малотравмотичность), как правило госпитализация не занимает более 3 дней, пациенты достаточно быстро приступают к обычному образу жизни и реабилитация не занимает более недели. Операции выполняются по квоте (ВМП) (для жителей СПб) и для их выполнения используются современное оборудование и дорогостоящие расходные материалы в рамках финансирования из федерального бюджета.
| Консультации рентгенхирурга проводятся: по средам с 17:00 до 19:00, аритмолога по четвергам с 15:00 до 17:00 в корпусе реабилитации, 4 этаж, кабинет 424. Запись к специалистам по телефону 200-16-88. Осадчий Андрей Михайлович (хирург-аритмолог) +7 (911) 126-36-64; Оформление в кабинете № 340 поликлиники № 68, третий этаж. При себе иметь направление на консультацию из поликлиники, полис ОМС, паспорт и СНИЛС. При наличии иметь медицинскую документацию (ранние выписки, ЭхоКГ, суточный монитор ЭКГ, ЭКГ с аритмией). |
← Назад
Есть ли ограничения после РЧА?
Как и любая лечебная методика, радиочастотная абляция накладывает на пациента определенные ограничения, однако ограничений этих совсем немного. Прежде всего, реабилитация после РЧА включает обязательное ношение компрессионного трикотажа в течение 1-2 недель. Так, послеоперационные компрессионные чулки «Интекс» уменьшают отеки и помогают практически исключить риск тромбоэмболии.
Состояние после радиочастотной облитерации
Первое время после рча наблюдалось довольно большое количество осложнений, связанных с несовершенством методики. Когда-то врачи использовали световоды, испускавшие излучение с длиной волны 960 нм. Коротковолновый лазер не мог действовать непосредственно на стенки вен, поэтому после операции рча на венозных стенках сохранялись участки жизнеспособных клеток. Это могло привести к восстановлению обработанной вены и вызвать срыв после рча, то есть рецидив болезни.
После усовершенствования методики состояние пациентов после рча стало значительно стабильнее. Кроме изменения длины волны, современное оборудование позволяет добиться плавного и последовательного движения световода по сосуду. Благодаря равномерному нагреву восстановление вен после рча фактически исключено.
Тем не менее, даже сейчас после рча кратковременно поднимается температура. Боли после рча возникают крайне редко. Если температура держится дольше суток, и чувствуется болезненность в ногах, следует немедленно обратиться к врачу.
Как проводится современная процедура РЧА вен
1. Во-первых, нужно отметить, что все манипуляции данной медицинской процедуры проводятся под четким контролем аппаратов УЗИ. РЧ-катетер вводится под кожу в пораженную вену через микроскопический прокол.
Радиочастотный катетер введен в пораженную вену
Затем, когда врач полностью убедился в правильном расположении катетера на протяжении варикозно изменённого участка вены, создается, так называемая «водная подушка», – вокруг вены вводится анестетик с целью обезболить процедуру и хорошо защитить близлежащие ткани от термического воздействия.
2. После этих манипуляций запускается радиочастотный генератор, который передает волны к катетеру. Аппарат имеет возможность обрабатывать за одно включение до семи сантиметров поражённой вены, после чего катетер продвигают дальше по вене.
Радиочастотный катетер запаивает больную вену
Таким образом, постепенно, обрабатывается весь сосуд, пораженный варикозом.
3. После окончания процедуры место, куда вкалывалась специальная игла, закрывают повязкой. На обработанную конечность надевается специальное медицинское компрессионное белье. Послеоперационная госпитализация не требуется, поэтому больной по окончании процедуры самостоятельно отправляется домой.
Процедура РЧА заканчивается, надевается компрессионный чулок
Если сравнивать данную процедуру с европейским лазерным лечением, то стоит сказать, что РЧ-генератор самостоятельно способен выбирать режимы работы в определенных венах, в отличие от лазерного метода, где результат процедуры напрямую зависит от квалификации и умений врача. То есть хороший эффект от лазерной облитерации находится в прямой зависимости от профессионализма специалиста и не допускает малейших ошибок. Тем не менее, радиочастотная абляция вен включает в себя достаточное количество нюансов, что также может повлиять на эффективность процедуры. Поэтому её выполнение лучше доверить опытному, а в идеале лучшему специалисту.