Внезапная остановка сердца на улице: что делать до приезда скорой?
Реанимационные мероприятия проводят после констатации состояния клинической смерти, основные признаки которой: отсутствующее дыхание и сердцебиение, бессознательное состояние, расширение зрачков, отсутствие реакции на внешние раздражители. Для достоверного определения тяжести обстановки необходимо определить такие показатели пострадавшего:
- проверить пульс на сонных артериях шеи под челюстным углом — при снижении давления менее 60-50 мм рт. ст. пульс на лучевой артерии внутренней поверхности кисти не определяется;
- осмотреть грудную клетку, проверить наличие самостоятельных дыхательных движений;
- приблизиться к лицу пострадавшего для проверки дыхания, определения вдоха и выдоха (оценка движения воздуха);
- обратить внимание на цвет кожи — синюшность и резкая бледность появляется при прекращении дыхания;
- проверить сознание — отсутствие реакции на раздражители свидетельствует о коме.
Сердечно-легочную реанимацию по новым стандартам проводят лишь в двух случаях. Приступать к выполнению комплекса СЛР следует только после определения пульса и дыхания.
При отчетливом определении пульса на протяжении 10-15 сек и нарушенном атональном дыхании с эпизодами судорожных вздохов требуется искусственное дыхание. Для этого на протяжении минуты необходимо совершать 10-12 вдохов «рот в рот» или «рот в нос». Ожидая скорую помощь, нужно измерять пульс каждую минуту, при его отсутствии показана СЛР.
При несостоятельности самостоятельного дыхания и пульса показан комплекс реанимационных мероприятий строго по алгоритму.
Проверка сознания осуществляется по такому принципу:
- Громко обратитесь к пострадавшему. Спросите, что случилось, как он себя чувствует.
Если ответа не последовало, задействуйте болевые раздражители. Ущипните за верхний край трапециевидной мышцы или надавите на основание носа.- Если реакция не последовала (речь, подергивания, попытки защититься рукой) – сознание отсутствует, можно переходить к следующему этапу.
Проверка дыхания:
- Запрокиньте голову назад (держа ее за затылок и подбородок) и отройте рот. Осмотрите его на предмет инородных тел. Если они там есть – удалите их.
- Наклонитесь к лицу и в течение 10 сек. проверяйте дыхание. Вы должны ощутить его щекой, услышать и увидеть движения грудной клетки. В норме достаточно определить 2-3 вдоха.
- Если дыхания нет или ощущается только 1 вдох (что можно считать его отсутствием), можно предполагать прекращение жизненно важной функции.
В подобном случае необходимо вызвать скорую помощь и начать выполнять реанимационные мероприятия при остановке сердца и дыхания.
Терминальные состояния
С помощью интенсивной терапии и применения реанимационных мероприятий во многих случаях можно предупредить и ликвидировать энергетический и структурный дефицит, развивающийся в организме при терминальных состояниях, спасти его от гибели.
Интенсивная терапия — комплекс методов временного искусственного замещения жизненно важных функций организма, направленных на предупреждение истощения адаптационных механизмов и возникновения терминального состояния.
Реаниматология — наука об оживлении организма; профилактику и лечение терминальных состояний (по В.А. Неговский).
Для существования жизни человека необходимо, чтобы в организм непрерывно поступал и потреблялся клетками кислород и выделялся из него углекислый газ. Эти процессы обеспечивает слаженное функционирование органов дыхания и кровообращения под контролем центральной нервной системы. Поэтому их поражения приводит к смерти («ворота смерти» — по определению древних — легкие, сердце и мозг).
Остановка жизнедеятельности (смерть) может возникнуть внезапно (при несчастных случаях) или предсказуемо, как закономерное следствие старости или неизлечимой болезни. При длительном процессе умирания отмечают следующие этапы.
Передагония. Физиологические механизмы жизнедеятельности организма находятся в состоянии глубокого истощения:
- центральная нервная система подавлена, возможно коматозное состояние;
- деятельность сердца ослаблена, пульс нитевидный, систолическое артериальное давление снижено более критическую черту (70 мм рт.ст.);
- внешнее дыхание ослаблено, неэффективное: дыхательный объем и его частота — неадекватные;
- функции паренхиматозных органов нарушены.
Передагония может занять несколько минут, часов, а то и дней. За это время состояние больного еще более ухудшается и заканчивается терминальной паузой. Больной теряет сознание, артериальное давление и пульс не определяются; останавливается дыхание, рефлексы отсутствуют. Терминальная пауза длится до минуты.
Следующий этап умирания — агония (борьба). Вследствие истощения центров жизнедеятельности высшего порядка (ЦНС) выходят из под контроля (активизируются) бульбарные центры и ретикулярная формация. У больного восстанавливается мышечный тонус и рефлексы, появляется внешнее дыхание (беспорядочное, с участием вспомогательной мускулатуры). Над магистральными артериями пальпируется пульс, может восстанавливаться тонус сосудов — систолическое артериальное давление возрастает до 50 — 70 мм рт.ст. Однако в это время метаболические нарушения в клетках организма становятся необратимыми. Быстро сгорают последние запасы энергии, аккумулированные в макроэргических связях и через 20 — 40 секунд наступает клиническая смерть.
При ряде патологических ситуаций (утопление, поражение электрическим током и молнией, наезд автомобилем, странгуляционная асфиксия, инфаркт миокарда и т.д.) клиническая смерть может постигнуть потерпевшего неожиданно, без предварительных проявлений умирания.
Основные признаки клинической смерти:
- отсутствие пульсации над магистральными артериями (сонной и бедренной);
- стойкое расширение зрачков с отсутствием фотореакции;
- отсутствие самостоятельного дыхания.
Вспомогательные признаки:
- изменение окраски кожи (мертвенно-серая или синюшная);
- отсутствие сознания;
- отсутствие рефлексов и потеря мышечного тонуса.
Важным фактором, влияющим на эффективность реанимации при клинической смерти, является температура окружающей среды и продолжительность умирания. При внезапной остановке сердца клиническая смерть в условиях нормотермии продолжается до 5 минут, при минусовых температурах — до 10 и более минут. Длительный период умирания значительно ухудшает эффективность реанимации, сокращая период клинической смерти. Биологическая смерть возникает тогда, когда в результате необратимых изменений в организме, и прежде всего, в ЦНС возвращение к жизни невозможно.
Этапы сердечно-легочной реанимации по новым стандартам
Крайне важно соблюдать правильный порядок проведения реанимационных мероприятий. Согласно последним медицинским протоколам, для спасения пострадавшего необходимо придерживаться алгори:
- А — обеспечить проходимость дыхательных путей для оксигенации, устранить перекрытие просвета глотки и трахеи;
- В — выполнить дыхание методом «рот в рот» или «рот в нос»;
- С — восстановить кровообращение методом непрямого массажа.
Техника и порядок проведения непрямого массажа сердца и искусственной вентиляции легких
- Важно соблюдать безопасность, перед началом СЛР необходимо уложить человека на жесткую, устойчивую и твердую поверхность или на пол.
- После этого наклонить голову набок, приоткрыть рот и убедиться, что просвет дыхательных путей не перекрыт. При обнаружении непроходимости — очистить дыхательные пути подручными средствами (платком или салфеткой).
- Для эффективного искусственного дыхания произвести прием Сафара — запрокинуть голову назад, выдвинуть челюсть вперед и кверху, приоткрыть рот одним движением.
- При признаках перелома позвоночника в области шеи только выдвинуть челюсть.
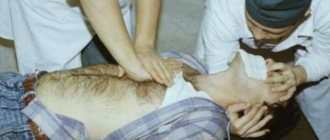
- Комплекс реанимации начинается с 30 компрессионных сжатий грудины, которые выполняет один человек ритмично без перерывов.
- Для этого необходимо поместить правую руку с упором ладони на нижнюю часть грудины по центру, поверх правой руки приложить левую и сплести пальцы.
Для выполнения массажа сердца руки должны быть прямыми, не согнутыми в локтевых суставах.- Выполняют 100-120 нажатий в минуту с ритмичной компрессией грудины на 5-6 см вглубь, до полного расширения грудной клетки после сжатия.
- После 30 компрессионных сжатий совершают 2 выдоха в полость рта или носа пострадавшего на протяжении 1 секунды.
- При проведении дыхания методом «рот в рот» необходимо сжать ноздри пальцами перед совершением выдоха.
- Во время двух выдохов следует смотреть на грудную клетку: расправление и поднятие свидетельствуют о правильном выполнении.
- Если грудная клетка не поднимается и не опускается, необходимо проверить, проходимы ли дыхательные пути, возможно понадобится повторить прием Сафара.
- При СЛР нужно обязательно проверять пульс каждые 2 минуты. Реанимируют без остановок до 30- 40 минут.
Критерии эффективности мероприятий
При своевременном начале помощи повышается шанс на спасение человека. Для этого важно четко соблюдать правила проведения сердечно-легочной реанимации. Об эффективном выполнении комплекса СЛР свидетельствует:
- появление пульса на сонных артериях — дабы убедиться, что пульс сохраняется, массаж сердца можно прекратить на 3-5 секунд;
- возвращение реакции зрачков на световой раздражитель — сужение свидетельствует об обогащении оксигенированной кровью головного мозга;
- появление самостоятельного дыхания с полноценным устойчивым вдохом и выдохом, без эпизодов судорожных вдохов с последующим прекращением (апноэ);
- исчезновение синюшности кожи лица, губ, кистей;
После восстановления сердцебиения и дыхания реанимационный комплекс прекращают выполнять, однако пострадавший должен находиться в поле зрения реаниматора до приезда врача
Частые ошибки в оказании помощи
Следует помнить, что неправильно оказанная доврачебная помощь нередко наносит больше вреда, чем ее отсутствие. Следующие ошибочные рекомендации и мифы часто встречаются в интернете (правило четырех «НЕ») :
- Не проверяйте дыхание с помощью зеркальца или перышка — вы тратите время на его поиск, вам может помешать влажность на улице, а при использовании перышка ветер может помешать достоверности результата. В такой ситуации вы ошибочно посчитаете мертвого человека живым.
Не проверяйте зрачковый рефлекс – это нужно уметь делать правильно и никак не с помощью обычного фонарика. Если человек жив, слишком яркий свет при отдельных заболеваниях может повредить сетчатку. Наконец, существуют неврологические нарушения, при которых этот рефлекс не будет работать у особы с сохраненными витальными функциями.- Не стоит делать прекардиальный удар. Для этого нужна соответствующая практика, к тому же такой способ не доказан с точки зрения эффективности, а в некоторых случаях может принести еще больший вред.
- Не делайте ИВЛ без защиты (без пленки-клапана) незнакомых людям – высокий риск передачи инфекции. Если во время проведения искусственной вентиляции грудная клетка не подымается, стоит предположить, что воздух проходит в желудок, или же дыхательные пути закупорены. В первом случае ограничьтесь НМС, во втором – очистите рот или примените прием Геймлиха.
Современные протоколы проведения СЛР
В 2005 году были приняты международные рекомендации (International Liaison Committee on Resuscitation) по проведению СЛР.
Протокол сердечно-легочной реанимации 2005 года
В основном изменения коснулись первичного реанимационного комплекса. Они направлены на упрощение процедуры СЛР для реаниматоров. Для проведения СЛР реаниматор помещает руки в центре груди. Соотношение вдох/компрессия должно быть 2:30, вне зависимости от количества человек, проводящих сердечно-легочную реанимацию. Каждый спасательный вдох осуществляется за 1 секунду, а не за 2 секунды;
В начале СЛР двух «спасательных» вдохов не проводится, а сразу приступают к компрессии сердца. Не задерживайте проведение дефибрилляции, если СЛР проводится в условиях стационара. Если сердечный ритм после дефибрилляции не восстанавливается, не проводится серия из трех повторных разрядов большей мощности, а незамедлительно приступают к выполнению массажа сердца. Следующие попытки дефибрилляции проводятся только после 2 минут реанимации (т.е. приблизительно после 5 циклов дыхание/компрессия 2:30).
Если есть сомнение относительно того, является ли ритм асистолией или мелко-волновой фибрилляцией желудочков, следует не пытаться осуществлять дефибрилляцию. Вместо этого продолжать компрессии грудной клетки и искусственное дыхание. Начальная энергия дефибрилляции бифазных дефибрилляторов 150-200 J. Для второго и последующих разрядов – 150-360 J. Энергия монофазных дефибрилляторов – 360 J для первого и последующих разрядов.
Если доказано, или подозревается, что причиной остановки сердца является тромбоэмболия легочной артерии (ТЭЛА), а стандартная СЛР неэффективна, необходимо рассмотреть возможность проведения тромболитической терапии. Если тромболитики были использованы, СЛР необходимо проводить в течение 60-90 мин.
Неотложная помощь медицинской бригады: какой алгоритм действий?
Для оказания неотложной помощи при внезапной остановке сердца на выезд приезжает специальная кардиологическая бригада, чья задача – проведение расширенных реанимационных мероприятий и немедленная доставка пациента в больницу. Она работает по протоколу, включающему такую последовательность действий:
- Проверка жизненных показателей и постановка диагноза. Для этого применяют более широкий арсенал оборудования, в том числе электрокардиограф. Необходимо исключить другие причины клинической смерти, такие как кровотечение или блокада.
Возобновление проводимости верхних дыхательных путей. Для максимально эффективного обеспечения кислорода делают их интубацию.- Реанимационные мероприятия проводят по тому же алгоритму, что указан выше, но для ИВЛ используют дыхательные маски, мешок Амбу или аппарат искусственной вентиляции.
- При наличии мерцательной тахикардии или фибрилляции желудочков на ЭКГ поднимают вопрос о применении дефибрилляции.
- Производят медикаментозную поддержку путем внутривенного или внутрисердечного введения таких препаратов как «Адреналин» (1 мл 0,1% в 19 мл раствора NaCl 0,9%) и «Кордарон» (при наличии аритмий, 300 мг в/в).