Синусовая брадикардия – снижение сердечного ритма до 60 ударов в минуту. Это состояние – не патология. Оно может быть как вариантом нормы, так и признаком серьезного недуга. Брадикардия часто наблюдается у профессиональных спортсменов. При регулярных тренировках сердце активнее перекачивает кровь и обеспечивает нужный кровоток посредством меньшего числа сокращений. У пловцов, лыжников и легкоатлетов пульс в спокойном состоянии может достигать 30 ударов в минуту. В данном случае это не считается отклонением. Однако если ЧСС меньше нормы и при этом наблюдаются другие тревожащие симптомы, есть повод обратиться за консультацией к врачу-кардиологу.
Симптомы брадикардии
- Полумобморочные состояния, приступы потери сознания или головокружения во время урежения пульса.
- Артериальная гипертензия, нестабильное АД.
- Повышенная утомляемость даже после незначительной физической нагрузки.
- Хроническая недостаточность кровообращения.
- Стенокардия напряжения и покоя в сочетании с урежением ритма сердца.
- Слабость.
- Холодный пот.
- Боли в области сердца.
- Одышка (нехарактерный симптом).
Ярко выраженная брадикардия
(менее 40 ударов в минуту) – очень опасное состояние, способное стать причиной развития сердечной недостаточности, в связи с чем пациенту может потребоваться операция по имплантации электрокардиостимулятора.
Норма или патология?
Брадикардия (урежение пульса меньше 60 ударов в минуту) – нередкое явление. Особенно у тех, кто длительное время занимался спортом. По окончании интенсивной физической нагрузки «сердце спортсмена» (в кардиологии даже есть такой термин) запрограммировано на то, чтобы пульс достаточно быстро возвращался к нормальным значениям.
Сердечный ритм урежается и у ряда пациентов одновременно с повышением давления. И в этом смысле брадикардию можно считать инструментом саморегуляции нашего организма, который от природы задуман очень разумно.
Статья по теме Под стук сердца. Как выбрать тонометр
Другое дело, если брадикардия возникает внезапно и сопровождается ухудшением самочувствия. Таким образом может проявлять себя, например, мерцательная аритмия (при которой нередко диагностируют так называемый синдром «тахи-бради», когда частые сокращения сменяются редкими), чреватая застоем крови, в результате чего в камерах сердца (чаще в левом предсердии) образуются тромбы. Но самое страшное происходит, когда мелкие фрагменты тромба (эмболы) отрываются и вместе с током крови попадают в коронарные сосуды, вызвав инфаркт. Или кардиоэмболический инсульт, если смертоносная «пуля» достигает сонной артерии.
Эмбол может «залететь» и в систему мезентериальных сосудов, кровоснабжающих кишечник, вызывая некроз одного из его участков с последующим перитонитом, либо в сосуды нижних конечностей, став причиной их критической ишемии (нарушения кровоснабжения) с развитием гангрены.
Факторы развития брадикардии
- Склеротические изменения миокарда — мышечного слоя сердца, затрагивающие синусовый узел.
- Повышенный тонус парасимпатической нервной системы.
- Повышенное внутричерепное давление (при отеке мозга, опухоли, менингите, кровоизлиянии в мозг).
- Действие некоторых лекарственных препаратов для лечения сердечно-сосудистых заболеваний (бета-блокаторы, антиаритмики и др.).
- Токсические отравления свинцом, никотином.
- Гипотиреоз — снижение функции щитовидной железы.
- Голодание.
- Возрастные изменения в сердце.
- Заболевания сердечно-сосудистой системы (атеросклероз коронарных сосудов , ИБС, кардиосклероз, инфаркт, эндокардит, миокардит, постинфарктные рубцы и др.).
- Нарушение обмена минеральных веществ и электролитов, участвующих в проведении электрических импульсов в сердце.
- Обструктивное апноэ (остановка дыхания во время сна).
- Инфекционные и воспалительные заболевания (ревматизм, системная красная волчанка).
- Гемохроматоз (накопление железа в органах и тканях).
- Некоторые заболевания, не связанные с работой сердечно-сосудистой системы (брюшной тиф, желтуха и др.).
Причины брадикардии
Причин, которые могут вызвать брадикардию достаточно много. Чаще всего такое нарушение ритма возникает в следствии поражения синусного узла, так называемый синдром слабости в синусовом узле или при поражении проводящей системы — блокада сердца. Соответственно, любые причины, которые могут привести к слабости узла или блокаде сердца, автоматически приводят к брадикардии. Такими причинами могут быть:
- Недостаточность в гормонах щитовидной железы.
- Увеличение желчных кислот в крови.
- Дистрофические или склеротические изменения в синусном узле в следствии воспалительных процессов или после инфаркта миокарда при соответствующей локализации.
- Повышенная чувствительность или раздражение блуждающего нерва. При этом брадикардия носит приступообразный характер, который может возникнуть при самом незначительном воздействии на каротидный синус.
- Вегетативно-сосудистые нервные дисфункции. Например высокое внутричерепное давление, отёки или кровотечение в мозг, опухоли мозга.
- Физиологические причины: состояние покоя у спортсменов, сон, симптом холемии и так далее.
- Токсические причины: брюшной тиф, уремия, сепсис, гепатит или отравление различными фосфорорганическими соединениями, β-адреноблокаторами, хинидина, гликозидами, морфием, симпатолитическими препаратами или блокаторами кальциевых каналов.
- При кардиосклерозе, миокардиодистрофии или миокардите часто наблюдается синдром тахи-бради, когда учащённое сердцебиение (тахикардия) чередуется с брадикардией. Такое состояние возникает в следствии чередования водителей ритма. При осложнении может развиться хроническая брадикардия.
- Инфаркт миокарда, когда поражение локализуется в области синусного узла. При обширном инфаркте миокарда может развиться острая брадикардия, как синусовая, так и гетеротопная.
Симптомы Средней тяжести брадикардия обычно не имеет ярко выраженных симптомов. Может наблюдаться слабость, лёгкое головокружение, повышенная утомляемость, медлительность и прочие общие симптомы. При хронической брадикардии присоединяются симптомы сердечной недостаточности, которая развивается на фоне снижения кровообращения в обоих кругах. При острой брадикардии или синдроме тахи-бради к общей слабости присоединяются: — Синдром Морганьи —Адамса —Стокса (головокружение, потеря создания и ишемия мозга). — Полуобморочные состояния или обмороки. — Развитие стенокардии со всеми её симптомами. — Коллапс. Также к симптомам брадикардии могут присоединяться проявления основной болезни. Диагностика брадикардии В первую очередь необходимо выявить основное заболевание, ставшее причиной брадикардии. Например определение уровня гормонов щитовидной железы, определение внутричерепного давления, отёков мозга и так далее. Для диагностики непосредственно брадикардии назначают ЭКГ, холтеровское мониторирование, ЭхоКГ, велоэргометрию и при необходимости рентгенологическое исследование или чреспищеводное исследование миокарда в частности проводящей системы.
Виды брадикардии
- Абсолютнаябрадикардия
– урежение ЧСС (частоты сердечных сокращений) носит постоянный характер, не зависит от условий, в которых находится больной. - Относительнаябрадикардия
– урежение ЧСС при определенных состояниях (после физической нагрузки, на фоне заболеваний — лихорадки, черепно-мозговой травмы, при тифе, менингите), отставание учащения пульса от повышения температуры тела. В эту же группу можно отнести «брадикардию спортсменов» – урежение ЧСС у хорошо тренированных людей при выполнении ими определенных физических упражнений. - Умереннаябрадикардия
– чаще всего отмечается у детей, страдающих дыхательной аритмией при глубоком вдохе, во время сна, при холоде. От брадикардии следует отличать брадисфигмию — редкий пульс при нормальной ЧСС. - Экстракардиальная вагусная брадикардия
– наблюдается у больных, страдающих неврологическими заболеваниями, болезнями внутренних органов, заболеваниях почек (нефрит), при микседеме и др. заболеваниях. - В зависимости от причин, вызвавших брадикардию, различают физиологическую и патологическую брадикардию. Патологическая брадикардия представлена двумя основными формами – синусовой брадикардией и брадикардией при блокадах сердца.
Диагностика брадикардии у спортсменов
Чтобы выявить брадикардию сердца при занятиях спортом необходимо пройти комплексное медицинское осмотр, самостоятельно выявить заболевание при физических нагрузках не представляется возможным.
Чтобы определить степень и выраженность брадикардии при физических нагрузках необходимо пройти следующие исследования:
- Электрокардиографию.
- Эхокардиографию.
- Комплексную клиническую оценку.
- Нагрузочное тестирование.
Как правило, спортсменам необходимо проходить только ЭКГ. Другие методы исследования необходимы при наличии симптомов патологической брадикардии для того чтобы исключить другие заболевания.
Осложнения брадикардии
Изредка брадикардия
может возникать и у здоровых людей. Умеренная степень
брадикардии
не опасна и не вызывает серьезных нарушений в работе сердечно-сосудистой системы.
Однако если приступы брадикардии
повторяются, это может привести к недостатку кровоснабжения и кислородному голоданию органов и тканей, в результате чего их полноценное функционирование нарушается. Острый дефицит кислорода может вызвать синдром Морганьи–Адамса–Стокса, при котором происходит резкая потеря сознания.
Более серьезным осложнением брадикардии
является истощение миокарда – сердечной мышцы, наступающее в результате фибрилляции желудочков сердца. Со временем возможен разрыв сердечной мышцы (инфаркт миокарда) и летальный исход.
«Поймать» паузу
Брадикардия может быть и симптомом инфаркта миокарда, который может протекать стерто, без классических болей, но с развитием нарушений проводящей системы сердца. В этом случае двух мнений быть не может: такого человека нужно немедленно госпитализировать.
Статья по теме
Правила здорового сердца: что есть, как тренироваться и чего избегать
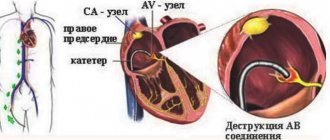
При стойкой, выраженной брадикардии еще и понижается артериальное давление (чего в норме быть не должно), что может потребовать экстренной установки кардиостимулятора: при таком режиме работа сердца по кровоснабжению жизненно важных органов становится неэффективной.
Необходимость в установке кардиостимулятора может возникнуть и у пожилых больных, у которых на фоне атеросклеротических изменений в миокарде развивается так называемый синдром слабости синусового узла, при котором возникают опасные паузы в сердечном ритме.
Правда, «поймать» такую аритмию можно лишь с помощью суточного холтеровского мониторирования ЭКГ. В некоторых случаях врачи прибегают и к другой диагностической процедуре – чреспищеводной стимуляции сердца, во время которой датчик, введенный в пищевод, передает импульсы сердечной мышце и на фоне избыточной импульсации выявляются проблемы, которые не видны в обычных условиях.
Статья по теме
Все о кровеносной системе: цифры и факты
Во всех остальных случаях брадикардия может быть обычным инструментом саморегуляции вашего организма, который таким образом может реагировать, например, на повышение артериального давления. Если это происходит регулярно (например, у больных гипертонией), достаточно снизить артериальное давление – и частота сердечных сокращений тут же возрастет. Некоторым пациентам с брадикардией врачи назначают антагонисты кальция дигидродипиридинового ряда. Но это помогает далеко не всем больным.
Лечение брадикардии
Лечение брадикардии
в ГУТА КЛИНИК начинается с правильной диагностики – ведь от установления точной причины заболевания и зависит успешный исход лечения. Если на фоне урежения ЧСС никакие заболевания, которые могли вызвать
брадикардию
, не диагностированы, а симптомы заболевания отсутствуют, то
лечение брадикардии
не проводится
- Если замедление ЧСС вызвано какими-либо заболеваниями, например, развитием гипотиреоза или дисбаланса электролитов, как правило, для стабилизации пульса бывает достаточно устранить эту проблему.
- Если брадикардия
является следствием приема каких-либо лекарственных препаратов, лечащий врач порекомендует уменьшить дозу, либо назначит аналог принимаемого препарата, не вызывающий изменений со стороны ЧСС. Если по каким-либо причинам принять данные меры возможным не представляется, пациенту может быть рекомендована имплантация кардиостимулятора.
Независимо от причины заболевания, лечение брадикардии
заключается в том, чтобы довести ЧСС до того уровня, при котором кровоснабжение организма будет достаточным. Невылеченная
брадикардия
или ее неверное лечение способно привести к довольно серьезным последствиям – от обмороков и общего ухудшения самочувствия до пароксизмов и летального исхода.
Диагностика брадикардии
в ГУТА КЛИНИК проводится на самом современном оборудовании экспертного уровня, а лечение осуществляют высококвалифицированные врачи кардиологи, кандидаты медицинских наук и врачи высшей квалификационной категории, регулярно совершенствующие свои знания и обменивающиеся опытом с зарубежными коллегами.
Многие наши специалисты прошли стажировку и подготовку в крупнейших специализированных медицинских центрах Европы и США, имеют ряд научных публикаций по диагностике и лечению сердечно-сосудистых заболеваний, в т.ч. и брадикардии
.
Лечение брадикардии
в ГУТА КЛИНИК проводится индивидуально в зависимости от возраста пациента, симптоматики, особенностей течения заболевания, формы брадикардии и других индивидуальных показателей. В активе кардиологов ГУТА КЛИНИК – сотни успешно вылеченных пациентов с самыми разными формами
брадикардии
, в том числе и осложненными.
Некоторые особенности ЭКГ у детей, занимающихся спортом
С.А. ИВЯНСКИЙ, Л.А.БАЛЫКОВА, А.Н. УРЗЯЕВА, Л.С. ЗАГРЯДСКАЯ, Ю.О. СОЛДАТОВ, А.В. САМАРИН
Мордовский государственный университет им. Н.П. Огарева, г. Саранск
Детская республиканская клиническая больница МЗ РМ, г. Саранск
Республиканский врачебно-физкультурный диспансер МЗ РМ, г. Саранск
Ивянский Станислав Александрович
ст. преподаватель кафедры педиатрии медицинского института Мордовского государственного университета им. Н.П. Огарева
430032, г. Саранск, ул. Розы Люксембург, д. 15, тел. (8342) 35-30-02, e-mail
В статье представлены результаты ЭКГ обследования 198 детей 10-15 лет, занимающихся футболом и теннисом, со спортивным стажем 2-5 лет (группа начальной подготовки) и 5-7 лет (группа специальной спортивной подготовки). Установлено, что уровень средней ЧСС у атлетов достигает отличий от соответствующего показателя у не занимающихся спортом сверстников после 5 лет регулярных занятий спортом, при этом уровень минимальной ЧСС атлетов остается на сопоставимом значении. Установлены пределы длительности интервала
QTc(460-480 мсек), требующие дополнительных диагностических мероприятий. ЭКГ-изменения, требующие дополнительного обследования (брадикардия менее 2%, АВ-блокада II степени, ST-T изменения, нарушений ритма сердца, удлинения интервала QTс выше 460-480 мсек), регистрировались в 4,9% случаев в группе начальной подготовки и в 9% случаев в группе специальной спортивной подготовки.
Ключевые слова:
дети-спортсмены ЭКГ, ЧСС, интервал QT, признаки дезадаптации.
S.A. IVYANSKY, L.A. BALYKOVA, A.N. URZYAEVA, L.S. ZAGRYADSKAYA, Yu.O. SOLDATOV, A.V. SAMARIN
Mordovian State University named after N.P. Ogarev, Saransk
Children Republican Clinical Hospital of the Ministry of Health of the Republic of Mordovia, Saransk
Republican medical exercises dispensary of the Ministry of Health of the Republic of Mordovia, Saransk
Some features of electrocardiography in children going in for sports
The article gives the results of electrocardiography of 198 children 10-15 years old, playing football and tennis with sports experience of 2-5 years (group of initial training) and 5-7 years (group of special athletic training).
It was found that the level of the average heart rate of the athletes is different from the corresponding figure of those not involved in sports after 5 years of regular exercise; the level of the minimum heart rate of athletes is at a comparable value.Were set the limits of the interval length QTc (460-480 ms), requiring additional diagnostic procedures. ECG changes that require further investigation (bradycardia less than 2%, AV-block II degree, ST-T changes, arrhythmias, QTc interval prolongation above 460-480 msec) were recorded in 4.9% of cases in the group of initial training and 9% in the group of special sports training.
Key words:
young athletes, ECG, heart rate, QT duration, desadaptation sings.
В настоящее время внимание спортивных специалистов продолжает привлекать состояние сердечно-сосудистой (ССС) системы как определяющей уровень спортивного мастерства и состояния здоровья юных атлетов. Наиболее доступным и информативным методом обследования ССС у атлетов продолжает оставаться стандартная электрокардиография (ЭКГ). Несмотря на простоту и доступность, экономическая целесообразность повсеместного внедрения ЭКГ-скрининга в спортивную практику продолжает активно обсуждаться в странах Америки [1], хотя европейскими специалистами данный подход используется уже с конца 80-х годов [2-4]. В нашей стране ЭКГ, проводимая в покое и при нагрузке, входит (согласно Приказу Министерства здравоохранения РФ № 613) в перечень необходимых методов обследования при допуске к занятиям массовым и профессиональным спортом и не менее 2 раз в год проводится в процессе спортивной деятельности [5].
Интерпретация данных ЭКГ обследования юных атлетов может вызвать определенные трудности, поскольку имеющиеся регламентирующие документы основаны главным образом на результатах обследования взрослых спортсменов [2, 4-6]. Дополнительный ряд проблем возникает в связи с тем, что даже у практически здоровых детей и подростков, не занимающихся спортом, многие параметры ЭКГ варьируют в весьма широких пределах [7, 8]. Кроме того, существенное влияние на электрофизиологические показатели миокарда у юных спортсменов (как и атлетов старше 18 лет) оказывают пол, возраст, условия проживания, особенности конституции, психо-вегетативного статуса и характера тренировочных нагрузок.
Единственное масштабное исследование в данном направлении было проведено В.Н. Комолятовой и соавт. (2013) и касалось «элитных» спортсменов (членов юношеских Олимпийских сборных команд) в возрасте 15-18 лет [8]. Однако в реальной повседневной практике врачи гораздо чаще сталкиваются с детьми, занимающимися спортом на этапе начальной подготовки (1-3 года занятий) и учебно-тренировочном этапе (4-6 лет занятий) и несвоевременное выявление у них кардиальной патологии может привести к самым серьезным последствиям.
Именно поэтому в нашем исследовании поставлена цель выявления особенностей стандартной ЭКГ у детей-спортсменов со стажем занятий не более 6 лет, в сравнении со здоровыми сверстниками, ведущими обычный образ жизни, и определение трактовки полученных результатов.
Материалы и методы
Методом стандартной 12-канальной электрокардиографии (Schiller AT-1) в ходе обязательного осмотра были обследованы 192 ученика ДЮСШ в возрасте 11-14 лет (среди них 158 мальчиков и 40 девочек), занимающихся футболом и большим теннисом. Критериями включения в исследование являлись: наличие допуска к спортивной деятельности по результатам предыдущего углубленного медицинского обследования (УМО) и отсутствие на момент обследования острых и хронических заболеваний в стадии обострения. Из исследования исключались спортсмены с клинически значимой соматической патологией (бронхиальной астмой, болезнью Жильбера, атопическим дерматитом и др.), в том числе принимающие те или иные медикаменты по медицинским показаниям.
Обследование проводилось в межсоревновательный период. Все дети-спортсмены находились на этапе начальной или учебно-тренировочной подготовки и были разделены на группы согласно спортивной принадлежности и уровню спортивного мастерства (табл. 1). Таким образом, были сформированы 4 исследуемые группы, при этом в группы № 1 в каждом виде спорта вошли дети, тренирующиеся в течение 2-3 лет, а в группы № 2 — в течение 4-6 лет, с интенсивностью нагрузок не менее 6-7 часов в неделю.
Таблица 1.
Возрастно-половая характеристика исследуемых и контрольных групп
| мальчики | девочки | длительность занятий | средний возраст, лет | |
| Дети, занимающиеся футболом, № 1 | 36 | 0 | 2,3+0,68 | 11,3+1,16 |
| Дети, занимающиеся футболом, № 2 | 72 | 0 | 5,4+0,71 | 11,4+1,09 |
| Дети, занимающиеся теннисом, № 1 | 24 | 22 | 2,4+0,84 | 12,1+1,32 |
| Дети, занимающиеся теннисом, № 2 | 26 | 18 | 4,7+0,57 | 13,1+1,03 |
| Контрольная группа № 1 | 10 | 0 | 12,4+1,25 | |
| Контрольная группа № 2 | 7 | 7 | 0 | 12,6+1,09 |
Контрольные группы были подобраны по принципу «опыт-контроль» для юных футболистов из здоровых нетренированных мальчиков аналогичного возраста, а для теннисистов — из детей, сопоставимых с ними по полу и возрасту.
Данные ЭКГ анализировали вручную при скорости записи 50 мм/с, измеряя продолжительность интервалов RR, PQ, QТ, полярность и высоту основных зубцов ЭКГ, оценивая характер основного ритма, наличие расстройств сердечного ритма и проводимости, а также нарушений конечной части желудочкового комплекса (сегмента ST и зубца Т). Корригированный интервал QT рассчитывали по формуле Базетта. Полученные данные интерпретировали согласно рекомендациям Л.М. Макарова [7].
Результаты исследования подвергнуты статистической обработке с использованием пакета программ по статистике Statistica7.
Результаты и обсуждение
Анализ результатов стандартной ЭКГ покоя свидетельствовал о более низком уровне средней ЧСС в группе футболистов № 2, тренирующихся более 3 лет (p<0,05), относительно соответствующей группы контроля (табл. 2). В группе теннисистов с аналогичным стажем спортивных занятий значения средней ЧСС хотя и были значительно ниже соответствующего показателя контрольной группы № 2, однако не достигали статистически достоверных отличий (p>0,05). Данный факт, вероятно, обусловлен особенностями тренировочного процесса в таком виде спорта как большой теннис, в виде значительной доли специальных упражнений и технической подготовки и относительно небольших объемов скоростно-силовой нагрузки, что, вероятно, несколько замедляет процессы ремоделирования ССС на начальных этапах тренировок.
При этом стоит заметить, что значения минимальной ЧСС в группах спортсменов, независимо от стажа занятий спортом, не достигали статистически достоверных отличий (p>0,05) с аналогичным показателем контрольных групп (табл. 2). Данный факт хорошо согласуется с результатами наблюдений высокотренированных молодых атлетов, проводимых в Центре синкопальных состояний и сердечных аритмий у детей ФМБА России [8] и делает возможным интерпретацию выявленных у спортсменов изменений частоты сердечного ритма с позиций популяционных норм. Таким образом, мы считаем, что нефизиологичными для детей-спортсменов следует считать значения ЧСС, находящиеся в пределах 2-5% для популяции детей аналогичного пола, не занимающихся спортом, а патологическими — ниже 2%. Именно брадикардию такого уровня следует рассматривать как потенциально опасную и требующую дополнительного углубленного обследования.
Таблица 2.
Некоторые показатели ЭКГ у детей-спортсменов
| Футбол№ 1 | Футбол № 2 | Теннис № 1 | Теннис № 2 | Контроль № 1 | Контроль № 2 | |
| Ср. ЧСС, уд/мин | 74,1+6,42 | 70,8+2,21* | 75,5+4,37 | 72,8+4,92 | 80,9+6,85 | 82,6+7,38 |
| Мин ЧСС, уд/мин | 58,3+5,97 | 56,2+4,89 | 59,3+4,77 | 57,1+5,3 | 60,8+6,45 | 58,2+6,28 |
| QT, мсек | 343+17,3 | 354+14,3* | 338+15,9 | 351+12,8* | 340+14,8 | 347+18,6 |
| QTс, мсек | 371+8,6 | 399+10,3* | 379+7,2 | 393+9,1 | 368+7,9 | 376+8,2 |
Примечание: * — отличия соответствующих значений группы детей, занимающихся футболом, достоверны при p<0,05
При анализе длительности интервала QT у юных спортсменов выявлено его увеличение, адекватное замедлению ЧСС и достигавшее при этом достоверных (p<0,05) отличий от соответствующих контрольных показателей в обеих группах спортсменов учебно-тренировочного этапа подготовки (занимающихся свыше 3 лет). Что касается продолжительности интервала QTc, то его отличия от показателя нетренированных сверстников были зарегистрированы только у высокотренированных футболистов (группа № 2), что очевидно отражает процесс формирования гипертрофии миокарда и подтверждает наше предыдущее утверждении о мощном воздействии скоростно-силовых «рваных» нагрузок и психоэмоционального стресса (в таком агрессивном виде спорта как футбол) на процессы ремоделирования миокарда. При этом выявлена четкая зависимость продолжительности QTc с длительностью регулярных тренировок как в группе футболистов (r=0,52), так и в группе теннисистов (r=0,58). Это делает целесообразным контроль данного показателя у молодых лиц в процессе спортивной деятельности.
Нами были выявлены 3 футболиста (1,6%), занимающиеся в группе специальной спортивной подготовки с продолжительностью интервала QTc свыше 460 мсек. Причем у одного атлета удлинение электрической систолы сочеталось с одиночной желудочковой экстрасистолией. Согласно действующим рекомендациям, это потребовало проведения углубленного обследования и в одном случае — отвода от спортивной деятельности. Стоит отметить, что в последнее время в литературе активно обсуждается возможность увеличения допустимой продолжительности интервала QTc для взрослых высокотренированных атлетов до 480 мсек и даже 500 мсек (особенно для женщин). Однако, по нашему мнению, для детей до 18 лет замедление интервала QTc свыше 460 мсек уже должно рассматриваться как патологическое и требовать исключения врожденного и приобретенного синдрома удлиненного интервала QT.
В масштабном исследовании В.Н. Комолятовой выявлены паритетные показатели средней продолжительности интервала QTс и более высокие значения среднего абсолютного QT у спортсменов по сравнению с популяционными [8]. Хотя, безусловно, доля лиц с более длинным интервалом QTс среди атлетов будет несколько выше, чем среди нетренированных лиц. Очевидно, данный факт обусловлен нарастанием массы миокарда и нейрогуморальными перестройками в результате регулярных и интенсивных спортивных нагрузок.
Средняя продолжительность интервала PQ в нашем исследовании у спортсменов и практически здоровых детей, ведущих обычный образ жизни, не отличалась, хотя доля лиц с замедлением атриовентрикулярной проводимости была несколько выше среди спортсменов групп № 2 (1,8-2,1%), относительно контроля (0%). Средняя продолжительность комплекса QRS была несколько выше среди спортсменов, что очевидно обусловлено достаточно высокой представленностью неполной блокады правой ножки пучка Гиса (12,8%) у обследованных атлетов.
Анализ частоты различных ЭКГ-синдромов у спортсменов подтвердил общеизвестное мнение о высокой распространенности брадикардии среди лиц, занимающихся спортом. Наибольшая представленность синусовой брадиаритмии регистрировалась среди атлетов специальной спортивной подготовки, особенно в группе футболистов. Кроме того, в этой же группе достоверно чаще группы контроля (p<0,05) выявлялись дисфункции синусового узла: миграция водителя ритма (МВР) и сино-атриальная блокада, а также синдромы предвозбуждения.
Схожие результаты демонстрируют и другие исследователи [8,9]. Нарушения проводимости по типу атрио-вентрикулярной (АВ) блокады I степени, неполной блокады правой ножки п. Гиса, являющиеся классическим «ЭКГ-атрибутом» спортивного сердца и расцениваемые как физиологические, несколько чаще встречались среди спортсменов (p>0,05), преимущественно в группах специальной спортивной подготовки (как среди футболистов, так и среди теннисистов).
АВ-блокада II степени и частичная блокада левой ножки п. Гиса регистрировались лишь в группе футболистов специальной спортивной подготовки и согласно международным рекомендациям расценивались как потенциально опасные и, безусловно, требовали проведения дополнительного обследования. Единичная эктрасистолия (желудочковая и суправентрикулярная) регистрировалась достоверно чаще (p<0,05) в группе футболистов специальной спортивной подготовки и не встречалась в контрольных и группах спортсменов начальной подготовки.
Изменения сегмента ST-T в группе футболистов учебно-тренировочного этапа регистрировались чаще (p<0,05), чем в контрольной группе, где они не были зафиксированы ни у одного ребенка. Известно, что нарушения реполяризации у спортсменов могут отражать формирование рабочей гипертрофии и/или электролитные и нейрогуморальные сдвиги. Характер и выраженность данных изменений могут варьировать у спортсменов в широких пределах, отражая как адаптационные изменения, которые должны расцениваться как доброкачественные, так и формирование потенциально опасных нарушений, являющихся признаком выраженного ремоделирования миокарда вследствие стрессорного и физического перенапряжения [10].
Вероятно, в рамках данной работы не представляется возможным более подробно обсудить возможные причины и механизмы формирования нарушений реполяризации у спортсменов, но следует сказать, что: 1) инверсия зубца Т более 1 мм в двух и более отведениях кроме III, AVR и V1 (исключая V2 и V3 у женщин моложе 25 лет), не исчезающая или появляющаяся после ФН; 2) депрессия сегмента ST на 0,5 мм ниже изоэлектрической линии между точкой j и началом зубца T в отведениях V4, V5, V4, I и AVL или на 1 мм в любых отведениях; 3) патологический зубец Q глубиной более 3 мм или длительностью более 40 мс в любых отведениях, исключая AVR, AVL и V1, — должны явиться поводом для исключения органической патологии.
Анализ заключений стандартной ЭКГ показал, что среди атлетов начального уровня подготовки патологические результаты ЭКГ в виде выраженной брадикардии в районе 2-5%) и нарушения проводимости по типу АВ блокады II степени имели 4,9% (4 человека) детей. Среди атлетов группы спортивной подготовки патологические и пограничные результаты ЭКГ в виде изменения сегмента ST, одиночной экстрасистолии, нарушения проводимости по типу АВ блокады II степени и феноменов предвозбуждения (WPW) регистрировались в 7% (8 человек) случаев, преимущественно среди футболистов.
Выводы
Таким образом, по результатам исследования, средний уровень ЧСС у атлетов отличается от соответствующих показателей их здоровых нетренированных сверстников (в сторону понижения) только после 3 лет регулярных занятий спортом, при этом минимальная ЧСС во всех группах остается сопоставимой. Данный факт позволяет говорить возможности оценки критичности брадикардии с позиции нормативов ЭКГ, предложенных для здоровых сверстников, ведущих обычный образ жизни.
Средние значения абсолютного интервала QT у тренированных юных атлетов были выше таковых в контрольной группе, а в отношении интервала QTс ни для средних, ни для пороговых значений — не отличались. Распространенность потенциально опасных изменений ЭКГ, требующих дополнительного обследования (брадикардия менее 2%, атрио-вентрикулярная блокада II степени, ST-T нарушения, феномены предвозбуждения желудочков, экстрасистолия, удлинение интервала QTс выше 460-480 мсек), среди атлетов группы специальной спортивной подготовки составила 9%, тогда как у атлетов группы начальной подготовки — лишь 4,9%.
ЛИТЕРАТУРА
1. Maron B.J., Doerer J.J., Haas T.S. et. al. Sudden deaths in young competitive athletes: analysis of 1866 deaths in the United States, 1980-2006. — 2009. — Vol. 119, № 8. — Р. 1085-92.
2. Corrado D., Basso C., Pavei A., Michieli P., Schiavon M., Thiene G. Trends in sudden cardiovascular death in young competitive athletes after implementation of a preparticipation screening program // JAMA. — 2006. — Vol. 296. — Р. 1593-601.
3. Hevia A.C., Fernández M.M., Palacio J.M., Martín E.H., Castro M.G., Reguero J.J. ECG as a part of the preparticipation screening programme: an old and still present international dilemma // Br J Sports Med. — 2011. — Vol. 45, № 10. — P. 776-779.
4. Steinvil A., Chundadze T., Zeltser D., Rogowski O., Halkin A., Galily Y., Perluk H., Viskin S. Mandatory electrocardiographic screening of athletes to reduce their risk for sudden death proven fact or wishful thinking? // J Am Coll Cardiol. — 2011. — Vol. 57, № 11. — P. 1291-1296.
5. Приказ Минздравсоцразвития России № 613н. — Режим доступа https://www.rg.ru/2010/10/01/sport-dok.html, свободный.
6. Corrado D., Pelliccia A., Heidbuchel H. et al. Recommendations for interpretation of 12-lead electrocardiogram in the athlete // European Heart Journal. — 2010. — Vol. 31. — Р. 243-259.
7. Макаров Л.М. ЭКГ в педиатрии. — М.: Медпрактика-М, 2006. — 544 с.
8. Нормативные параметры ЭКГ у детей и подростков / под ред. М.А. Школьниковой. — Москва, 2010. — 232 с.
9. Papadakis M., Sharma S. Electrocardiographic screening in athletes: the time is now for universal screening // Br J Sports Med. — 2009. — Vol. 43. — Р. 663-8.
10. Uberoi A., Stein R., Perez M.V. et al. Interpretation of the Electrocardiogram of Young Athletes Circulation. — 2011. — Vol. 124. — Р. 746-757.
REFERENCES
1. Maron B.J., Doerer J.J., Haas T.S. et. al. Sudden deaths in young competitive athletes: analysis of 1866 deaths in the United States, 1980-2006. — 2009. — Vol. 119, № 8. — R. 1085-92.
2. Corrado D., Basso C., Pavei A., Michieli P., Schiavon M., Thiene G. Trends in sudden cardiovascular death in young competitive athletes after implementation of a preparticipation screening program // JAMA. — 2006. — Vol. 296. — R. 1593-601.
3. Hevia A.C., Fernández M.M., Palacio J.M., Martín E.H., Castro M.G., Reguero J.J. ECG as a part of the preparticipation screening programme: an old and still present international dilemma // Br J Sports Med. — 2011. — Vol. 45, № 10. — P. 776-779.
4. Steinvil A., Chundadze T., Zeltser D., Rogowski O., Halkin A., Galily Y., Perluk H., Viskin S. Mandatory electrocardiographic screening of athletes to reduce their risk for sudden death proven fact or wishful thinking? // J Am Coll Cardiol. — 2011. — Vol. 57, № 11. — P. 1291-1296.
5. Prikaz Minzdravsocrazvitija Rossii № 613n. — Rezhim dostupa https://www.rg.ru/2010/10/01/sport-dok.html, svobodnyj.
6. Corrado D., Pelliccia A., Heidbuchel H. et al. Recommendations for interpretation of 12-lead electrocardiogram in the athlete // European Heart Journal. — 2010. — Vol. 31. — R. 243-259.
7. Makarov L.M. JeKG v pediatrii. — M.: Medpraktika-M, 2006. — 544 s.
8. Normativnye parametry JeKG u detej i podrostkov / pod red. M.A. Shkol’nikovoj. — Moskva, 2010. — 232 s.
9. Papadakis M., Sharma S. Electrocardiographic screening in athletes: the time is now for universal screening // Br J Sports Med. — 2009. — Vol. 43. — R. 663-8.
10. Uberoi A., Stein R., Perez M.V. et al. Interpretation of the Electrocardiogram of Young Athletes Circulation. — 2011. — Vol. 124. — R. 746-757.
Физиологическая синусовая брадикардия — причины:
1. Сон
Во сне отдыхает весь организм, и сердце тоже. Полностью оно, конечно, не останавливается, но замедляет свой ход и это важно для полноценного отдыха всего организма и самого сердца. Ведь сердце – орган, работающий круглосуточно. С разной активностью, в зависимости от времени суток.
Ночь называют «царством вагуса», поскольку именно ночью меньше вырабатывается адреналина, а в основном работает гормон норадреналин и для него характерно пульсурежающее действие. Это адаптивный (защитный механизм), дарованный нам природой и он позволяет отдыхать «вечному труженику» — сердцу.
2. Пережатие крупных сосудисто – нервных пучков
(на плече, бедре) при длительном нефизиологическом положении (сидя внаклон, длительное неудобное положение руки)
И в случае повреждающего воздействия, происходит рефлекторное урежение сердечного ритма. Это проходит бесследно при прекращении воздействия провоцирующего фактора. Например, сдавление сосудисто-нервного пучка гематомой, механическое пережатие при вынужденном положении (работа внаклон, сидя внаклон).
3. Систематические занятия спортом (компенсаторная или адаптивная брадикардия)
Любое занятие спортом — это выброс адреналина. Для защиты организма от чрезмерного воздействия этого гормона с течением времени компенсаторно начинает вырабатываться норадреналин (антиадреналовый гормон).
Это сопровождается рядом признаков, в том числе и формированием редкого пульса – брадикардии. В этом случае сердце готово к спортивным нагрузкам, работает ровно и экономично, меньше изнашивается. Последняя позиция относительна, большой спорт — это всегда проблемы с сердцем.
Дело в том, что все крупные сосуды в организме (бедренная, плечевая артерия) оплетены мелкими тонкими веточками вегетативной (периферической) нервной системы.
4. Избыточный тонус парасимпатической нервной системы (так называемая ваготония)
У некоторых людей с рождения доминирует норадреналин в организме и это состояние называется ваготонией.
У человека есть центральная и периферическая нервная система. Периферическая нервная система – это «оплетка» всех внутренних органов и сосудов. И в норме к каждому сосуду и внутреннему органу подходит два нерва-адреналовый и норадреналовый.
Если доминирует адреналовая система, то это, как правило, проявляется повышенным пульсом (тахикардией), излишним потоотделением, излишней возбудимостью. В случае же превалирования норадреналовой системы пациент имеет редкий пульс, склонен к потливости, зябкости. Часто страдает патологией желудочно-кишечного тракта (типичные признаки ваготонии).
5. Прием излишнего объёма пищи.
Механизм развития брадикардии аналогичен в этом случае всем перечисленным выше позициям.
6. Синдром каротидного синуса
– рефлекторная брадикардия при сжатии сонной артерии и расположенного рядом с ней так называемого каротидного синуса. Этот рефлекс используется при тахиаритмиях, когда массаж зоны расположеняи сонной артерии рефлекторно урежает пульс.