Головной мозг человека является основным органом ЦНС. Его поверхностный слой состоит из множества нервных клеток, которые связаны между собой синаптической связью.
В рабочем состоянии находится всего 7% нейронов от общей численности, оставшаяся часть ожидает своей «очереди». Еще со школьного курса биологии известно, что одни клетки головного мозга сменяют другие в случае повреждения или полного отмирания.
Однако существует и анатомические отклонения, которые отрицательно сказываются на рабочих и нерабочих нейронах, тем самым убивая их, и разрушая связь между ними. Такая патология приводит к потере массы головного мозга и его функциональных способностей.
Отмирание нервных клеток головного мозга является вполне нормальным процессом, который происходит ежедневно. Но вся загвоздка в том, что при неврологических отклонениях, процесс атрофии охватывает значительно большее количество нейронов от нормы. Практически всегда это приводит к появлению и прогрессированию серьезных болезней, которые заканчиваются смертью.
Общие сведения
Естественные процессы старения отражаются на состоянии центральной нервной системы. У всех пожилых людей отмечаются ухудшение памяти, снижается способность к обучению, запоминанию и обработке информации. У лиц пожилого и старческого возраста происходит атрофия головного мозга (за год теряется 0,1-0,3% объема), связанная с возрастными физиологическими процессами, но когнитивная функция не быстро достигает уровня деменции. Поэтому у пациентов с нормальным уровнем сознания часто применяется термин «инфолютивные изменения» головного мозга. Физиологическая атрофия начинает развиваться в возрасте 40-60 лет и достигает выраженности к 75 годам.
При психоневрологических заболеваниях (болезнь Альцгеймера, Пика, рассеянный склероз, болезнь с тельцами Леви) атрофия мозга и, соответственно, неврологические расстройства прогрессируют быстро, доводя пациентов до инвалидизации. При этих заболеваниях за год теряется от 0,5 до 1,4% объема мозга. Атрофические изменения головного мозга, что это такое? Это уменьшение объема и плотности ткани мозга в связи с гибелью нейронов, которая происходит по разным причинам. Обычно атрофия является исходом длительных процессов, при которых происходят органические, необратимые изменения паренхимы и разрушаются нервные связи.
При этом в разной степени отмечается атрофия коры головного мозга, подкорковых структур (зрительные бугры, лимбическая система, базальные узлы, гипоталамус) и атрофические изменения мозжечка. Корковая (или наружная) атрофия отмечается у всех больных с вторичной атрофией. Изменения могут быть генерализованными (затрагивается весь мозг) или локальными (поражаются отдельные области мозга).
При некоторых заболеваниях преимущественно атрофируется белое вещество мозга, а при других — серое. Так, при рассеянном склерозе на ранних стадиях происходят атрофические изменения серого вещества, развиваются быстрее, чем атрофия белого вещества и связаны с когнитивными нарушениями. При уменьшении объема коры прогрессируют неврологические изменения. Женщины болеют чаще мужчин и первые признаки патологии появляются в 55 лет. В связи с этим важным является проведение эффективного лечения, которое снижало бы скорость атрофических изменений. Данная патология не излечивается и раньше или позже заканчивается слабоумием. Скорость атрофии определяет скорость наступления и тяжесть инвалидизации.
Клинические симптомы мозговой атрофии
Проявления патологии во многом определяются причинами и провоцирующими факторами. У большинства пожилых людей присутствует деменция, синдром лобной доли, внутренняя полиорганная патология.
Чем проявляется синдром лобной доли:
- Отсутствие аппетита;
- Потеря памяти, интеллектуальной активности;
- Частые эмоциональные срывы;
- Отсутствие коммуникации с окружающими людьми;
- Раздражительность;
- Отсутствие самокритики.
Психоорганический синдром сопровождается цереброастеническими расстройствами, аффективными нарушениями, амнезией.
Адекватная оценка окружающих событий, самокритика у пациента отсутствует. Появляется примитивность мышления, одностороннее представление сути детали. Речевой запас уменьшается, появляется парамнезия.
Сопутствующие аффективные расстройства приводят к депрессивному синдрому, неадекватному психическому состоянию. Плаксивость, обидчивость, раздражительность, необоснованная агрессия – типичные проявления патологии.
Патогенез
В основе развития атрофических процессов в большинстве случаев лежит ухудшение кровоснабжения. Кора мозга — это серое вещество. Белое вещество располагается под серым, Подкорковое вещество образуют таламус, хвостатое и лентикулярное ядро, базальные ядра. Обнаружено, что подкорковое вещество и белое вещество полушарий, расположенное вокруг желудочков мозга, больше страдают при хронической ишемии мозга, чем серое вещество. При повреждении сосудов мозга нарушается снабжение лобных подкорковых областей. В белом веществе развиваются обширные зоны инфарктов, при которых разрушаются аксоны и олигодендроциты.
Поражения мозжечка вызывают снижение его функции: дискоординируются мышечные сокращения и становится невозможным выполнение нормальных движений в конечностях. Нарушается согласованная функция мышц речевого аппарата в результате чего речь становится замедленной и прерывистой. Атаксия дыхательных мышц проявляется толчкообразным дыханием. Гипотония мышц языка становится причиной того, что мягкие согласные произносятся твёрдо.
Степени атрофии
Развитие отклонения происходит по такой схеме:
- Начальная стадия или атрофия головного мозга 1 степени – клинические признаки отсутствуют, но происходит быстрое развитие нарушения и его переход в следующую стадию болезни.
- Второй этап — быстрое ухудшение в области общения больного с окружающими. При этом человек становится конфликтен, не может нормально воспринимать критику, ловить нить разговора.
- Третья стадия — пациент поэтапно теряет контроль над поведением. Могут появляться беспричинные вспышки гнева или уныния, поведение становится возмутительным.
- Четвертый этап — потеря осознания сути событий, требований окружающих.
- Итоговый этап — Происходящие события больной не понимает, и они не вызывают в нем никаких эмоций.
Зависимо от пострадавших участков лобной доли могут еще на первых порах появляться нарушения речи, вялость, равнодушие или эйфория, сексуальная гиперактивность, отдельные виды маний.
Последний момент часто делает больного опасным для общества, что является показанием для его помещения в психиатрическую больницу.
При нарушении кровоснабжения мозга одним из диагностических признаков может быть и отмирание височной мышцы, наблюдающееся у некоторых больных.
Классификация
Церебральная атрофия бывает:
- Первичная. Встречается редко и обусловлена генетическими нарушениями и врожденными аномалиями мозга. Проявляется в любом возрасте, быстро прогрессирует и не поддается коррекции.
- Вторичная. Связана с воздействием на мозг неблагоприятных факторов, среди которых можно выделить патологию сосудов, черепно-мозговые травмы, воздействие радиации, токсические воздействия, метаболические нарушения, вредные привычки. При вторичной атрофии устранение причины в какой-то степени замедляет развитие заболевания, а адекватное лечение обеспечивает стабильное состояние на долгие годы и относительно хорошее качество жизни.
- Общая (уменьшается весь объем мозговой паренхимы и увеличивается объем желудочков и субарахноидальных пространств).
- Локальная (уменьшается объем некоторых структур мозга).
В зависимости от локализации выделяют:
- Кортикальную атрофию (основным признаком является инволюция коры в области височных и лобных долей).
- Генерализованную (изменения во всех отделах мозга).
- Мультисистемную (очаги развиваются в нескольких участках).
В зависимости от стадии:
- I стадия. Органические изменения минимальны, однако отмечается слабые неврологические нарушения. Отмечается эмоциональная лабильность, расстройство памяти, снижение концентрации внимания.
- II стадия. Выраженные атрофические проявления, которые проявляются нарушениями слуха, речи и зрения. Меняется поведение, человек совершает нелогичные поступки, которые не может объяснить и быстро забывает о них.
- III стадия. Резко выражена корковая атрофия и отмечаются множественные очаги в полушариях. Больной не может обслуживать себя и нуждается в посторонней помощи. Личностная деградация выражена максимально. Так человек живет много лет, пока не произойдет разрушение важных центров и не наступит смерть.
Кортикальная церебральная атрофия
Эта форма проявляется утратой интеллекта и нарушением поведения. Кора головного мозга (слой серого вещества) связана с высшими корковыми функциями: восприятие, память, воображение, мышление и речь. Она имеет сложное шестислойное строение и нейроны каждого слоя отличаются по функциям. Области коры, и соответственно, функции разделяются на сенсорные, ассоциативные и двигательные.
Кортикальная атрофия протекает с отмиранием нейронов коры лобной доли. Лобная ассоциативная область участвует в высших психических функциях. Она контролирует поведение, логическое мышление, узнавание предметов и понимание речи. После повреждений лобной коры развивается апатия, отсутствует критичное отношение к себе и своим поступкам, больной не может использовать прошлый опыт, а поведение его становится неадекватным и непредсказуемым, он совершает немотивированные поступки. Когнитивные (познавательные) способности постепенно утрачиваются: больной теряет способность познавать, воспринимать информацию, анализировать и запоминать ее, мыслить. В целом кортикальная атрофия головного мозга характеризуется прогрессирующей деградацией личности, которая протекает стадийно.
Кортикальная церебральная атрофия 1 степени — это начальная степень заболевания, при которой нет симптомов, но это заключение могут дать при МРТ даже молодым людям. Человек при этом живет полноценной жизнью и активен в своей профессиональной деятельности, но может периодически ощущать головную боль, раздражительность и быть эмоционально нестабильным. Факторами, вызывающими церебральную атрофию 1 степени, могут являться различные интоксикации, перенесенные черепно-мозговые травмы и ухудшение кровоснабжения мозга при остеохондрозе шейного отдела.
Генерализованная атрофия
Это распространенная атрофия, характеризующаяся равномерным отмиранием участков всего мозга. Эта форма характерна для обширных ишемических и посттравматических состояний, а также для нейродегенеративных заболеваний — болезни Альцгеймера, Паркинсона, Пика и фронтотемпоральной деменции. Прогрессирование неврологической симптоматики зависит от степени атрофии коры и подкоркового серого вещества. Снижение когнитивных функций связано с поражением белого вещества и коры теменной доли.
В связи с этим генерализованная церебральная атрофия 2 степени отличается заметным снижением способностей больного к мышлению и анализу. Снижен уровень критического мышления и оценки своих действий. Также изменяются привычки больного, речь и почерк. Человек теряет эмоциональную связь и коммуникативные способности. Сильнее проявляются неврологические расстройства – движения и согласованность движений.
Третья степень характеризуется дегенерацией серого и белого вещества. Больной не может контролировать свое поведение, а также нуждается в уходе и наблюдении, поскольку отмечается ухудшение моторики рук, координация движений. Больной не может пользоваться элементарными предметами в быту, не способен самостоятельно принимать решения.
Локальная дегенерация связана с:
- сосудистыми заболеваниями;
- злоупотреблением алкоголем (отмечается атрофия червя мозжечка);
- рассеянным склерозом;
- употреблением наркотиков;
- травмой мозга;
- инфекцией ЦНС.
На ранних этапах рассеянного склероза заболевания отмечается дегенерация подкоркового серого вещества, наиболее выраженная в таламусе. После этого развивается поражение коры (больше поражаются центральные извилины), со временем отмечается деструкция белого вещества и только потом — спинного мозга. При рассеянном склерозе наблюдается не только общая атрофия, но и локальная — поражаются структуры, которые имеют серое вещество: мозжечок, базальные ганглии и таламус. При рассеянном склерозе атрофия серого вещества превалирует над изменениями в белом веществе, и она определяет степень инвалидизации пациентов.
Атрофия мозжечка
Мозжечок расположен под полушариями и над стволом мозга. Это образование координирует движения и их точность, получая информацию из коры и базальных ганглиев о положении ног. Поражения мозжечка характерны для рассеянного склероза, атаксии Фридрейха, оливопонтоцеребеллярной дегенерации, атаксии Пьера-Мари. Атаксия (означает беспорядок) является характерным признаком поражений этого образования мозга.
Атаксия Фридрейха проявляется в 10-20 лет. У больных появляются слабость в ногах, падения, пошатывание и неуверенность при ходьбе, нарушается почерк, речь и слух. Постепенно нарастает атрофия мышц (сначала она выражена на ногах, а со временем охватывает и руки), нарушается глубокая чувствительность, развивается катаракта и атрофируется зрительный нерв, развивается деменция. Компьютерная томография при этой болезни малоэффективна, поскольку слабая степень атрофии полушарий и мозжечка, расширение цистерн, желудочков выявляется на поздних стадиях. Оливопонтоцеребеллярная атрофия рассматривается как одна из форм мультисистемной атрофии.
Мультисистемная атрофия головного мозга
Это вариант дегенеративной прогрессирующей патологии мозга, при которой поражаются базальные ганглии, мозжечок и центров, которые отвечают за вегетативные реакции. Клинически мультисистемная атрофия проявляется паркинсонизмом, мозжечковой атаксией и вегетативными расстройствами. Проявляется заболевание в 50-60 лет, быстро прогрессирует и приводит к смерти. Мышцы становятся скованными, больной с трудом передвигается, нарушается координация и функция внутренних органов.
В зависимости от преобладающего синдрома различают следующие формы заболевания:
- Стриатонигральная дегенерация или паркинсоническая форма. При ней дегенеративные изменения выражены больше всего в полосатом теле (относится к базальным ядрам) и чёрной субстанции (часть экстрапирамидной системы, играющая роль в моторной функции). Ведущим симптомом является паркинсонизм.
- Оливоцеребеллярная атрофия или мозжечковая форма. Поражаются мозжечок, оливы и мост. В клинике преобладает мозжечковый синдром, проявляющийся нарушением координации и невозможностью удерживать равновесие.
- Синдром Шая-Дрейджа. При этой форме ведущей является вегетативная недостаточность и ортостатическая гипотензия — у больных резко снижается давление и появляется предобморочное состояние при переходе в вертикальное положение. Пациентов также беспокоят пониженное потоотделение, потемнение в глазах, расстройства мочеиспускания, импотенция и неустойчивая походка.
Болезнь Альцгеймера
Это прогрессирующее заболевание с нарастающими нарушениями памяти, мышления, интеллекта, речи, праксиса и узнавания, приводящее в итоге к слабоумию. Данные о распространенности заболевания противоречивы. По некоторым сведениям, она составляет 4–5% среди лиц старше 60 лет. Основными клиническими формами заболевания являются собственно болезнь Альцгеймера (с началом преимущественно в пресенильном возрасте) и сенильная деменция альцгеймеровского типа (с началом преимущественно в старческом возрасте). Выделяются также атипичная форма болезни с преобладанием атрофии лобных долей и деменция альцгеймеровского типа в рамках синдрома Дауна. Здесь представлено описание основных форм болезни.
1. Болезнь Альцгеймера. Примерно в 80% случаев начинается в возрасте 45–65 лет, реже — в возрасте около 40 или после 65 лет. Длительность болезни составляет в среднем 8–10 лет, возможно затяжное (более 20 лет) и катастрофическое течение (от 2 до 4 лет). Различают три стадии течения болезни.
| | Читайте о диагностике и лечении болезни Альцгеймера |
Инициальная стадия включает этап «сомнительной» деменции и этап «мягкой» деменции. Первый этап проявляется легкими нарушениями памяти, мышления, речи, праксиса, личности, которые заметны в основном самим пациентам и которые какое-то время им удается скрывать или компенсировать. На этапе мягком деменции нарушения становятся более серьезными. Снижается память на текущие события, страдают хронологический и пространственный виды памяти.
Выявляются нарушения разных операций мышления. Обнаруживаются расстройства речи, праксиса, узнавания, психопатоподобные изменения личности. Степень выраженности нарушений такова, что больные уже не справляются самостоятельно с профессиональными обязанностями и другими видами социальной активности, такими как покупки, оплата счетов, прием гостей, составление текстов и т. п.
С самообслуживанием больные справляются, хотя и нуждаются в контроле и побуждении извне. Нередко в этой стадии наблюдаются аффективные и бредовые расстройства. Это субдепрессии, иногда хронические и сочетающиеся с тревогой, истериформными и ипохондрическими проявлениями; эпизодические или протрагированные бредовые идеи ущерба, воровства, реже — идей отношения, преследования или ревности. У части пациентов выявляется повышенная истощаемость, бывают головные боли, продолжительность начальной стадии составляет от 4–8 до 15–20 лет. При этом у части пациентов преобладают нарушения памяти, у другой, большей — очаговые нарушения (афазия и др.).
В стадии умеренной деменции нарушения познавательной сферы и высших корковых функций достигают степени, когда пациенты уже не справляются с профессиональными и общественными обязанностями. Они нуждаются в помощи даже в быту и самообслуживании. Появляются неврологические нарушения, такие как мышечная скованность, акинезии, гиперкинезы, припадки. Критическое отношение к болезни тем не менее сохраняется. Наряду с дефицитарными иногда наблюдаются продуктивные нарушения: эпизоды галлюцинаторной спутанности, состояние психомоторного возбуждения, часто не связанное с ухудшением соматического состояния. Окончательно формируется характерный для этой стадии афато-апракто-агностический синдром (синдром трех А), ослабление памяти приобретает характер прогрессирующей амнезии. Конфабуляций и экмнезии чаще не бывает.
Стадия тяжелой деменции характеризуется распадом памяти, мышления и интеллекта, а также высших корковых функций. Больным необходима помощь даже в элементарном самообслуживании. В основном только при болезни Альцгеймера наблюдаются столь глубокие — до маразма — нарушения, равно как эмбриональная поза, контрактуры, множественные насильственные двигательные феномены, насильственные смех и плач, эпиприпадки. Одновременно различаются выраженные соматические изменения: похудание, крайнее одряхление, булимия, эндокринные расстройства.
2. Сенильная деменция альцгеймеровского типа. Примерно в 80% случаев начинается в возрасте 65–85 лет. Длительность заболевания колеблется от 4 до 15 лет и более. В начальной стадии болезни развиваются значительные нарушения памяти на текущие события, нередко с оживлением воспоминаний о далеком прошлом. Страдают операции мышления, а также интеллект (креативность, планирование, прогнозирование и др.). Характерны изменения личности: эгоцентризм, сужение интересов, эмоциональное обеднение, конфликтность, оппозиционность и внушаемость. Наблюдаются также нравственное снижение, расторможенность влечений.
Свойственная больным подозрительность позднее перерастает в склонность к бредообразованию. Впрочем, у половины больных встречаются психотические эпизоды с бредом малого размаха. Наблюдаются также субдепрессивные состояния, особенно угрюмо-мрачная подавленность. Во второй стадии болезни нарушения памяти приобретают характер прогрессирующей амнезии. Могут быть скудные конфабуляции, а также состояния амнестической дезориентировки со «сдвигом ситуации в прошлое». На стадии умеренной деменции становятся отчетливыми и нарушения высших корковых функций. На стадии тяжелой деменции наблюдается полный распад мнестико-интеллектуальных функций, выявляются также серьезные неврологические нарушения.
Этиология болезни Альцгеймера не установлена. Можно, по-видимому, считать доказанной роль генетических факторов в развитии семейных форм болезни. Тем не менее эта роль остается неясной в отношении спорадических форм, составляющих около 90% от всех случаев заболевания. Существенное значение имеет старение.
Ведущее место в лечении больных занимает заместительная терапия, направленная на преодоление нейротрансмиттерного дефицита. Для восполнения холинергической недостаточности могут быть рекомендованы такрин, амиридин, экселон, мемантин, арисепт, реминил. Для устранения дефицита других нейромедиаторных систем рекомендуют другие препараты, в частности юмекс и циталопрам. Для повышения выживаемости нейронов назначают ноотропы, в особенности церебролизин, а также вазоактивные препараты, в частности сермион или ницерголин. Может оказаться полезным назначение противовоспалительного лечения, например индометацина. Терапия психотических нарушений проводится с помощью антидепрессантов, нейролептиков, транквилизаторов. Прогноз заболевания неблагоприятен.
Причины
Церебральная атрофия в большинстве случаев имеет вторичный характер и стоит отметить причины, которые приводят к этому состоянию:
- Генетическая предрасположенность.
- Хроническая ишемия мозга, вызывающая диффузное поражение белого вещества (церебральную атрофию), на фоне которой развивается сосудистая деменция. Нужно отметить, что церебральная атрофия при сосудистой деменции не очень выражена, если сравнивать с болезнью Альцгеймера, а атрофия гиппокампа при хронической ишемии мозга такая же как при болезни Альцгеймера.
- Артериальная гипертензия, на фоне которой развивается гипертоническая энцефалопатия. При этом заболевании на МРТ обнаруживают множественные изменения в подкорковых зонах, вокруг желудочков (лейкоареоз), атрофию коры и расширение желудочков. Такие же изменения наблюдаются и при физиологическом старении.
- Антифосфолипидный синдром.
- Инфекции центральной нервной системы (менингит, полиомиелит, лептоспироз).
- Состояние декортикации при коме.
- Атеросклероз общий и церебральный. Усугубляется состояние при сочетании атеросклероза с артериальной гипертензией.
- Опухоли мозга.
- Эмболии артерий головного мозга. Источник эмболий — фрагменты атеросклеротических бляшек и тромбы из сердца.
- Фибрилляция предсердий. У больных с фибриляцией уменьшается мозговое вещество в целом, а также отдельных отделов. Прежде всего страдают лобные отделы мозга и гиппокамп.
- Врожденные аномалии мозговых сосудов, вызывающие расстройства мозгового кровообращения.
- Нарушения реологии крови (повышенная вязкость, слипание тромбоцитов и прочее).
- Повышенный уровень гомоцистеина. Гомоцистеин — серосодержащая аминокислота, повышение уровня которой связывают с развитием сосудистых нарушений головного мозга и сердца и нейродегенеративных процессов в мозге. Гипергомоцистеинемия — это фактор риска повторных инсультов и изменений белого вещества. У пациентов с повышенным уровнем гомоцистеина большей степени выражена атрофия гиппокампа.
- Сахарный диабет. Для больных сахарным диабетом характерна негрубая церебральная атрофия коры, подкорковых структур и лейкоареоз. Даже повышение глюкозы до верхней границы связано с атрофическими изменениями в гиппокампе и миндалевидном комплексе.
- Рассеянный склероз. Уже на ранних стадиях у больных отмечается дегенеративные изменения — гибнут нейроны и аксоны. Повреждение аксонов отмечается в активных и хронических очагах склероза. В последних плотность аксонов уменьшается до 80%. Эти процессы плюс глиоз и демиелинизация приводят к уменьшению объема мозга. Больные с ремиттирующим склерозом (он протекает с обострениями и ремиссиями) за год теряют 0,5-1,3% объема мозга.
- Болезнь Альцгеймера. На МРТ определяется атрофия височной доли (уменьшение объема извилин и расширение борозд) и гиппокампа, что является маркерами этого заболевания. Гиппокамп играет важную роль в формировании памяти (классификации информации и в долгосрочной памяти). Любая черепно-мозговая травма ускоряет развитие болезни Альцгеймера.
- Любые интоксикации организма (медикаментозная, алкогольная, наркотическая). При алкоголизме развивается диффузная атрофия мозга.
- Возрастные изменения.
- Гидроцефалия у детей. Эта патология сопровождается структурными изменениями мозга: истончение коры, уменьшение белого вещества, атрофия сосудов и атрофия базальных ганглиев и мозжечка.
- Черепно-мозговая травма. Через 3-4 недели после травмы мелкие кровоизлияния рассасываются, расширяются желудочки и субарахноидальное пространство и развивается генерализованная атрофия мозга, которая обусловлена длительной внутричерепной гипертензией.
- Длительно проводимая кортикостероидная терапия может вызывать церебральную атрофию.
- Острая боль. Сохраняющаяся в течение 3 месяцев острая боль вызывает атрофические изменения в коре мозга.
- Гиподинамия. Фактором риска появления атрофических процессов и снижения когнитивных познавательных функций является ограничение физической нагрузки.
Диагностика и дифдиагностика
Церебральная артрофи это болезнь, для диагностирования которой может понадобиться анамнез подробных сведений о пациенте.
Изучается история болезни, проводится опрос больного о его условиях жизни и самочувствии.
Но для точного установления диагноза, профессионалы отправляют больного на прохождение таких диагностических исследований:
- КТ головы;
- диффузную оптическую томографию;
- МЭГ (измерение и визуализация магнитных полей);
- двухфотонной или однофотонной эмиссионной томографии;
- МРТ головы.
А также в редких случаях возможна дифференциальная диагностика. Имея анамнез пациента, при помощи специально созданной компьютерной программы можно установить диагноз методом исключения. По фактам и симптомам, которые проявляются у больного, компьютер сводит круг всевозможных болезней к одной.
При невозможности провести полную, можно сделать частичную дифференциальную диагностику.
Симптомы атрофии головного мозга
Начальные симптомы заболевания отражают изменения психического состояния больных. Ранние симптомы — тревога и депрессия. Больные становится апатичным, вялыми, их ничего не интересует и не привлекает, они предпочитают уединяться и постоянно пребывают дома, ночной сон их нарушается. Маской депрессии являются раздражительность, недовольство всем и ворчливость, которые расцениваются как особенности пожилых лиц.
Если депрессия является маркером внутренней атрофии, то тревожные расстройства характерны для фокальной и наружной церебральной атрофии.
Когнитивные расстройства (память, внимание, концентрация внимания, умение узнавать объекты и совершать действия целенаправленно) выявляется у всех больных на ранних стадиях дегенерации мозга. Когнитивные симптомы и депрессия расцениваются часто как старческая забывчивость и плохое настроение. Нарушение памяти и внимания сначала происходят на фоне сохранения профессиональных и бытовых навыков. По мере прогрессирования постепенно теряются социальные навыки (больной не может самостоятельно сходить в магазин, аптеку, посетить поликлинику, поскольку у него отсутствует целенаправленность действий) и бытовые (не может элементарно ухаживать за собой, поесть и принять душ). Со временем появляется неряшливость, становится скудным запас слов, больной не осмысливает обращенную к нему речь и просьбы. Движения его размашистые, почерк изменяется и ухудшается мелкая моторика.
В тяжелых случаях больной не узнает своих близких и знакомых, не ориентируется в месте и не может отвечать на вопросы. Специфическое поведение заключается в том, что больные постоянно повторяют действия и слова за другими. Конечная стадия дегенерации мозга — маразм — полный регресс умственных способностей и разрушение личности. При этом активизируются младенческие рефлексы: появляется сосательный рефлекс, больной лежит в позе зародыша, оправляется и мочится под себя. На обращение отвечает нечленораздельными звуками.
Симптомы атрофии мозжечка
Поскольку мозжечок регулирует движения, то при его поражении будут отмечаться:
- Нарушения равновесия и мышечного тонуса.
- Нарушения походки (широко расставленные ноги, шаткость, трудности при поворотах).
- Нарушения мелкой моторики.
- Некоординированные движения рук и ног.
- Неустойчивость и частые падения.
Больных также беспокоит головная боль, головокружения, приступы тошноты и рвоты, зрительные расстройства, нарушения произношения, скандированная и замедленная речь, некоординированные движения глаз, снижения остроты слуха. При прогрессировании отмечается недержание мочи, парезы и параличи.
Клинические симптомы мультисистемной атрофии
Диффузная нейродегенерация сопровождается проблемами со стороны половой, мочевыводящей сферы. Некроз многих отделов мозга одновременно сопровождается разнообразными клиническими симптомами:
- Мышечный тремор при Паркинсонизме;
- Нарушение походки, координации подвижности;
- Потеря эрекции;
- Вегето-сосудистые расстройства.
До появления магнитно-резонансной томографии ранняя диагностика заболевания проблематична. Только ядерно-магнитный резонанс верифицирует уменьшение толщины мозговой паренхимы.
Анализы и диагностика
При осмотре больного используется психодиагностическое обследования — тесты, таблицы Шульте шкала оценки психического статуса MMSE, запоминание 10 слов и прочее.
- Также применяется МРТ-исследование мозга. МРТ более эффективна при обнаружении локальных изменений. Характерные признаки атрофии — расширение борозд (кортикальная атрофия) и увеличение желудочков. На основании этого рассчитывается церебро-вентрикулярный индекс (соотношение размеров желудочков к поперечному диаметру мозга). При этой патологии на МРТ выявляется: увеличение ЦВИ; расширение субарахноидальных пространств; дегенерация белого вещества; снижение плотности ткани; уменьшение долей в размерах. На основании исследования делают количественную оценку атрофии. При генерализованной кортикальной атрофии расширение борозд и желудочков оценивается в 13 различных областях. Для определенных заболеваний характерны те или иные изменения: при болезни Пика атрофия выражена в лобной и височной области. При болезни Хаттингтона изменения головок хвостатых ядер. Болезнь Паркинсона сопровождается генерализованная атрофией и атрофией черной субстанции, а при болезни Альцгеймера — атрофия гиппокампа.
- По шкале Fazekas оценивают количественное повреждение белого вещества. Оценка по этой шкале имеет прогностическое значение. Если набирается сумма баллов 3, то больной за год утрачивает способность к обслуживанию себя и самостоятельному существованию: 0 — лейкоареоз отсутствует; 1— множественные точечные поражения; 2 — умеренный лейкоареоз, имеющий тенденцию к слиянию; 3 — лейкоареоз тяжелой степени («сливной»).
- Ультразвуковая допплерография. Выявляет проходимость сосудов.
- Электроэнцефалография (изучает степени активности мозга).
- Реоэнцефалография (изучает состояние кровообращения мозга).
- Ангиография (рентгенография сосудов с контрастным веществом).
- Мониторирование давления и по показаниям мониторирование ЭКГ.
- Офтальмоскопия.
- Биохимическое исследование крови.
Принципы диагностики атрофии
Первоначальный этап предполагает сбор анамнеза, осмотр, физикальное обследование. Второй этап – клинико-инструментальные методы (УЗИ, КТ, МРТ головного мозга, сцинтиграфия, ПЭТ/КТ). Повреждение зрительного нерва подтверждается офтальмоскопией, тонометрией, контрастной КТ или МРТ-ангиографией.
Лучшим способом выявления патологии мягких тканей головного мозга является МРТ. Процедуру нужно выполнять несколько раз (с разницей через месяц), чтобы выявить атрофию разной глубины, распространенности.
Магнитно-резонасное обследование выявляет самые мелкие локальные очаги, помогает правильно установить степень прогрессирования болезни.
Диета
Средиземноморская диета
- Эффективность: от 2 кг за 7 дней
- Сроки: от 7 дней
- Стоимость продуктов: 4000-6000 рублей за 7 дней
Диета при болезни Паркинсона
- Эффективность: лечебный эффект через месяц
- Сроки: постоянно
- Стоимость продуктов: 1600-1700 рублей в неделю
Пациентам с начинающимися признаками дегенеративных возрастных процессов помимо медикаментозного поддерживающего лечения важно соблюдать диету. Доказано, что средиземноморская диета оказывает нейропротективный эффект и предупреждает развитие когнитивных нарушений. Особенностями ее являются большое количество овощей, фруктов, рыбы (не менее 3 раз в неделю), которая должна заменить мясо, цельнозерновые продукты и растительные масла, богатые ω-3 ПНЖК (льняное, рапсовое) и ω-9 ПНЖК (оливковое).
При проблемах сердечно-сосудистой системы пациент должен ежедневно получать 1 г ω-3 ПНЖК из жирной рыбы (лосось, сельдь, скумбрия), орехов и масла льна. Самое высокое содержание омега-3 в скумбрии (в 100 г 2299 мг), затем следует лосось (1966 мг) и сельдь (1571 мг). В зависимости от вида рыбы 50-80 г ее содержат суточную норму 1 г ω-3 ПНЖК, а горсть грецких орехов — 2,5 г омега-3.
Льняное масло является источником альфа-линоленовой кислоты, из которой в организме образуются эйкозапентаеновая и декозагексаеновая кислоты. Полезно употреблять не только масло льна, но и цельные семена льна, содержащие клетчатку и фитоэстрогены. Прочими источниками омега-3 являются брокколи, дыня, цветная капуста рапсовое масло, фасоль, шпинат, китайская капуста.
Кроме того, омега-6 жирные кислоты (подсолнечное масло и соевое) лучше заменить омега-9 — олеиновая кислота, содержащаяся в оливковом масле. Доказано, что высокие дозы витаминов-антиоксидантов (витамины С и Е) полезны для восстановления эндотелия сосудов. Флавоноиды красного вина, красного винограда и шоколада улучшают функцию эндотелия крупных артерий.
Профилактические меры
Действенных способов предупреждения этого заболевания сегодня нет. Можно посоветовать лишь, вовремя лечить все имеющиеся нарушения, вести активную жизнь и иметь положительный настрой.
Жизнелюбивые люди зачастую живут до глубокой старости, и у них не выявляют проявлений каких-либо признаков атрофии.
При этом следует понимать, что с годами могут возникать не только нарушения мозга – изменениям подвержены иные органы. Эти состояния организма имеют отношение к развитию атеросклероза сосудов, потому что в результате этой болезни происходит их сужение.
Существуют люди, у которых развитие атеросклероза происходит существенно быстрее, что и является причиной раннего износа организма. Именно у них наблюдаются яркие процессы атрофии.
Способы предупреждения атеросклероза:
- здоровый образ жизни;
- правильное питание;
- высокая двигательная активность;
- отказ от курения;
- отказ от спиртного;
- контроль уровня артериального давления;
- употребление свежих фруктов и овощей;
- замена животных жиров растительными;
- разгрузочные дни;
- каждодневные тренировки памяти.
Атрофия головного мозга – болезнь, которая не лечится современными лекарственными средствами. Развивается это нарушение не сразу, но в итоге заканчивается слабоумием.
Чтобы упредить отрицательные последствия, необходимо придерживаться профилактически мер. Кроме прочего, при наличии любых проблем очень важно вовремя обращаться к доктору – это поможет сберечь крепкое здоровье на много лет.
Профилактика
Специфической профилактики не существует, но выполнение общепринятых рекомендаций по здоровому образу жизни в какой-то степени способно предупредить или уменьшить выраженность дегенеративных изменений в старости.
- Полноценный сон.
- Физическая активность. Достаточная активность в пожилом возрасте позитивно сказывается на функции головного мозга и замедляет возрастные изменения. У лиц с высокой активностью выявляется меньшая выраженность атрофии — меньше повреждения белого и больше объем серого вещества.
- Достаточная интеллектуальная активность.
- Соблюдение диеты, богатой антиоксидантами, витаминами и омега ПНЖК. Результаты подтверждают возможность эффективного применения рыбьего жира при снижении познавательной способности у пожилых и при болезни Альцгеймера. Часто когнитивные нарушения связаны с дефицитом в организме фолиевой кислоты и витамина B12.
- Отказ от употребления алкоголя и наркотических веществ.
- Устранение факторов риска (повышенное артериальное давление и уровень сахара в крови, нарушения липидного обмена, тревога, депрессия, нарушение сна).
- Своевременное лечение начальных цереброваскулярных расстройств.
- Предупреждение травм головы и инфекций нервной системы.
- Генетическое консультирование лиц, у которых в роду были случаи болезни Альцгеймера.
- Для предупреждения гидроцефалии у детей, которая вызывает атрофию мозга, важно своевременно выявить и пролечить инфекции у беременных.
Причины болезни
По статистике симптомы болезни Альцгеймера развиваются у 5-8 человек на 1000 населения. Каждый второй случай деменции вызван именно этой патологией. В последнее десятилетие наблюдается рост заболеваемости, но врачи пока затрудняются назвать точные причины нейродегенеративных процессов. Доказано повышение рисков возрастной группе старше 65 лет. После 95 лет практически у 70 % пожилых людей развиваются характерные симптомы. Женщины болеют чаще, чем мужчины, но это может быть связано с более высокой продолжительностью их жизни, особенно в европейских странах.
Большинство специалистов сходятся во мнении, что главным фактором, запускающим нейродегенеративные процессы, является естественное старение организма. Замедление обменных процессов способствует накоплению амилоидов.
Генетические исследования доказали наследственную предрасположенность к болезни Альцгеймера. Мутации в нескольких хромосомах приводят к нарушению белкового обмена в церебральных тканях. Генетика чаще всего становится причиной раннего дебюта болезни, когда первые признаки деменции проявляются в возрасте 30-40 лет.
Ускорить развитие патологии могут следующие факторы:
- Плохое питание.
- Проживание в районах с плохой экологией.
- Вредные привычки.
- Отравления химическими веществами, тяжелыми металлами.
- Хронические стрессы.
- Перенесенные нейроинфекции: менингит, энцефалит.
- Опухоли головного мозга.
Прогноз
Прогноз при церебральной атрофии неблагоприятный, поскольку эта патология не лечится, прогрессирует и связана первое время со снижением качества жизни, а потом — с инвалидизацией. Необратимые изменения в мозге влекут снижение интеллекта до умственной отсталости. Церебральная атрофия не всегда уменьшает продолжительность жизни, но значительно ухудшает ее качество. Продолжительность жизни при церебральной атрофии зависит от степени повреждения и скорости прогрессирования. При быстром прогрессировании и вовлечении жизненно важных центров возможна остановка жизненных процессов.
Продолжительность жизни при мультисистемной атрофии значительно сокращается, поскольку быстро прогрессирует бульбарный паралич — нарушение глотания. Дисфагия осложняется аспирацией пищи и пневмонией, часто ведущей к смерти. При развитии паралича голосовых связок наступает асфиксия и внезапная смерть.
Причины и суть заболевания
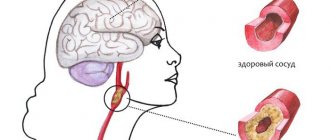
Сосудистая деменция развивается из-за нарушения или прекращения кровообращения на одном из мозговых участков, вследствие чего часть клеток мозга отмирает. Скорость прогрессирования процесса и выраженность признаков будет зависеть от того, насколько быстро действует провоцирующий фактор.
Острое развитие патологии наблюдается при инсульте, ишемическом или геморрагическом. В случае ишемического инсульта происходит закупорка кровеносной магистрали тромбом. Для геморрагической его формы характерен разрыв сосуда. Оба явления препятствуют кровоснабжению, что приводит к необратимой гибели клеток участка мозга.
Обычно сосудистая деменция проявляется у 25% инсультников. Такое происходит в том случае, если поражено 50 мл мозговой ткани. Большую роль играет площадь и зона поражения. Однако существуют особо чувствительные участки мозга, где даже малейшая деструкция влечет за собой плачевные последствия. Это, например, лобные доли, зрительные бугры.
Для больных с сосудистой деменцией существует такая закономерность: первые симптомы могут проявиться либо сразу после инсульта, либо отсрочено, в течение полугода. Срок в 6 месяцев является показательным признаком сосудистого слабоумия. Обычно инсульт, особенно геморрагический, приводит к быстрому развитию событий, появлению и нарастанию симптомов.
При хроническом разрушительном процессе, когда происходит поражение мелких сосудов, атрофия клеток мозга происходит постепенно. Включаются его компенсаторные механизмы, и симптомы нарастают постепенно. Первые признаки сложно идентифицировать. Порой они скрываются не только от окружающих, но и от самого больного.
Главным провоцирующим фактором, который вызывает нарушение проходимости и целостности кровеносной сети в головном мозге, становится атеросклероз, то есть отложение склеротических бляшек на сосудистых стенках. К другим причинам относят:
- болезни сердца, сердечно-сосудистая недостаточность;
- артериальная гипертензия;
- артериальная гипотензия;
- васкулит – воспаление стенки сосуда;
- сахарный диабет;
- гиперлипидемия;
- недостаток эстрогена;
- вредные привычки;
- избыточная масса тела.
Список источников
- Локшина А. Б., Захаров В. В. Легкие и умеренные когнитивные расстройства при дисциркуляторной энцефалопатии. //Невролог. журн. – 2006. – Т.11, прилож.1. – С.57 – 64.
- Воробьева О. В. Хроническая ишемия головного мозга: от патогенеза к терапии (рекомендации неврологу амбулаторного звена)// РМЖ «Медицинское обозрение» №5, 2021. — С. 26-31.
- Голубев В. Л., Вейн А.М. Неврологические синдромы: руководство для врачей. 6-е изд. – М.: МЕДпресс-информ, 2021. – 736с.
- Екушева Е.В. Клинические портреты «типичных» пациентов в практике невролога. Consilium Medicum. 2019; 21(9): 131-135.
- Одинак М.М., Вознюк И.А. Нейрометаболическая терапия при патологии нервной системы. Медицина неотложных состояний. 2013; 3(50): 72-77.
Симптомы
Атрофические проявления будут носить различный характер в зависимости от того, какая форма болезни затронула больного, где локализуется очаг и насколько он распространен. Общими клиническими признаками являются:
- Сниженная способность к мыслительным процессам и анализу;
- Нарушение в темпе и тоне речи;
- Расстройство памяти;
- Изменение в моторике пальцев рук;
- Появление патологических рефлексов с судорогами;
- Затруднение в усвоении новой информации;
- Уменьшение словарного запаса;
- Эмоциональный дисбаланс в виде депрессий, агрессивности, обидчивости, эйфории без причин;
- Головная боль с повышенной утомляемостью.
Все эти симптомы со временем приводят к потере больным трудоспособности.
Способы лечения атрофической патологии головного мозга
Кортикальная атрофия головного мозга не поддается полному излечению. Самое главное – приостановить прогрессирование патологии, что в молодом возрасте можно сделать с большим успехом, чем у пожилых людей. Терапия атрофии в зависимости от ситуации может проводиться с помощью таких лекарственных средств:
- ноотропы применяются для улучшения питания клеток головного мозга. Кроме того, эти препараты способствуют нормализации процесса мышления;
- действие антиоксидантов направлено на улучшение обмена веществ, замедление процесса атрофии, противодействие свободным радикалам кислорода;
- препараты для улучшения микроциркуляции крови.
Кроме того, если человек страдает головными болями, ему прописывают принимать анальгетики или противовоспалительные нестероидные препараты. При повышенной возбудимости, раздражении, бессоннице показан прием седативных медикаментов. Очень важной является поддержка родственников больного, их помощь и понимание. Менять обычный уклад жизни нежелательно для пациента, необходимо создать для человека максимально спокойную и привычную обстановку. Очень важны прогулки на свежем воздухе, посильные физические нагрузки. Дневной сон для человека с атрофической патологией головного мозга нежелателен. Если врач разрешает, больному может быть назначен курс проведения лечебного массажа для улучшения кровотока пациента. При необходимости лечащий специалист может назначить успокоительные лекарственные средства, антидепрессанты, транквилизаторы. В случаях, когда родственники не в состоянии справиться с больным самостоятельно, при его агрессивном поведении предусмотрены специализированные дома престарелых, интернаты для больных с нарушениями функций мозга.
Прогноз людей, больных кортикальной атрофией мозга, является далеко не радужным. Болезнь, так или иначе, прогрессирует медленными или быстрыми темпами, ведет к необратимым изменениям в коре головного мозга, деградации личности, что в конечном итоге приводит к летальному исходу. К основным факторам, которые могут приостановить развитие патологии у больного, являются:
- положительный психоэмоциональный настрой, полное отсутствие стрессовых ситуаций;
- ежедневная умственная нагрузка, работа над своей памятью;
- употребление здоровой пищи;
- полный отказ от пагубных для организма привычек, таких как курение, алкоголь, прием наркотических веществ;
- контроль артериального давления;
- ежедневные прогулки, умеренные физические нагрузки.