Когда мужчина и женщина только начинают выстраивать отношения, вряд ли они интересуются группой крови друг друга, а тем более ее совместимостью. И лишь когда пара задумывается о рождении ребенка, этот вопрос становится актуальным. Чаще всего супруги сдают анализы на группы и резус-фактор, когда женщина уже в положении. В идеале проходить комплексное обследование, в том числе тест на совместимость крови при зачатии, еще на этапе планирования беременности.
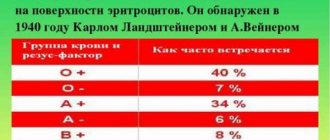
Как известно, у человека выделяют четыре вида крови по группе и два – по резус-фактору. Первая группа – 0 (I), вторая – A (II), третья – B (III) и четвертая – AB (IV). Кроме этого, кровь может быть резус-положительной (Rh+) и резус-отрицательной (Rh-).
Совместимость по крови и по Rh
Медики утверждают, что, как таковой, несовместимости групп крови не существует. Возможна несовместимость супругов иммунологическая, генетическая, по системе HLA, а также выработка антител к сперматозоидам мужчины. В связи с этим зачатия может не происходить, беременности заканчиваются выкидышами, ребенок рождается нежизнеспособным или гибнет в материнской утробе.
Что касается группы крови будущих родителей, она не имеет при планировании беременности практически никакого значения и не влияет на зачатие, вынашивание и рождение потомства.
По-другому обстоят дела с резус-фактором. В этом случае возможна несовместимость партнеров с разными Rh. С зачатием проблем, как правило, нет, но есть вероятность резус-конфликта между женщиной и будущим ребенком.
Разберемся с терминами: что такое «резус-фактор» и «резус-конфликт»?
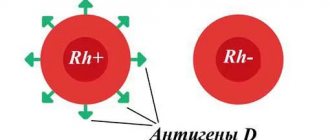
Резус-фактор (резус-принадлежность) человека зависит от наличия антигенов D на мембранах эритроцитов. Если эти антигены есть, то резус крови положительный (Rh+), если нет — отрицательный (Rh-). Подавляющее большинство людей являются носителями антигенов D, и только у 15% населения земли они отсутствуют.
Резус-фактор — генетическая особенность, которая передается по наследству и остается с человеком на всю жизнь. Изменить эту особенность невозможно никакими способами. Rh крови не влияет на самочувствие и здоровье человека и приобретает важное значение в двух случаях:
- во время переливания крови;
- в период гестации.
Резус-конфликт (резус-сенсибилизация) при беременности — это выраженная иммунная реакция женского организма на кровь плода. Возникнуть иммунная реакция может только в том случае, если у беременной Rh-, у ее партнера Rh+, а ребенок унаследовал резус-принадлежность отца.
При любых других вариантах резус-сенсибилизация появиться не может ⇩⇩⇩
У плода Rh начинает формироваться с 6–8 недели гестации. Если после этого срока произойдет контакт эритроцитов матери и плода, то организм беременной начнет вырабатывать антитела. Такой процесс называется сенсибилизацией: женский организм воспринимает эритроциты плода как «врагов» и включает против них иммунную защиту. Резус-конфликт во многом напоминает аллергическую реакцию, когда иммунная система видит угрозу в веществах, не представляющих никакой опасности для организма.
Материнские антитела, которые синтезируются при резус-конфликте, способны «нападать» на эритроциты плода, вызывая их массовый гемолиз (разрушение). Это приводит к выделению непрямого билирубина — токсичного вещества, повреждающего ткани плода.
В связи с опасностью резус-конфликта всем парам, планирующим беременность, рекомендуется заблаговременно сдать анализ на группу крови и резус-фактор. Эта простая процедура не займет много времени, но даст вам ценную информацию о возможных проблемах после зачатия. Выполняется исследование в любой диагностической лаборатории.
Когда может произойти резус-кофликт?
Он возможен только в одном случае – если у мамы резус-фактор отрицательный, у папы – положительный, а плод унаследовал Rh отца.
Конфликт возникает из-за несовместимости материнской Rh-отрицательной крови и эритроцитов будущего ребенка, на мембранах которых есть специфический белок. При проникновении эритроцитов плода в кровоток женщины ее организм воспринимает их как чужеродные и начинает вырабатывать против них антитела.
Как правило, при первой беременности количество антител в крови невелико, поэтому они не оказывают влияния на развивающийся плод. Кроме того, при первом вынашивании эритроциты будущего малыша в норме не должны попадать в кровь матери, поскольку этому препятствует гемато-плацентарный барьер. Кровь плода проникает в кровоток женщины только во время естественных родов или при проведении кесарева сечения.
Однако в некоторых случаях попадание эритроцитов плода к матери возможно, среди них:
- Аборт.
- Внематочная беременность.
- Выкидыш.
- Взятие на анализ околоплодных вод для диагностики патологий плода.
- Биопсия хориона – взятие на анализ его ворсинок для диагностики болезней плода.
- Кровотечения при вынашивании.
- Переливание крови Rh+.
При контакте эритроцитов ребенка с кровью матери в ее организме начинается процесс выработки резус-антител, который называется сенсибилизацией. Если у женщины ничего из этого не случалось, скорее всего, при первой беременности конфликта не будет, а контакт крови матери и ребенка, который происходит при первых родах, никак на здоровье последнего не отражается. Но если сенсибилизация произошла по вышеперечисленным причинам или при первых родах, то это уже необратимо. При последующих беременностях необходимо лечение для предотвращения Rh-конфликта.
В чем причины несовместимости?
Спровоцировать данную разновидность бесплодия могут:
- аутоиммунные заболевания (ситуация, когда собственный иммунитет начинает бороться с организмом);
- браки между близкими родственниками;
- генетические нарушения;
- наличие антиспермальных тел.
При генетической несовместимости в процессе деления ядер сперматозоидов и яйцеклеток велик риск появления клеток с неправильным набором хромосом. Генетическая несовместимость возникает по причине:
- кровосмешения (браки между близкими родственниками);
- наследственных патологий;
- сильной дозы облучения;
- плохой экологической обстановки.
С возрастом риск появления хромосомных мутаций у женщин увеличивается, особенно после 40 лет.
Чем опасен Rh-конфликт?
Антитела, которые вырабатываются к чужеродным белкам при контакте крови женщины и плода, разрушают эритроциты будущего ребенка. У него развивается анемия, а также повышается уровень билирубина, что обычно происходит при распаде красных кровяных телец. Билирубин токсичен и отрицательно действует на головной мозг. Костный мозг будущего малыша не справляется с выработкой новых эритроцитов, к процессу подключается селезенка и печень. В результате они увеличиваются в размерах, а это приводит к росту давления в венах, отекам подкожно-жировой клетчатки и других тканей. Такие нарушения в развитии плода называются гемолитической болезнью, которая может привести к патологиям головного мозга и даже внутриутробной гибели. Таким образом, резус-конфликт имеет такие последствия для ребенка:
- отеки (водянка);
- желтуха;
- гипоксия;
- анемия;
- отставание в умственном развитии;
- внутриутробная гибель.
Для здоровья матери резус-конфликт опасности не представляет и проявляется как аллергическая реакция.
Способы борьбы с несовместимостью
Если диагностировано иммунное бесплодие, может быть проведена лимфоцитоиммунотерапия, которую сочетают с приемом гормонов. Основная цель лечения – изменить иммунный ответ организма матери на эмбрион.
При выявлении антиспермальных тел терапия предполагает ведение половой жизни с применением барьерной контрацепции в течение отведенного врачом времени. Параллельно назначается иммунотерапия аллергенами.
В случае генетической несовместимости показано применение ВРТ.
Лечение
Благодаря достижениям медицины, даже несовместимые по резусу супруги могут произвести на свет здоровых детей.
При первом же обращении в женскую консультацию беременную сразу же направляют на анализ крови на резус-фактор. Если будущая мама Rh-отрицательная, кровь обязательно сдает и будущий отец. Если у него резус отрицательный, то конфликта не произойдет, а если положительный, требуется особое наблюдение за женщиной и развивающимся плодом, поскольку он может унаследовать кровь отца. Будущая мама должна будет периодически сдавать кровь на резус-антитела. Если их выработка началась, требуется специальное лечение. Если вовремя обнаружить сенсибилизацию и начать своевременную терапию, ребенок родится здоровым.
Сначала врач постоянно проверяет состояние будущего ребенка с целью обнаружения симптомов резус-конфликта. Если признаки появились, лечение будет зависеть от их выраженности. Главное, поддерживать жизнедеятельность плода, которая заключается в борьбе с кислородным голоданием и задержкой в развитии. Важно повысить уровень эритроцитов в крови, для чего может потребоваться внутриутробное переливание крови через вену пуповины под контролем УЗИ. Но чаще переливание крови делают ребенку после рождения. Иногда для этого даже необходимы досрочные роды.
Если при сдаче крови у беременной не обнаружены антитела, значит, сенсибилизации не произошло, но профилактика все равно требуется. Чтобы предотвратить выработку антител при контакте эритроцитов плода с материнской кровью назначают антирезусный иммуноглобулин специальным курсом, который не дает распознавать красные кровяные клетки плода как чужеродные, таким образом предотвращая сенсибилизацию.
Иммуноглобулин обычно назначают в таких случаях:
- если антитела не обнаружены на 28-й неделе беременности;
- подобная терапия требуется после рождения резус-положительного ребенка для предотвращения послеродовой сенсибилизации (в течение первых 72 часов);
- после таких случаев, как аборт, внематочная беременность, выкидыш, взятие на анализ ворсинок хориона и околоплодных вод и при других факторах риска.
Действие иммуноглобулина продолжается недолго – около 12-ти недель, поэтому каждая последующая беременность Rh-отрицательной женщины требует повторения курса.
Диагностика и терапия несовместимости
При тяжелых генетических нарушениях организм сам отторгает эмбрион с мутациями, как следствие – замершая беременность, выкидыш. Если такая ситуация происходит вторично, требуется помощь генетика. В рамках консультации могут быть назначены:
- экспертная спермограмма;
- кариотипирование;
- тест на мутации в конкретных генах;
- FISH-исследование половых клеток.
К сожалению, не всегда перечисленные способы диагностики помогают выявить причину несовместимости. В таких случаях может быть проведен детальный ДНК-тест – дорогостоящий, но очень эффективный способ выяснения причины бесплодия.
Использованная литература
- Павлова Н.И. Ассоциация сахарного диабета 1-го типа с полиморфными аллелями генов HLA класса II в популяции якутов. //Павлова Н.И., Куртанов Х.А., Дьяконова А.Т., Соловьева Н.А., Сыдыкова Л.А., Александрова Т.Н., Филиппова Н.П., Никифорова М.Е., Додохов В.В.- Современные проблемы науки и образования, 2021. №1. С.62.
- Батдыева А.Х. Значение генов системы HLA при прогнозировании мультифакторных заболеваний.// Батдыева А.Х., Попов А.А. – Бюллетень медицинских интернет-конференций, 2021. №6. С. 1069.
- S.Vojvodic. – Association of class II HLA antigens and insulin-dependent diabetes mellitus in the population of Vojvodina. Jan-Feb 2003;56(1-2):26-31. Doi: 10.2298/mpns0302026v.
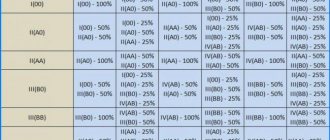
Какие группы крови сочетаются
Совместимость по группам крови в первую очередь важно учитывать при переливании донорской крови пациенту. Если больному будет влита неподходящая группа, то это вызовет склеивание эритроцитов, которые образуют тромб и закупорку сосудов, далее смертельный исход. Чтобы вникнуть, почему может возникнуть несовместимость крови из-за неподходящей группы, требуется знать, как происходит разделение.
В составе плазмы и в красных кровяных клетках (эритроцитах) содержатся белковые антигены 2 видов, которые имеют условное разделение (в плазме а и б, в эритроцитах А и В). Но одновременно в составе крови может находиться только один из видов антигена А или а, а также В или б.
Вследствие этого происходит следующее разделение по группам:
| Группа крови | Антиген плазмы | Антиген эритроцитов |
| 1 (0) | а и б | — |
| 2 (А) | б | А |
| 3 (Б) | а | Б |
| 4 (АБ) | — | АБ |
Идеальной группы, которая будет совмещаться со всеми группами крови, как для переливания, так и для получения, не существует. При определении совместимости крови учитывается наличие антигенов (А/а либо Б/б). Далее рассмотрено, какие группы разрешено совмещать при переливании и почему:
Первая группа
В 1 (0) группе крови антигены обоих видов присутствуют только в плазме, в эритроцитах отсутствуют. Поэтому данная группа является идеальным донором (подходит 1,2,3 и 4 группам), но может принимать только свою группу крови. Нулевая (1) группа крови является самой распространенной.
Вторая группа
У «А» (2) группы крови антигены содержатся и в плазме и в эритроцитах. Поэтому человек с данной группой может принимать только о (1) и А (2) группы крови. А отдавать «А» (2) и «АБ» (4) группе.
Третья группа
У «В» (3) группы крови также содержатся антигены в плазме и крови, поэтому она может принимать только «0» (1) и собственную группы крови. Переливать «Б» (3) группу крови можно только обладателям «Б» (3) и «АБ» (4) группам.
Четвертая группа
Пациенты с «АБ» (4) группой крови тоже считаются универсальными, но не донорами, а реципиентами (больные принимающие кровь). Данное свойство обосновано тем, что антигены у людей с «АБ» (4) группой содержатся только в эритроцитах, а в плазме отсутствуют. В результате обладатели данной группы могут принимать любую группу крови, но отдавать могут только пациентам с «АБ» (4) группой.
Важно, несмотря на имеющуюся совместимость некоторых групп крови при необходимости переливания отдается предпочтение группе крови пострадавшего. При отсутствии таковой, используются совместимые группы.