Ушко левого предсердия представляет собой мышечную сумку, связанную просветом с левым предсердием, и является частью нормальной анатомии сердца. Однако в большинстве случаев именно ушко левого предсердия является основным источником тромбов и тромботических осложнений у пациентов с фибрилляцией предсердий.
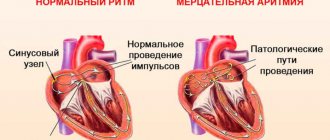
Фибрилляция предсердий (ФП) является главным фактором риска образования кровяных сгустков (тромбов), которые могут блокировать поток крови к мозгу и приводить к развитию инфаркта мозга (инсульта).
Как ушко левого предсердия связанно с возникновением инсульта у пациентов с ФП
При ФП в проводящей системе сердца происходят сбои и возникают, нерегулярные электрические импульсы в верхних отделах сердца (предсердиях), что приводит к их дрожанию и нерегулярному сокращению. Нерегулярные сердечные сокращения приводят к снижению скорости кровотока, учащенному сердцебиению, затрудненному дыханию и одышке. Эти нерегулярные сокращения сердца приводят к повышению риска развития тромбов. Ушко левого предсердия имеет длинную, трубчатую форму и соединяется с левым предсердием. Во время ФП кровь может застаиваться в ушке предсердия и приводить к образованию тромбов. Когда сердечный ритм нормализуется, эти сгустки крови могут вылетать из ушка в левое предсердие и далее с кровью разноситься по организму, вызывая блокирование артерий в головном мозге, и приводить к развитию инсульта.
Уникальность операции
Хирургически изолированное ушко левого предсердия имеет преимущество перед консервативными методами лечения у больных с персистирующей или пароксизмальной фибрилляцией предсердий. После операции у 70% пациентов сохраняется синусовый ритм сердца в течение длительного периода наблюдения. Значительно редуцируются клинические признаки заболевания, улучшается общее самочувствие.
Данная операция является уникальной и выполняется всего в нескольких учреждениях в России. В нашем центре данную операцию выполняет заведующий отделением рентгенохирургических методов диагностики и лечения — Королев Сергей Владимирович.
Специалисты кардиохирургического отделения ФНКЦ ФМБА успешно применяют передовые методы лечения нарушений ритма сердца. В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных форм аритмии, ишемической болезни сердца и других сердечно-сосудистых заболеваний.
В нашем центре предоставляются услуги по маммарокоронарному шунтированию, торакоскопическая изоляция устьев легочных вен, задней стенки левого предсердия и ушивание ушка. В результате данных процедур ежегодно сотням пациентов удается предотвратить ряд серьезных осложнений: таких как инсульт, инфаркт, сердечная недостаточность.
Более подробную информацию о других методах лечения кардиоваскулярных заболеваний Вы можете получить в Кардиологическом центре ФНКЦ ФМБА России.
Как выполняется окклюзирование ушка левого предсердия
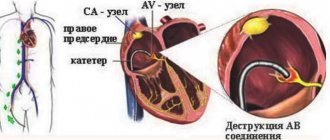
Процедура выполняется с применением эндоваскулярной, малоинвазивной методики в условиях рентгенохирургической операционной. Путем пункции бедренной вены (чаще справа) врач-рентгенохирург проводит тонкую, гибкую и длинную трубочку (катетер) в правые отделы сердца. Далее выполняется пункция межпредсердной перегородки и проведение специального инструментария к устью ушка левого предсердия. В течение всей процедуры для контроля за проведением инструментария и его корректным размещением в полостях сердца используется рентгеновское изображение, а также данные чрезпищеводной эхокардиографии (ЧПЭХО-КГ).
Торакоскопическая изоляция левого предсердия
Этот вид операции проводится в ситуациях, когда невозможна или неэффективна традиционная катетерная абляция. Воздействие на сердце осуществляется через введенный торакоскоп. Через 6-8 проколов в области грудной клетки (симметрично справа и слева) вводятся электроды. Высокочастотным током уничтожается очаг аритмии. Одновременно с этим при тромбе производится ушивание ушка левого предсердия, позволяющее предотвратить повторное формирование сгустков, а также снизить риск инсультов и инфарктов.
Процедура выполняется под наркозом. Ее отличительные особенности:
- высокая эффективность (75-96%);
- низкая травматичность;
- отсутствие потребности в искусственном кровообращении и длительной госпитализации;
- короткий период реабилитации, малый риск осложнений;
- редкие рецидивы (меньше, чем при других методах).
Относительным противопоказанием для проведения лечения являются тяжелые заболевания сердца (декомпенсированная ишемическая болезнь, патология клапанного аппарата), требующие более обширных хирургических вмешательств.
Подготовка к исследованию
До проведения процедуры необходима консультация врача-кардиолога и/или врача-невролога, который подробно расскажет обо всех этапах проведения исследования, возможных результатах и осложнениях. Также проводится подробный сбор аллергологического анамнеза на предмет наличия аллергии на медикаменты и/или контраст, используемый во время процедуры.
Врач уточнит, какие из принимаемых лекарств необходимо прекратить принимать в день проведения процедуры. Пациент не должен самостоятельно принимать решение об отмене приема лекарств и может сделать это только после согласования с врачом-кардиологом. Желательно исключить прием жидкости и пищи за несколько часов перед процедурой.
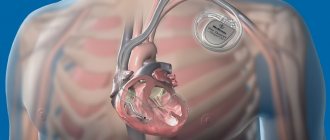
Что такое окклюдер Amplatzer Cardiac Plug
Amplatzer Cardiac Plug — это устройство, специально разработанное для нехирургического малотравматичного закрытия ушка левого предсердия.
Устройство размещено в сложенном состоянии в тонком катетере (~4 мм в диаметре) и доставляется в сложенном состоянии к устью ушка левого предсердия. Далее окклюдер высвобождается из катетера и приобретает форму как представлено на рисунке.
Окклюдер надежно фиксирован к доставляющему тросу и при необходимости врач-рентгенохирург может неоднократно удалять окклюдер вновь в просвет катетера до тех пор пока не убедится, что окклюдер надежно фиксируется в полости ушка. Только после этого окклюдер отсоединяется от доставляющего устройства.
Amplatzer Cardiac Plug изготовляется на заводе в г. Миннесота (США) из специального сплава Нитинол (никель-титановый сплав). Нитинол абсолютно не подвержен коррозии, по прочности превосходит и титан, и сталь, а также имеет специальное свойство «память формы», когда при расправлении он приобретает изначальную форму как представлено на рисунке.
Медицинские интернет-конференции
Актуальность
Существует огромное количество работ, посвящённых морфологическому строению сердца, но лишь малая часть из них касается сердечных ушек. Ушки — дополнительная полость в верхней части предсердий. Сердечные ушки имеют морфологические особенности. Например, внутренняя поверхность левого ушка имеет преимущественно трабекулярное строение, тогда как рельеф правого ушка формируется преимущественно пучками гребенчатых мышц, в связи с чем в нем больше выражено подразделение на доли. Правое ушко отходит от правого предсердия, прилегая вогнутой поверхностью к луковице аорты, а левое ушко сердца отходит от передне-верхней стенки левого предсердия, изгибается кпереди, охватывая начальную часть легочного ствола. Кроме того, в 80% левое ушко отделено от полости предсердия выраженным сужением – «шейкой». В трудах Г. Н. Бородиной указано, что ушки отличаются по форме и размерам: правое ушко более широкое, чем левое, имеет более обширную и простую полость, а левое ушко более длинное и узкое, отграничено от предсердия хорошо выраженным перехватом [1]. На данный момент точная функция и биологическая роль ушек в организме человека не выяснена, есть лишь некоторые предположения по этому поводу.
Цель: определить морфофункциональное значение сердечных ушек.
Задачи:
- Рассмотреть литературные источники, в которых есть информация об ушках предсердий.
- Выявить функции сердечных ушек, указанных в современной научной литературе.
Материалы и методы: проведён обзор современной научной медицинской литературы и интернет-ресурсов, посвященных морфологическому строению сердца.
Результаты
Сердечные ушки — дополнительная полость в предсердиях, поэтому они выполняют резервуарную функцию. К примеру, систолическая ёмкость левого ушка составляет 40% от всего предсердия. Непосредственное обращение к работе Е. П. Панченко и соавторов «Профилактика тромбоэмболий у больных мерцательной аритмией» показывает, что при нарушении ритма сердца в ушках могут скапливаться маленькие сгустки крови — тромбы (особенно в левом ушке), которые при неблагоприятных условиях разносятся с током крови, могут тромбировать сосуды в различных органах и стать причиной инфаркта или инсульта [2]. При этом N. M. Al-Saady в своём исследовании (1998) отмечает, что вероятность возникновения тромбоза и инсульта выше при таких морфологических типах ушек, как cactus (кактус), windsock (ветроуказатель), cauliflower (цветная капуста), а при таком типе ушек, как chicken wing (куриное крыло), вероятность возникновения тромба минимальна. Он также указывал на то, что размер ушка также может служить своеобразным прогностическим признаком (предиктором) инсульта [3]. Об этом говорил и J. A. Sallach в своей монографии, дополнительно отметив, что чем больше и глубже ушко, тем больше шанс возникновения тромбоза и инсульта [4].
Кроме того, интересное открытие сделала команда учёных во главе с А. Дж. Де Болдом в 1981 году. Во время эксперимента на лабораторных крысах они обнаружили, что в правом предсердии и ушках сердца есть секреторные кардиомиоциты, синтезирующие пептидный гормон — предсердный натрийуретический фактор (ПНФ). При растяжении предсердий секрет поступает в кровь и воздействует на почки, надпочечники, само сердце и даже жировую ткань. ПНФ вызывает стимуляцию диуреза и натриуреза, угнетение секреции альдостерона и кортизола, расширение сосудов, снижение артериального давления [5]. Также А. Дж. Де Болд выяснил, что усиленная выработка данного гормона является предвестником хронической сердечной недостаточности [6].
Э. А. Адыширин-Заде и соавторы установили, что ушки участвуют в регуляции артериального давления в соответствующих частях сердца за счёт резервуарной функции сердечных ушек и действия натрийуретического пептида, который расширяет периферические сосуды и снижает объем циркулирующей жидкости (путём диуреза) при артериальной гипертонии [7].
Г. Н. Бородина и соавторы в книге «Роль ушек сердца в диастолическом кровенаполнении предсердий» пишут, что ушки играют неотъемлемую роль в обеспечении диастолической и систолической фаз сокращения сердца [8]. В момент, когда левый желудочек сокращается, левое предсердие и его ушко находятся в диастоле. К концу систолы желудочков левое ушко начинает сокращаться, но при этом само предсердие всё ещё находится в диастолической фазе сердечного цикла. За счёт систолы ушка в его полости происходит снижение давления до отрицательного («присасывающий» эффект), из-за чего «присасывающий» эффект возникает и в предсердии. Благодаря этому в левом предсердие во время диастолы поступает больше крови, а значит, во время систолы предсердия и диастолы желудочка в левый желудочек поступает большее количество крови из предсердия.
Долгое время считалось, что предсердная тахикардия правого ушка является несоответствующей синусовой тахикардией, так как правое предсердное ушко – это редкая локализация эктопической предсердной тахикардии. Однако M. A. Allessie вместе со своими коллегами в 2011 году провела исследование, доказав, что эктопическая предсердная тахикардия со стороны правого предсердного ушка тоже существует как заболевание [9]. На ЭКГ восьмилетнего ребёнка с учащенным сердцебиением обнаружили, что зубец P в ветвях V1 и V2 при эктопической предсердной тахикардии со стороны правого предсердного ушка является отрицательным, а в синусовом ритме зубец P в V1 обычно двухфазный и в V2 практически всегда положительный. Именно этот признак является отличительным при постановке диагноза.
Кроме того, ушки предсердий участвуют в нервной деятельности сердца. Так, Р. Б. Смит в 1971 году в своей работе указал, что крупные скопления нервных клеток обнаружены на внутренних стенках сердечных ушек [10]. Также D. H. Pauza с соавторами (1999) удалось локализовать крупные парасимпатические ганглии, примыкающие к правой vena pulmonalis superior и vena cava superior. Внедряясь в подлежащие слои сердца, они образуют широкое сплетение, врастая в корень и стенки верхней полой вены и распространяясь в стенки правого предсердия и его ушко. Эта крупная сеть иннервирует преимущественно синоатриальный узел [11]. Роль сердечных ушек изучали и Д. Морман совместно с Л. Хеллером. Они установили, что в ушке левого предсердия есть множество доминирующих проводящих путей таких, как пересечение пучка Бахмана и связки Маршалла, и много симпатических и блуждающих нервов, которые участвуют в поддержании нормальной физиологической активности организма [12].
D. E. Haines предполагает, что в случае гиповолемии (уменьшение объёма циркулирующей крови) специфические рецепторы левого ушка сердца играют важную роль в регулировании жажды, но подтверждённых доказательств на этот счёт пока нет [13].
По результатам проведённых в 2010 году исследований, C. P. Chan, W. S. Wong, S. Pumprueg установили, что ушки предсердий также используют как оптимальный доступ в полость соответствующего предсердия при хирургических операциях на клапанах, но в то же время положение левого ушка частично может закрывать вход в левую коронарную артерию, из-за чего левое ушко иногда удаляют [14]. Также левое ушко могут удалить или закрыть вход в него людям с высоким риском тромбообразования. V. Y. Reddy, S. Mobius-Winkler, M. A. Miller пишут в своей работе о том, что в современное время закрытие левого ушка осуществляется с помощью специальных, недавно созданных аппаратов Watchman Device и Amplatzer Cardiac Plug, который представляют собой имплантаты, изолирующие левое ушко от полости левого предсердия [15].
Заключение
Исходя из выше сказанного, можно сделать вывод, что ушки предсердий являются важной и неотъемлемой частью сердца и выполняют ряд важных функций, а именно: выполняют вспомогательную гидродинамическую функцию по отношению к предсердиям, эндокринную, функцию нервной регуляции артериального давления, чувства жажды. Но при этом ушко левого предсердия является основным источником тромбов и тромботических осложнений у пациентов с фибрилляцией предсердий.
Что происходит после процедуры установки окклюдера
Так как процедура установки окклюдера малоинвазивная выздоровление, вероятно, будет быстрым и легким. Многие пациенты выписываются из больницы в течение последующих 48 часов с последующими рекомендациями по приему лекарственных препаратов, чтобы продолжить лечение и восстановление в амбулаторных условиях. Необходимо провести контрольное ЧПЭХО-КГ через 3 и 6 месяцев после установки окклюдера для контролирования процесса эндотелизация установленного устройства. Эндотелизация – это прорастание окклюдера соединительной тканью и фактически его врастание в стенку сердца. Это нормальный и желаемый процесс. В 99% случаев полная эндотелизация окклюдера происходит в течение нескольких месяцев. Пациент возвращается к своему обычному образу жизни в течение первого месяца.
Можно ли путешествовать с имплантированным устройством Будут ли проблемы при прохождении металлодетектора в службах системы безопасности в аэропортах
Металлические детали окклюдера Amplatzer Cardiac Plug очень малы и обычно не вызывают включение сигнала тревоги в рамке металлодетектора аэропорта. Тем не менее, для Вашего комфорта и спокойствия Вам будет выдана специальная карточка, подтверждающая факт установки окклюдера.
Будет ли проведение МРТ мешать или нарушать работу окклюдера
Большинство современных устройств никаким образом не влияют на работу окклюдера и наличие окклюдера не влияет на работу устройств. Тем не менее лучше предупредить персонал о наличии имплантированных устройств, прежде чем пройти любую медицинскую процедуру. Проведение магнитно-резонансной томографии (МРТ) приемлемо, и Amplatzer Cardiac Plug никаким образом не повлияет на работу МРТ, даже имеющего мощность 3 Тесла. Необходимо сообщить сотрудникам отделения МРТ о наличии у имплантата.
Возможно ли проведение процедуры беременным женщинам и кормящим матерям
Риск воздействия рентгеновского излучения на ребенка и польза от лечения должны быть взвешены, и принята правильная и наиболее эффективная тактика. При необходимости проведения имплантации устройства при беременности будут приняты все возможные меры для сведения к минимуму радиационного облучения плода и матери.
Неизвестно о фактах влияния установки окклюдера на процесс лактации у кормящих матерей.
Материал и методы
Исследование основано на лечении 94 пациентов с непароксизмальными формами фибрилляции предсердий без другой кардиохирургической патологии.
Общим для этих больных было то, что для лечения фибрилляции предсердий им планировалась торакоскопическая радиочастотная фрагментация левого предсердия.
Первично все пациенты находились под наблюдением аритмологов. Специалистами были констатированы неэффективность дальнейшей антиаритмической терапии и бесперспективность эндоваскулярного хирургического лечения.
Девяти пациентам (9,6%) после дообследования было отказано в торакоскопической радиочастотной абляции левого предсердия.
Отказ был обусловлен индексом массы тела ≥35 кг/м2 (4 больных), хроническим алкоголизмом (1 больной), манифестацией фибрилляции предсердий на фоне противоопухолевой химиотерапии кардиотоксическими препаратами (2 больных), гипертрофической кардиомиопатией (1 больной), энцефалопатией и некомплаентностью назначаемому лечению (1 больной). Общими характеристиками этих 9 пациентов были симптомы, не превышающие II функциональный класс по EHRA, и отсутствие клинических проявлений хронической сердечной недостаточности.
В процессе обследования у всех девяти больных был подтвержден высокий риск тромбоэмболических осложнений:
— медиана риска тромбоэмболических осложнений CHA2DS2-VASc 4 балла (2; 6);
— диагностированный визуализационными методами обследования тромбоз ушка левого предсердия в анамнезе (6 человек);
— тромбоэмболические события в анамнезе, развившиеся на фоне приема антикоагулянтных препаратов (2 человека);
— противопоказания к приему антикоагулятных препаратов (1 человек).
Таким образом, учитывая невозможность или бесперспективность восстановления синусового ритма, этим больным была предложена изолированная торакоскопическая резекция ушка левого предсердия с целью снижения риска развития тромбоэмболических осложнений.
Семь пациентов согласились на эту операцию, двое больных отказались.
Семь согласившихся пациентов были прооперированы в период с января 2021 г. по январь 2021 г.
Выборка включала 3 мужчин и 4 женщины, средний возраст — 67 лет (от 45 до 71), медиана риска кровотечения по HAS-BLED — 3 (min 1, max 4).
Техника оперативного вмешательства
Оперативное вмешательство выполняли в условиях общей анестезии. Обязательным условием являлась возможность правосторонней однолегочной вентиляции.
Больного укладывали на операционном столе на спину. Руки вытянуты вдоль туловища. Для удобства манипуляций торакоскопическими инструментами обеспечивали свободный доступ к левому гемитораксу пациента. С этой целью левую руку больного укладывали и фиксировали таким образом, чтобы предплечье оказывалось ниже уровня операционного стола.
Операцию начинали с «выдоха» левым легким. В левую плевральную полость устанавливали три торакопорта:
— IV межреберье по средней подмышечной линии — торакопорт диаметром 10 мм для оптики;
— III межреберье по передней подмышечной линии — торакопорт диаметром 5 мм для инструмента;
— V или VI межреберье по передней подмышечной линии — торакопорт диаметром 5 мм для инструмента либо снабженный переходником на 5 мм торакопорт диаметром 15 мм для сшивающего аппарата.
После установки торакопорта для оптики в плевральную полость начинали инсуффляцию углекислого газа со скоростью потока 8—10 л/мин до достижения внутриплеврального давления 8—13 мм рт.ст.
С помощью коагулятора (либо иного инструмента) производили вскрытие полости перикарда по линии, параллельной диафрагмальному нерву, на 1,5—2 см кзади от него. Перикард вскрывали тотчас перед легочными венами (рис. 1).
Рис. 1. Перикардотомия. Доступ к ушку левого предсердия. 1 — легочная артерия; 2 — ушко левого предсердия; 3 — диафрагмальный нерв; 4 — корень легкого; 5 — тупой край сердца.
После ревизии ушка левого предсердия в левую плевральную полость вводили сшивающий аппарат, например, Covidien ENDO GIA™ (Medtronic). Сшивающий аппарат вводили через предварительно установленный в контрапертуру в V—VI межреберье 15 мм торакопорт или напрямую без использования торакопортов.
Для резекции ушка левого предсердия у всех пациентов использовали кассеты длиной 60 мм со скрепками высотой 4,2 мм (кассета зеленого цвета).
После ревизии линии резекции ушка левого предсердия выполняли дренирование левой плевральной полости через контрапертуру для сшивающего аппарата с последующим извлечением торакопортов и ушиванием послеоперационных ран.
Возможные осложнения, связанные с проведением операции установки Amplatzer Cardiac Plug
Есть некоторые потенциально возможные риски, связанные с установкой окклюдера, а также дополнительные риски, связанные с самой процедурой пункции вены. Необходимо проконсультироваться с врачом-рентгенохирургом о возможных рисках при имплантации устройства.
Потенциальные риски включают, но не ограничиваются следующим:
- воздушная эмболия (воздушный пузырь, который может перемещаться по сосудам и блокировать работу некоторых из них);
- аллергические реакции на контраст;
- аллергическая реакция на анестезиологические препараты;
- аритмии сердца (возникновение нерегулярных ритмов сердца);
- кровотечения;
- остановка сердца;
- тампонада сердца (разрыв сердечной мышцы);
- смерть;
- лихорадка;
- гипертензивные или гипотензивные реакции организма;
- инфекции;
- полиорганная недостаточность;
- инфаркт миокарда (сердечный приступ);
- перфорация полости сердца или сосуда;
- перикардит (избыток жидкости в околосердечной сумке);
- почечная недостаточность/дисфункция почек;
- нарушения мозгового кровообращения (временное или постоянное);
- тромбоз артерий;
- клапанная регургитация или недостаточность.