Содержание:
- Что такое глюкометр, принцип действия?
- Как правильно настроить глюкометр?
- Как правильно пользоваться глюкометром?
- Краткое описание
Любые нарушения обмена углеводов, включая сахарный диабет 1 или 2 типа, требуют контроля уровня глюкозы в крови. Для этого применяется прибор глюкометр. Как пользоваться полосками и самим аппаратом, калибровать его для получения достоверных результатов указано в инструкции. В целом большинство приборов имеют сходства в принципе определения глюкозы и использовании.
Анализ на гемоглобин
- поставлять кислород к тканям организма;
- поддерживать кислотно-щелочной баланс;
- регулировать скорость обмена веществ.
Гемоглобин осуществляет газообмен, снабжая клетки кислородом и выводя из легких углекислый газ. Дефицит гемоглобина приводит к замедлению обменных процессов, ухудшению функций мозга и сердца, ослаблению иммунитета.
Виды гемоглобина
Кровяной белок имеет 6 разновидностей, обладающих разными свойствами и значением для здоровья человека. В их числе:
- Оксигемоглобин. Белковое соединение ярко-алого цвета. Отвечает за связывание молекул кислорода. Лежит в основе клеток артериальной крови.
- Гликированный гемоглобин. Белково-углеводное соединение, обеспечивающее усвоение глюкозы. Служит основным материалом при анализах на сахарный диабет.
- Карбоксигемоглобин. Связан с углеродными молекулами Регулирует выведение углекислого газа.
- Фетальный гемоглобин. Присутствует в организме внутриутробного плода и новорожденного ребенка. По мере взросления переходит в другие виды гемоглобина. У взрослых составляет 1% от всего объема кровяного белка. Повышение уровня фетального гемоглобина говорит о развитии болезней крови или онкологии.
- Метгемоглобин. Аномальная разновидность гемоглобина, не участвующая в газообмене. Увеличение объема метгемоглобина вызывает кислородное голодание и смерть. Служит признаком интоксикации организма.
- Миоглобин. Белок, родственный гемоглобину. Входит в состав сердечной мышцы и других мышечных тканях. Поддерживается функцию газообмена при падении уровня кислорода.
При проведении анализа исследуется каждая разновидность гемоглобина. При ряде заболеваний измеряется объем конкретных видов кровяного белка.
Кому назначают анализ на гемоглобин
Хроническая усталость, снижение тонуса, частые головные боли — весомые поводы для сдачи анализа. Исследование также входит в любой профилактический медосмотр и диспансеризацию. Оно помогает оперативно выявить нарушения в работе организма.
Рекомендуется проверять уровень гемоглобина при ухудшении сна и аппетита, постоянной бледности, ухудшении зрения или памяти. Помимо этого, врачи назначают анализ при подозрении на следующие заболевания:
- сахарный диабет;
- анемия;
- сердечно-сосудистые болезни;
- дистрофия.
Анализ обязателен до и после хирургических операций, при наблюдении беременности, после больших кровопотерь.
Исследование проводят с помощью гемометра Сали, гемоглобинцианидного анализа или гемихромного метода.
Что такое глюкометр, принцип действия?
Глюкометр – это прибор, при помощи которого проводится определение уровня глюкозы в крови. Все современные приборы осуществляют измерения, основываясь на 3 принципах действия:
- Фотометрия
– по силе изменения цвета реагента после контакта с кровью определяется концентрация глюкозы.
- Биосенсорное измерение
– кровь наносится на полоску, глюкоза реагирует с определенным соединением, что приводит к изменению электрического потенциала, который регистрируется прибором.
- Электрохимическое определение (кулонометрия)
– анализ концентрации глюкозы осуществляется за счет подсчета общего заряда электронов после реакции крови с определенными соединениями.
Для получения достоверного результата важно правильно использовать глюкометр. Инструкция по применению содержит всю информацию об этапах определения глюкозы в крови, а также калибровки прибора.
Как правильно настроить глюкометр?
Перед первым использованием каждый прибор должен быть правильно настроен. Практически во всех глюкометрах, независимо от принципа действия и производителя, базовые настройки включают следующие параметры:
- Дата и время
.
- Язык экранного меню.
- Единицы измерения сахара
(в большинстве случаев устанавливается измерение в единицах ммоль/л).
- Диапазон измерения
с установкой граничной нижней и верхней концентрации сахара, которые задаются индивидуально для каждого человека – если во время измерения прибор определяет, что концентрация глюкозы выше или ниже установленных граничных уровней, то он подает звуковой сигнал, а затем выводит показатель на дисплей.
- Калибровка прибора
– большинство моделей включают в комплект специальную калибровочную жидкость с определенным уровнем сахара. Ее наносят на тест-полоску, после чего сверяют результат на дисплее со значением, которое дает инструкция по эксплуатации глюкометра.
Правильная настройка, проведенная перед тем, как использовать глюкометр, дает возможность получать достоверные результаты измерений в будущем.
Как правильно пользоваться глюкометром?
Алгоритм действий, который определяет, как правильно использовать глюкометр, зависит от модели прибора. Для большинства представителей особенности применения имеют сходства:
- Для увеличения притока крови к пальцам встряхивают рукой.
- Тщательно вымывают кисти, палец обрабатывают раствором антисептика (70% раствор спирта).
- В специальное отверстие на приборе вставляют тест-полоску до упора (обычно слышен характерный щелчок).
- Осуществляют прокол пальца специальным скарификатором или автоматической ручкой-прокалывателем.
- Каплю крови наносят на тест полоску.
- Дожидаются появления результата на дисплее (в зависимости от модели глюкометра следует подождать от 5 до 40 секунд).
- Извлекают использованную тест-полоску и утилизируют ее.
Нюансы и отличия в отношении того, как пользоваться глюкометром, указаны в инструкции к каждой конкретной модели.
О том, какой лучше задать диапазон допустимых значений сахара, лучше проконсультироваться с лечащим врачом. В некоторых инструкциях о том, как правильно пользоваться глюкометром, есть видео на диске. Это удобно, так как после просмотра риск ошибок становится минимальным.
Краткая инструкция по применению глюкометра
- Перед его применением необходимо установить базовые настройки (дата и время, язык устройства, ед. измерения).
- Затем необходимо указать диапазон измерения (нижнее и верхнее значение концентрации сахара) и провести первичную калибровку глюкометра (калибровочной жидкостью).
- для каждого прибора есть свои правила указанные инструкции, но общие положения необходимо выполнять, такие как гигиена рук, они должны быть чистыми, прокол пальца осуществляется специальным скарификатором, тест полоску вставляют в прибор до упора (после использования необходимо утилизировать), результаты использования глюкометра происходят в диапазоне от 5 до 40 секунд.
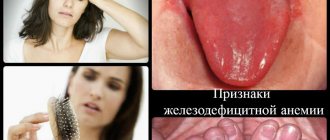
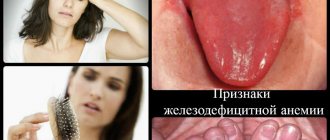
Симптомы и причины понижения гемоглобина
Недостаточное содержание гемоглобина в крови провоцирует частую усталость, недомогание, сонливость, наблюдается упадок сил, плохое настроение. Также больные жалуются на постоянную головную боль и головокружение. Помимо этого, отмечается бледность кожных покровов, плохой аппетит, шум в ушах, похолодание рук и ног, извращение вкуса, болевые ощущения в мышцах, также частое развитие простудных и вирусных инфекций.
В тяжелых случаях человек может терять сознание. Поэтому стоит в таком случае обязательно посетить врача и сдать необходимые анализы.
Ничего не происходит просто так. В том числе с гемоглобином, он не может снизиться без причин. На это недостаточность в организме указывают серьезные болезни и некоторые состояния:
- Железодефицитная анемия в хронической форме.
- Различные кровотечения.
- Длительно текущий гастрит.
- Воспалительные патологии кишечника, дисбактериоз.
- Временной промежуток после операции.
- Онкология клеток крови.
- Новообразования в органах пищеварительного тракта.
- Гепатит.
- Туберкулез, пневмония.
- Недостаток железа.
- Дефицит витамина В12 и фолиевой кислоты.
- Разрушение структуры эритроцитов вследствие тяжелых патологий.
- Соблюдение диеты, которая предполагает ограничение большого количества продуктов питания.
Причинами снижения гемоглобина могут выступать всевозможные состояния. Однако, наибольшее влияние на дефицит белка оказывают разные кровопотери вследствие оперативного вмешательства, травм, ранения, геморроя.
У женского пола понижение гемоглобина чаще всего возникает на фоне менструации, которая длится свыше 5 дней.
Свёртываемость крови
Многие начинают бояться тромбов после того, как при сдачи крови из вены медсестра сообщает, что она слишком вязкая. Те же, кто обладает слишком жидкой кровью, успешно наполняющей пробирку, надеются, что застрахованны от тромбоза. Но вязкость и свёртываемость – два совершенно разных понятия, и не всегда одно обуславливает другое.
Какая ты вязкая
Повышенная вязкость крови, из-за которой она становится менее текучей, чаще всего возникает из-за преобладания её форменных элементов над жидкими. Происходит это из-за слишком строгого следования рекомендациям «не есть за 12 часов до сдачи анализа» и из-за решения добавить к этому ограничению ещё одно – не пить. Чтобы уж наверняка. В итоге получается хуже – и кровь плохо течет в пробирку, и некоторые показатели (например, гемоглобин, гематокрит, общее число эритроцитов, лейкоцитов и тромбоцитов) оказываются искусственно завышенными. Поэтому важно помнить: перед сдачей анализов крови нельзя ограничивать себя в жидкости.
Ещё одна частая причина повышенной вязкости – повышенный уровень эритроцитов и гемоглобина, характерный для курильщиков. Ведь чем больше дыма и меньше воздуха человек вдыхает, тем большая концентрация переносчиков кислорода необходима. Формируется их компенсаторное повышение. Поэтому визуально кровь курящих нередко кажется более вязкой.
По свидетельству гематологов, на долю истинных заболеваний (тромбоцитозы, эритроцитозы и т.д.) связанных с повышенной вязкостью крови, приходится незначительное число всех случаев «вязкой крови». И это хорошо видно по обычному общему анализу крови – врач сразу же обратит внимание на слишком высокое число эритроцитов или тромбоцитов.
В норме содержание эритроцитов крови составляет 3,7-5,1, тромбоцитов – 180-320.
Вязкость и свёртываемость – в чём разница?
Наиболее важным показателем является свёртываемость крови. К сожалению, получить точную информацию о свёртываемости, даже, несмотря на уровень развития медицины, бывает непросто. С одной стороны давно известны явные заболевания с нарушением свёртываемости, такие как гемофилия. С другой, немало скрытой патологии, которая может долгое время никак себя не выдавать, но проявившись однажды, быстро привести к тяжёлым последствиям.
Лишь в последние десятилетия исследователи научились выявлять эти проблемы с помощью высокотехнологичных генетических анализов. Учитывая, что по статистике врождённая патология свёртывающей системы крови есть у более 1-3% населения Земли, вполне вероятно, что в будущем эти анализы будут проводить в роддоме каждому новорожденному. И совершено точно тем, кому необходимо назначить те или иные лекарства, способные усилить риск появления тромбов.
Предохранение или опасность?
Например, это очень важно сделать перед назначение гормональных контрацептивов. Их способность усиливать свёртываемость крови и изредка приводить к тромбозам (как выясняется, почти всегда это происходит у женщин, имеющих скрытое нарушение свёртываемости) известна несколько десятилетий. В связи с широким распространением этого метода защиты от нежелательной беременности в наши дни частота тромбозов у молодых, внешне здоровых женщин возросла. При этом, назначая «КОКи» гинекологи нечасто акцентируют внимание пациенток на этой опасности. Их можно понять — осложнение в общей массе нечастое, а лишний раз запугивать пациенток, словно подталкивая их к нежелательной беременности, не хочется. Тем временем наиболее передовые западные коллеги уже включили полное исследование свёртываемости крови в обязательный алгоритм обследования перед назначением гормональных контрацентивов.
Что покажет анализ?
Какие же анализы необходимо сдать, чтобы проверить свёртываемость крови? Самый распространённый и многим привычный анализ – коагулограмма может дать ответ далеко не на все вопросы, особенно в профилактике тромбозов.
Тем не менее, классическая коагулограмма – первый этап скринингового обследования системы свёртываемости. Если она выявит отклонения от нормы, следующим шагом станут более детальные исследования гемостаза – тромбоэластография или тромбоэластометрия. Отдельная история – определение D-димера, мутации Лейдена и других генетических нарушений свёртывания — тесты, выявляющие склонность к образованию тромбов в будущем. Что и в каких случаях необходимо?
Самая распространённая сегодня стандартная коагулограмма включает в себя пять компонентов: ПТИ ( протромбиновый индекс); МНО ( Международное нормализованное отношение. Отражает отношение времени свёртываемости крови пациента к времени свёртывания крови здорового пациента; АЧТВ (активированное частичное тромбопластиновое время. Оценивает время, за которое образуется сгусток крови после присоединения к плазме специальных реагентов), УРОВЕНЬ ФИБРОГЕНА и ТРОМБОЦИТОВ.
При этом АЧТВ информативен лишь у людей, проходящих лечение гепарином, а МНО важен только для людей, постоянно принимающих разжижающие кровь препараты из группы неодикумаринов (варфарин).
Получается, два показателя из пяти не так важны для скрининга. Общее количество тромбоцитов также не всегда показательно, ведь при большинстве коагулопатий изменяется не их число, а прежде всего функциональная активность.
Поэтому наиболее информативным, позволяющий оценить сразу несколько звеньев свёртывания крови – тромбоэластография. Это своего рода детальное наблюдение за формированием кровяного сгустка, и его последующего растворения (лизиса) с построением графиков каждого из этапов. Тромбоэластометрия – другой вариант этого исследования, считающийся ещё более информативным. К сожалению, приборы для проведения этих исследований дороги и требуют специального обучения персонала, поэтому предложить услуги тромбоэластографии может далеко не каждая лаборатория.
Ещё один важный показатель – D-ДИМЕР (это продукт распада фибрина, небольшого фрагмента белка, присутствующего в крови после разрушения тромба).
Он активно используется для определения риска тромбообразования. Те, у кого D-димер даже незначительно повышен, рискуют столкнуться с появлением тромбов значительно больше остальных. Контролировать D-димер необходимо при заболеваниях вен (тромбофлебиты), после проведенных оперативных вмешательств и при выписке из стационара, если вы были долго прикованы к постели. наблюдать за уровнем D-димера полезно во время беременности и при приеме гормональных контрацептивов (риск образования тромбов при наличии мутации Лейдена на фоне приема противозачаточных таблеток возрастает почти в 9 раз). А теперь и во время COVID-19 и несколько недель после выздоровления.
Сегодня в дополнение к определению D-димера появляются генетические тесты на врожденные нарушения свертываемости крови. Самая частая из них — мутация Лейдена, которая встречается у 2–6% европейцев. Наличие дефектного гена в 6–8 раз повышает вероятность венозных тромбов, значительно возрастает риск инфаркта и инсульта. Но и другие мутации, которых сегодня насчитывается более десяти, не менее опасны. При этом вовремя начатая профилактика тромбозов (главным образом постоянный приём антикоагулянтов, исключение некоторых продуктов и лекарств, ношение компрессионного трикотажа при авиаперелётах и работе «на ногах» т.д.) снижает риск опасных осложнений в десятки раз.
Мерцающая проблема
Если со свёртывающей системой всё в порядке, возможной причиной повышения свёртываемости может оказаться аритмия, а именно — мерцание предсердий. По статистике, пароксизмальной (протекающей приступами) или постоянной формой мерцательной аритмии страдают 2% населения планеты. Обычно эта проблема появляется после тридцати. Субстрат нарушения — появление патологических завихрений электрического импульса в предсердиях, которые дают миокарду внеочередные электрические стимулы. На медицинском языке это называется механизмом «re-entry» или повторного входа возбуждения. В результате предсердия превращаются в маслобойку, которая взбивает кровь в тромбы, словно молоко в масло. Ещё больше ситуация ухудшается в случае, когда у человека исходно были те самые нарушения свёртываемости. Тромбы могут образоваться уже через 48 часов после развития приступа и «улететь» в артерии головного мозга, вызвав ишемический инсульт, в кишечник, приведя в мезентериальному тромбозу, в артерии конечностей, спровоцировав их острую ишемию.
Фактор Виллебранда и COVID-19.
Тяжёлое течение COVID-19 может быть связано с повышенным уровнем одного из факторов свёртывающей системы крови – фактором Виллебранда. Такую гипотезу выдвинула старший научный сотрудник лаборатории биологии амилоидов СПбГУ Анна Аксёнова. Ее научная статья опубликована в журнале «Экологическая генетика». Уже доказано, что вирус SARS-Cov-2 способен оказывать прямое повреждающее воздействие на внутреннюю стенку сосудов. В ответ на повреждение организм стремится как можно быстрее «залатать» пробоину, и ведущую роль в этом играет фактор Виллебранда, участвующий в активации тромбоцитов и, по сути, запускающий процесс местного тромбообразования. В ходе исследований выяснилось, что для некоторых людей характерна повышенная концентрация этого фактора в клетках, так, его, как правило, больше у людей со II группой крови. Также возможна индивидуальная особенность организма. В результате в ответ на массивное микроповреждение сосудов возникает массивный микротромбоз, который вызывает появление более крупных и опасных тромбов.
Генетические мутации системы свёртывания, выявляемые в ходе анализов:
МУТАЦИЯ V КОАГУЛЯЦИОННОГО ФАКТОРА СВЁРТЫВАЕМОСТИ КРОВИ (ФАКТОР ЛЕЙДЕНА)
ИНГИБИТОР АКТИВАТОРА ПЛАЗМИНОГЕНА 1
МУТАЦИЯ II КОАГУЛЯЦИОННОГО ФАКТОРА (МУТАЦИЯ ПРОТРОМБИНА)
МУТАЦИЯ МЕТИЛЕНТЕТРАГИДРОФОЛАТРЕДУКТАЗЫ (MTHFR C677T)
МУТАЦИЯ VII КОАГУЛЯЦИОННОГО ФАКТОРА СВЁРТЫВАЕМОСТИ КРОВИ (F7 ARG353GLN)
ПОЛИМОРФИЗМ ГЕНА РЕДУКТАЗЫ МЕТИОНИНСИНТАЗЫ (MTRR A66G)
МУТАЦИЯ ФИБРИНОГЕНА, БЕТА (FGB G-455A)
МУТАЦИЯ ПРОМОТОРА ГЕНА КОАГУЛЯЦИОННОГО ФАКТОРА FVII (-312 INS 10BP)
ИНСЕРЦИЯ/ДЕЛЕЦИЯ ALU-ЭЛЕМЕНТА В ГЕНЕ АНГИОТЕНЗИН-ПРЕВРАЩАЮЩЕГО ФЕРМЕНА (ALU INS/DEL)
МУТАЦИЯ ТРОМБОЦИТАРНОГО ГЛИКОПРОТЕИНА 1B, АЛЬФА СУБЪЕДИНИЦЫ
МУТАЦИЯ АДФ-РЕЦЕПТОРА ТРОМБОЦИТОВ (P2RY12 H1/H2)
МУТАЦИЯ A1298С ГЕНА МЕТИЛЕНТЕТРАФОЛАТРЕДУКТАЗЫ
D-димер значительно повышается у большинства больных со среднетяжёлым и тяжёлым течением COVID-19. Поэтому все пациенты получают лечебные дозы антикоагулянтов.
Мутация Лейдена — наиболее частое скрытое нарушение свёртываемости крови, встречается у 2-6% европейцев.
Опубликовано: 19 января 2021 г.